- Антибиотики против боррелий
- Болезнь Лайма — симптомы и лечение
- Определение болезни. Причины заболевания
- Возбудитель боррелиоза
- Эпидемиология
- Заразен ли боррелиоз
- Распространённость
- Симптомы болезни Лайма
- Локализованная стадия раннего периода
- Диссеминированная стадия раннего периода
- Поздний период лаймборрелиоза
- Боррелиоз у беременных
- Отличия боррелиоза у детей
- Отличия от клещевого энцефалита
- Патогенез болезни Лайма
- Классификация и стадии развития болезни Лайма
- Осложнения болезни Лайма
- Диагностика болезни Лайма
- К какому врачу обращаться при подозрении на боррелиоз
- Какие исследования может назначить врач
- Через какое время после укуса клеща сдавать анализ на боррелиоз
- Лечение болезни Лайма
- Медикаментозное лечение. Антибактериальная терапия
- Пробиотики
- Дезинтоксикационная терапия
- Симптоматическое лечение
- Общеукрепляющая терапия и физиотерапия
- Прогноз. Профилактика
- Создаётся ли иммунитет после перенесённого боррелиоза
- Существует ли прививка от боррелиоза
Антибиотики против боррелий
В теплое время года эпидемиологи и инфекционисты напоминают об опасности заражения детей и взрослых болезнью Лайма, или клещевым боррелиозом, во время отдыха на природе. Эта патология отличается разнообразием симптомов, множественным поражением внутренних органов и центральной нервной системы. Для ликвидации возбудителя применяются антибиотики широкого спектра действия различных фармакологических групп. Раннее начало терапии позволяет избежать распространения инфекции и предупредить ее осложнения.
В честь первооткрывателя
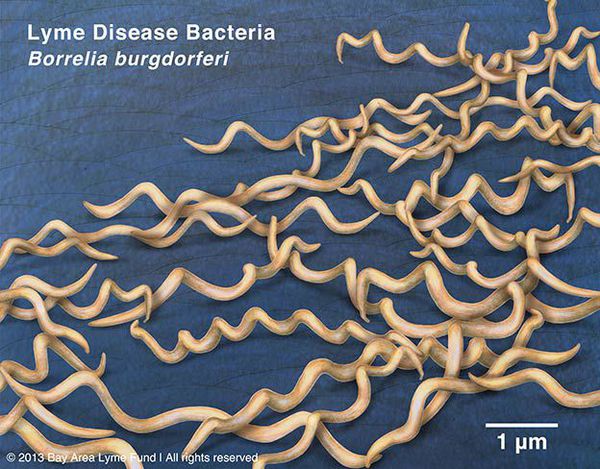
О связи кольцевидной эритемы, артритов, менингита и поражений сердца с укусами иксодовых клещей было известно уже давно. Но возбудителей заболевания – боррелии – впервые выделил из кишечника клещей лишь в 1981 году американский микробиолог W. Burgdorferi. Через три года был обнаружен новый вид этих микроорганизмов. В честь ученого-первооткрывателя их назвали Borrelia burgdorferi. Именно они стали виновниками вспышки заболевания среди детей в летнем лагере в американском городке Лайм в 1975 году. Это событие послужило отправной точкой в истории изучения системных боррелиозов. Боррелии относятся к роду спирохет и представляют собой анаэробные грамотрицательные бактерии спиралевидной формы. Источником инфекции являются дикие и домашние животные, а клещи – ее переносчиками. В Европейском Союзе заболевание стали выявлять с 1986 года, и первоначально его вспышки были зарегистрированы только в 18 странах. Сейчас распространенность инфекции значительно возросла. Наиболее неблагоприятная ситуация сложилась в Словении, Чехии, Венгрии, Польше, Финляндии, государствах Прибалтики. Не исключение и наша страна – болезнь Лайма встречается во всех регионах Украины.
Препараты первой линии
Определить, инфицирован ли укусивший человека клещ боррелиями, позволяют специальные исследования в СЭС. Но зачастую их сложно провести из-за отдаленности медицинских учреждений от мест отдыха либо «потери подозреваемого». Поэтому решение о назначении терапии принимает врач-инфекционист. Для лечения пострадавших от укусов инфицированными клещами наиболее широко применяются доксициклин и амоксициллин. Доксициклин оказывает преимущественно бактериостатическое действие и активен не только против боррелий. Препарат подавляет рост и размножение микоплазм, хламидий, иерсиний, трепонем, клостридий и пр. После приема внутрь он хорошо всасывается в желудочно-кишечном тракте и быстро распределяется в организме. Для уменьшения раздражающего действия доксициклина на органы пищеварения его рекомендуется принимать во время еды и запивать достаточным количеством жидкости. По сравнению с другими представителями группы тетрациклинов, доксициклин реже оказывает побочные действия. Однако его прием может сопровождаться тошнотой, диареей, глосситом, аллергическими ре- акциями. Поскольку тетрациклины негативно влияют на формирование и рост зубов, назначение препаратов данной группы противопоказано детям младше восьми лет. Доксициклин не применяют при повышенной чувствительности к тетрациклинам, в период беременности и лактации. При длительном приеме препарата требуется периодический контроль функции печени и почек. Для предупреждения распространения боррелиозной инфекции доксициклин назначают по 100 мг два раза в сутки в течение 10 дней. Пре- вентивное лечение наиболее эффективно в первые трое суток после укуса клеща. Если же развилась локали- зованная стадия болезни в виде различных кожных изменений (покраснение, зуд, боль, припухлость в месте укуса клеща) без признаков поражения внутренних органов, то длительность приема доксициклина должна быть не менее 21 дня. При более тяжелой диссеминированной стадии, когда происходит распространение возбудителя в организме и появляются лихорадка, признаки интоксикации, лимфаденопатия, головная боль, артрит, боль в мышцах, признаки поражения сердца, печени и других органов, – 28 дней. Другое средство превентивной и плановой терапии боррелиоза – амоксициллин – обладает широким спектром бактерицидного действия. Он не разрушается в кислой среде желудка и хорошо всасывается из пищевари- тельной системы. Прием пищи не влияет на его абсорбцию. Но амоксициллин чувствителен к действию бета-лактамаз, вырабатываемых патогенными бактериями, и распадается под их влиянием. Комбинация амок- сициллина с клавулановой кислотой позволяет защитить антибиотик от разрушительного влияния ферментов и сохранить его высокую противомикробную активность. Амоксициллин/ клавуланат можно назначать детям старше трех месяцев. Очень удобно, что для малышей существуют специальные пероральные формы в виде суспензии, позволяющие точно дозировать препарат в зависимости от массы тела. Средство противопоказа- но при индивидуальной непереносимости антибиотиков группы пенициллинов и других бета-лактамов (цефалоспоринов, карбапенемов, монобактамов), указаниях в анамнезе на желтуху или нарушения функции печени в период приема препарата. С целью превентивной терапии после присасывания клеща амокси- циллин/клавуланат назначают в возрастных дозах в течение пяти дней. При ярко выраженной симптоматике болезни Лайма длительность приема препарата колеблется от трех до четырех недель.
Альтернативный выбор
Активностью против возбудителя болезни Лайма обладает цефуроксима аксетил, который относится к бак- терицидным цефалоспориновым антибиотикам. Он признан альтернативой доксициклину и амоксициллину при локализованных и диссеминированных формах боррелиоза. Цефуроксим устойчив к действию бета- лактамаз, не метаболизируется в организме и выводится почками. Его можно назначать детям с периода но- ворожденности. При болезни Лайма рекомендуемые дозы составляют по 500 мг два раза в сутки для взрослых и 30 мг/кг в сутки в два введения для детей. Основное противопоказание к его приему – повышенная чувствительность, в том числе к другим бета-лактамным антибиотикам. Множественное поражение внутренних органов в диссеминированной стадии болезни служит показанием к длительному внутривенному введению высоких доз цефтриаксона и бензилпенициллина. Пациентам с непереносимостью доксициклина, амоксициллина и цефалоспоринов рекомендуется прием макролидов (азитромицина, эритро- мицина, кларитромицина) в течение 10–21 дня. К сожалению, при болезни Лайма они могут быть недоста- точно эффективными* . Азитромицин признан одним из основных препаратов для лечения другой инфекции с постепенным началом, субфебрилитетом и поражением лимфатических узлов – доброкачественного лимфоретикулеза, или болезни кошачьей царапины (фелиноза). Ее возбудитель – грамотрицательная палочка из отряда риккетсий Bartonella henselae – попадает в организм детей и взрослых при царапинах и укусах инфицированных кошек, хомячков, морских свинок и других грызунов. Азитромицин значительно активнее, чем другие макролиды, проникает через клеточную оболочку микроорганизмов и поэтому обеспечивает более быстрый антибактериальный эффект. По способности накапливаться в клетках крови и очагах воспаления препарат существенно превосходит другие макролиды. Отличается он и лучшей пере- носимостью. Благодаря медленному выведению азитромицин достаточно принимать раз в сутки. В педиатрии он используется для лечения детей с массой тела больше 5 кг. Боррелии чувствительны и к фтор- хинолонам (ципрофлоксацин, пефлоксацин). Препараты данной группы используются при недостаточной эффективности или непереносимости других антибиотиков, септических осложнениях болезни Лайма. Эффективность лечения клещевого боррелиоза во многом определяется длительностью приема антибио- тиков. Сокращение курса может приводить к возникновению тяжелых рецидивов инфекции с температурной реакцией, артритами, неврологическими нарушениями и миокардитом.
Возбудители болезни Лайма в организме человека могут сохраняться очень долго, и первые симптомы заболевания иногда появляются только через несколько месяцев или лет после инфицирования. Поэтому всем, кто был укушен клещом, необходимо наблюдение врача и лабораторное исследование крови для выявления боррелий и антител к ним.
Источник статьи журнал «Мистер Блистер».
Источник
Болезнь Лайма — симптомы и лечение
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Впервые данная группа заболеваний официально зарегистрирована в США в районе города Лайм (штат Коннектикут) — отсюда и название — в 1975 году исследователем Алленом Стиром. Переносчик был выявлен в 1977 году, а в 1982 году биологом Вилли Бургдорфером выделен возбудитель.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).
Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
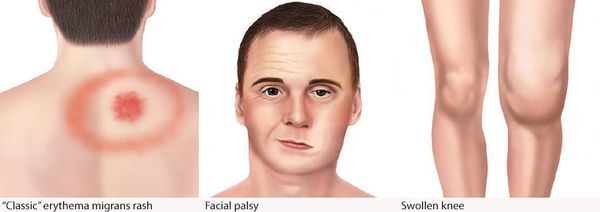
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.
В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.
Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза
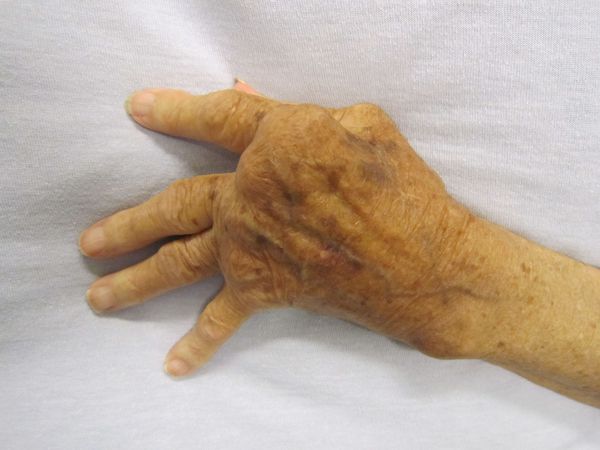
Начинается спустя 1-3 месяца после раннего и более. Напоминает астеноневротический синдром: слабость, повышенная утомляемость, снижение мнестических функций (памяти и интеллекта), краниалгия (головная боль), нарушения сна, повышенная нервная возбудимость или депрессия, боли в мышцах. Присуще поражение опорно-двигательного аппарата (вначале мигрирующие артралгии без явного воспаления), затем доброкачественные повторяющиеся артриты с воспалением и медленным переходом в хроническое прогрессирующее течение (с необратимым изменением структуры суставов — краевые и кортикальные узуры (эрозии), остеофиты, склероз). Могут быть дерматиты, склеродермия, парапарезы, невриты, расстройства памяти. Характерным поражением является атрофический акродерматит — постепенное появление цианотично-красных пятен на разгибательных поверхностях конечностей, узелки, инфильтраты, иногда кожа приобретает вид «папиросной бумаги».
Описана реинфекция — «свежая» ползучая эритема, врождённый боррелиоз Лайма.
Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
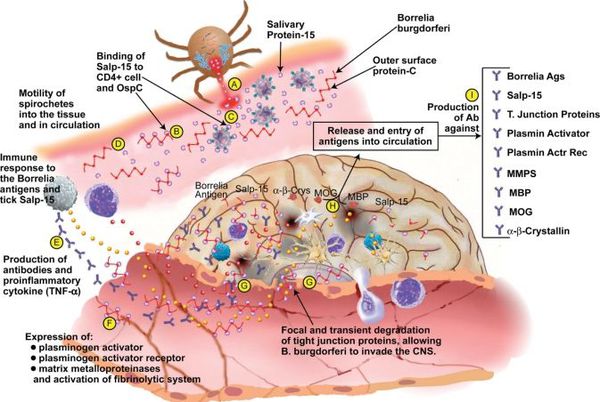
Входные ворота — кожа в месте укуса клеща (развивается кольцевидная эритема — инфекция локализована в течение 5 дней). Далее происходит лимфо- и гематогенное распространение боррелий во внутренние органы, суставы, лимфатические образования, мозговые оболочки (диссеминация инфекции). В этот период происходит частичная гибель спирохет с высвобождением ими эндотоксина и запуском иммунопатологических реакций. Происходит активное раздражение иммунной системы и генерализованная гиперагрессия местного гуморального и клеточного звена иммунитета. На появление флагеллёзного жгутикового антигена начинается выработка антител классов М и G. На данном этапе при адекватности иммунной системы, своевременно начатом лечении имеются все шансы на полную элиминацию возбудителя и регресс всех иммунопатологических сдвигов.
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
- эритемная форма;
- безэритемная форма.
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .
Источник