Бытовые аллергены
У детей старшего возраста и взрослых больных в развитии атопического дерматита более важную роль придают аэроaллepгенам (в основном, клещам домашней пыли). Еще в 1918 г. было показано, что у больных с атопическим дерматитом наблюдается ухудшение кожных симптомов после экспозиции эпидермальных и пыльцевых аллергенов. Если таким больным провести назальный провокационный тест с грибом Альтернария или пыльцой трав, то у них также наблюдается ухудшение кожных симптомов заболевания. Позже было показано, что бронхиальный провокационный тест с клещом домашней пыли тоже приводит к ухудшению кожного процесса.
Однако, по литературным данным, роль пылевого клеща в развитии и поддержания атопического дерматита противоречива. Возможно, это объясняется разницей в проведении и оценке результатов аллерго-тестов в научных исследованиях.
Установлено, что 30-50% больных имеют положительные кожные пробы с экстрактами аэроаллергенов. Причем, при раннем и высоком уровне экспозиции пылевого клеща риск возникновения атопии значительно повышается.
Компоненты клеща имеют высокий молекулярный вес, что затрудняет их проникновение в неповрежденную кожу здоровых лиц. Но нарушение барьера кожи, сухость и расчесы, наблюдающиеся при атопическом дерматите, могут способствовать проникновению продуктов метаболизма клеща в эпидермис и ухудшению течения заболевания.
В различных исследованиях ученые изучали влияние устранения (снижения уровня) экспозиции аэроaллергенов на клиническое течение атопического дерматита. Для этого больных помещали в госпитальных условиях, использовали специальные (акарицидные) и физические методы элиминации пылевого клеща из матраца, мягкой мебели и т. д. Было доказано, что устранение контакта с клещом домашней пыли способствует уменьшению выраженности симптомов атопического дерматита.
Применение специальных постельных чехлов для матрацев, подушек и одеял представляется самым простым и эффективным способом снижения концентрации клещей в домашней пыли.
Пыльцевые аллepгeны
Обострение атопического дерматита, обусловленное пыльцевой сенсибилизацией, как правило, возникает сезонно, в период цветения деревьев или трав (с апреля по сентябрь). Большинство таких больных, наряду с типичными проявлениями поллиноза, имеют еще и пищевую аллергию на ряд продуктов из-за перекрестной реакции с пыльцой (например, пыльца растений — косточковые фрукты — ягоды). У детей до года с локализацией дерматита в области рта следует исключить аллергию на латекс (резиновая соска на бутылке — бананы, киви, абрикосы и т. д.).
Пыльцевая аллергия, связанная с пищей, проявляется с возрастом, тогда как сенсибилизация к другим пищевым продуктам в дальнейшем снижается и / или исчезает.
Бактериальные aллepгены
Больные с атопий имеют повышенный риск возникновения инфекционных осложнений кожи. Различные возбудители (бактерии, грибы, вирусы) могут выступать как в качестве причины сенсибилизации организма, так и фактора, вызывающего обострение уже существующего дерматита. К бактериальным осложнениям кожи относят фурункулез, стафилодермии и т. п.
Стафилококк находят у 90-100% таких больных , тогда как у здоровых лиц его высеивают лишь в 5% случаев. Считается, что обсеменение кожи стафилококком является частой причиной обострения атопического дерматита, его тяжелого течения и устойчивости к традиционной терапии. В связи с этим логично было бы ожидать выраженного лечебного действия от антистафилококковых препаратов. Однако, доказано незначительное улучшение симптомов заболевания после применения сочетанных (антибактериальное средство + наружный кортикостероид) препаратов при бактериальных осложнениях атопического дерматита.
Если у ребенка с атопией бактериальная инфекция протекает с лихорадкой, интоксикацией, воспалительными изменениями крови, врач может рекомендовать прием антибиотика широкого спектра действия внутрь или внутримышечно сроком на 7-10 дней. Родители всегда должны помнить о том, что антибиотики могут вызвать тяжелую аллергическую реакцию у ребенка, а некоторые из них вообще запрещено применять до определенного возраста.
Источник
О рекомендациях как бороться с клещами домашней пыли
Роспотребнадзор напоминает, что большое значение для развития у людей различных аллергических состояний, имеют бытовые аллергены, в частности, домашняя пыль. Органической составляющей домашней пыли являются кожные чешуйки, перхоть человека и домашних животных, шерсть, волосы, пыльца и зерна растений, хлопковые волокна, частицы пищи, линочные шкурки, экскременты клещей и насекомых. Все эти компоненты служат субстратом для развития грибов, бактерий, членистоногих, в том числе клещей. Главным продуценторм аллергенов домашней пыли являются клещи сем. Pyroglyphidae, или клещи домашней пыли, составляющие ядро акарокомплекса в жилых помещениях — до 98% по численности. Впервые роль клещей как продуцентов аллергенов в жилище человека была показана в 1964 году, когда в пыли обнаружили клещей семейства Pyroglyphidae (Dermatophagoides pteronyssinus) и доказали, что они представляют опасность для лиц с генетической предрасположенностью к атопии (аллергическим реакциям, обусловленным иммуноглобулином Е), поскольку создают сильный аллергизирующий фон в жилище человека. Это открытие послужило началом широкомасштабных исследований пироглифид во всем мире.
Предполагается, что пироглифиды, исходно заселяя гнезда синантропных птиц (ласточек, воробьев), могли перейти к жизни в гнездах домашней птицы, а оттуда вместе с перьевыми и пуховыми постельными принадлежностями проникли в жилище человека и, найдя там благоприятные условия, остались.
Проблема аллергии в течение последних десятилетий становится все более актуальной: по данным ВОЗ, с 2001 по 2010 год число аллергиков в мире увеличилось на 20%. Доля школьников, реагирующих на один или несколько распространённых аллергенов, достигла 40%-50%. Клиническими проявлениями аллергии могут быть аллергический ринит, атопический дерматит (синдром аллергической экземы и дерматита), атопическая бронхиальная астма. Аллергический ринит встречается у 10%- 30% взрослого населения и у 40% детей. 400 миллионов человек в мире страдают от атопического ринита и 300 миллионов от астмы. По данным ВОЗ от бронхиальной астмы ежегодно умирают 250 тыс. человек. Из всех атопических больных 60-70% сенсибилизированы к клещам домашней пыли, т.е. отвечают аллергическими реакциями при контакте с клещевыми аллергенами.
Аллергенными для человека являются живые и мертвые клещи, продукты их жизнедеятельности. Большая часть аллергенов клещей домашней пыли (главным образом, пищеварительных ферментов клещей) содержится в их экскрементах (фекальных шариках размером 10-40 мкн), которые легко поднимаются в воздух и оседают на слизистых оболочках дыхательных путей человека.
В жилище человека клещей можно обнаружит в пыли, собранной с постели, пола около кровати, на мягкой мебели, коврах и т.д. Однако основным местом обитания для клещей домашней пыли служит постель, где их численность может достигать максимально 30 000 экз. на 1 г пыли. Известно, что во время пребывания человека в постели в ней создаются микроклиматические условия, оптимальные для клещей: температура повышается на 8,4°С по сравнению с комнатной, в то время как влажность увеличивается на 2-8%. Кроме того, известно, что в течение недели с человека слущивается в среднем 5 г, а в день — от 0,7 до 1,4 г чешуек эпидермиса. При этом 180 мг чешуек вполне достаточно, чтобы поддержать развитие культуры D. pteronyssinus до 1000 экз. в течение 2—3 месяцев. Плотность популяций клещей, заселяющих матрас, неодинакова. Клещи концентрируются в местах, которые могут служить для них укрытиями и в которых скапливается пищевой субстрат для клещей (слущивающиеся чешуйки эпидермиса человека) — в швах, строчках, петлях, пуговицах. Наибольшая численность клещей отмечена в изголовье кровати, поскольку там скапливается больше всего кожных чешуек. Помимо этого, клещей обнаруживают на шерстяных и стеганых ватных одеялах, мягких игрушках, постоянно находящихся на постелях детей, в перьевых подушках. Некоторыми авторами показано, что численность клещей в подушках и одеялах может быть даже выше, чем в матрасе.
Клещи встречаются как в жилых квартирах, так и в общественных помещениях: гостиницах, общежитиях и в других местах, где складываются благоприятные для клещей микроклиматические условия и имеется пищевой субстрат. Их можно обнаружить также на матрасах в поездах дальнего следования и на одежде.
Профилактика и снижение численности клещей домашней пыли в жилых помещениях
Одна из главных задач профилактики и лечения аллергических заболеваний – снижение численности пироглифидных клещей в домах больных, чувствительных к клещевым аллергенам. Особенно важно уничтожить клещей в жилых помещениях для детей, поскольку контакт с клещевыми аллергенами в раннем детском возрасте провоцирует дальнейшее развитие чувствительности к этим аллергенам.
Для снижения численности клещей создают неблагоприятные для них условия за счет соблюдения ряда профилактических мер и регулярного проведения санитарно-гигиенических мероприятий, дополненных при необходимости элиминацией клещей в окружении больного при помощи акарицидов.
К профилактическим мерам относятся:
• удаление всех ворсистых поверхностей, на которых может скапливаться пыль в доме (ковры, паласы, пледы, мягкие игрушки и т.д.);
• замена перьевых, шерстяных, ватных подушек, одеял, матрасов и на таковые с синтетическим наполнителем;
• отсутствие в квартире домашних животных (кошек и собак), поскольку эпидермис животных не только может быть сильным аллергеном, но также является дополнительным источником пищи для клещей;
• использование специальных чехлов на матрасы и подушки, предотвращающие их заселение клещами домашней пыли;
• смена постельного белья не реже 1 раза в неделю, не рекомендуется сдавать его в прачечную;
• стирка постельных принадлежностей (подушки одеяла, покрывала), мягких игрушек – 1 раз в месяц при температуре воды не ниже 60°С;
• обработка матрасов и мягкой мебели парогенератором;
• просушивание на солнце не подлежащих стирке постельных принадлежностей (не менее 4 часов) или промораживание их (при температуре не выше 18 градусов в течение не менее 2 часов);
• уборка помещения (не реже 2 раз в неделю) при помощи пылесоса (обязательно с HEPA-фильтром), пылесосить необходимо тщательно, затрачивая 1,5-2 мин на 0,5 м2 поверхности, после каждого использования менять (или стирать) пылесборник.
• сохранение в комнате, где спит больной с атопией, относительной влажности воздуха 30-50%, используя для этих целей обогревательные приборы, климатические установки;
• снижение концентрации аллергенов в воздухе помещений с помощью воздухоочистительных приборов с HEPA-фильтром;
• использование средств с акарицидной активностью по показаниям и под контролем врача-аллерголога; обработка акарицидными средствами предметов, где концентрируются клещи — матрас, постельные принадлежности, мягкую мебель, — ковры только в отсутствие больных с атопией, строго следуя инструкции по применению препарата.
Средства для борьбы с клещами домашней пыли
В качестве средств борьбы с клещами домашней пыли в мировой практике медицинской дезинсекции применяется ограниченное число акарицидов. Они должны иметь минимальное аллергизирующее действие, низкую токсичность в отношении человека, высокую эффективность в отношении клещей домашней пыли, удобную для применения препаративную форму.
Среди них наиболее широко применяются препараты на основе бензилбензоата – бензилового эфира бензойной кислоты. Их используют для уничтожения клещей в основных биотопах, которые они заселяют в жилых помещениях – в постельных принадлежностях больного, мягкой мебели и т.д., а также во время стирки белья, не подлежащего кипячению.
Для контроля численности клещей домашней пыли в России зарегистрированы и разрешены препараты преимущественно в аэрозольной упаковке или беспропеллентной аэрозольной упаковке на основе бензилбензоата, пиретроидов (перметрин, эсбиотрин) и масла нима.
Химические средства для борьбы с клещами домашней пыли целесообразно использовать в первую очередь в общественных помещениях — гостиницах, пунктах приема белья в прачечных и т.п., где численность клещей домашней пыли часто достигает очень высокого уровня.
Важно помнить, что применение акарицидных средств в жилых помещениях связано с внесением туда дополнительного аллергеннного фактора, что может привести к ухудшению состояния аллергических больных. Так, у пациентов, которые страдают аллергией на сложноцветные, может развиваться перекрестная аллергическая реакция на питретрины (эфиры хризантемовой кислоты, выделенные из далматской ромашки) и их синтетические аналоги – пиретроиды. В жилых помещениях внесение новых химических веществ может привести к ухудшению здоровья атопического больного, поэтому обработку постельных принадлежностей, мягкой мебели и др. мест обитания клещей необходимо проводить в отсутствии больного и желательно под наблюдением врача.*
*Материал подготовлен на основе информации, предоставленной НИИ Дезинфектологии Роспотребнадзора
Источник
Атопический дерматит это клещи
Случай из практики
К нам на консультацию обратилась пациентка 66 лет с жалобами на кожный зуд туловища, конечностей и лица, который впервые появился полгода назад. Зуд беспокоил пациентку постоянно в течение всего дня, усиливаясь после душа.
Два месяца назад пациентка обратилась к врачу-дерматологу. Биохимические показатели крови находились в пределах возрастной нормы, иной патологии не обнаружено, и ей был поставлен диагноз – старческий зуд. Пациентке было рекомендовано принимать антигистаминный препарат в течение 2 недель и после душа наносить эмоленты на зудящие зоны тела и конечностей. Пациентка ощутила временное улучшение, однако, после окончания терапии, симптомы вернулись в полном объёме.
Диагноз
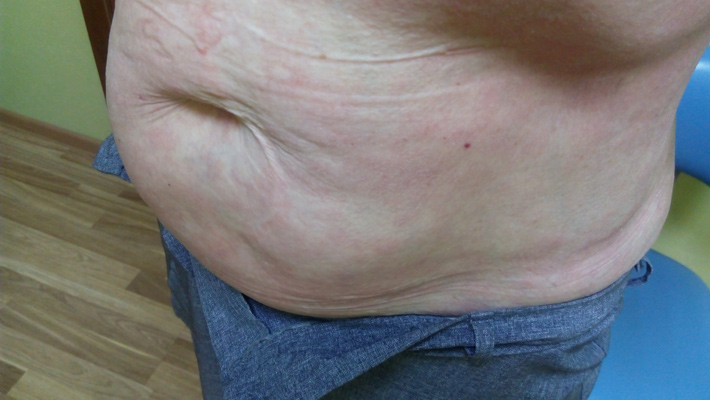
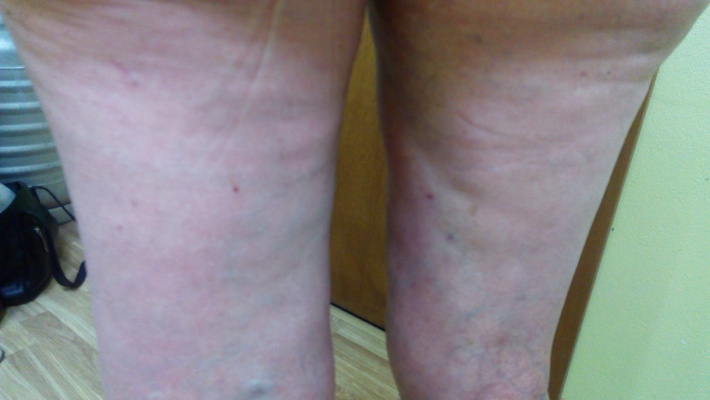
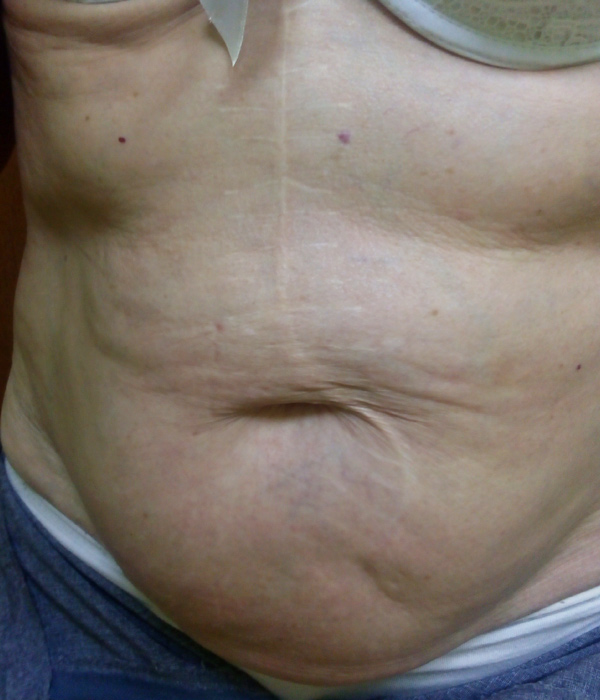
Кожа пациентки на ощупь была сухая, наблюдался выраженный ксероз. При осмотре на коже туловища и конечностей были видны следы экскориаций, покрытые серозными и геморрагическими корочками. На коже локтевых сгибов и под коленями располагались очаги гиперемии и шелушения.
Кроме того, на коже лица пациентки наблюдались эритема и шелушение, особенно выраженные в себорейных зонах (лоб, скулы и подбородок), а также гиперемия и отёчность бровей, ресничного края верхнего и нижнего века, сопровождающиеся зудом, что является характерным для дерматита, вызванного клещом Demodex folliculorum.
Соскоб с ресничного края век, бровей, кожи себорейных зон, а также кожи живота и бёдер показали положительный результат, подтвердив наше предположение. Пациентке был поставлен диагноз – дерматит, вызванный клещом Demodex folliculorum.
Лечение
На первом этапе бала назначена акарицидная терапия.
- Принимать Метронидазол в течение 6 недель по трёхступенчатой схеме, согласно жизненному циклу клеща Demodex folliculorum.
- Однократно нанести на кожу туловища и конечностей спрей Пиперонил бутоксид + Эсбиол (Piperonyl butoxide + Esbiol).
- Наносить Метрогил гель на кожу бровей, ресничного края век и себорейные зоны лица 1 раз в день в течение месяца.
Для купирования зуда было рекомендовано принимать антигистаминный препарат 1 раз в день в течение 2 недель.
Через 2 недели
Пациентка пришла на приём через 2 недели. Заметно уменьшились гиперемия и отёчность кожи бровей и ресничных краёв век. На теле не было следов новых экскориаций. Зуд беспокоил эпизодически.
В результате были даны следующие рекомендации.
- Продолжить терапию Метронидазолом.
- В качестве противовоспалительной терапии наносить крем с содержанием ивермектина на кожу бровей и ресничных краёв век и кожу лица 1 раз в день в течение 1 месяца.
- Для нормализации иммунитета кожи и процессов регенерации наносить мазь Радевит ® Актив на кожу туловища и конечностей 1 раз в день в течение 1 месяца.
- Постоянно наносить смягчающие эмоленты на кожу туловища и конечностей после душа.
Через 2 месяца
Пациентка пришла на осмотр через 2 месяца. Кожа лица, туловища и конечностей была свободна от следов экскориаций. Сухость кожи уменьшилась, зуд не беспокоил. Анализ соскоба со всех зон тела на наличие клеща Demodex folliculorum показал отрицательный результат.
Для коррекции ксероза пациентке было рекомендовано постоянно использовать эмоленты. Повторно сделать анализ соскоба на наличие клеща через 7–8 месяцев.
Дерматит, вызванный клещом Demodex folliculorum, имеет свойство скрываться под масками других заболеваний. Если присутствует хотя бы один из характерных признаков дерматита, имеет смысл сделать анализ соскоба, чтобы наверняка исключить этот диагноз.
Пациенты будут Вам благодарны!
Анна Вячеславовна Карпова, канд. мед. наук, врач-дерматовенеролог, косметолог, доцент кафедры эстетической медицины ФНМО МИ РУДН
Задать вопрос или оставить комментарий
Ольга | 24.06.2018 07:37
Здравствуйте! Хотелось бы знать про трехступенчатую схему приёма метрогила. Напишите пожалуйста, как Вы назначали.
Здравствуйте, Ольга! Метронидазол принимался по трехступенчатой схеме в дозировке 1 таблетка, 2 раза в день, тремя курсами по 10 дней, с перерывами между курсами – 10 дней.
Ирина | 23.06.2018 21:09
Анна, напишите, пожалуйста, схему приёма препарата «Метронидазол».
Здравствуйте, Ирина! Метронидазол назначаем в дозировке 1 таблетка, 2 раза в день, тремя курсами по 10 дней, с перерывами между курсами – 10 дней. Препарат действует преимущественно на взрослых особей клеща Demodex folliculorum, а не на яйца и личинки, поэтому нужны перерывы между курсами, чтобы дать вырасти новым особям.
Источник