- Лечение бурсита
- Что такое бурсит
- Симптомы бурсита
- Причины бурсита
- Диагностика бурсита
- Как лечить бурсит
- Как лечить бурсит
- ДЛЯ СВЯЗИ С НАМИ
- Бурсит коленного сустава — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы бурсита коленного сустава
- Патогенез бурсита коленного сустава
- Классификация и стадии развития бурсита коленного сустава
- Осложнения бурсита коленного сустава
- Диагностика бурсита коленного сустава
- Лечение бурсита коленного сустава
- Прогноз. Профилактика
Лечение бурсита
Периодическая или постоянная боль и припухлость в суставе могут говорить о воспалительном процессе в его полости – бурсите. Лечением бурсита занимается Кунцевский лечебно-реабилитационный центр, а чтобы его избежать и вылечить необходимо понимать, как протекает заболевание, его причины и симптомы.
Что такое бурсит
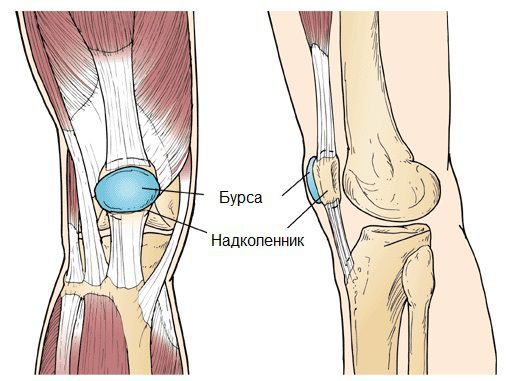
Особая капсула, которая окружает сустав – бурса («bursa» – в переводе с латыни «сумка»). Это небольшая полость, которая внешне напоминает карман или сумку и окружает каждый сустав, защищая его от травм и внешнего воздействия. Она состоит из плотных волокон соединительной ткани, связок, сухожилий, имеет плотное внешнее покрытие и внутренний слой клеток, которые вырабатывают особую жидкость (синовиальную). Эта жидкость служит внутренней смазкой сустава, обеспечивает гладкое скольжение в нем, питает и увлажняет ткани сустава, которые не имеют собственных кровеносных сосудов.
Бурсит («bursitis») – это воспалительный процесс в суставной сумке, при котором в ней увеличивается выработка синовиальной жидкости. Это приводит к отечности сустава, боли при движениях в нем. Воспаление может быть острым или хроническим, а возникает оно в разных суставах тела. Чаще всего – в тех, которые испытывают большие нагрузки: плечевом, локтевом, лучезапястном, коленном, голеностопном.
Различают острый бурсит – развивается стремительно за несколько дней после травмы или перенесенной инфекции. При частых повторных травмах или без лечения бурсит сустава переходит в хроническую форму. Возникают частые (но менее интенсивные по симптомам) рецидивы и ухудшение подвижности сустава. Бурса утолщается, а ворсинки внутреннего слоя могут срастаться друг с другом, в суставе возникают отложения солей.
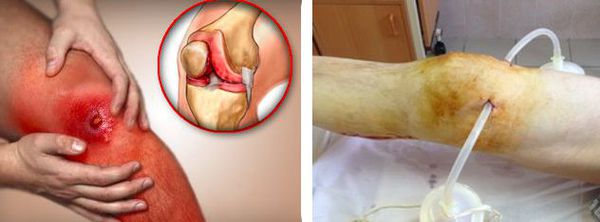
Без лечения острый бурсит может закончиться нагноением в суставе и разливом гноя в подкожно-жировую клетчатку в соседней с суставом зоной.
Симптомы бурсита
Поводом задуматься о лечении бурсита служат такие симптомы:
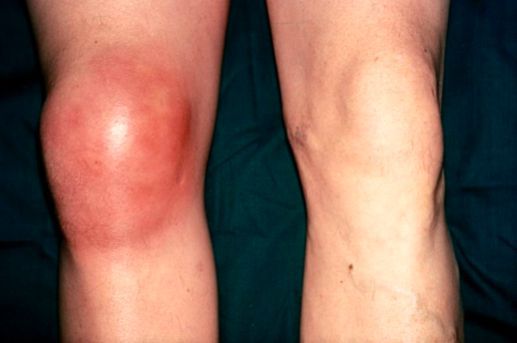
- Появление в области сустава округлого образования с жидкостью внутри, эластичного и болезненного на ощупь.
- Резкая (при остром бурсите) или умеренная (при хроническом) боль при сгибании/разгибании сустава или надавливании на него (например, при попытке опереться на руку). Характерна утренняя скованность и боль в суставе, которая постепенно уменьшается в течение дня.
- Ограниченная амплитуда движений в воспаленном суставе.
- Покраснение и локальное повышение температуры кожи в области сустава.
Это основные признаки бурсита, при которых нужно начать лечение воспаления, чтобы избежать перехода заболевания в острую форму.
Кстати! Не всегда при бурсите появляется характерный отек и покраснение в области сустава. При глубоком расположении суставной сумки в мягких тканях, отека может быть и не видно. Так как симптомы бурсита без характерных внешних признаков могут напоминать артрит (который лечится по-другому), важно уточнить диагноз при помощи УЗИ, МРТ и других обследований.
Причины бурсита
Основные причины, которые приводят к возникновению необходимости лечения бурсита:
- Травмы – бытовые или спортивные, при которых происходит ушиб суставной сумки и повреждение ее сосудов.
- Инфекции, которые распространились на сустав из других органов и тканей.
- Сильные и постоянные физические нагрузки на сустав, которые могут быть при занятиях такими видами спорта (тяжелая атлетика) или при работе с однообразными движениями (как у работников конвейерных линий, водителей, шахтеров).
- Артрит и другие заболевания, поражающие суставы подагра, спондилит и прочие.
- Аллергия или аутоиммунные заболевания (ревматоидный артрит, склеродермия и другие), когда воспаление возникает из-за реакции собственных иммунных клеток.
- Отложения кальция или солей мочевой кислоты в суставах.
- Заболевания и состояния, при которых нарушается обмен веществ: сахарный диабет, заболевания почек, долгий курс лечения стероидных гормонов.
Понимая причины бурсита можно постараться избежать его появления или снизить риск развития рецидивов при хронической форме. А распознав бурсит по симптомам, стоит обратиться к травматологу-ортопеду за назначением лечения.
Диагностика бурсита
Подтвердить диагноз бурсит помогут точные методы диагностики:
- Рентген для выявления патологий в суставе – отложений остеофитов или других.
- МРТ.
- Пункция и анализ синовиальной жидкости для поиска возможной инфекционной причины воспаления.
- Анализ крови на антитела, чтобы заметить такие возможные причины бурсита, как ревматоидный артрит, диабет и другие.
От врача потребуется не только провести внимательный осмотр пораженного сустава и узнать все жалобы в деталях, а и задать множество вопросов. Как давно и после чего появились симптомы? Какие есть другие заболевания? Принимает ли пациент какие-то лекарства длительное время? Все это нужно, чтобы разобраться с причинами бурсита и отличить его от других заболеваний со схожими симптомами.
Как лечить бурсит
Есть мнение, что бурсит пройдет сам и без лечения за пару недель, если снизить нагрузку на сустав. И даже если забыть о боли, которая будет беспокоить все это время, то такое отношение к воспалению бурсы опасно развитием хронического бурсита, появлению кальциевых отложений в мягких тканях и ограниченной подвижности сустава в будущем.
В большинстве случаев для лечения бурсита консервативная терапия дает хороший результат. Врачи назначают (перечень мер и процедур, препараты и их дозировка – все строго индивидуально):
- Медикаментозное лечение – препараты для купирования воспалительного процесса, снятия боли, антибиотики. Лекарства могут быть в виде таблеток, инъекционных препаратов (в том числе для внутрисуставных инъекций), мазей и гелей для местного применения.
- Физиотерапевтические процедуры – помогут уменьшить воспаление и боль, улучшают проникновение лекарств в кожу. Физиотерапия применяется для лечения хронического бурсита и острых случаев, практически не имеет противопоказаний и отлично дополняет другие методы лечения.
- Лечебная гимнастика – специальный комплекс упражнений ускорит процесс выздоровления. ЛФК улучшает кровообращение и лимфоток в проблемной области, оптимизирует работу мышц. Лечение движением особенно актуально для хронической формы заболевания и профилактики рецидивов. В то же время важно не навредить – бурсит может быть результатом больших физических нагрузок, тогда обязательное условие выздоровления – обеспечить покой сустава.
- Лечение заболеваний-причин бурсита: подагры, диабета, туберкулеза и других. Нужные рекомендации даст врач, а к лечению в этом случае может быть привлечен врач-терапевт, эндокринолог или другой узкопрофильный специалист.
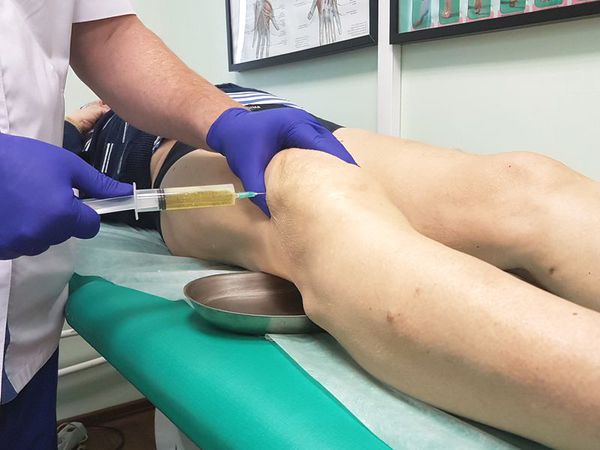
При большом отеке суставной сумки и скоплении в ней большого количества жидкости прибегают к пункции бурсы. Ее прокалывают шприцом, втягивают жидкость, промывают полость сустава дезинфицирующим раствором и вводят лекарство (анестетики и противовоспалительные препараты).
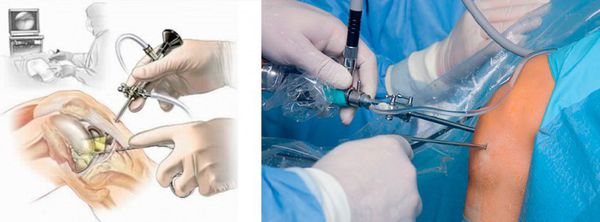
При острых состояниях, при появлении гноя в суставной сумке применяется хирургическое лечение – вскрытие суставной полости и очистка ее от гноя, крови и других элементов. Операция проходит при помощи эндоскопического инструмента – миниатюрного инструмента с видеокамерой.
Эффективное лечение и профилактика бурсита – задача врача. Он установит причину воспаления и подберет необходимые методы и препараты для лечения. Главное – оперативно обратиться на прием и не ждать осложнений и перехода болезни в хроническую форму.
Чтобы пройти лечение бурсита в клинике в Кунцево запишитесь на прием по телефону: +7 (495) 480-75-77.
Источник
Как лечить бурсит
Лечение бурсита напрямую зависит от его формы. Оно может быть консервативным или хирургическим, а может сочетать эти методы. Весь период лечения занимает от 2-х до 5 недель. Основные принципы лечения – покой, медикаменты, физиотерапия и ЛФК с элементами массажа. Коротко остановимся на каждом аспекте.
- Иммобилизация сустава
Прежде всего, сначала важно защитить воспаленный участок, чтобы не раздражать его еще больше и не провоцировать дополнительное трение. Временная иммобилизация помогает этому. Иммобилизация не должна быть слишком долгой, иначе она может привести к появлению контрактур. Обычно применяется следующая фиксация:
- давящая повязка с помощью эластического бинта;
- мягкий или жесткий бандаж
- лонгета, легкий гипс
Надо помнить, что сустав необходимо разрабатывать! Но приступать к его разработке необходимо только после консультации с врачом, тщательно выполняя все его рекомендации, чтобы не усугубить процесс.
- Компрессы и мази
Врач может назначить компрессы, гели и мази местного назначения, которые уменьшают воспаление. Использование охлаждающих мазей и гелей, холодных пакетов или льда способствует тому, что воспаленная бурса успокаивается, боль уменьшается.
Не размещайте холодные аппликации или лед непосредственно на коже, так как может произойти обморожение, и не используйте их более 15 минут. Холодные примочки и компрессы можно повторять каждый час. Криотерапию надо применять только по назначению врача!
- Противовоспалительные препараты
После консультации с врачом могут быть приняты нестероидные противовоспалительные препараты и анальгетики (например, ибупрофен или диклофенак). Они облегчают боль и борются с воспалением. Но необходимо помнить о противопоказаниях — нарушение кровообращения и поражение слизистой желудка. Антибиотики полным курсом назначаются при присоединении инфекции и после определения флоры на чувствительность.
- Аспирация жидкости (прокол, дренаж)
Если острое воспаление уменьшилось, и бурса продолжает ощущаться как водная подушка, например, над кончиком локтя, может потребоваться аспирация жидкости (прокол). С помощью шприца врач удаляет от 5 до 20 миллилитров жидкости и вводит внутрь бурсы кортизон. Затем применяется давящая повязка, так что бурса не заполняется снова. При пункции в нестерильных условиях можно ввести патогенные микроорганизмы внутрь, что может привести к бактериальному воспалению. Поэтому врач должен быть опытным и очень осторожным в отношении стерильных условий труда. При лечении бактериального бурсита, врач вскрывает синовиальную сумку хирургическим разрезом, дренирует ее и назначает антибиотики.
- Лечение сопутствующих заболеваний
Если основные заболевания, например артрит, подагра, туберкулез или гонорея, спровоцировали бурсит, то терапия также направлена и на лечение этих основных заболеваний.
Физиотерапия в лечении бурсита эффективно дополняет базовое лечение. Она проводится только после купирования острого процесса и при уверенности, что в сумке нет гноя.
В Европейском Центре ортопедии и терапии боли услугам пациента широкий спектр физиотерапевтических процедур, направленных на активизацию обменных процессов:
- магнитотерапия;
- электрофорез;
- фонофорез;
- ударно-волновая терапия;
- аппликации парафина;
- озонотерапия
Опытные врачи определят необходимый курс физиотерапии и распишут схему лечения в соответствии с проявлениями болезни.
- Удаление бурсита хирургическим путем
Если бурсит становится хроническим, то есть он длится дольше чем от трех до шести недель, помогает оперативное вмешательство. Полное иссечение бурсы может быть показано в связи с нагноением сумки и окружающих ее тканей. Швы удаляют через 7-10 дней. После операции показана последующая иммобилизация, возможно, компрессионная повязка и антибиотикотерапия. Восстановление после операции обычно длится 1-2 недели.
- Лечебная физкультура
ЛФК при бурсите направлена на разработку проблемного соединения и на его более быстрое восстановление. Набор необходимых упражнений будет зависеть от локализации бурсита, возраста пациента и сопутствующей патологии.
Если вовремя не обратиться к врачу, могут возникнуть осложнения. Так, хронический бурсит способствует появлению спаек, которые ограничивают функции сустава, возможно развитие болезненной патологии – пяточной шпоры, кисты костной ткани. Если присоединится инфекция – возможно развитие сепсиса. Прогноз лечения бурсита всегда благоприятный. Рецидивы достаточны редки. Но важно своевременно попасть к специалисту. Только в этом случае можно избежать серьезных осложнений.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:






Источник
Бурсит коленного сустава — симптомы и лечение
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
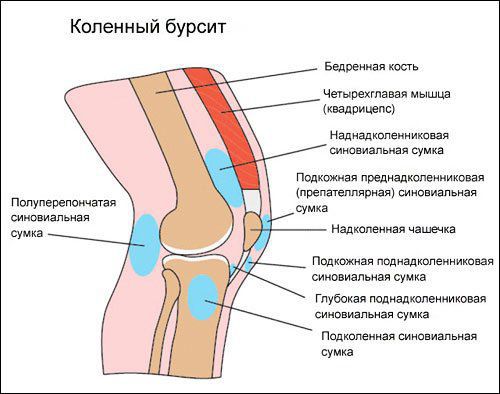
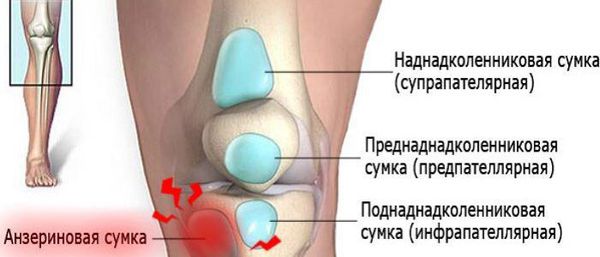
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10] .
Причины возникновения бурсита коленного сустава могут быть различными [5] :
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
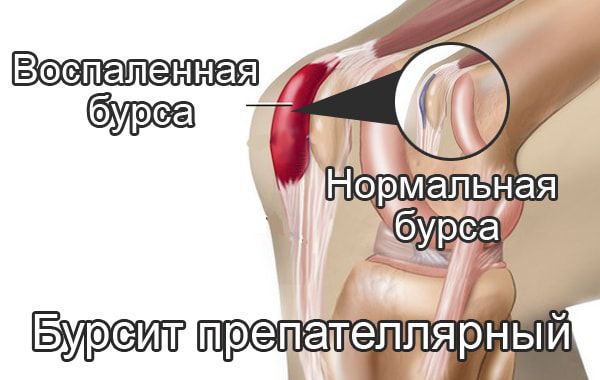
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1] . Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5] [8] . К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8] .
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4] [9] .
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7] .
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6] .
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе «осложнения», возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры ( состояние, при котором нога не может быть полностью согнута или разогнута) . В более сложных случаях это может привести к нарушению опорной функции конечности [1] .
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
Источник