- Запор у грудного ребенка
- Что считать запором?
- По каким признакам судят о запоре у ребенка?
- Почему возникает проблема у маленького ребенка?
- Патология кишечника
- Особенности питания кормящей матери
- Лактазная недостаточность
- Недостаток жидкости
- Раннее досрочное введение прикорма
- Качество прикорма
- Запор в ответ на лечение антибиотиками
- Запор при стрессе
- Алиментарный запор
- Как выяснить причину?
- Как помочь ребенку?
- Как поставить клизму?
- Рекомендации по питанию
- Лечение слабительными препаратами
- Советы по профилактике
- Запор у ребёнка — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы запора у ребёнка
- Частота дефекаций у детей разного возраста
- Патогенез запора у ребёнка
- Классификация и стадии развития запора у ребёнка
- Осложнения запора у ребёнка
- Когда запор угрожает жизни пациента
- Диагностика запора у ребёнка
- Когда нужно обратиться к врачу
- Сбор анамнеза
- Физикальное обследование
- Дифференциальный диагноз
- Лечение запора у ребёнка
- Увеличение двигательной активности
- Диетические рекомендации
- Увеличение объёма потребляемой жидкости
- Препараты
- Что нельзя делать, когда у ребёнка запор
- Срочные меры
- Как сделать ребёнку клизму
- Обучение опорожнению кишечника
- Народные средства
- Прогноз. Профилактика
Запор у грудного ребенка
Внимательные родители знают, что маленький ребенок не кричит без причины. У малыша показателем хорошего самочувствия является сон и аппетит, состояние кожи. Запор у грудничка — серьезная проблема. Детский пищеварительный тракт только приспосабливается к самостоятельной работе. При любых сбоях малыша беспокоят колики, нарушается частота стула. Родителям обеспечены бессонные ночи из-за крика.
Для ребенка до года очень важно получать грудное вскармливание. Бактериальная флора кишечника готова к усвоению состава материнского молока. Как помочь малышу и обеспечить необходимое питание, мы разберем подробно.
Что считать запором?
Для грудничка нормой может быть частота стула как 1–2 раза в день, так и 10 раз. При замене подгузников мамам рекомендуется наблюдать за видом и консистенцией стула. Кал должен быть полужидким (кашицеобразным), желтым, не иметь резкого запаха. Появление более густых испражнений указывает на склонность к запорам.
Это может случиться однократно при нарушении диеты кормящей матерью, недостаточном питьевом режиме, попытке перейти на сухие смеси. Каждая мама знакома с перечнем запретных продуктов при грудном вскармливании. Видя реакцию ребенка, старается скорректировать свое питание, восстановить регулярное опорожнение кишечника.
Если малыш находится на искусственном вскармливании смесями, то кал у него густой, частота дефекации 1–2 раза в день. Процесс дефекации не должен вызывать затруднения. К одному году частота становится одинаковой. У некоторых ослабленных, недоношенных деток стул остается больше одного раза до 2–3 лет. Чтобы разобраться страдает ли ребенок запором или отсутствие дефекации для него норма, нужно обратить внимание на симптомы и поведение малыша.
По каким признакам судят о запоре у ребенка?
Симптомы связаны с затрудненной дефекацией:
- задержка регулярного опорожнения кишечника на сутки и более;
- отказ от очередного кормления;
- крик без причины;
- плохой сон;
- вздутие живота;
- обильное срыгивание;
- болезненная реакция на дотрагивание до живота;
- усиленное натуживание с покраснением лица и криком;
- выделение плотного кала частями;
- неполноценное освобождение кишечника подтверждается продолжением беспокойства малыша.
Почему возникает проблема у маленького ребенка?
Чтобы правильно лечить запор необходимо различать физиологические причины, связанные с питанием, от ранней патологии кишечника (возможно врожденных аномалий). Поэтому родителям стоит меньше полагаться на советы бабушек, а вызвать врача. Ребенок нуждается в срочной помощи, а родители в рекомендациях как в дальнейшем избавиться от запоров. Разберем наиболее часто встречающиеся причины.
Патология кишечника
Среди причин запоров у грудного ребенка нужно выделять органическую патологию. Обычно ее диагностируют в родовспомогательном учреждении в первые дни жизни малыша при осмотре педиатра-неонатолога. К врожденным дефектам относятся:
- долихосигма — увеличенная сигмовидная кишка с большой вероятностью перекрута и кишечной непроходимостью, у малыша быстро развивается каловая интоксикация;
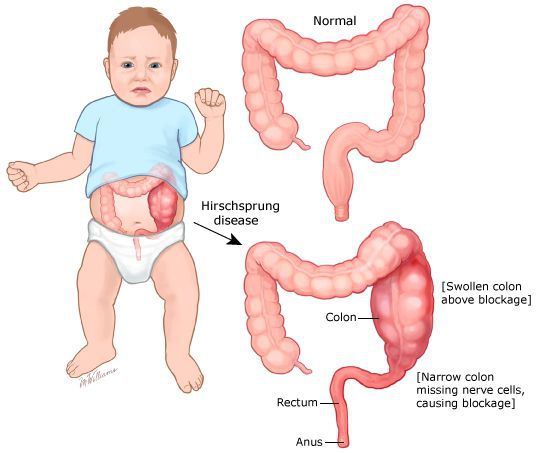
- болезнь Гиршпрунга — денервация части кишечника (отсутствие в стенках нервных окончаний).
Аномалии довольно редкие. В 2/3 случаев диагностируются у детей до года. При достаточной компенсации у новорожденного запор могут не заметить, далее он становится привычным и выявляется в 6–7 лет и даже во взрослом возрасте. Чаще обнаруживаются у детей с генетическими заболеваниями. Например, при синдроме Дауна.
Подобные случаи требуют срочной диагностики и оперативного лечения. Бороться с патологией другими методами невозможно, а откладывание хирургического вмешательства только приведет к тяжелым осложнениям в виде воспаления, непроходимости и перитонита.
Особенности питания кормящей матери
Существует две точки зрения о влиянии материнского молока на запор у новорожденного. Одни специалисты доказывают, что в грудное молоко не могут проникнуть вредные для ребенка вещества, поскольку оно синтезируется из лимфы и крови. Это означает, что значение диеты кормящей матери в возникновении нарушения дефекации у ребенка преувеличенно.
Другие — настаивают на изменении состава молока при разном рационе матери. Поэтому, чтобы облегчить работу кишечника малышу, мама должна исключить из своего рациона продукты, задерживающие перистальтику кишечника (свежую выпечку, рисовую кашу, жирное мясо, бананы, цельное молоко, орехи, семечки, острый сыр).
Лактазная недостаточность
Часть детей рождается с врожденной недостаточностью фермента лактазы, расщепляющий это вещество в молоке, у них также возникает аллергическая реакция на белок коровьего молока. В результате непереносимости образуется задержка стула.
Недостаток жидкости
Эта причина возникает в случаях искусственного вскармливания. Достаточный объем воды в питании позволяет разжижать каловые массы. В противном случае они становятся густыми, для кишечника необходимы дополнительные усилия в продвижении кала.
Запор у младенца возникает на фоне введения прикорма. Пока питание идет только за счет грудного молока, ребенок получает достаточно жидкости. Но твердая пища требует добавления и расширения питьевого режима. Больше воды необходимо при повышенной температуре, в жаркий день, если ребенок вспотел в теплой одежде.
Раннее досрочное введение прикорма
Для каждого малыша прикорм вводится в свое время. Родители не должны стремиться ускорить перевод на искусственное вскармливание и отказ от грудного молока. В трехмесячном возрасте желудочно-кишечный тракт ребенка еще плохо приспособлен к смесям, сокам, «пюрешкам». При искусственном вскармливании прикорм рекомендуется вводить не ранее 4 месяцев, а при грудном — в полгода.
Пищеварительная система ребенка пока не вырабатывает достаточно ферментов. Помочь грудничку в период перехода на искусственные смеси можно постепенно заменяя одно из кормлений грудью, затем больше. Не рекомендуется отказываться от грудного вскармливания в период после перенесенного малышом инфекционного заболевания, простуды, тяжелой реакции на прорезывание зубов.
Качество прикорма
Проблема запоров может указывать на неправильно подобранную смесь, резкую замену, несоответствие возрасту. Реклама далеко не всегда соответствует реальным свойствам искусственного питания. Нужно консультироваться с опытным специалистом.
При своевременном введении прикорма необходимо предусмотреть наличие в составе пищевых волокон. Их обеспечивают фрукты и овощи. К ним нужно приучать ребенка, он с гораздо большим желанием ест манную и рисовую кашу. Добавление растительной клетчатки потребует дополнительного питья. В присутствии достаточного количества воды волокна разбухают и выходят из кишечника естественным путем.
Запор в ответ на лечение антибиотиками
Антибактериальные препараты имеют негативное свойство уничтожать полезные кишечные бактерии. Особенно быстро этот процесс идет у детей до года. Врачи назначают антибиотики только при крайней необходимости коротким курсом. Но бывают тяжелые заболевания, при которых следует думать о сохранении жизни маленького пациента.
Используются разные средства, одни заменяются на другие более чувствительные. Последующий дисбактериоз проявляется как запорами, так и поносом. Родители не должны самостоятельно давать каких-либо антибактериальных препаратов ребенку.
Запор при стрессе
Узнавая окружающий мир, малыш встречается с пугающими явлениями. Он их переживает по-своему. Переход в детский сад, новое окружение, наказание — это стрессовые ситуации для ребенка. О них нельзя забывать. Организм способен среагировать задержкой стула даже при попытках приучения к горшку.
Алиментарный запор
Еще называется «голодным». В связи с недокормом, в кишечнике не образуется достаточного объема каловых масс. Возможно недостаток материнского молока замечен не сразу. В асоциальных семьях ситуация осложняется отсутствием средств на приобретение питательных смесей. Ребенок мучается и кричит от колик в животе, чувства голода. Плохо прибавляет в весе, не развивается по своему возрасту.
Как выяснить причину?
Симптоматические меры, вызывающие дефекацию, со временем способствуют привыканию и теряют свои свойства. Поэтому нельзя надеяться, что ребенок вырастет и все «само собой» нормализуется. Важно, что именно в грудничковом периоде формируются условия для патологии взрослого возраста. Поэтому при повторных проблемах с задержкой стула необходимо провести обследование и выяснить причину.
При УЗИ брюшной полости можно выявить врожденную патологию. В легкой степени ее лечат консервативными способами. При выраженных изменениях следует соглашаться на операцию. Консультация невролога помогает выяснить причину атонии кишечника. Детский гастроэнтеролог проконтролирует рацион малыша, обеспечит выявление лактулозной недостаточности и рекомендации по питанию.
Как помочь ребенку?
Прежде чем думать, что лучше сделать и как помочь ребенку, специалисты рекомендуют понаблюдать за характером дефекации. Возможны 2 варианта:
- атонический — младенец кричит и тужится, начальная порция кала выходит с трудом и с болью, представляет собой оформленный кал как у взрослых, затем выделяются жидкие испражнения;
- спастический — кал выходит «овечьими» порциями, плотный, живот вздут, дефекация болезненна.
В первом случае необходимо стимулировать сократимость кишечника, во втором — снять спазм. Новорожденному при запоре помогает массаж живота. При атонии необходимо повысить тонус мышц. Для этого с малышом занимаются зарядкой: в положении на спине сгибают ножки в коленях и приводят их к груди, затем выпрямляют. Упражнения повторяют несколько раз в день при смене подгузника.
Развитию мышц живота способствует выкладывание на живот на 10 минут перед каждым кормлением. Избавиться от спазмов помогут поглаживающие массажные движения рукой по животу в сторону часовой стрелки. При этом можно делать легкие нажимы. Применяют укладывание на живот теплой пеленки, купание в ванне, прижимание и согревание животика малыша к телу мамы или папы.
Для стимуляции стула рекомендуются следующие меры:
- массаж двумя пальцами околопозвоночной зоны от поясницы до крестца;
- введение неглубоко в анальный проход ватной палочки, смазанной детским кремом и прокручивающие движения внутри;
- иногда помогает газоотводная трубка, сначала выходит газовая пробка, затем кал;
- бабушки эффективно использовали нарезанные из мыла палочки, нельзя использовать «Хозяйственное» из-за присутствия щелочей, лучше брать «Детское»;
- удобнее приобрести в аптеке ректальные свечи с глицерином, для ребенка достаточно 1/3 части, она легко входит в анус, затем нужно соединить и придержать ягодички, обычно стул появляется спустя 10–15 минут.
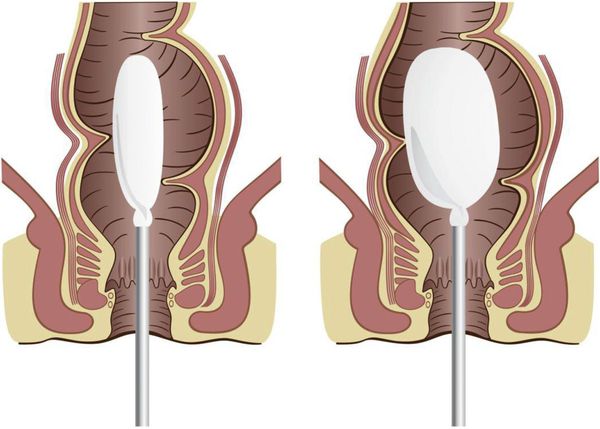
Как поставить клизму?
Для грудничкового возраста ребенка подойдет резиновая груша объемом 30 мл. Вода должна быть комнатной температуры (теплая всасывается и не выходит). Можно использовать отвар ромашки. Наконечник моют с мылом. Затем смазывают вазелином или детским кремом. Глубина введения в прямую кишку не должна превышать 1 см. Воду впрыскивают постепенно.
Рекомендации по питанию
Соблюдение диеты кормящей матерью — один из главных подходов к лечению запора у грудничков. Рекомендуется есть овощи, фрукты, по несколько ягод кураги, инжира, чернослива. Из хлебобулочных изделий предпочтительны хлеб ржаной с отрубями. Следует выпивать не менее 2,5 л жидкости. Малышу в прикорм следует вводить пюре из яблок, тыквы, персиков, абрикосов. Для восстановления баланса кишечной флоры рекомендуются кисломолочные напитки с бифидобактериями или препараты-пробиотики.
Лечение слабительными препаратами
Медикаменты в лечении запоров у детей используются в крайних случаях, если не удается получить результат от массажа, диеты матери и коррекции питания малыша. Из слабительных средств для грудничков применяются препараты на основе лактулозы. Другие средства до года запрещены.
Дюфалак — наиболее удобный препарат в сиропе. Грудничкам дают 5 мл один раз в день утром, детям до 6 лет дозировка увеличивается до 10–15 мл. Иногда и на эту дозу возникает понос, вздутие живота. Его может принимать кормящая мать при задержке стула. В 6 месяцев педиатры разрешают другой препарат — Форлакс, его дают ребенку ежедневно в течение трех месяцев. Используется в начальной терапии органических запоров, при подготовке к операции.
Советы по профилактике
Родителям маленького ребенка необходимо знать о мерах, предупреждающих запоры. К ним относятся:
- сохранение грудного вскармливания, хотя бы до полугода;
- тщательный выбор смеси, если кормление грудью невозможно;
- первый прикорм вводить не ранее 5 месяцев;
- объем смеси и режим кормления следует точно соблюдать по возрасту ребенка;
- дополнительно давать пить кипяченую воду, отвар изюма, сухофруктов;
- при появлении склонности к задержке стула не кормите малыша манной и рисовой кашей, вводите пюре из чернослива;
- занимайтесь с малышом зарядкой, подвижными играми;
- перед кормлением не забывайте продержать ребенка в положении на животе;
- в жаркую погоду давайте больше питья, не допускайте перегрева из-за слишком теплой одежды;
- при необходимости приема антибиотиков спрашивайте у врача о пробиотиках;
- кормящей маме нужно следить за приемом лекарств, влияющих на тонус кишечника, к запорам могут привести витамины с железом, успокаивающие средства, спазмолитики.
Проблему запоров у малышей лучше предупредить, чем лечить. От родителей требуется внимание и понимание состояния грудничка. Кормящая мама — главная защита ребенка, поэтому ее нужно оберегать, создавать условия для продления лактации.
Источник
Запор у ребёнка — симптомы и лечение
Что такое запор у ребёнка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Данилейченко Н. А., гастроэнтеролога со стажем в 32 года.
Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит. [3] [4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула. [2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
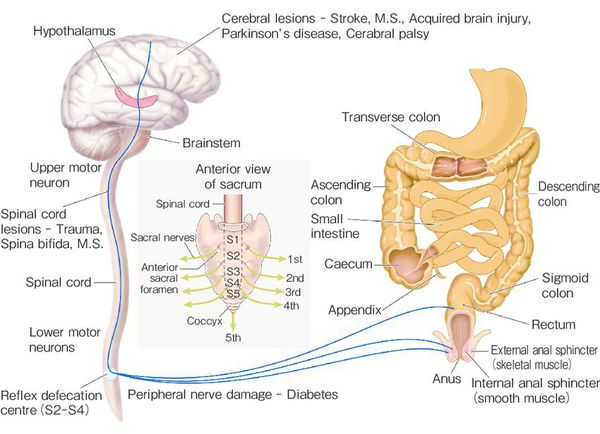
- Нейрогенная этиология — проявления нарушений вегетативной нервной системы и вертебральной иннервации, психоэмоциональные расстройства.
- Подавление естественного позыва к дефекации. Если ребёнок находится в неловком месте либо положении, он старается сдерживать позыв, «терпит до дома». [8][12] Если это происходит часто, то чувствительность рецепторов снижается, кишка растягивается и состояние запора может прогрессировать.
- Инфекционные заболевания, в результате которых возможно нарушение созревания либо гибель нервных ганглиев пищеварительного тракта, что также ведёт к снижению чувствительности стенок кишечника.
- Алиментарные причины и некачественное питание — наиболее частая причина запоров. Изобилие рафинированных продуктов, недостаток клетчатки, нарушение режима и торопливый приём пищи — всё это может нарушить процесс переваривания и эвакуации пищевого комка. Кроме того, длительное кормление малыша протертой пищей, которое тормозит развитие акта жевания, может привести к развитию запоров в раннем возрасте.
- Эндокринная патология — нарушение выработки гормонов коры надпочечников, щитовидной и паращитовидной желёз.
- Использование определённых групп медикаментов — препаратов, снижающих эвакуаторную функцию кишечника: ганглиоблокаторы, холинолитики, транквилизаторы и другие.
- Патологические состояния организма — заболевания прямой кишки и сфинктера, ведущие к болезненной дефекации (свищи, геморрой, трещины).
- Социально-психологические причины — новые условия, отсутствие привычного удобства для расслабления, антисанитария. У детей страх дефекации возникает при насильственном приучении к горшку. В период дошкольного и школьного возраста могут влиять непривычные условия – отсутствие индивидуальных кабинок и присутствие посторонних [9][12] .
Симптомы запора у ребёнка
Частота дефекаций у детей разного возраста
Количество дефекаций в грудном возрасте зависит от вида вскармливания. На грудном вскармливании в первые месяцы жизни дефекация происходит 2-3 раза в сутки, на искусственном — 1-2 раза. После шестимесячного возраста — 1-2 раза в день, после 4-5 лет — один раз в день. Несмотря на вариабельность частоты стула у детей раннего возраста, отсутствие стула более суток должно насторожить родителей. При этом нужно учитывать, что стул один раз в 2-3 дня, если он мягкий и безболезненный, может быть вариантом нормы.
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
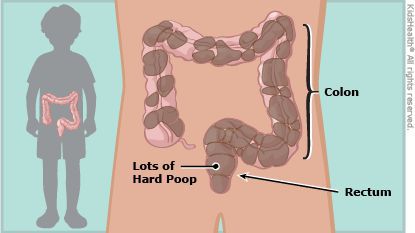
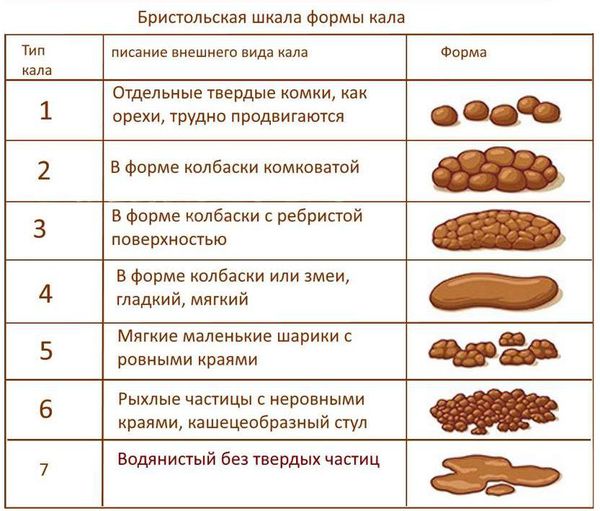
Местная симптоматика проявляется снижением частоты стула, неполным опорожнением кишечника, уплотнённым «фрагментированным» стулом. [7] [8] [10] Эти нарушения зачастую сопровождаются болью при дефекации и недержанием кала. Если у детей первых месяцев жизни в норме кашицеобразные каловые массы, которые после введения прикормов превращаются из кашицеобразных в оформленные, то при задержке стул уплотняется до «овечьего»стула.
При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
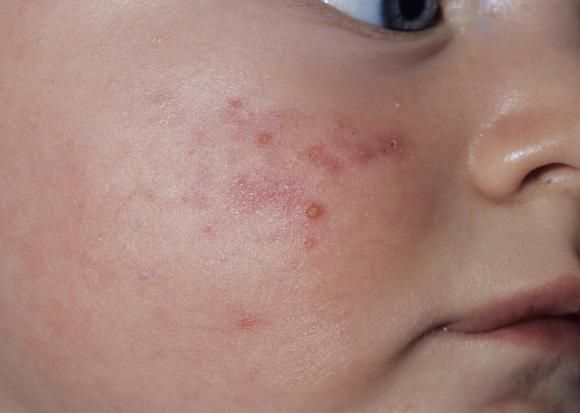
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
Патогенез запора у ребёнка
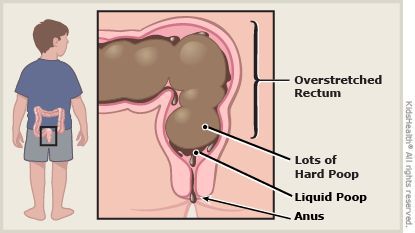
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации. [8] [9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
При частых задержках сигмовидная и прямая отделы толстой кишки дилатируются (расширяются), восприимчивость нервных окончаний снижается [8] [9] , что ведёт к прогрессированию запоров и их хронизации.
На фоне повышенного расширения прямой кишки тонус анального сфинктера понижается [1] [8] , в результате чего жидкость обтекает уплотнённый кал и без дефекации протекает через гипотоничный сфинктер (каломазание) [1] [8] .
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние. [7] [10]
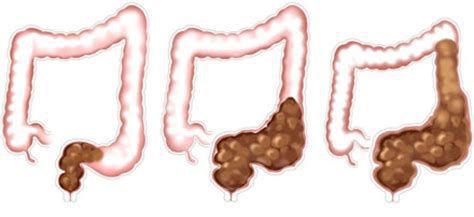
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
- Первичные запоры — обусловлены врождёнными аномалиями развития;
- Вторичные запоры — появившиеся в результате заболеваний, травм, действия лекарственных препаратов и т.д.;
- Идиопатические запоры — нарушения моторики кишечника вследствие разных причин, в том числе и алиментарных (в связи с неполноценным питанием). [1][4]
По времени возникновения различают:
- Острый запор — отсутствие стула в течение нескольких дней, возникшее внезапно; [1][5]
- Хронический запор — регулярное снижение количества актов дефекации в течение трёх месяцев и более. Другими аспектами хронического запора являются долгое напряжение во время дефекации и неполное опорожнение кишечного тракта, болезненная дефекация и уплотнение стула до «овечьего», каломазание или энкопрез (недержание кала), а также каловые массы, пальпируемые по ходу кишечного тракта. [6]
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии. [2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
- гипертонические — являются следствием перенесённых инфекций или психологических перегрузок, а также возникают при неврозах, патологических нарушениях, способствующих сохранению тонуса сфинктеров заднего прохода, употреблении пищи, богатой целлюлозой;
- гипотонические — могут сопровождать такие состояния, как рахит, гипотрофия, эндокринная патология (гипотиреоз), а также малоподвижный образ жизни. [2][4]
Функциональные запоры — более 90 % всех случаев запоров. [4] [6] [8] [9]
Очень важно различать запоры по степени компенсации:
- Компенсация — дефекация 1 раз в 2-3 дня, сохранение позывов, боли в животе не тревожат, отсутствует метеоризм, запоры легко корректируются питанием;
- Субкомпенсация — дефекация 1 раз в 3-7 дней (только после приёма слабительного), могут тревожить боли в животе и вздутие;
- Декомпенсация — запоры более недели, отсутствие позывов к дефекации, боли и вздутие живота, общие проявления каловой интоксикации, дефекация после клизмы.
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу. [1]
Осложнения запора у ребёнка
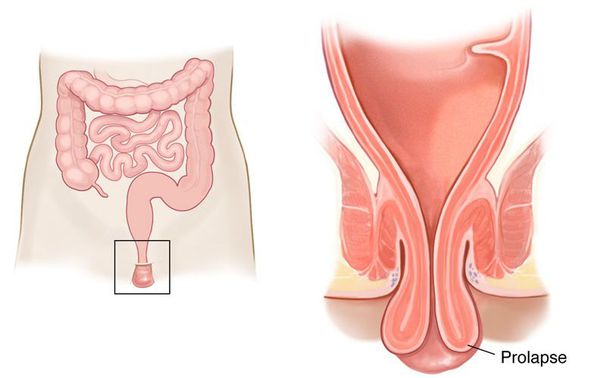
Длительная компрессия, которую оказывает кишечное содержимое при застое, может повлечь за собой растяжение и удлинение толстой кишки, нарушение кровоснабжения. Также у детей всё чаще возникают случаи геморроя, парапроктита, колита, хотя мы привыкли считать эти проблемы «взрослыми».
При частом натуживании может происходить выпадение прямой кишки.
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Когда запор угрожает жизни пациента
Угрожающие признаки при запоре:
- тошнота, рвота (проявление интоксикации);
- задержка мочи (сдавливание мочевыводящих путей каловыми массами);
- общая слабость, рвота, повышение температуры, тошнота, тахикардия — признаки непроходимости кишечника, перитонита, которые требуют незамедлительного хирургического вмешательства.
Диагностика запора у ребёнка
Когда нужно обратиться к врачу
- стула нет дольше трёх дней, при этом болит живот;
- при дефекации выпадают прямая кишка и геморроидальные узлы; возникает трещина прямой кишки;
- с калом выделяется кровь и слизь;
- наблюдается вздутие живота, нарушено отхождение газов;
- температура тела повышена, болит живот, рвота;
- дефекация затруднена более трёх недель.
Сбор анамнеза
При сборе анамнеза врач задаст следующие вопросы:
- Чем ребёнок питается, кушает ли овощи и фрукты, достаточно ли выпивает жидкости?
- Насколько ребёнок физически активен, играет ли в подвижные игры?
- Нет ли у ребёнка сопутствующих проблем с эндокринной или нервной системой?
- Как долго ребёнок страдает от запора, какие меры принимались до этого, были ли они эффективны?
Физикальное обследование
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии.
Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
- копрограмма;
- анализ кала на дисбактериоз;
- общий и биохимический анализ крови.
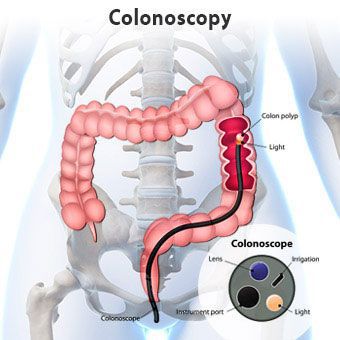
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
- смена образа жизни, поведения;
- диетические рекомендации;
- лечение медикаментозными препаратами;
- лечение травами;
- бальнеотерапия;
- БОС-терапия (биологически обратная связь);
- физиотерапия, ЛФК (лечебная физкультура).
Увеличение двигательной активности
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению. [1] [7]
Диетические рекомендации
- Увеличение клетчатки в рационе ребёнка. Рациональное питание должно включать в себя качественные продукты, содержащие пищевые волокна (зерновые каши, пшеничные отруби, ягоды, печёные яблоки, фрукты и овощи). Употребление рафинированных и легкоусвояемых продуктов необходимо свести к минимуму. [4]
- Подбор детских смесей. Младенцам, находящимся на искусственном вскармливании, полезны детские смеси, в которых содержится камедь рожкового дерева («Фрисовом», «Нутрилон Антирефлюкс»), кисломолочные смеси («Нан кисломолочный»), смеси с лактулозой («Семпер Бифидус») и другие. [2] Кроме того, обязательно введение прикормов соответственно возрасту.
Увеличение объёма потребляемой жидкости
При лечении запоров важно контролировать водный режим. Вода необходима для формировании каловых масс и облегчения прохождения их по кишечнику. Если воды недостаточно, то кал становится более плотным. Пить жидкость лучше за полчаса до еды или через два часа после приёма пищи.
Препараты
- пребиотики, содержащие лактулозу («Дюфалак», «Порталак»), «Хилак форте», «Эубикор», монопробиотики («Бифидумбактерин», «Пробифор»), полипробиотики («Бифиформ», «Бифидум баг», «Максилак») — курсовое лечение (3-4 недели);
- желчегонные препараты («Холосас», «Хофитол», «Галстена»);
- слабительные препараты;
- на основании копрограммы могут быть назначены ферменты («Креон», «Пангрол», «Мезим») — курсовое лечение (две недели);
- при спастических запорах назначаются спазмолитики («Папаверин», «Дротаверин», «Бускопан», «Дюспаталин»). [1][6]
При применении слабительных следует помнить о следующих правилах:
- Длительное применение слабительных препаратов не рекомендовано.
- Дозы слабительного необходимо подбирать индивидуально.
- Нужно стараться одновременно не принимать (не назначать) препараты, которые действуют на разных уровнях желудочно-кишечного тракта.
- В детском возрасте можно использовать только те препараты, которые не вызывают привыкания («Лактулоза», «Форлакс», «Эубикор», морская капуста и т.д.).
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Что нельзя делать, когда у ребёнка запор
Когда у ребёнка запор, его нельзя ругать и заставлять насильно садиться на горшок. Нельзя давать некоторые продукты питания, тормозящие моторику кишечника: айву, грушу, хурму. Следует уменьшить количество мучной и мясной пищи.
Срочные меры
До обращения к врачу ребёнка можно дать слабительный препарат, поставить свечку или сделать микроклизму.
Как сделать ребёнку клизму
Очистительная клизма проводится для освобождения нижних отделов кишечника от каловых масс.
Техника выполнения клизмы не сложная, её можно сделать в домашних условиях. Но, желательно, чтобы в первый раз проведение процедуры контролировал медработник.
Помещение, где проводится процедура, не должно быть холодным. Нужно заранее приготовить грушу нужного объёма. Температура вводимой жидкости должна быть от 22 до 26 ℃ . Если ребёнок младше года, то его следует положить на спину. Старшие дети ложатся на левый бок. Грушу нужно наполнить жидкостью, выпустить воздух, наконечник смазать вазелином или детским кремом. Верхнюю ягодицу приподнять и ввести кончик груши в анальный проход на 3-5-7 см (в зависимости от возраста). Сжимая грушу, ввести содержимое. После изъятия груши, сжать ягодицы ребёнка на несколько минут.
Обучение опорожнению кишечника
При нарушенном функционирования мышц тазового дна эффективным методом является БОС-терапия. Цель терапии — научить пациента управлять мышцами малого таза и запирательного аппарата прямой кишки. Пациентами могут быть дети старшего возраста, способные понять поставленную задачу.
Позиция: лёжа на боку, в анальное отверстие вставляется датчик, соединённый с компьютером.
Задача ребёнка: усилить напряжение мышц для появления или увеличения какого-либо анимационного эффекта на экране.
Продолжительность терапии: один раз в неделю в течение пяти недель.
Народные средства
При запоре будет полезно употребление смесей сухофруктов (инжир, курага, чернослив), запечённых яблок, йодсодержащих фруктов (киви, фейхоа).
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния. [10] [11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Источник