Собаку укусил клещ, что делать?
Общие сведения о клещах. Клещи(Acarina) –мелкие (0,1-30мм) членистоногие животные класса паукообразных (Arachnoidea) принадлежат к самой многочисленной группе в подклассе членистоногих, их количество доходит до 50тысяч видов, из которых большинство человеку и животным не причиняют никакого вреда. Клещи, паразитирующие на собаках, принято относить к плотоядным паразитам, приводящим к развитию аллергии, дерматита, бактериальных и вирусных заболеваний
Одни клещи, нападающие на собак, пьют кровь, другие грызут кожу, третьи питаются кожными выделениями и лимфой. У собак чаще всего паразитируют три вида клещей:
- Иксодовые (Ixodidae) –являются наиболее крупными клещами, которые в голодном состоянии достигают 2-3мм в длину, а насосавшись крови – до 1-1,5см
- Чесоточные (внутренние, ушные).
- Подкожные (демодекозные).
Наиболее опасными для жизни собак в весеннее время считаются иксодовые клещи, которые являются переносчиками опасных кровепаразитарных болезней (боррелиоз, энцефалит и пироплазмоз).
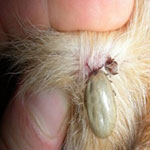
Процесс нападения клеща на собаку
Голодные клещи находят свою жертву благодаря наличию у них специальных тепловых датчиков. Собака проходящая мимо куста или травы на которой сидит клещ становится объектом нападения, клещ делает прыжок и цепляясь за волосяной покров остается на собаке. Зацепившись за собаку, клещ начинает искать место на теле собаки, которое меньше всего покрыто волосами (кожа вокруг ушей, шея, ноги, область живота и т.д.). В дальнейшем впиваясь в кожу щупальцами, клещ прокалывает кожу, начинает процесс высасывания крови. Оторвать его в это время от собаки становится практически невозможно и только после того как клещ полностью напьется крови, он сам отпадает от кожи собаки.
Симптомы укуса клеща у собаки
Сам по себе укус клеща для организма собаки не предоставляет серьезной угрозы. Опасность представляют болезни, которые передаются при укусе клещом собаке. Вот несколько общих симптомов возникающих у собаки после укуса клещом: вялость, низкая активность, собака больше лежит. Изменение цвета мочи(моча становится темной, иногда приобретает коричневый, бурый или красный оттенок). Видимые слизистые оболочки и склера глаз имеет желтушный оттенок. Повышается температура тела- до 40°С и выше. Появляется одышка, собака с трудом дышит.
Болезни вызываемые у собаки укусом клеща
Пироплазмоз (бабезиоз). Данное заболевание у собак встречается наиболее часто и бывает в теплое время года. Основным переносчиком пироплазмоза у собак является клещ. Наиболее тяжело данное заболевание переносится молодыми породистыми собаками и щенками. При отсутствии своевременно начатого лечения смертность у собак может составлять до 100%. Рассмотрим более подробно, что из себя представляет данное заболевание.
Пироплазмоз (бабезиоз) собак – сезонное, природно-очаговое, паразитарное заболевание крови, передающееся с укусами клеща, сопровождающееся слабостью, высокой температурой, красно-бурой мочой, желтухой. Это коварная болезнь, первым настораживающим симптомом часто выступает отказ от пищи, затем появляется угнетение. Первый пик заболеваемости приходится на весну и первую половину лета, второй – на осень.
Инкубационный период (время от момента попадания паразита в кровь до появления первых клинических признаков заболевания) длится от 2-4 дней до 3 недель, зависит от возраста собаки и общего состояния организма животного. Быстрее признаки болезни появляются у молодых собак, т. к. у них иммунитет еще слабый. Болезнь протекает остро, подостро и хронически.
При остром течении животное погибает внезапно, без видимых признаков болезни, помочь ему практически нельзя. Надо сказать, что иммунитет после переболевания пироплазмозом у собак вырабатывается нестерильный, т. е. и после выздоровления в организме животного продолжают жить единичные паразиты и при ослаблении общей сопротивляемости организма вновь может возникать активная форма пироплазмоза (развивается хроническое течение болезни). Попадая в организм собаки со слюной клеща во время укуса или кровососания, пироплазмы начинают размножаться и выделять токсины, разрушающие эритроциты крови. Разрушение происходит очень быстро и может вызвать тяжелое состояние собаки. Накопление продуктов распада гемоглобина вызывает нарушение работы внутренних органов.
Симптомы: вялость и общая слабость; повышение температуры до 40-42; отказ от еды; появление крови в моче; желтушное окрашивание кожи и слизистых; возможна рвота, понос (как следствие интоксикации); судороги, сердечная недостаточность.
Диагностика: диагноз на пироплазмоз ставится комплексно, по результатам клинического осмотра (слабость, повышенная температура, на поздних стадиях – желтуха); при обнаружении на теле собаки клещей или со слов владельца, который снимал клещей во время или после прогулки, причем не имеет значения, в каком количестве – часто и одного клеща бывает достаточно; по лабораторным анализам. Проведение лабораторного анализа любой врач будет настоятельно рекомендовать, т.к. вполне вероятно, что вы просто не обнаружите клеща на своей собаке по своей невнимательности, или клещ, уже насосавшись крови, отпал, или собака сама его сбросила.
Лечение: лечение пироплазмоза достаточно сложно, и, к сожалению, особенно при позднем обращении, не всегда бывает успешным. Без лечения же вероятность смерти собаки очень велика (есть данные, что достигает 98%!). Лечение проводится в нескольких направлениях: это уничтожение самого возбудителя, снятие интоксикации, поддержание общего состояния организма. Прежде всего, необходимо применение специфической группы лекарств, которые действуют на уничтожение самого паразита (такие, как беренил, верибен, имидосан, пиростоп, пиросан и др.). Проведение вспомогательной терапии, направленной на поддержание организма – обязательное применение гепатопротекторов, применение сердечных препаратов, витаминов. Снятие интоксикации организма путем форсированного диуреза. В тяжелых случаях необходимо применение капельниц и даже переливания крови. Очень важно раннее начало лечения, при этом выздоровление наступает уже через 1-2 дня, при позднем лечении – затягивается на 15-20 дней, и не всегда приводит к выздоровлению. В любом случае восстановительный период длится не менее месяца и требует проведения контрольных анализов.
Последствия: основные осложнения после перенесенного заболевания связаны с разрушением эритроцитов. Это осложнения на системы и органы, и чаще всего это почечная недостаточность, воспаления печени, сердечная недостаточность и ишемические повреждения мозга.
Профилактика: Профилактика складывается из обработки собак против клещей : препараты для наружной обработки. Применяются во время сезонной активности клещей, являются наиболее приемлемыми и легкими в применении. Для наружного применения в продаже имеются ошейники, капли и спреи для нанесения на кожу животного перед прогулками.
Действие этих препаратов основано на том, что клещ, попадая на кожу животного, некоторое время ползает по коже, контактируя при этом с препаратом. Минусом же является краткосрочность их действия; препараты специфического действия (являются достаточно токсичными для животного); вакцина против пироплазмоза (пиродог), которая содержит выделенный антиген пироплазм. Но пока отмечают, что иммунитет от вакцины довольно слабый. То есть уверенно выраженной защиты от пироплазмоза пока нет.
Запомните: После возвращения с прогулки необходимо тщательно осматривать своего питомца. Особенно – подгрудок, уши, область паха, шею. Обнаруженных клещей следует удалить. Используя антипаразитарные ошейники и спреи вы в какой-то мере все-таки защищаете своего питомца от клещей – переносчиков пироплазмоза.
Внимательно наблюдайте за состоянием своего животного. При появлении беспричинной слабости, вялости, пожелтении склеры глаз, появлении бледности слизистых оболочек ротовой полости, изменении цвета мочи на темный или красно-бурый – немедленно посетите ветеринарную клинику!
Как удалить клеща из тела собаки?
Для того чтобы извлечь клеща из тела собаки необходимо предварительно на место укуса капнуть растительное масло, бензин, спирт и оставляем их на коже в течение нескольких минут. После этих процедур клещ отпадет сам или ослабит свою хватку и его удаляем с помощью пинцета. Пинцетом клеща лучше всего захватывать в области головы и начинаем выкручивать его, чтобы голова клеща не осталась в теле собаки.
Удаление с помощью нитки. Обвязываем клеща ниткой с двух сторон и как в предыдущем случае начинаем аккуратно и медленно вывинчивать его из кожи. После удаления клеща, с целью предотвращения распространения инфекции, ранку необходимо обработать 5% раствором йода.
Удаление клещей с помощью специальной шампуни. Для этого в зоомагазине необходимо будет купить препарат, который убивает личинок клещей и ослабляет действие самого клеща. Оставшихся после мытья клещей необходимо будет удалить ручным способом. Однако владельцу собаки ни в коей мере не стоит думать, что после удаления клеща с тела собаки, опасность ее заражения тем или иным инфекционным заболеванием полностью исчезла. Инфекционные заболевания, в зависимости от вида инфекции могут возникнуть у собаки спустя несколько дней и месяцев.
Источник
Клещевой боррелиоз: современные аспекты диагностики, лечения и профилактики. Ушакова М.A.
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Сейчас профессор Ушакова Марина Анатольевна: «Рациональная антибиотикотерапия». Цикл, который представляет как раз сегодня наш эксперт: «Клещевой боррелиоз. Современные аспекты диагностики, лечения и профилактики».
Марина Анатольевна Ушакова, профессор:
– Коллеги, сегодня я хочу вам рассказать о лайм-боррелиозе. Это достаточно актуальная на сегодняшний день тема, потому что это заболевание имеет сезонный характер. Сейчас как раз наступает момент повышенной заболеваемости. Немножко хочу остановиться на общих аспектах: история, этиология, патогенез заболевания.
Различные клинические проявления лайм-боррелиоза были известны уже в прошлом веке и описаны в начале века различными авторами. Это – клещевая мигрирующая эритема, хронический атрофический акродерматит, серозный менингит, менингорадикулоневрит Баннварта и другие.
Впервые болезнь Лайма была описана в 1975 году ревматологом Алленом Стиром во время вспышки ювенильных артритов в городе Лайм (штат Коннектикут), которая развилась у молодых людей после укусов иксодовых клещей.
В 1982 году была установлена спирохетозная этиология этих проявлений, после чего можно было говорить уже о заболевании, как отдельной нозологической форме.
Предполагается, что заболевание пришло из Северной Америки, но встречается оно повсеместно, где есть смешанные, хвойно-лиственничные леса. То есть это – Европа, Азия. И Российская Федерация не является исключением – это один из больших нозоареалов заболевания. И в нашей стране заболевание впервые верифицировано в 1985 году.
В 1991 году Болезнь Лайма была включена в официальный перечень нозологических форм, имеющихся в нашей стране, под кодом МКБ А 69.2. Большая работа по изучению и раннему выявлению заболевания в нашей стране была проведена сотрудниками института им. Н.Ф. Гамалеи, в частности, Эдуард Исаевич Коренберг является пионером в этом вопросе.
Как известно, лайм-боррелиоз или болезнь Лайма (также она может называться Лаймовский боррелиоз, иксодовый клещевой боррелиоз) – это инфекционное природно-очаговое мультисистемное воспалительное заболевание, вызываемое спирохетами рода Боррелия, переносчиками которых являются иксодовые клещи.
Болезнь Лайма характеризуется стадийностью, склонностью к хронизации и рецидивам. И так же, как к сифилису, к этому заболеванию принято выражение: «Болезнь Лайма – обезьяна всех болезней».
Здесь вы можете увидеть основных переносчиков заболевания. Это таежный и лесной клещи (здесь указан момент удаления их более-менее грамотным путем вращения), которые присасываются и своей слюной переносят возбудителя.
Заражение: инфицирование происходит в процессе присасывания клеща. Для этого насекомому достаточно 1-2 часа, после чего со слюной возбудитель передается в организм человека. У детей чаще всего места присасывания – это голова, шея. У взрослых – это места, богатые кровоснабжением – это подмышечные впадины, область груди, паха.
Насыщение насекомых может протекать в течение нескольких часов. Здесь представлены разные возрастные этапы клещей, то есть, это – нимфа, а также мужская и женская особи, которых вы можете тоже встречать в лесах.
Резервуаром возбудителя являются теплокровные некрупные парнокопытные млекопитающие. Домашние животные также могут выступать резервуаром заболевания.
Возбудитель боррелиоза относится к порядку Spirochaetales, семейству Spirochaetaceae, роду Borrelia. Свое родовое название они получили в честь французского микробиолога, который открыл эти возбудители.
Вот здесь на картинке представлен характерный вид Borrelia burgdorferi. Borrelia burgdorferi – единственный из 20 видов боррелий, который патогенен для человека. Это – грамотрицательная бактерия, она немножко менее извита и менее велика, чем известный всем Treponema pallidum, возбудитель сифилиса. Размеры ее могут меняться в разных хозяевах и при культивировании. И, как все спирохеты, она может передвигаться постепенно, благодаря Flagellum – своим окончаниям. Малый диаметр способствует проникновению боррелий через гематоэнцефалический барьер и межтканевые барьеры.
Известно, что возбудитель состоит из плазматического цилиндра, окруженного клеточной мембраной, содержащей липополисахариды. Вот этот участок и является антигенно стимулирующим участком.
Как известно, боррелии могут принимать неактивные формы. Это
- сферопласты
- L-формы, которые при неблагоприятных условиях не оказывают антигенного воздействия, а при благоприятных условиях для возбудителя оказывают антигенное воздействие.
На этом слайде мы хотели показать вам отличие частоты выявления клещевого боррелиоза в сравнении с другими инфектами, которые могут передаваться укусами клещей. Очень хорошо видно, что доля иксодовых клещевых боррелиозов превалирует над другими паразитарными и вирусными заболеваниями, передающимися с укусами клещей. Это – 33,8%. На втором месте идут нерасшифрованные случаи, и только на третьем – клещевой энцефалит, а также анаплазмоз, эрлихиоз и микст-инфекции.
Для диагностики лайм-боррелиоза используются методы:
- прямо выявляющие возбудителя;
- косвенно выявляющие возбудителя.
Методы, прямо выявляющие возбудителя, – это:
- культивирование;
- обнаружение с помощью световой микроскопии;
- полимеразная цепная реакция.
К сожалению, в практике мало применяется из-за своей дороговизны, и в ряде случаев малой информативности, так как при статистическом обследовании было показано, что частота этих выявлений достаточно мала. Поэтому в практике используются исследования косвенного факта инфицирования, который устанавливается по оценке формирования специфического иммунного ответа. Это:
- гуморальный ответ;
- клеточный иммунитет.
Наибольшее распространение приняли методы иммуноферментного анализа, реакция непрямой иммунофлюоресценции и метод вестерн-иммуноблоттинг.
На сегодняшний день на первое место по эффективности и значимости выходит метод вестерн-иммуноблоттинга, который, по сути, является модификацией иммуноферментного анализа с определением антител к большему количеству и конкретным антигенным детерминантам.
На данной картинке вы можете видеть, как это выглядит в практике. Это – стрипы, на которые нанесены антигенные детерминанты, и по свечению полос уже мы можем видеть, каким именно антигенным детерминантом выявляются антитела у того или иного больного.
На сегодняшний день центральным научным следственным институтом эпидемиологии создана модификация методики иммуноблоттинга, иммуночип. Как показала практика, благодаря тому, что были использованы отечественные штаммы и более тонкие методы диагностики, эта методика на сегодняшний день более информативна для врачей и пациентов.
Однако остаются проблемы лабораторной диагностики. При проведении анализа статистических данных оказалось, что прямое выделение боррелий из краевой зоны мигрирующей эритемы колеблется в пределах 45%. Исследования антител тоже положительные, даже при наличии клинических проявлений в 30-35%. И здесь вы видите другие факторы, которые ограничивают возможности диагностики только по лабораторным данным. Кроме того, мы должны учитывать, что существуют ложноположительные серологические реакции, которые могут наблюдаться у пациентов с сифилисом, возвратным тифом, а также при ряде ревматических заболеваний и инфекционном мононуклеозе.
Здесь представлены клинические формы и течение болезни Лайма. Здесь – в несколько упрощенном варианте, но, тем не менее, болезнь Лайма можно определить, формы ее: манифестную, латентную. Манифестная форма имеет стадии острого, подострого, хронического течения. И по степени тяжести можно выделить легкую, среднюю и тяжелую формы.
На самом деле, это такой вариант рабочей классификации. Классификации разрабатываются каждый год новые. Они очень интересны, обширны, и вы можете с ними ознакомиться в специальной литературе. Этот процесс еще находится в стадии совершенствования.
Мы должны указать с вами на то, что необязательно все стадии должны быть у одного больного. Здесь представлена статистика, говорящая о том, что могут быть пропущены некоторые стадии, и у больного может сразу развиться вторая, третья стадия заболевания.
Итак, стадии лайм-боррелиоза. Ранняя или локализованная стадия заключается в том, что после присасывания клеща у пациента формируется клещевая мигрирующая эритема. Она встречается при боррелиозе практически у 60-80% больных и является патогномоничным признаком для данной болезни. Она характеризуется острым и подострым началом. Может возникнуть непосредственно в день укуса, может быть отставлена, вплоть до нескольких недель. И нередко сопровождается коротким общетоксическим синдромом в виде подъема температуры, лихорадки, утомляемости и других. У 5-8% определяются признаки менингизма.
Клещевая мигрирующая эритема представляет из себя ничто иное как центробежное распространение боррелий внутри кожи. Когда дерматологи проводят специфические исследования, они обнаруживают как раз в этих красных краях непосредственно возбудителя.
В дальнейшем, после распространения инфекта по коже, развивается вторая стадия заболевания. Она основана на том, что возбудитель гематогенно, периневрально, лимфогенно распространяется в региональные лимфоузлы. В ряде случаев определяют региональную лимфоаденопатию. У ряда больных развивается вторичная клещевая мигрирующая эритема.
Высыпания носят самый разнообразный характер и могут проявляться в виде специфической вторичной эритемы в месте эритемы первичной, а также специфической вторичной диссеминированной эритемы в виде округлых образований в любой точке туловища, не связанной с местом укуса. Выявляются неспецифические кожные изменения. Может быть развита лимфоцитома доброкачественная и панникулит на данной стадии заболевания.
В данном случае представлена как раз вторичная мигрирующая эритема, распространенная по всему туловищу: здесь не только спина, но и конечности, как правило, задействованы. И здесь – такого же плана изменения, которые носят более распространенный характер.
На этом слайде я хочу представить свои собственные наблюдения, где у больных уже на второй, третьей стадии развиваются неспецифические, нехарактерные, которые достаточно трудно эритемой назвать, кожные изменения. Тем не менее, они проходят на специфическом антибактериальном лечении, и связаны именно с боррелиозом.
Очень интересным проявлением заболевания является лимфоцитома кожи. Это – довольно редкое состояние, это доброкачественная лимфоцитома. Формируется она обычно вследствие присасывания и инфицирования насекомыми в районе мочки уха, соска и других участках кожи с богатой васкуляризацией. Поражается лицо, мочка уха, сосок. И здесь, на данной картинке, представлена область щеки, и пациент с подозрением на лимфоцитому в области нижнего века.
Следующим по частоте проявлений при лайм-боррелиозе можно назвать стадию диссеминации во второй стадии заболевания – это поражение нервной системы. Надо сказать, что, читая этот слайд, вы, наверное, обратите внимание, что могут поражаться практически все разделы нервной системы. Это:
- сенесто- и невропатии радикулопатии;
- менинго радикулопатии или синдром Банавартца;
- неврит лицевого нерва, очень характерен для данного заболевания в сезон;
- периферические невриты, плекситы;
- менингит;
- миелит;
- энцефалопатия.
Все это может развиться вследствие воздействия боррелиозной инфекции.
В Германии была проведена оценка частоты поражения нервной системы при лайм-боррелиозе, выявлено, что она достигает 10 человек на 100 тысяч населения. К сожалению, у нас очень невелик интерес у неврологов к этой проблематике, и поэтому такой статистики мы не имеем.
Очень интересным является факт поражения глаз во второй стадии, или так называемый офтальмоборрелиоз. Может развиться:
- неврит зрительного нерва;
- конъюнктивит;
- проявление панофтальмита;
- хориоретиниты, иридоциклиты, кератиты.
Заболевание носит неспецифический характер, но, тем не менее, опытные офтальмологи спрашивают у больных, есть ли связь с укусом клеща.
Поражения сердца во второй стадии встречаются у 1-10% пациентов. Тоже так же, как при поражении других органов и систем, могут поражаться различные слои и участки сердца, сердечнососудистой системы. В основном, это различные проявления кардита, поэтому и получило название лайм-кардит. Это – миокардит, при ряде случаев – перикардит, реже – панкардит. Чаще всего мы все-таки встречаем аритмию в виде различных нарушений ритма. И специфическим считается для лайм-боррелиоза развитие атриовентрикулярной блокады разных степеней сложности. Считается, что поражение сердца, как раз, характерно для лиц, у которых есть L-формы боррелий, которые и обуславливают длительный воспалительный процесс.
Поражение печени во второй стадии при боррелиозе мы в своей практике наблюдали достаточно мало. Возможно, это связано со специфическим штаммом боррелия, в частности, Borrelia miyamotoi, которой в последнее время эпидемиологи уделяют большое внимание. Именно при поражении этой боррелией развиваются характерные воспалительные процессы в печени. Большинство специалистов проявление гепатита, инфекционного, знают.
Поражение суставов и мышц при болезни Лайма второй стадии также очень разнообразно. На первом месте по частоте стоят артларгии, затем – артриты, причем надо обратить внимание, что в последнее время, при более детальном анализе мы выявили поражения тазобедренных суставов – коситы. Очень характерны для лайм-боррелиоза периартикулярные поражения в виде тендовагинитов, бурситов, трохантеритов. И субклиническое, по данным СЦГ исследований, поражение сакроилеальных сочленений. Также характерны миалгии, судорожные подергивания и развитие клиники ревматической полимиалгии и других видов миопатии.
Другие проявления не столь характерны, но, тем не менее, могут встречаться на второй стадии заболевания. Здесь я хотела отметить факторы риска хронизации у наших пациентов. Это где-то 10% больных. Они имеют характерную принадлежность к генотипу DR-2 и 4. У них снижен уровень клеток CD-57, и, как правило, наличествуют сопутствующие проблемы в виде состояния здоровья или сопутствующей инфекции.
Хронический лайм-боррелиоз, или третья стадия, в целом, характеризуется теми же признаками, но с разной степенью выраженности. Это тоже 10% пациентов, обычно это уже больше, чем 6 месяцев после начала заболевания. У этих больных поражаются суставы, кожа, развиваются хронические неврологические синдромы.
В этой стадии выявляют три стадии поражения суставов. Это:
- артралгии до 50% и больше случаев;
- доброкачественный рецидивирующий артрит;
- очень редко – хронический прогрессирующий эрозивный артрит.
Наиболее часто – это моноолигоартрит с поражением нижних конечностей, развитием кист Бейкера.
Поражение кожи в этой стадии характеризуется:
- ранними признаками хронического атрофического акродерматита;
- появлением узловатой эритемы;
- панникулитов;
- каппиляритов;
- некоторые формы ограниченной склеродермии (здесь перечислены – они тоже считаются связанными с перенесенным боррелиозом).
Хотелось бы остановиться на понятии хронического атрофического акродерматита. Это очень интересное поражение дистальных отделов конечностей, как правило, симметричное, на разгибательных поверхностях конечностей, нередко с артритами, артралгиями подлежащих суставов. Поражается кожа локально или распространяется на верхнюю часть конечностей. В ряде случаев поражается и область живота, спины, поэтому не всегда хронический атрофический акродерматит – это только конечности.
Здесь представлены фотографии собственного опыта. В данном случае, такие каппиляриты у нас развились. И здесь – характерные признаки лайм-боррелиоза:
- лимфоцитома у мальчика внизу;
- неврит лицевого нерва;
- хронический атрофический акродерматит (как он выглядит).
В настоящее время подозревается связь с боррелиозной этиологией многих состояний с поражением нервной системы, кожи и другие.
На данном слайде я хотела вам показать, что все-таки лайм-боррелиоз – это не приговор. Как вы видите, большинство больных выздоравливает. Они развивают, в лучшем случае, локализованную инфекцию, и при адекватной терапии выздоравливают. Однако существует небольшой процент больных, у которых развиваются острые органные поражения. И еще меньший процент больных, у которых развиваются уже хронические стойкие органные поражения, не поддающиеся антибактериальной адекватной терапии.
Диагностика болезни Лайма складывается в основном, из анамнеза, клиники; сочетание поражения сразу трех систем: нервной, кожной, суставной и кардиальной – то есть вот в таком сочетании; данных лабораторных исследований. Конечно, очень интересный момент – это исключение других причин поражения этих органов и систем.
Здесь – критерии диагноза, разработанные немецким ревматологическим обществом для диагностики лайм-боррелиоза. То же самое: здесь перечисляются клинические признаки, характерные для лайм-артрита, и требуется доказательство инфекции по данным иммуноферментного анализа, желательно, в сочетании с иммуноблоттингом. А также, смотрите, последний пункт – это опять исключение заболеваний со сходными симптомами.
Что же мы можем противопоставить этому серьезному заболеванию? Это, конечно, антибиотики. Речь идет о бактериальном заболевании. Антибиотики применяются на всех стадиях заболевания. В результате происходит элиминация возбудителя, подавление симптомов, предупреждение прогрессирования и хронизации болезни. Естественно, индивидуальный подход к каждому пациенту.
Здесь представлены те антибиотики, те группы, которые наиболее эффективны в отношении боррелий. На первом месте стоят препараты тетрациклинового ряда. Затем идут антибиотики пенициллинового ряда, полусинтетические пенициллины, цефалоспорины 2-3 и 3-4 поколений. Макролиды находятся в самом конце. К сожалению, они не оказались столь эффективны, как ожидалось. Как показали исследования, именно эти группы более всего эффективны в отношении терапии лайм-боррелиоза.
Какие же рекомендации на сегодняшний день существуют? В данном случае представлены рекомендации американской ассоциации по болезням с инфекционными заболеваниями, на которые, в общем-то, и опираются на сегодняшний день большинство специалистов. На ранней стадии предлагается использовать препараты, в первую очередь, тетрациклинового ряда. Почему? Потому что они очень эффективны не только в отношении боррелиоза, но и в отношении тех инфектов, которые могут передаваться со слюной клеща. Мы с вами их перечисляли: анаплазмоз, эрлихиоз, бабезиоз и так далее. Поэтому на первом месте – это препараты тетрациклинового ряда.
В отечественной практике – Доксициклин, но мы чаще всего используем препарат Юнидокс Солютаб. Препарат уникален тем, что он разработан как моногидрат, а благодаря этому обладает хорошим эффектом: отсутствием побочных эффектов, характерных для тетрациклинов, а именно проблем со стороны желудочно-кишечного тракта. Также препарат разработан в виде растворимой таблеточки, которую можно как применять в виде раствора, так и в виде таблетированной формы. Это очень удобно, потому что дает большее всасывание, эффективность, и переносимость препарата, соответственно, выше, и выше его эффективность.
На втором месте у лиц, которые не достигли 8 лет или плохо переносят препараты тетрациклинового ряда, стоят препараты полусинтетических пенициллинов. Это – Амоксициллин. Вы видите, дозы достаточно большие и курс тоже достаточно большой. Это не менее 3 недель.
Альтернативой являются как раз макролиды. Это касается лиц с плохой переносимостью вышеуказанных препаратов.
В случае вовлечения в клиническое проявление, даже на ранней стадии, нервной системы, развитие атриовентрикулярной блокады, используется парентеральное введение препаратов. В основном, это цефалоспорины 3 и 4 поколений в дозе 2 грамма в сутки, в течение не менее 3-4 недель. И при непереносимости, опять же, мы возвращаемся к препаратам тетрациклинового ряда.
В поздней стадии, при развитии лайм-артрита, препаратом выбора рекомендовано использовать тетрациклиновые препараты. Опять же, Доксициклин или, предпочтительно, Юнидокс. Юнидокс – в дозе 200 миллиграмм в сутки, не менее 4 недель. Или синтетические пенициллины, тоже в дозе 2 грамма в сутки.
При развитии поражения нервной системы предпочтение отдается парентеральному введению цефалоспоринов для лучшего преодоления гематоэнцефалического барьера и более напряженной концентрации антибиотиков.
Что хотелось бы отметить? Что, конечно, в первый момент мы сталкиваемся с вопросами профилактики заболевания. Это – вопрос вопросов, конечно, когда развиваются и появляются новые инфекционные заболевания. Специфической профилактики лайм-боррелиоза на сегодняшний день в виде вакцинирования не существует. Испытания тех вакцин, которые разрабатывались в США, Европе, оказались малоуспешными. В России, к сожалению, не проводятся исследования по этому вопросу. Поэтому вы должны понимать, что прививки от боррелиоза нет. Все прививки, которые больные получают вследствие укуса клеща, связаны с клещевым энцефалитом, с вирусным заболеванием.
Итак, в чем состоит второй шаг профилактики? Это – экстренная антибиотикопрофилактика. Это – назначение антибиотиков в инкубационном периоде. То есть, строго говоря, от момента присасывания клеща – до появления каких-либо симптомов (первый из них – клещевая мигрирующая эритема). То есть, в то время, когда количество боррелий критически мало и мы сможем подавить этот боррелий, не позволив заболеванию двинуться дальше.
Экстренная профилактика осуществляется строго индивидуально в случаях, когда точно установлено, что присосавшийся клещ инфицирован. И такая профилактика позволяет у 97-98% пациентов абортировать заболевание, то есть, остановить дальнейшее его развитие.
На этом слайде указаны заключения американской Ассоциации по борьбе с инфекционными заболеваниями, где было показано, что если использовать препараты тетрациклинового ряда, то можно даже не обследовать клеща. Не ждать этого обследования, а сразу после присасывания клеща, если у больного нет противопоказаний другого плана против этих препаратов, назначить препараты тетрациклинового ряда Доксициклин или Юнидокс, которые обеспечивают 87%-ную и даже 95%-ную эффективность профилактического плана. То есть, в дальнейшем этот пациент, скорей всего, не разовьет большинство симптомов и не будет пациентом инфекциониста и других специалистов.
В случае необходимости использования других препаратов используются также Амосикциллин и Амоксиклав.
Источник

