- «Лежит обездвиженной»: укус клеща парализовал 11-летнюю девочку из Новокузнецка
- Опасность энцефалитного клеща
- Как распознать энцефалитного клеща
- Признаки укуса энцефалитного клеща
- Последствия укуса энцефалитного клеща
- Что делать после укуса лесного клеща
- Как обработать укушенное место
- Как узнать, не заразился ли энцефалитом
- Как предотвратить инфицирование клещевым энцефалитом
- В Заводоуковске умерла 10-летняя девочка, которая после укуса клеща три месяца боролась за жизнь
- Клещевой системный боррелиоз: что такое болезнь Лайма и как ее лечить
- Что такое болезнь Лайма
- Возбудитель болезни Лайма
- Симптомы болезни Лайма
- Диагностика и лечение
- Последствия болезни Лайма
- Заразна ли болезнь Лайма
- Комментарий врача
«Лежит обездвиженной»: укус клеща парализовал 11-летнюю девочку из Новокузнецка
Свой одиннадцатый день рождения новокузнечанка Маша Бондаренко встретила в коме. Причиной тяжелейшего состояния стал укус клеща.
Роковой день
Маша Бондаренко росла жизнерадостным, любознательным ребёнком. Хорошо училась, обожала рисовать и лепить из пластилина. Любила животных, играм в куклы предпочитала наблюдение за букашками, лягушками, ящерицами.
24 мая в дверь семьи Бондаренко постучала беда. В тот день Маша гостила на даче у бабушки в селе Кузедеево. Там девочку укусил клещ. В травмпункте, куда оперативно обратились родители с пострадавшей дочерью, ребёнку поставили укол иммуноглобулина. Медики велели следить за температурой тела в течение двух недель, при повышении — обращаться в поликлинику по месту жительства.
Всё это время маленькую новокузнечанку ничего не беспокоило, а ровно через 14 дней температура резко подскочила едва ли не до 40 градусов. Дальше — «скорая» и госпитализация в инфекционную больницу №8. До сегодняшнего дня девочка на больничной койке.
«Становилось всё хуже и хуже»
«В восьмой больнице Маша пролежала буквально два-три дня. Ей становилось всё хуже и хуже. Она начала терять слух, то есть нас уже не слышала и не понимала. Только говорила: «Всё будет хорошо», — рассказывает папа ребёнка Артём Бондаренко.
Когда девочка потеряла сознание, её отправили в Кузбасскую детскую клиническую больницу имени Ю.Е. Малаховского (бывшая детская больница №4 – прим.авт.). 12 июня, в день рождения Маши, её ввели в искусственную кому. Выйти из этого состояния пациентке удалось лишь спустя два месяца.
Сейчас ребёнок находится в неврологическом отделении той же больницы. У школьницы диагностированы тяжёлое течение клещевого менингоэнцефалита, апаллический синдром, эписиндром, заместительная гидроцефалия. Маша в сознании, но немобильная. Она не может говорить, удерживать предметы в руках, глотать пищу.
«Маша лежит обездвиженной. Движения в ручках и ножках есть – но минимальные», — говорит Артём Бондаренко.
Последняя надежда
В рамках ОМС и возможностей медучреждения девочка получает медикаментозное лечение. За собственные средства родители пригласили для дочери платных специалистов – массажиста, кинезиолога, логопеда. Рядом с Машей постоянно находится мама Марина.
Российские врачи никаких прогнозов не дают, ссылаясь на непредсказуемость человеческого мозга. Артём и Марина обращались с запросами в клиники Германии и Испании. Немецкие доктора уверяют: у девочки есть все шансы на полное выздоровление, но взяться за лечение не могут: из-за коронавируса детей временно не принимают.
Помочь новокузнечанке готов невролог, нейрохирург из Барселоны. По предварительным расчётам, стоимость поддерживающей терапии составит 15 тысяч евро, трёхмесячный курс реабилитации – 48200 евро. Это более 5млн рублей. Плюс дорога: транспортировка регулярным рейсом обойдётся от 750 тысяч рублей до 1 млн рублей, частным самолётом санавиации – 3,5 млн рублей в одну сторону.
Таких денег у семьи нет. Родители Маши объявили сбор и просят откликнуться всех неравнодушных. На сегодня собрано чуть больше 2 млн. С документами и информацией о том, как помочь девочке, можно ознакомиться на странице в инстаграме и на сайте «Помощь ребёнку».
Источник
Опасность энцефалитного клеща
Отдых на природе омрачает перспектива быть покусанным различными насекомыми. Наибольшее беспокойство вызывает клещ. Неприятен сам факто того, что при укусе он глубоко погружается под кожу человека, и часть его может остаться в теле, вызывая нагноение. Некоторые из этих насекомых переносят вирус, вызывающего энцефалит (воспаление головного мозга). Это чревато опасными последствиями, вплоть до инвалидности и смерти. Мы выясним, насколько стоит бояться и как защититься от этого насекомого.
Как распознать энцефалитного клеща
На самом деле такого вида насекомого, как энцефалитный клещ, в природе не существует. Есть обычный лесной, который переносит инфекцию. В западной части России носителем опасного вируса является собачий клещ, в восточной – таежный.
Однако это не значит, что все насекомые этого вида без исключения могут заразить вирусом энцефалита. Для того чтобы стать переносчиком, он должен выпить крови больного человека или животного.
Внешне это никак не проявится: насекомое будет выглядеть точно так же. Признаков наличия возбудителя не существует. Отличается визуально лишь сытый клещ от голодного: напившись, он увеличивается с 2-3 мм в десятки раз.
Выяснить, переносило ли конкретное насекомое вирус, могут только в лаборатории. Единственное условие – оно должно оставаться живым. Его следует доставить к месту исследования в течение двух суток после укуса.
Признаки укуса энцефалитного клеща
Как и у большинства кровососущих насекомых, кусаются только самки. Теоретически и самец может присосаться к телу, но долго поглощать кровь он не способен. Женская особь может питаться более недели беспрерывно.
Лесной клещ способен долго оставаться незамеченным. В его слюне содержится обезболивающее вещество, благодаря которому человек не чувствует укуса. В этом кроется серьезная опасность: чем дольше насекомое пьет кровь, тем выше риск инфицирования.
Обнаруживается укушенное место визуально по таким признакам:
- покраснение круглой или овальной формы;
- черная точка в центре (если осталась голова с хоботком);
- отек;
- сыпь.
Клещевая аллергия на лесных особей обычно не развивается (в отличие от домашних). Хотя у людей с ослабленным иммунитетом возможно появление зуда и других симптомов. Сам клещ может оставаться на месте укуса или отвалиться, так и не попавшись на глаза.
Последствия укуса энцефалитного клеща
Энцефалит не развивается сразу. Опасное заболевание может проявиться по прошествии двух-трех недель. Потом зараженный сталкивается с первыми симптомами в виде общего недомогания, сонливости, незначительного повышения температуры.
Развитие энцефалита проявляется набором признаков:
- боли в мышцах необъяснимой природы;
- лихорадка;
- судороги;
- рвота;
- затуманенность сознания;
- заторможенность или, наоборот, хаотичность движений;
- галлюцинации.
Поскольку это заболевание, поражающее нервную систему, высок риск наступления паралича. В результате человек не может ходить, поднимать руки, в тяжелых случаях – и держать голову.
Последствиями клещевого энцефалита могут стать эпилепсия, нарушения кровообращения, утрата когнитивных способностей. Если из-за поражения мозга страдает дыхательная система, повышается риск летального исхода.
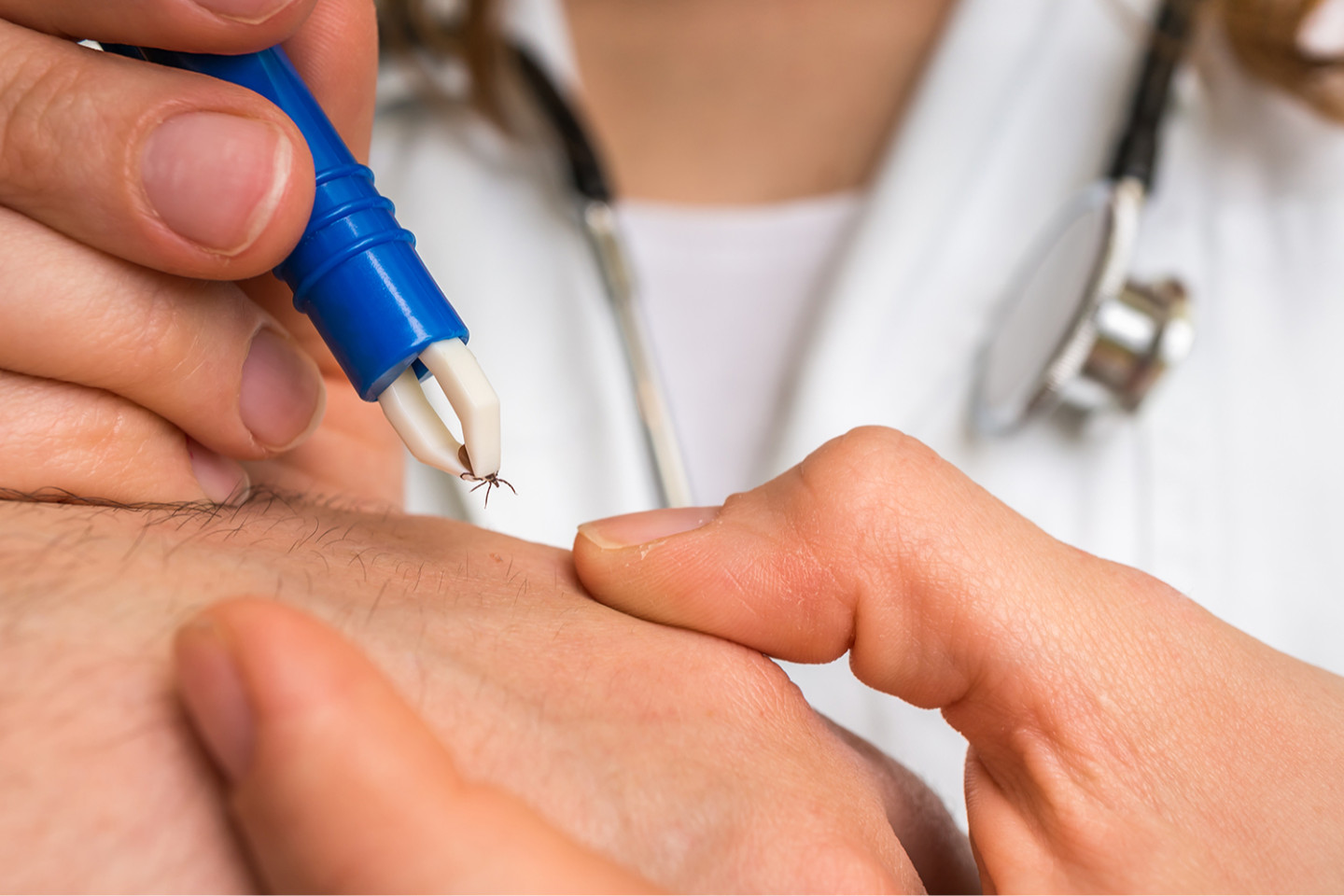
Что делать после укуса лесного клеща
Если укусившее насекомое осталось на коже, скорее всего, оно погрузило головку достаточно глубоко и само уже не отвалится. Его нужно аккуратно достать. Лучше отправиться для этого в травмпункт. Там минимизируют опасность заболевания путем введения противоэнцефалитного гамма-глобулина. Главное – сделать это в течение нескольких часов после контакта с клещом.
Хотя на вид насекомое, которое переносит вирус, никак не отличается, паниковать при каждом укусе не стоит. В весенне-летний сезон клещи кусают многих, но инфицированным оказываются не более 5-6%.
Можно попытаться извлечь кровососа самостоятельно. Но тут велика опасность разорвать его напополам. Кровь из него может попасть на слизистые и повысить риск заражения. К тому же оставшаяся в теле головка вызовет гнойное воспаление прилежащих тканей.
Как обработать укушенное место
После укуса клеща возможно три варианта развития событий. От этого зависит набор действий пострадавшего и его близких:
Укушенный участок может чесаться, особенно если пострадавший склонен к аллергии. Расчесывать его нельзя. Для снятия зуда лучше принять антигистаминный препарат.
Как узнать, не заразился ли энцефалитом
Инкубационный период у болезни – достаточно длительный. Поэтому нет смысла сдавать анализы сразу: они все равно сразу ничего не покажут. Обследоваться можно, когда появятся первые симптомы клещевого энцефалита.
Если удалось сохранить насекомое и доставить его в лабораторию, специалисты установят, было ли оно переносчиком вирусной инфекции. Однако даже если его тестирование окажется положительным, симптомы энцефалита у человека могут и не появиться.
Чем быстрее клеща отнимут от тела, тем меньшую порцию возбудителя он передаст укушенному. Так что он может просто не успеть заразить свою жертву настолько, чтобы развилось столь серьезное заболевание.
Наличие вируса выявляется по анализу крови. Диагноз ставят при четырехкратном повышении уровня соответствующих IgG-антител, которые иммунная система вырабатывает в ответ на заражение. Тогда потребуется лечение в стационаре.
Как предотвратить инфицирование клещевым энцефалитом
Опасность чаще подстерегает в лесу, хотя и в городских парках клещи могут поджидать своих жертв. Они отличаются неумением летать, поэтому сидят в траве и перепрыгивают на тело при достаточном приближении. Так что для безопасности следует:
- избегать территорий с высокой травой;
- при выходе на природу стараться не оставлять голых участков ниже пояса, а рубашку заправлять в брюки;
- при сидении в траве на отдыхе каждые 10 минут осматривать голову, шею, руки и другие открытые зоны;
- использовать антиклещевые репелленты.
Эти кровососущие насекомые атакуют не только людей, но и животных. Поэтому после прогулки с питомцем нужно тщательно осматривать его тело. Иначе пострадает он сам, а паразит перепрыгнет на хозяина.
Болезнь эта изучена, поэтому против нее существует вакцина. Периодами повышенного риска являются весна и осень. Поэтому прививки лучше делать осенью и зимой для формирования иммунитета. После укуса вакцинироваться смысла нет.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник
В Заводоуковске умерла 10-летняя девочка, которая после укуса клеща три месяца боролась за жизнь
Родственники обратились в следственные органы
Клещ укусил девочку во время прогулки по лесу
Фото: Асия Белослудцева
На этой неделе, 19 сентября, в Заводоуковске умерла 10-летняя школьница, которую три месяца назад укусил энцефалитный клещ. После укуса девочка дважды обращалась в больницу с головными болями, но госпитализировали её только на третий раз. Родственники считают, что если бы Таню положили в больницу сразу после первых жалоб на плохое самочувствие, то её бы спасли.
С чего всё началось
Клещ укусил 10-летнюю Таню в шею еще 23 июня, когда она вместе с родителями собирала в лесу грибы. Девочку сразу же отвезли в больницу Заводоуковска. Позже выяснилось, что клещ был энцефалитным.
По словам матери, Тане был введен иммуноглобулин и рекомендован прием антибиотиков. После первоначального обследования школьницу не госпитализировали и отпустили домой. В последующие дни её начали беспокоить головные боли. Почти через неделю после укуса, 2 июля, родители привели Таню снова в больницу.
— После осмотра Таню и её маму отправили домой. Врачи сказали, что оснований для госпитализации нет. 7 июля вновь с головными болями они вернулись в больницу. Температура у Тани поднялась под 40. Тогда ей и поставили диагноз клещевой энцефалит, — рассказывает Асия Белослудцева, тётя девочки.
С 8 июля у Тани резко стало плохо с памятью, она перестала узнавать родных и близких, начала путать слоги и слова. 10 июля девочка перестала открывать глаза и реагировать на происходящее. Девочку в тяжелом состоянии доставили в областную инфекционную больницу в Тюмень. На следующий день у Тани начался отек мозга, она впала в кому.
— На Таню страшно было смотреть. К ней были подключены разные аппараты, капельницы, трубки. Врачи говорили нам: ждите, ждите, ждите, — говорит тётя девочки.
Через 20 дней Таня вышла из комы. Но назвать её состояние нормальным, признаются родные, было тяжело, так как девочка постоянно находилась в полусознательном состоянии. Некоторое время она пролежала в ОКБ № 1 на Котовского.
Лечение не давало положительных результатов. Все это время её мама через день ездила из Заводоуковска в Тюмень.
— После того как провели последние обследования, нам сказали, что врачи бессильны. Вызвали маму и рекомендовали забрать дочь домой. Мне кажется, что если бы ее положили в больницу 2 июля и начали сразу ставить гамма-глобулин, который ей уже потом давали, то не было бы таких последствий, — считает Асия Белослудцева.
Источник
Клещевой системный боррелиоз: что такое болезнь Лайма и как ее лечить
Материал проверил Дмитрий Вихров, врач-эпидемиолог, врач-дезинфектор «СЭС Чистый Город», автор блога @virxoff
Что такое болезнь Лайма
Болезнь Лайма (лайм-боррелиоз, клещевой системный боррелиоз)— инфекционное заболевание, которое вызывают бактерии вида Borrelia. Они передаются человеку при укусе инфицированного черноногого или оленьего клеща. Клещ заражает животных после укуса — болезнью часто страдают олени, птицы и грызуны. Чем дольше членистоногое находится на коже, тем выше вероятность заражения. Обычно для передачи инфекции нужно 24–36 часов. Укус безболезненный, и многие пациенты его даже не замечают, а позже сталкиваются с симптомами, не обнаружив самого возбудителя. Укус не всегда приводит к заражению. В слюнных железах клещей бактерий совсем немного, в основном они заселяют кишечник.
Болезнь Лайма была впервые обнаружена в городе Олд-Лайм, штат Коннектикут, в 1970-х годах, но определить ее причину врачам удалось только в 1982 году. Это наиболее распространенное клещевое заболевание в Европе и США. Ему подвержены жители лесных районов. При этом вовсе необязательно, что человек любит проводить время среди деревьев: часто клещ попадает к нему через домашних животных после свободного выгула.
Боррелиоз — бактериальное заболевание, оно хорошо лечится антибиотиками, особенно на ранней стадии. При более позднем проявлении или хронических симптомах зачастую требуется внутривенное введение антибиотиков на протяжении нескольких недель. Болезнь часто диагностируют в разных концах планеты, в разное время ею страдали Аврил Лавин, Алек Болдуин и Белла Хадид.
Возбудитель болезни Лайма
Причиной лайм-боррелиоза считаются несколько разновидностей бактерий одного вида: Borrelia burgdorferi, Borrelia garinii и Borrelia afzelii. Это микроаэрофилы — организмы, которым для роста необходим кислород в воздухе или тканях организма хозяина. Их переносят клещи рода Ixodes, жизненный цикл которых — около трех лет. Они живут в низких травах и кустарниках.
Очаги распространения болезни Лайма фиксируют в лесах умеренного климата, которые есть практически на всей территории России от Сахалина до Калининграда. Те же местности, как правило, заселены клещевым энцефалитом, который диагностируют реже, чем боррелиоз. Оба заболевания имеют сезонный характер — зависят от активности клещей. Нередко у одного пациента встречается целый набор инфекций, потому что клещ может быть заражен одновременно несколькими видами бактерий. Помимо укуса клеща и попадания его фекалий на кожу, встречаются случаи заражения при употреблении свежего коровьего или козьего молока.
Симптомы болезни Лайма
Признаки заражения редко отличаются у детей и взрослых. Как правило, симптомы включают:
- суставные и мышечные боли;
- сильную усталость, отсутствие энергии;
- высокую температуру;
- симптомы, схожие с гриппом.
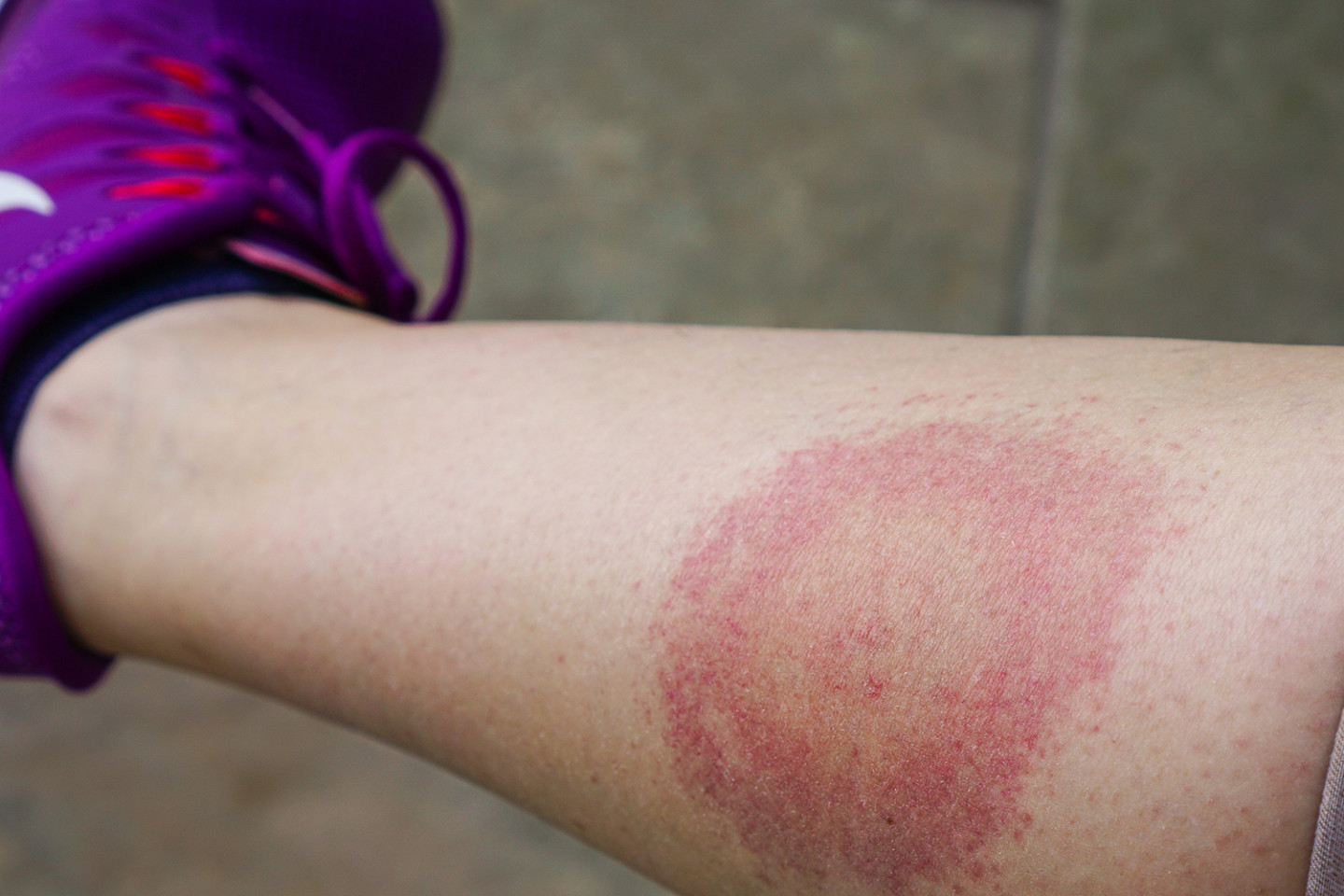
Согласно одному из ранних исследований болезни Лайма, у 89% детей, зараженных боррелиозом, обнаруживалась специфическая сыпь [1]. Главная опасность в том, что яркие симптомы могут проявиться спустя месяцы и даже годы после укуса клеща. До этого бактерии развиваются в организме в скрытой форме. Но некоторые признаки укуса можно заметить в первый месяц после контакта с клещом. Нередко увеличиваются лимфатические узлы, повышается температура и диагностируется мигрирующая эритема — сыпь, начинающаяся от места укуса. Пятно расширяется в течение нескольких дней, достигая 30 см в диаметре. Пораженное место зудит и болит.
Поздние симптомы могут проявиться [2]:
- опухолью в месте укуса;
- лицевым параличом;
- сильной головной болью;
- скованностью движений в шейном отделе;
- артритом с сильной болью в суставах;
- сбоями сердечного ритма (лайм-кардит);
- воспалением головного и спинного мозга.
Диагностика и лечение
Диагностика в первую очередь основывается на факте укуса клеща. Врач может предположить наличие болезни, если пациент проживает в районе, где зафиксированы случаи боррелиоза. Проводится осмотр тела на предмет наличия сыпи и эритем. Самый надежный показатель — анализ крови. Также могут назначить иммуноферментный анализ, определяющий наличие антител к белкам B. burgdorferi.
Дмитрий Вихров: «Мигрирующая эритема (увеличивающаяся в сторону от места укуса) на месте укуса клеща появляется в период от 2 до 30 дней с момента укуса у 60–90% пациентов. Это так называемый первичный аффект, главный признак заболевания. Вопрос о необходимости экстренных профилактических мероприятий (введение специфического иммуноглобулина, антибиотикопрофилактика) решается в течение 72 часов после присасывания в случае получения положительного результата лабораторных исследований (клещ, кровь пострадавшего). После удаления клеща в течение месяца необходимо следить за состоянием здоровья и при повышении температуры или появлении головной боли, слабости немедленно обратиться к врачу, сообщив о факте присасывания клеща и полученной ранее медицинской помощи.
Не надо забывать, что клещи переносят более десяти инфекций. И заражение несколькими болезнями может непредсказуемо осложнить выздоровление, несмотря на применение антибиотиков. Во всех случаях присасывания клеща необходимо врачебное наблюдение и беспрекословное выполнение предписаний. На сегодняшний день гарантировано 100% выздоровление при своевременном обращении за медицинской помощью и адекватном лечении».
Последствия болезни Лайма
Пациентов с диагностированным боррелиозом, как правило, госпитализируют в инфекционное отделение больницы. Если симптомы неярко выражены, отсутствует лихорадка и интоксикация, можно лечиться амбулаторно. Для борьбы с инфекцией врачи используют антибиотики. Все люди, у которых была диагностирована и подтверждена болезнь Лайма, подлежат обязательному диспансерному наблюдению в последующие два года.
Поздние проявления не вылеченного вовремя боррелиоза могут выражаться в ревматологических, кардиологических и неврологических проблемах со здоровьем. В таких случаях последствия устраняют врачи соответствующей квалификации. От болезни Лайма не существует вакцины. Лучшая профилактика — избегать мест скопления клещей в весенне-летний сезон. Если вас все-таки укусили и вы нашли клеща, впившегося в кожу, его нужно правильно удалить, захватив тело максимально близко к голове.
Заразна ли болезнь Лайма
Ученые не обнаружили доказательств того, что болезнью Лайма можно заразиться от человека. Согласно Центру по контролю и профилактике заболеваний, заражение боррелиозом во время беременности может повлечь передачу инфекции плоду [3]. Но исследование, проведенное в 2009 году с участием 66 беременных женщин, показало, что у пациенток с болезнью Лайма риск неблагоприятных исходов беременности значительно выше [4]. При этом нет сообщений о передаче боррелиоза младенцам через грудное молоко. Болезнь Лайма хоть и содержится в жидкостях организма, но не передается воздушно-капельным, половым путем или при переливании крови.
Комментарий врача
Дмитрий Вихров, врач-эпидемиолог, врач-дезинфектор «СЭС Чистый Город», автор блога @virxoff
Клещи не падают на людей с деревьев, потому что не поднимаются выше 70 см от земли. У них есть чувствительный орган, регистрирующий вибрацию травинки и веточки, сигналы от которого останавливают их от дальнейшего подъема. Клещи сидят на травинках почти неподвижно, но двигательная активность резко повышается, когда они попадают на человека. Членистоногие чувствуют перепад температуры тела в сотые доли градуса. Поэтому безошибочно находят путь с поверхности одежды к коже человека. Они выбирают участок с наиболее теплой и тонкой кожей, на котором сосуды подходят максимально близко к поверхности. Как правило, это зоны паха, пупка, подмышек, под грудью, под ягодицами, под лопатками, участками прилегания резинок нательного белья. Во время укуса клещ вводит слюну, которая может содержать инфекционный агент. Поэтому можно заразиться без присасывания клеща, просто неосторожно сходив в лес без средств защиты.
Не надо путать репеллентные средства защиты и акарицидные. Первые (их можно наносить на кожу) отпугивают клещей, вторые (их наносят только на одежду) убивают. Поэтому максимальную защиту от клещей могут обеспечить так называемые акарицидно-репеллентные средства для обработки одежды и репелленты для обработки кожи и одежды. От иксодовых клещей используют репеллентные составы, имеющие на этикетке или вкладыше указание на назначение для защиты от клещей семейства Ixodidae. В состав входят наиболее эффективные в отношении этой группы членистоногих репелленты (ДЭТА, акреп). Это средства высшей категории эффективности, они предназначены для нанесения на кожу (для защиты от насекомых) и одежду (для защиты от насекомых и клещей). Рекомендуемая норма расхода средства при этом превышает таковую для защиты от прочих насекомых. Защитное действие репеллентных средств от клещей, как правило, не превышает 95%. Поэтому на этикетке обязательно пишут: «Средство обеспечивает неполную защиту от клещей! Будьте внимательны!»
Также используют акарицидные средства. В их состав входят наиболее эффективные пиретроиды, содержащие циан-группу. Они вызывают быстрое наступление паралича у клещей, попавших на одежду. Такие акарицидные средства могут быть рекомендованы для защиты как от клещей, так и от блох.
Клещи, вопреки расхожему мнению, сами не передвигаются на значительные расстояния. Из леса на участок они приедут за год до нападения на человека. А привезут их на себе мыши, птицы или другие дикие животные, кровью которых клещ питается. Он отпадет на участке, оставит потомство, а на следующий год молодые клещи смогут укусить вас или питомцев. Где была одна взрослая самка клеща, будет до двух тысяч молодых паукообразных. По крайней мере, столько яиц откладывает взрослая особь. Поэтому дачный участок необходимо обрабатывать два раза в год — весной и осенью. За последние 30 лет риск присасывания клеща и заражения болезнью Лайма в Европе вырос в 15 раз (данные ВОЗ). Заражение после укуса клеща (и без него) может произойти с вероятностью до 40%.
Чтобы обезопасить себя от клещей, необходимо соблюдать следующие правила:
- Стараться гулять в открытой местности без значительной растительности, по пешеходным дорожкам и широким тропинкам;
- Подбирая одежду для похода в лес, отдавайте предпочтение светлым тонам, чтобы увидеть клеща и вовремя снять. Принцип следующий: брюки под носки или в сапоги, рубашку, майку (с длинными рукавами и плотно прилегающими манжетами) под брюки, куртка на поясе или приталенная. И конечно, обязательно применение репеллентов и акарицидов;
- После похода по лесу необходимо проводить осмотр одежды и тела, чтобы вовремя снять клеща.
Если вас укусили, следует действовать в соответствии со следующим алгоритмом:
1. Клеща необходимо удалить как можно быстрее. Для извлечения пострадавшему необходимо обратиться в ближайшую лечебно-профилактическую организацию.
2. Если нет возможности сразу обратиться за медицинской помощью, то как можно быстрее самостоятельно удалите присосавшегося клеща, соблюдая рекомендации:
- ниткой завяжите узелок вокруг впившейся части клеща, осторожно, потягивая концы нити кверху и в стороны, вытяните его. Вместо нитки можно использовать специальный пинцет, которым следует захватить клеща и выкручивающим движением удалить его;
- место присасывания продезинфицируйте любым подходящим средством (70% спирт, 5% йод, одеколон);
- после извлечения необходимо тщательно вымыть руки с мылом.
Ни в коем случае нельзя раздавливать клеща, так как можно втереть возбудителя в кожу и заразиться «клещевыми» инфекциями.
Удаленного клеща следует поместить в герметичную емкость и как можно быстрее доставить в медицинскую организацию для дальнейших исследований. Сдать его с целью определить носительство инфекции можно в Центры гигиены и эпидемиологии ( ФБУЗ) в вашем регионе.
Требуйте от администраций учреждений отдыха, мест организованного отдыха на природе подтверждения проведенных акарицидных обработок в текущем сезоне.
Источник