- Гарднереллез
- Основные причины развития гарднереллеза
- Симптомы гарднереллеза
- Лечение гарднереллеза
- Рецидивирующие формы бактериального вагиноза: долгосрочное решение
- Влагалищный микробиоценоз в норме и в патологии
- Роль Atopobium vaginae и Gardnerella vaginalis в патогенезе рецидивирующего бактериального вагиноза
- Фокусная терапия рецидивирующих форм бактериального вагиноза
- Гарднерелла вагиналис у мужчин
- Чем лечить гарднереллез у мужчин: подробно о причинах, симптомах и терапии заболевания
- Причины гарднереллеза у мужчин
- Какими симптомами проявляется
- Методы диагностики
- Как вылечить гарднереллу
Гарднереллез
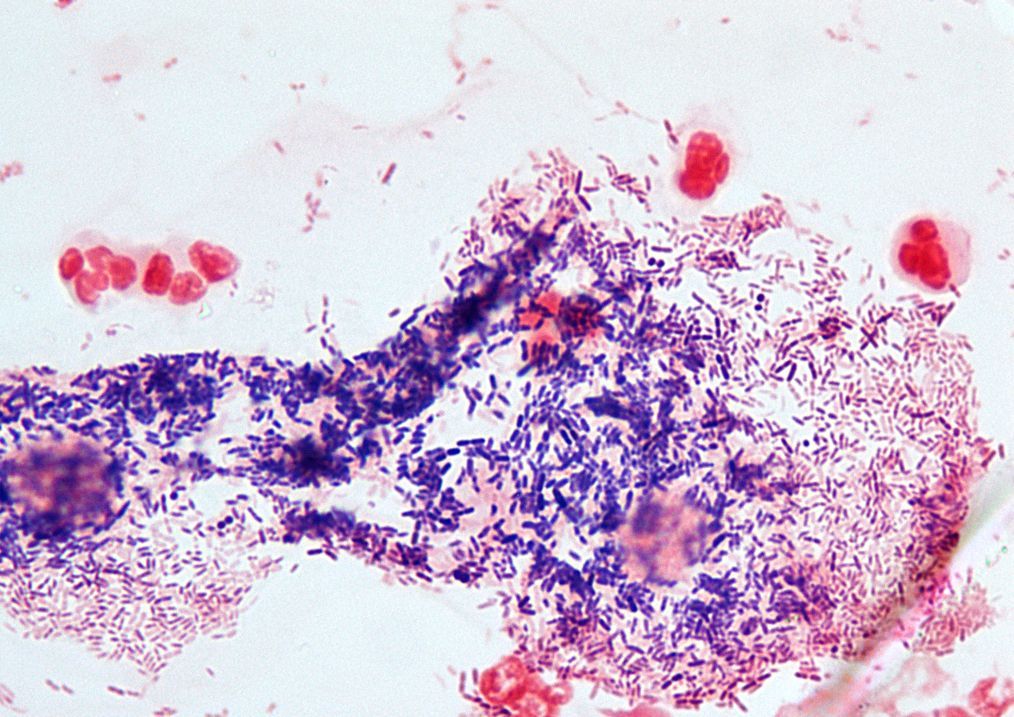
Гарднерелла вагиналис — биологический вид анаэробных бактерий, являющийся возбудителем гарднереллеза, заболевания женской половой системы. Оно имеет инфекционное происхождение, но не относится к ИППП (инфекциям, передающимся половым путем). В небольшом количестве (не более 1 % от всех микроорганизмов) гарднерелла постоянно присутствует в женском организме (влагалище и уретре), но при активном размножении быстро уничтожает нормальную микрофлору. В этом случае гарднерелла может стать причиной развития не только гарднереллеза, но также кандидоза и других заболеваний репродуктивной системы.
Основные причины развития гарднереллеза
Развитие гарднереллеза происходит в результате изменения состава микрофолоры, когда количество полезных микроорганизмов (лактобацилл) уменьшается, а условно патогенных (гарднерелл) – увеличивается. Такой дисбаланс может быть вызван следующими причинами.
Инфекции
Гарднереллез – это такое заболевание, которое может появляться на фоне болезней, передающихся половым путем: гонореи, хламидиоза, трихомониаза. Размножение гарднерелл провоцирует воспаление слизистой, нарушение микрофлоры и при отсутствии лечения – развитие бесплодия. Важно отметить, что в мужском организме гарднереллы, как правило, не задерживаются, но в 10 % случаев могут сделать мужчину носителем (при незащищенном половом контакте).
Гормональный сбой
Такой сбой может быть вызван, например, беременностью. Как и молочница, гарднереллез в таком положении является привычным явлением. Другие провоцирующие факторы – сильный стресс, прием лекарственных препаратов (в т. ч. противозачаточных и антибиотиков), наличие ряда заболеваний. Чтобы установить точную причину, необходима консультация специалиста.
Нарушения эндокринной системы
Нередкий случай – гарднереллез на фоне сахарного диабета. При повышенном уровне сахара в крови может нарушаться щелочной баланс слизистой влагалища, в результате чего происходит развитие патогенной микрофлоры.
Общая интоксикация организма
Спровоцировать развитие гарднереллеза может даже обычное пищевое отравление, которое приводит к дисбактериозу влагалища и кишечника.
Резкое снижение иммунитета
Такое состояние может быть связано с внутренними причинами (например, заболеванием крови, костного мозга и т. д.) или внешними факторами (резким изменением климатических условий, облучением и пр.).
Симптомы гарднереллеза
Незначительное изменение микрофлоры влагалища обычно проходит для женщины незаметно. Гарднереллез, переходящий в хроническую форму, протекает бессимптомно. В острой же форме он сопровождается неприятными ощущениями во влагалище, включая зуд, жжение, боль. Также женщина может отмечать увеличение количества выделений, изменение их цвета, консистенции и запаха, который может не исчезать даже после водных процедур. Многие инфекционные заболевания мочеполовой системы, включая гарднереллез, имеют схожие симптомы, поэтому, чтобы дифференцировать их, необходимо обратиться за консультацией к специалисту.
Лечение гарднереллеза
Лечение при гарднереллезе назначает гинеколог. Врач, прежде всего, выясняет точную причину патологического размножения бактерий. Если гарднереллез развивается на фоне венерического заболевания, то лечение женщины будет нацелено в первую очередь на его устранение. Основная цель – снижение количества гарднерелл за счет приема антибиотиков, которые могут назначаться в виде таблеток, принимаемых перорально, а также вагинальных таблеток или свечей. Дополнительной мерой может быть спринцевание влагалища антибактериальными растворами. Следующим этапом обычно является использование препаратов, позволяющих заселить микрофлору полезными бактериями. После восстановления нормального баланса неприятные симптомы должны исчезнуть.
Чтобы записаться на консультацию к гинекологу, позвоните по номеру + 7 (495) 223-38-83 с 9 до 21 часа.
Источник
Рецидивирующие формы бактериального вагиноза: долгосрочное решение
Монотерапия клиндамицином – оптимальное решение проблемы бактериального вагиноза, направленное на основную причину заболевания – специфические механизмы, приводящие к образованию биопленки и обеспечивающие резистентность к классическим антибиотикам.
Одной из самых частых жалоб в практике врача-гинеколога были и остаются патологические выделения из влагалища. Симптом, нередко кажущийся самим пациенткам незначительным, требует тщательной диагностики, так как обычно связан с инфекционной патологией половых путей и высоким риском грозных осложнений.
В 61-87% случаев выделения являются симптомом бактериального вагиноза – инфекционного невоспалительного синдрома, характеризующегося нарушением влагалищного микробиоценоза 1 . По разным данным среди всех вульвовагинальных инфекций доля бактериального вагиноза составляет от 12 до 80% 2 . Повышенный интерес к этому заболеванию объясняется не столько тяжестью клинических проявлений, сколько его неразрывной связью с воспалительными заболеваниями женской мочеполовой системы и осложнениями беременности и родов.
Несмотря на частоту заболевания, непрекращающиеся исследования и обилие фармпрепаратов, призванных бороться с патогенной микрофлорой, частота рецидивов бактериального вагиноза очень высока. Через 3 месяца после лечения она составляет 15-30%, а через 6–8 месяцев достигает 75–80% 3 . Тактика ведения рецидивирующего бактериального вагиноза остается во многом неопределенной и остается на личное усмотрение специалиста.
Среди причин высокой частоты рецидивов можно отметить, во-первых, специфические патогенетические механизмы развития заболевания, обеспечивающие устойчивость бактериальных агентов к таким классическим антибактериальными средствам, как метронидазол 4 , а во-вторых – низкую приверженность к лечению со стороны пациенток. Малозначительность симптоматики редко заставляет женщин завершать длительный курс терапии, особенно если он требует докупать новые упаковки препарата. Даже минимальное улучшение нередко расценивается ими как достаточный успех. В то же время незаконченная терапия повышает риск формирования резистентности к препаратам, вероятность скорого рецидива и развития осложнений 5 . Стоит также отметить, что применение комбинированных средств, также в изобилии присутствующих на рынке, приводит к суммированию вероятности побочных явлений, характерных для каждого из ее компонентов 6 , что не увеличивает комплаентность пациенток.
Таким образом, сегодня необычайно высока необходимость в препаратах, учитывающих патогенез бактериального вагиноза и направленных против бактерий, ответственных за формирование устойчивости и определяющих тенденцию к рецидивированию. Большим плюсом для лекарственного средства будет также его эффективность при кратком курсе применения, который повысит приверженность к терапии. На данный момент этим критериям соответствует только Далацин® — оригинальный клиндамицин – от компании Pfizer.
Влагалищный микробиоценоз в норме и в патологии
Многокомпонентая микроэколологическая система влагалища в норме обеспечивает местный иммунитет и успешно защищает репродуктивные органы женщины. Основными ее представителями являются лактобактерии разных видов, как анаэробы, так и аэробы, объединенные под общим названием «палочки Дедерлейна». Они составляют более 95% всей микрофлоры влагалища. Покрывая слизистую, они образуют механический барьер, препятствующий адгезии к эпителиальным клеткам патогенных и условно-патогенных бактерий. Они стимулируют образование интерферона и продукцию лизоцима. Перерабатывая гликоген в молочную кислоту, лактобактерии повышают кислотность влагалища, которая наравне с синтезируемой ими перекисью водорода подавляет рост анаэробных бактерий 7 .
Микрофлора влагалища очень чувствительна к экзогенным и эндогенным факторам. Частые спринцевания, использование тампонов, смены половых партнеров, нейроэндокринные заболевания, сахарный диабет, гипотиреоз, нарушения менструального цикла, применение антибиотиков и гормональных средств, хирургические вмешательства, а также беременность и менопауза могут дисбалансировать хрупкую экосистему 8 .
Если доля лактобацилл снижается, их место в экосистеме занимают облигатно и факультативно анаэробные условно-патогенные микробы: Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Mycoplasma hominis и многие другие.
Резкое снижение местной защиты при бактериальном вагинозе повышает риск заражения ВИЧ 9 , Neisseria gonorrhoeae, Clamydia trachomatis, Human herpes virus. Повышается восприимчивость и к вирусу папилломы человека, поэтому нарушения микрофлоры влагалища считаются кофактором развития неоплазии шейки матки 10 . Стоит отметить и тот факт, что в случае преждевременных родов, разрыве плодных оболочек 11 и инфекционных осложнений беременности 12 в амниотической жидкости чаще выявляются микробные агенты, связанные с бактериальным вагинозом.
Роль Atopobium vaginae и Gardnerella vaginalis в патогенезе рецидивирующего бактериального вагиноза
Появление методов амплификации нуклеиновых кислот в содержимом влагалища женщин с бактериальным вагинозом позволило выявить Atopobium vaginae, бактерию семейства Corinobacteriaceae spp., сегодня считающуюся высокоспецифичным маркером этого заболевания и имеющую ключевую роль в его патогенезе. Этот строго анаэробный микроорганизм часто существует в комбинации с Gardnerella vaginalis и существенно ослабляет иммунный ответ на локальном уровне.
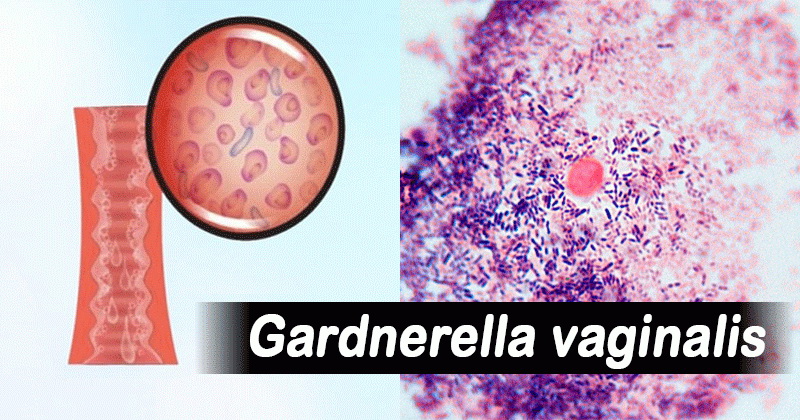
Особенностью развития бактериального вагиноза и фактором, обеспечивающим его частое рецидивирование, является образование бактериальных ассоциаций, формирующих биопленки. Биопленки обнаруживаются у 90% женщин с бактериальным вагинозом 13 . В подавляющем большинстве случаев основную массу этих бактериальных ассоциаций составляют Gardnerella vaginalis и Atopobium vaginae 14 . Исследования показали, что Gardnerella vaginalis обладает наибольшей адгезивной способностью и цитотоксичностью по отношению к влагалищному эпителию, а формируемые ею биопленки отличаются наибольшей массивностью 15 . Именно этот факт может объяснять крайне низкую эффективность метронидазола для лечения бактериального вагиноза 16 .
- Повышает степень адгезии бактерий к поверхности эпителия и позволяет им наращивать ее массу
- Препятствует проникновению лекарственных препаратов
- Уменьшает скорость деления бактерий в своем составе, оставляя меньше мишеней для действия антибиотиков
- Способствует адаптивным реакциям и генетической изменчивости у персистирующих в ней бактерий. Кворумная сигнализация и обмен генетической информации позволяет быстро выработать резистентность к антибактериальному лечению 17 .
- Снижает воспалительную реакцию организма
- Помогает сохранить жизнеспособность микроорганизмов при некомфортных концентрациях перекиси водорода и молочной кислоты.
Таким образом, бактерии, образующие биопленку, являются основной мишенью патогенетически-обусловленной терапии. Препараты, высоко активные в отношении Atopobium vaginae и Gardnerella vaginalis, решают принципиально важную проблему элиминации патологических очагов на слизистой, которые становятся причиной возврата заболевания. И таким образом позволяют женщине, наконец, перестать обращаться к врачу с одними и теми же жалобами.
Фокусная терапия рецидивирующих форм бактериального вагиноза
Для пациенток с рецидивирующей формой бактериального вагиноза оптимальным решением является Далацин® (оригинальный клиндамицин), один из немногих препаратов, эффективных одновременно против Atopobium vaginae и Gardnerella vaginalis.
Клиндамицин, полусинтетический антибиотик группы линкозамидов, стал мировым стандартом лечения бактериального вагиноза и включен в отечественные и международные рекомендации 18, 19 . Далацин® для интравагинального введения (суппозитории или крем) предназначен для терапии только одного заболевания – бактериального вагиноза, и имеет уникальный по краткости курс применения – всего три дня. Клинически доказано, что трехдневный курс не уступает по эффективности 7-дневному применению метронидазола 20 или клиндамицина 21 . Это является существенным плюсом для пациенток, показывавших низкую приверженность к длительным курсам терапии, и снижает риск формирования резистентных форм и повторных случаев заболевания.
Эффективность фокусной терапии рецидивирующих форм бактериального вагиноза, ассоциированных с Atopobium vaginae, была не раз доказана в клинических исследованиях.
Многоцентровое исследование 2015 года 22 , в котором приняли участие 496 женщин с бактериальным вагинозом, показало, что эта бактерия действительно играет существенную роль в развитии повторных случаев заболевания. Если при первичном эпизоде колонизация влагалища Atopobium vaginae и Gardnerella Vaginalis составляла 12,3%, то при рецидивах – 70,3%. Сравнительный анализ эффективности лечения рецидивов бактериального вагиноза показал, что частота повторных эпизодов заболевания после применения метронидазола составила 98 (60,4%) случаев, что объясняется устойчивостью к нему А. vaginae, тогда как при использовании Далацин® – 51 (31,5%) 22 . Другая работа также свидетельствует о значительно большей эффективности клиндамицина (83,3%) по сравнению с метронидазолом (33,3%) в лечении бактериального вагиноза, ассоциированного с Atopobium vaginae 23 .
Симптомы бактериального вагиноза рецидивируют у каждой второй женщины в течение 12 месяцев после лечения 24 . В наибольшей степени возврату заболевания способствует ассоциация Atopobium vaginae с Gardnerella vaginalis, приводящая к образованию биопленки и формированию резистентности бактерий к различным антибактериальным препаратам. Далацин®, показывающий высокую активность против этих бактерий, показывает высокую терапевтическую эффективности и значимо снижает число рецидивов. Фокусная монотерапия препаратом Далацин® имеет более благоприятный профиль безопасности по сравнению с комбинированной терапией и имеет хороший потенциал в повышении приверженности к терапии, что также уменьшает количество повторных обращений к специалистам.
Инструкция по медицинскому применению лекарственного препарата Далацин®
Регистрационные удостоверения: крем – П N011553/01, суппозитории – П N011553/02.
Служба Медицинской Информации: Medinfo.Russia@Pfizer.com. Доступ к информации о рецептурных препаратах Pfizer в России: www.pfizermedinfo.ru
Copyright 2020 Пфайзер Россия. Все права защищены. Информация предназначена только для специалистов здравоохранения Российской Федерации.
OOO «Пфайзер Инновации»
123112, Москва, Пресненская наб., д.10, БЦ «Башня на Набережной» (блок С)
Тел.: +7 495 287 50 00. Факс: +7 495 287 53 00
PP-CLO-RUS-0225 07.09.2020
Источник
Гарднерелла вагиналис у мужчин
Чем лечить гарднереллез у мужчин: подробно о причинах, симптомах и терапии заболевания
У мужчин гарднереллу вагиналис обнаруживают редко, поскольку эта бактерия относится к хорошо изученным представителям женской урогенитальной микрофлоры. В связи с этим у мужчин инфекция чаще протекает в форме носительства, но под влиянием предрасполагающих факторов бактерия вызывает гарднереллез. Он вызывает воспалительный процесс в мочевом пузыре, уретре, семенных пузырьках или простате, поэтому надо вовремя заниматься лечением гарднереллеза.
Причины гарднереллеза у мужчин
Гарднереллу вагиналис (Gardnerella vaginalis) выявляют у 9 из 10 женщин с вагинитом. Среди мужчин поражение этой бактерией нижних отделов мочевых путей встречается не так часто. Без негативных факторов гарднерелла обычно не приводит к воспалению.
Причины гарднереллеза у мужчин:
- ослабление иммунитета из-за хронических заболеваний или стресса;
- перенесенные половые инфекции;
- неправильное применение антибиотиков;
- гормональные сбои;
- прием иммуносупрессивных препаратов;
- инфекции мочевыделительных органов;
- половые акты без барьерной контрацепции;
- большое количество половых партнеров.
Единственным способом заражения гарднереллой выступает незащищенный половой контакт с инфицированной женщиной.
Какими симптомами проявляется
Определенные симптомы гарднереллы вагиналис у мужчин зависит от того, какую форму приняла инфекций. Это в свою очередь определяется место локализации бактерии в мочевыделительных органах. Это основные факторы, которые определяют, как проявляется гарднереллез у мужчин:
- В форме уретрита. Самые яркие признаки заболевания: учащение позывов, мочеиспускание с резями и жжением, покраснение отверстия уретры, выделения слизистого и гнойного характера. Общее состояние практически не изменяется.
- В форме баланопостита. При такой форме воспаляется крайняя плоть головки полового члена. Она краснеет, покрывается красными пятнами и эрозиями со слизисто-гнойным отделяемым. Из-за этого при мочеиспускании и половых контактах возникает боль.
- В форме цистита. Редко диагностируется у мужчин ввиду более длинной уретры, чем у женщин. Вызывает ложные позывы и учащение позывов к мочеиспусканию, боли в области мочевого пузыря. Еще сопровождается резями и жжением при мочеотделении и ощущением не полностью опорожненного мочевого пузыря.
При осложненном течении заболевание может приводить к серьезным последствиям. Инфекция способна распространяться на простату и семенные пузырьки, а, если бактерии поднимутся по мочевыводящим путям, то есть риск развития пиелонефрита.
Методы диагностики
При появлении симптомов гарднереллеза нужна срочная консультация уролога. Самостоятельно определить причину воспаления нельзя. Для этого необходимы соответствующее комплексное обследование на основные половые инфекции: хламидиоз, гонорею, микоплазмоз, уреаплазмоз, трихомониаз и пр. Это объясняется тем, что чаще всего гарднереллы сочетаются с другими бактериями.
В рамках лабораторной диагностики проводятся:
- Мазок из уретры на микрофлору, чтобы определить присутствие бактерий.
- ПЦР. Метод очень высокоточный, выявляет ДНК возбудителя почти на любой стадии заболевания.
- Бактериологический посев. Необходим не только для выявления возбудителя, но и для определения его чувствительности к определенным антибактериальным препаратам.
Но важно отметить, что лечение гарднереллеза у мужчин необязательно необходимо, если в анализе были выявлены гарднереллы. Если мужчину ничего не беспокоит, то терапию не назначают. Лечение необходимо только при наличии признаков инфекционного процесса.
Как вылечить гарднереллу
Лечение гарднереллеза у мужчин проводится с помощью комплексной антибиотикотерапии. Врач назначает местные и системные антибактериальные препараты. Мужчина принимает таблетки внутрь и проводит спринцевание растворами антисептиков. Важно, чтобы лечение проходили оба партнера.

Из антибактериальных препаратов используют линкозамиды и средства на основе метронидазола. Названия применяемых антибиотиков:
Если инфекция приняла форму баланопостита, возможно ограничиться местной терапией, например, с использованием геля Метрогил или других мазей и кремов. В качестве местной терапии назначают спринцевание с помощью Мирамистина и Хлоргексидина. Ими же проводят обработку головки и крайней плоти полового члена. Не менее важно на весь период лечения гарднереллеза соблюдать лечебно-охранительный режим:
- ограничить стрессовые ситуации;
- исключить половую жизнь;
- снизить физические нагрузки;
- не ходить в бани и сауны;
- исключить из рациона острую, копченую и маринованную пишу и алкоголь.
Как вылечить гарднереллез у мужчин, знает только опытный специалист, имеющий на руках результаты анализов пациента. Самолечение опасно, поскольку неправильно выбранный антибиотик может привести к тому, что бактерии приобретут устойчивость к препаратам, и их будет очень трудно вылечить. Поэтому рекомендуем вам записаться к специалисту как можно раньше. Это поможет начать терапию на ранней стадии и быстрее добиться выздоровления.
У нас вы можете выбрать удобное время для записи на прием. Для этого напишите нам в форме на сайте или позвоните по любому из контактных телефонов: 8 (495) 098-03-03 или 8 (926) 497-44-44.
Источник