- Головная боль напряжения
- Симптомы
- Головные боли напряжения и мигрень
- Причины
- Триггеры
- Факторы риска
- Осложнения
- Диагностика
- Лечение
- Медикаментозное лечение
- Профилактические препараты
- Немедикаментозное лечение
- Головная боль напряжения как избавиться от головной боли
- Актуальность
- Классификация
- Факторы риска и триггеры
- Диагностика
- Диагностические критерии ГБН
- Лечение
- Купирование болевых эпизодов
- Профилактическая тактика
Головная боль напряжения
Головная боль напряжения
Лечение головной боли напряжения достаточно эффективно. Управление головной болью напряжения представляет собой часто баланс между здоровым образом жизни, использованием немедикаментозных методов лечения и назначением адекватного медикаментозного лечения.
Симптомы
Симптомы головной боли напряжения включают в себя:
- Тупая, ноющая головная боль
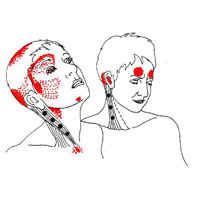
- Ощущение «стянутости» или давление в области лба или по бокам головы и в затылке
- Болезненность кожи головы, шеи и мышц плеча
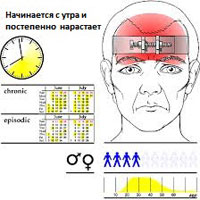
Головные боли напряжения делятся на две основные категории — эпизодические и хронические.
Эпизодические головные боли напряжения
Эпизодические головные боли напряжения могут длиться от 30 минут до недели. Эпизодические головные боли напряжения бывают менее 15 дней в месяц в течение, по крайней мере, трех месяцев. Частые эпизодические головные боли напряжения могут стать хроническими.
Хронические головные боли напряжения
Этот тип головной боли напряжения продолжается несколько часов и может быть непрерывным. Если головные боли возникают 15 или более дней в месяц в течение, по крайней мере, трех месяцев, они считаются хроническими.
Головные боли напряжения и мигрень
Головные боли напряжения иногда бывает трудно отличить от мигрени. Кроме того, если у пациента частые эпизодические головные боли напряжения, то у него также может быть и мигрень.
В отличие от некоторых форм мигрени, головная боль напряжения, как правило, не сопровождается нарушением зрения, тошнотой или рвотой. И если при мигрени физическая нагрузка усиливает интенсивность головной боли, то при головной боли напряжения нагрузки не оказывают такого действия. Повышенная чувствительность к любому свету или звуку может иногда возникать при головных болях напряжения, но эти симптомы встречаются нечасто.
Причины
Причины головной боли напряжения, не известны. Медицинские эксперты считали что, головные боли напряжения возникают из-за проблем в мышцах лица шеи и кожи головы, что в свою очередь обусловлены сильными эмоциями, избыточными нагрузками или стрессом. Но исследования показывают, что мышечный спазм не является причиной этого типа головной боли.
Наиболее распространенные теории придерживаются версии о наличии повышенной чувствительность к боли у людей, у которых есть головные боли напряжения и, возможно, есть повышенная чувствительность к стрессу. Увеличение болезненности мышц, что является распространенным симптомом головной боли напряжения, может быть результатом увеличения общей болевой чувствительности.
Триггеры
Стресс является наиболее частым триггером, который вызывает головную боль напряжения.
Факторы риска
Факторы риска для головной боли напряжения включают в себя:
- Гендерный. Женщины чаще болеют этим типом головной боли. Одно исследование показало, что почти 90 процентов женщин и 70 процентов мужчин испытывают головные боли напряжения в течение своей жизни.
- Средний возраст пациента. Частота головных болей напряжения достигает пика к 40 годам жизни, хотя эта головная боль может развиваться в любом возрасте.
Осложнения
Из-за того, что головные боли могут беспокоить довольно часто, это может значительно влиять на производительность труда и качество жизни в целом, особенно, если они перешли в хроническую форму. Частые боли могут нарушить привычный образ жизни и общую работоспособность.
Диагностика
Диагноз головной боли напряжения, прежде всего, основан на истории болезни и симптоматике и данных неврологического обследования.
Врача могут интересовать ответы на следующие вопросы:
- Когда появились симптомы?
- Заметил ли пациент какие-либо триггеры, такие как стресс или голод?
- Были ли симптомы были непрерывными или эпизодическими?
- Насколько выражена симптоматика?
- Как часто возникают головные боли?
- Как долго беспокоила головная боль в последний раз?
- Что, по мнению пациента, уменьшает симптомы и что усиливает симптомы?
Кроме того, врача интересуют также следующие детали:
- Характеристики боли. Имеет ли боль пульсирующий характер? Боль тупая, постоянная или острая?
- Интенсивность боли. Хорошим показателем тяжести головной боли, является время, в течение которого пациент может работать во время приступа головной боли. Может ли пациент работать? Есть ли эпизоды, когда головная боль приводила к пробуждению от сна или нарушению сна?
- Локализация боли. Чувствует ли пациент боль во всей голове, только на одной стороне головы, или просто в области лба или в области глазниц?
Инструментальные методы обследования
Если у пациента есть необычные или интенсивные головные боли, врач может назначить дополнительное обследование для исключения более серьезных причин головных болей.
Наиболее часто используется два метода диагностики, такие как КТ (компьютерная томография) и МРТ, которые позволяют визуализировать органы и ткани и обнаружить морфологические изменения.
Лечение
Некоторые пациенты с головной боли напряжения не обращаются к врачу и пытаются лечить боль самостоятельно. К сожалению, многократное самостоятельное использование обезболивающих средств может само вызвать сильные головные боли.
Медикаментозное лечение
Существует большое разнообразие лекарственных препаратов, в том числе и безрецептурных, позволяющих уменьшить боль, в том числе:
- Обезболивающие. Простые безрецептурные обезболивающие, как правило, являются первой линий лечения головной боли. К ним относятся аспирин, ибупрофен (Advil, Motrin IB, другие) и напроксен (Aleve). Рецептурные лекарства включают напроксен (Naprosyn), индометацин (Indocin) и кеторолак (кеторолака трометамин).
- Комбинированные препараты. Аспирин или ацетаминофен или оба, часто в сочетании с кофеином или седативным препаратом в одной лекарстве. Комбинированные препараты могут быть более эффективными, чем препараты с одним действующим веществом.
- Триптаны и наркотики. Для людей, у которых присутствуют как мигрень, так и головные боли напряжения, триптаны могут эффективно облегчить головную боль. Опиаты или наркотики, используются редко из-за их побочных эффектов и высокого риска развития зависимости.
Профилактические препараты
Для того чтобы снизить частоту и тяжесть приступов, особенно, если у пациента частые или хронические головные боли, которые не купируются с помощью обезболивающих препаратов, могут быть назначены и другие препараты.
Профилактические препараты могут включать в себя:
- Трициклические антидепрессанты. Трициклические антидепрессанты, включая амитриптилин и нортриптилин (Pamelor), являются наиболее часто используемыми лекарствами для того, чтобы предотвратить развитие головной боли напряжения. Побочные эффекты этих препаратов могут включать увеличение веса, сонливость и сухость во рту.
- Другие антидепрессанты. Существуют свидетельства эффективности использования таких антидепрессантов как венлафаксин (Effexor XR) и миртазапин (Remeron) у пациентов, у которых также нет депрессии.
- Противосудорожные и миорелаксанты. Другими препаратами, которые могут помешать развитию головной боли напряжения являются противосудорожные препараты, такие как топирамат (Топамакс) и миорелаксанты.
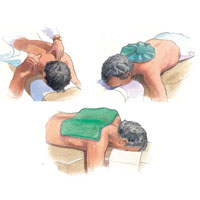
Корректировка образа жизни и домашние средства
Отдых, пакеты со льдом или длительный, горячий душ могут нередко уменьшить интенсивность головных болей.
Немедикаментозное лечение
- Иглоукалывание. Иглоукалывание может обеспечить временное снижение хронической головной боли напряжения.
- Массаж. Массаж может помочь уменьшить стресс и снять напряжение. Это особенно эффективно для снятия спазма в мышцах задней части головы, шеи и плеч.
- Глубокое дыхание, биологическая обратная связь и поведенческая терапия. Разнообразие расслабляющих процедур очень полезно для лечения головной боли напряжения, в том числе глубокое дыхание и биологически обратная связь.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник
Головная боль напряжения как избавиться от головной боли
На неврологическом приеме головная боль занимает 2-е место после жалоб на боль в нижней части спины. Периодически ее испытывают 85 % населения. Примерно у 40 % снижается социальная и трудовая активность, им требуется квалифицированное лечение.
Актуальность
Всего у 5–6 % пациентов причиной головной боли (ГБ) являются тяжелые органические заболевания: опухоль, черепно-мозговая травма, инфекция, сосудистая патология и др. В остальных случаях речь идет о доброкачественных первичных головных болях, среди которых наиболее часто встречается головная боль напряжения (ГБН). Ее распространенность в течение жизни составляет от 30 % до 78 %.
По данным популяционного исследования (2009–2011), за один год этот показатель составил 30,8 %. Женщины страдают чаще, чем мужчины (соотношение 5:4). Средний возраст начала ГБН превышает таковой при мигрени — 25–30 лет. Недавний анализ различных форм ГБ показал, что степень дезадаптации и социально-экономический ущерб, связанные с ГБН, больше, чем при мигрени. Но нет данных, подтверждающих участие генетических механизмов в происхождении ГБН.
Классификация
ГБН относится к первичным (доброкачественным) цефалгиям, которые не связаны с органическим поражением головного мозга и других структур, расположенных в области головы и шеи.
Выделяют нечастую эпизодическую ГБН (ЭГБН) — 1 день и менее в месяц, частую ЭГБН — от 1 до 14 дней в месяц, хроническую ГБН (ХГБН) — более 15 дней в месяц (или более 180 дней в течение года). Кроме того, в зависимости от наличия или отсутствия мышечной дисфункции различают ЭГБН и ХГБН с напряжением перикраниальных мышц и без него. Последнее определяется с помощью пальпации мышц краниоцервикальной зоны. При невыполнении одного или более диагностических критериев ГБН может быть выставлен диагноз «возможная ГБН».
Наиболее часто возникает ЭГБН, которая не требует лечения. У 24–37 % популяции эпизоды ГБН отмечаются несколько раз в месяц, у 10 % — еженедельно, а 2–3 % имеют хроническую форму. В основном к врачу обращаются пациенты с ХГБН или частой ЭГБН (более 8–10 дней в месяц).
Факторы риска и триггеры
Основными факторами риска ГБН являются неспособность к психологическому и мышечному расслаблению, недостаточный ночной сон. Самые частые причины — эмоциональный стресс (острый или хронический) и позное напряжение (длительное пребывание головы и шеи в вынужденной неудобной позе). При отвлечении внимания или положительных эмоциях боль может ослабевать или полностью исчезать, а при возобновлении эмоциональных нагрузок и/или мышечного/позного напряжения — вновь усиливаться. К основным факторам риска учащения (хронизации) болевых эпизодов ГБН относятся лекарственный абузус (избыточное применение обезболивающих препаратов) и психические нарушения, в первую очередь депрессия, тревожные и соматоформные расстройства.
Диагностика
Осуществляется в соответствии с критериями Международной классификации головных болей (3-е издание, бета-версия) и является клинической, то есть основывается на анализе жалоб, данных анамнеза и неврологического осмотра. Дополнительные исследования не требуются, поскольку не выявляют специфических для ГБН изменений. Они проводятся только по показаниям, главные из которых — наличие сигналов опасности и подозрение на симптоматический характер цефалгии (сомнение в вероятном клиническом диагнозе ГБН).
Диагностические критерии ГБН
А. Продолжительность головной боли от 30 минут до 7 дней.
В. Головная боль имеет как минимум 2 из следующих характеристик:
- двухсторонняя локализация,
- давящий/сжимающий/непульсирующий характер по типу «обруча» или «каски»,
- легкая или умеренная интенсивность (не более 6–7 баллов по визуальной аналоговой шкале боли),
- боль не усиливается от обычной физической активности (ходьба, подъем по лестнице).
С. Оба симптома из перечисленных:
- отсутствие тошноты или рвоты,
- только один из двух симптомов: фотофобия или фонофобия.
D. ГБ не связана с другими причинами.
Как правило, в неврологическом статусе пациентов не обнаруживаются органические нарушения. Во время осмотра могут выявляться признаки повышенной тревожности, вегетативной дистонии, неспособности пациента к психологической и мышечной релаксации. В связи с частыми жалобами на напряжение и болезненность в области шеи и затылка важной является оценка состояния перикраниальных мышц. Пальпацию следует проводить мелкими вращательными движениями 2-м и 3-м пальцами при надавливании в области височных, жевательных, грудино-ключично-сосцевидных, трапециевидных, а также задней группы мышц шеи (ременные, нижние косые). Диагноз «шейный мышечно-тонический синдром» или «напряжение перикраниальных мышц» ставится при наличии выраженной болезненности вплоть до «симптома прыжка» (из-за боли в мышцах пациент активно сопротивляется пальпации) в двух или более мышечных группах.
Для определения формы ГБН необходимо установить число дней с ГБ в месяц. Дневник помогает пациенту и врачу определить частоту ГБ, число дозировок обезболивающих, принимаемых для ее купирования, подтвердить или, наоборот, исключить лекарственный абузус.
Следует также расспросить пациента о коморбидных нарушениях, которые могут дополнительно ухудшать качество жизни и требуют терапевтической коррекции. Среди наиболее частых из них у пациентов с ГБН обнаруживаются депрессия, тревожные расстройства, включая панические атаки, соматоформные и сенесто-ипохондрические расстройства, нарушения ночного сна, другие болевые синдромы, в том числе фибромиалгия. Эмоциональные и личностные нарушения поддерживают мышечное напряжение и болевой синдром, приводят к серьезной дезадаптации и являются одним из основных факторов хронизации ГБН.
Лечение
Предполагает купирование болевых эпизодов и профилактическое лечение. Перед выбором тактики следует провести поведенческую терапию, которая включает:
- разъяснение пациенту доброкачественной природы ГБН и механизмов ее возникновения,
- разубеждение в наличии органической причины ГБ,
- обоснование нецелесообразности дополнительных исследований (за исключением случаев подозрения на симптоматический характер ГБН),
- обоснование роли мышечного напряжения при длительном пребывании в однообразной позе, эмоциональных нарушений (тревоги и депрессии),
- обоснование роли хронического эмоционального стресса в поддержании болевого синдрома и мышечного напряжения,
- разъяснение необходимости обучения релаксации.
Исходя из основных механизмов формирования ГБН, лечение должно быть комплексным и направлено в первую очередь на нормализацию эмоционального состояния пациента и устранение мышечного напряжения, при необходимости — на коррекцию других коморбидных нарушений и лекарственного абузуса.
Купирование болевых эпизодов
Является ключевым моментом лечения ГБ. При купировании приступов ГБН наибольшей эффективностью обладают: простые анальгетики и НПВП (ибупрофен, кетопрофен, ацетилсалициловая кислота, напроксен, диклофенак, парацетамол). Лечение ими может применяться у пациентов с эпизодической ГБН при частоте приступов не более 2 раз в неделю (не более 8 дней в месяц). При большей частоте болевых эпизодов возникает риск лекарственного абузуса и развития лекарственно-индуцированной ГБ.
Профилактическая тактика
Основными целями являются:
1. Снижение частоты, длительности, интенсивности ГБ.
2. Улучшение эффективности симптоматической обезболивающей терапии.
3. Восстановление повседневной активности и качества жизни пациента.
Прежде чем приступить к профилактической фармакотерапии, необходимо убедиться в недостаточной эффективности нелекарственных методов лечения. К ним относятся:
2. Регулярная оздоровительная спортивная нагрузка (предпочтение аэробной нагрузке, около 20–30 минут в день).
3. Регулярный режим питания (избегать пропуска приема пищи, полноценный завтрак).
4. Ограничение приема кофеина и стимуляторов.
5. Выявление и элиминация триггеров.
6. Поведенческая терапия, психотерапевтическая коррекция:
- релаксационные методы (прогрессирующая мышечная релаксация, самогипноз, дыхательно-релаксационный тренинг, аутогенная тренировка),
- когнитивно-поведенческая терапия.
7. Альтернативные подходы (иглорефлексотерапия, фитотерапия, ароматерапия, китайская традиционная терапия).
Профилактическая терапия показана пациентам с хронической формой ГБН и частой эпизодической ГБН. Перед началом ее необходимо разъяснить пациенту механизм действия и возможные побочные эффекты назначаемых препаратов (в первую очередь антидепрессантов, которые обладают еще и противоболевым действием). Для лучшей переносимости сначала назначают минимальные дозировки с последующим медленным наращиванием дозы до адекватно переносимой. Профилактика, кажущаяся неэффективной, не должна быстро прерываться: 2–3 месяца — это минимальный срок для достижения терапевтического эффекта. Длительность терапии от 6 месяцев до 1 года. Для оценки эффективности и повышения комплаентности рекомендуется ведение дневника.
Миорелаксанты применяются в качестве дополнительной терапии, особенно у пациентов с выраженным напряжением перикраниальных мышц (тизанидин, толперизон). Длительность лечения в среднем составляет 2 месяца. Поскольку клинический эффект от миорелаксантов наступает быстрее, чем от антидепрессантов, назначение комбинированной терапии (антидепрессант+миорелаксант) может способствовать повышению эффективности лечения.
Лечение и профилактика ГБН являются сложной мультидисциплинарной задачей, сопряженной с определенными трудностями и требующей формирования стратегий изменения повседневной активности, межличностных взаимоотношений, психологической коррекции.
Высокую значимость имеют нелекарственные методы терапии.
Комплексный подход — ключ к снижению частоты, интенсивности ГБ и нормализации повседневной активности.
Важно учитывать индивидуальные особенности пациентов при составлении программы лечения: возраст, пол, сопутствующая соматическая и эндокринная патология, абузусный фактор, особенности межличностных взаимоотношений.
Источник