- Хроническая экзема — лечение, причины, симптомы
- Хроническая экзема на фото
- Причины хронической экземы
- Симптомы хронической экземы
- Виды хронической экземы
- Лечение хронической экземы
- Профилактика хронической экземы
- Диета при хронической экземе
- Читайте также
- Экзема — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы экземы
- Патогенез экземы
- Классификация и стадии развития экземы
- Истинная экзема
- Монетовидная (нуммулярная) экзема
- Микробная экзема
- Себорейная экзема
- Варикозная экзема
- Сикозиформная экзема
- Детская экзема
- Экзема сосков молочных желёз
- Профессиональная экзема
- Паратравматическая экзема
- Осложнения экземы
- Диагностика экземы
- Лечение экземы
- Прогноз. Профилактика
Хроническая экзема — лечение, причины, симптомы
Хроническая экзема — это кожная болезнь, которая характеризуется длительным течением, при этом симптомы бывают выражены слабо или умеренно, а периодически происходят обострения с усилением всей симптоматики. Это состояние полностью меняет стиль жизни человека, потому что он вынужден постоянно просчитывать, что приведет к очередному обострению. Медицина активно изучает все виды хронической экземы, чтобы понять причины, и разрабатывает эффективные лекарства, чтобы помочь пациентам.
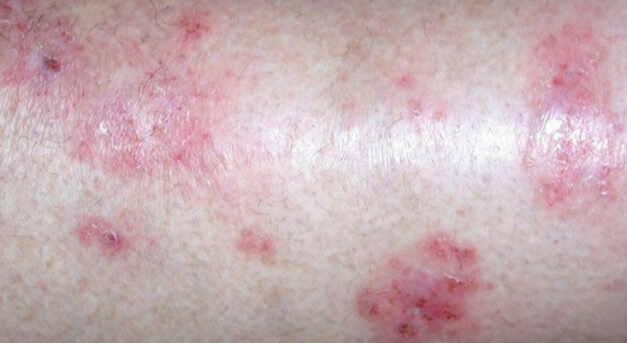
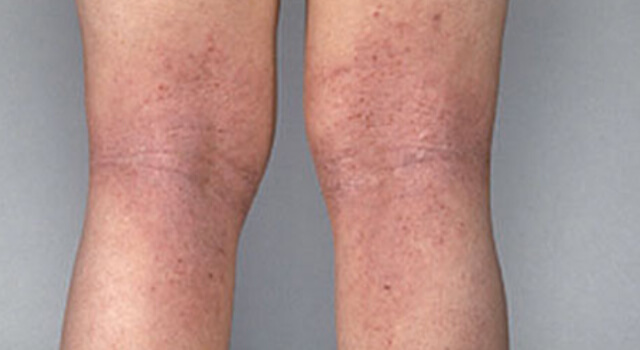
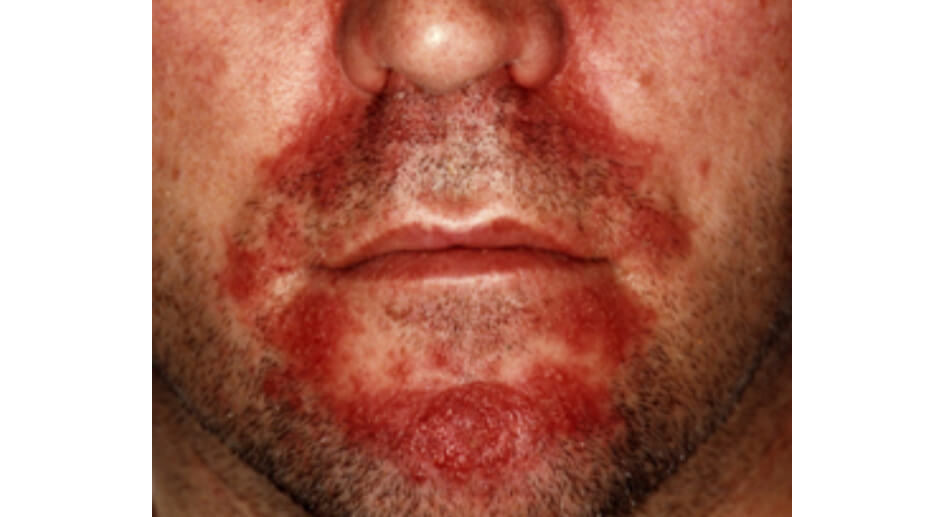
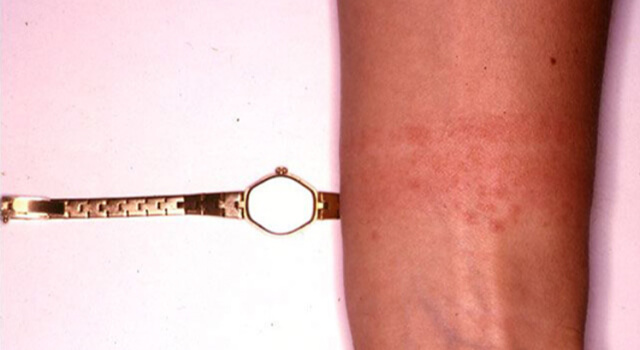
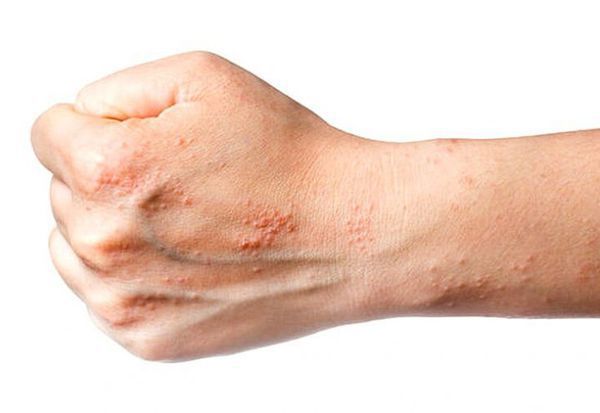
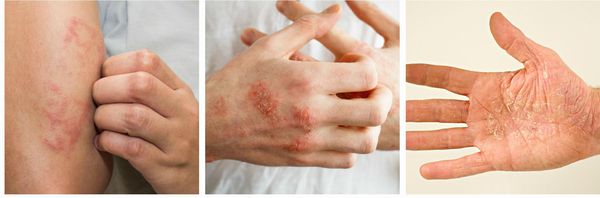
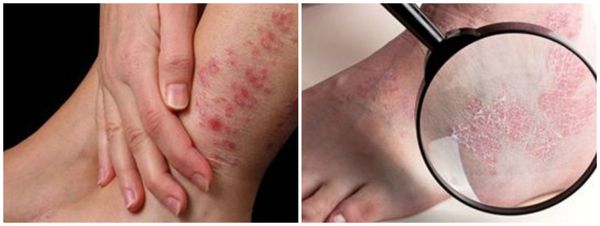
Хроническая экзема на фото
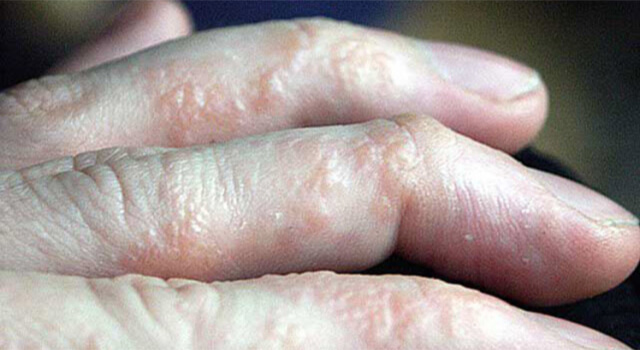
Хроническая дисгидротическая экзема
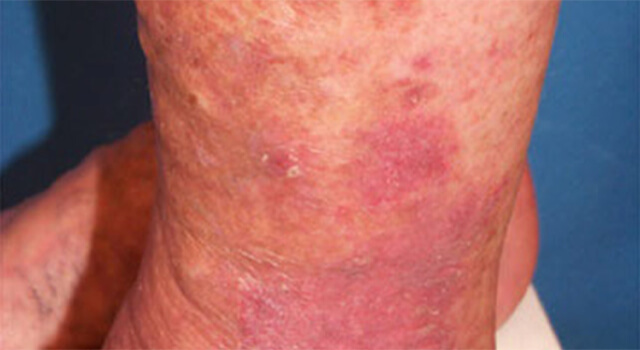
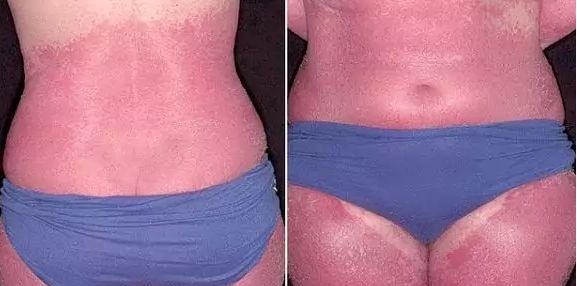
Хроническая экзема венозная
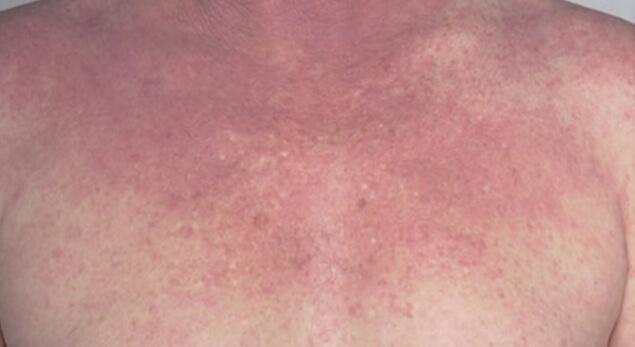
Хроническая экзема на грудной клетке
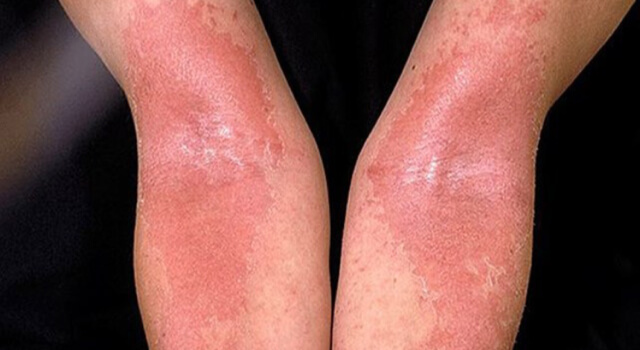
Хроническая экзема на локтевых сгибах
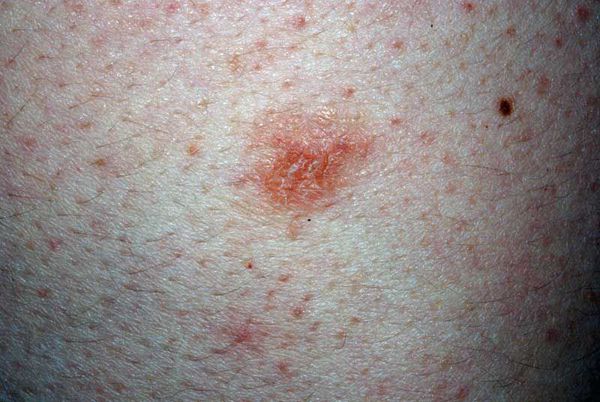
Хроническая экзема нуммулярная
Хроническая экзема под коленями
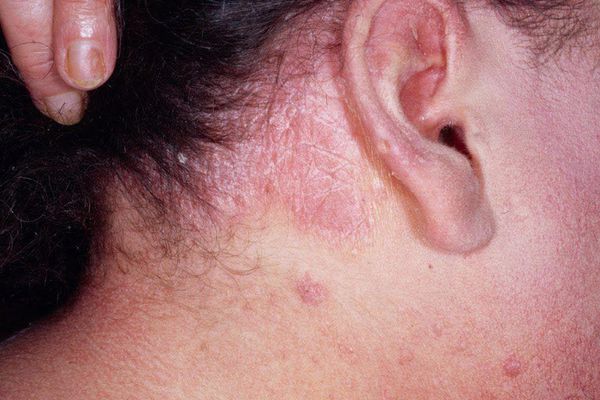
Хроническая экзема себорейная
Хронический контактный дерматит
Причины хронической экземы
Как показывают наблюдения, большинство видов экземы передаются по наследству. Пожалуй, хронический дерматит у близких родственников — это основной фактор риска, и если родители страдают этим заболеванием, то с большой долей вероятности можно ожидать его у их детей. Наследуется именно склонность к атопии, когда кроме кожных проявлений со временем могут развиться бронхиальная астма и сезонная аллергия на пыльцу. Для семейной хронической экземы характерно такое явление, как атопический марш, когда без надлежащей терапии одна форма атопии переходит в другую, а также могут развиться такие опасные состояния, как бронхоспазм, отек Квинке и анафилактический шок.
Одна из основных причин того, что экзема не поддается лечению и переходит в хроническую форму, это постоянное воздействие аллергенов. Иногда аллерген бывает очень трудно выявить и устранить.
Аллергены, попадающие в организм через кишечник (то есть, при съедании):
- Орехи, особенно аллергенен арахис,
- Рыба и морепродукты,
- Пшеница,
- Соя,
- Белок коровьего молока,
- Куриные яйца, реже — куриное мясо,
- Лекарственные препараты: аспирин, сульфаниламидные препараты, некоторые антибиотики.
Аллергены, проникающие через дыхательные пути:
- Пыльца растений. Весной это ольха, береза, сосна, в начале лета — дикорастущие злаковые, позже — щавель, амброзия, астры, полынь.
- Споры плесневых грибков. Плесень может расти во влажных помещениях, даже когда строго соблюдаются правила гигиены.
- Аллергены, происходящие от домашних питомцев. Источником аллергии может быть шерсть, перхоть и высохшая слюна собак и кошек. Несколько безопаснее в этом отношении собаки с постоянно растущей шерстью: шнауцеры, пудели, некоторые терьеры. Аллергенными могут оказаться и перья домашних птиц, и корм для рыбок.
- Микроскопические клещи из рода Dermatophagoides, обитающие в домашней пыли, в толще ковров, перьевых подушках, мягкой мебели.
Контактные аллергены:
- Металлы никель, хром, входят в состав украшений, пуговиц, пряжек, молний для одежды, краски для волос, а также многих предметов быта.
- Формальдегид используется как консервант в бытовой химии и косметике, для производства изделий из кожи.
- Резина — резиновые перчатки, резинки для одежды, часть плавательных очков, медицинские инструменты.
- Сок некоторых растений. Большинство из них — ядовитый плющ, дуб и сумах — не произрастают в России, но аллергенными могут оказаться и растения семейства сложноцветные (ромашка, астры, одуванчики), а также борщевик, вызывающий при контакте с кожей фоточувствительность, что ведет к тяжелым солнечным ожогам.
Также, факторами, вызывающими и поддерживающими хроническое воспаление кожи выступают:
- Хронические инфекции, бактериальные и грибковые.
- Избыток сахара в крови, который не обязательно возникает при диабете, а часто бывает вызван неправильным питанием.
- Хронический стресс, эмоциональное напряжение и недостаточный сон.
- Воздействие на кожу сухого, горячего воздуха, или наоборот, мороза, и других неблагоприятных факторов внешней среды. Зимой воздух в помещениях пересушен из-за отопления.
- Длительный контакт с водой, особенно горячей. Профессиональные вредности или увлечение водными процедурами, долгий прием душа и ванны. Может быть опасен и бассейн, особенно с хлорированной водой.
- Использование обычного твердого мыла: оно смывает защитную сальную пленку с эпителия, что приводит к потере влаги и попаданию в дерму вредных веществ.
Симптомы хронической экземы
О хроническом процессе можно говорить, если впервые возникшие изменения на коже не прошли полностью за четыре месяца. Хроническая фаза экземы следует за острой и отличается по проявлениям.
На любой стадии характерными симптомами являются сыпь и зуд. Зуд часто предшествует кожным изменениям, и по его появлению можно предсказать приближение обострения. По интенсивности он может быть от умеренного до выраженного, и сильнее выражен по ночам. Из-за этого признака больной может плохо спать по ночам, а днем ощущать слабость и разбитость. Также зуд ведет к постоянному расчесыванию, эпителий повреждается еще больше, регенерация его замедляется, и может начаться инфекционный процесс.
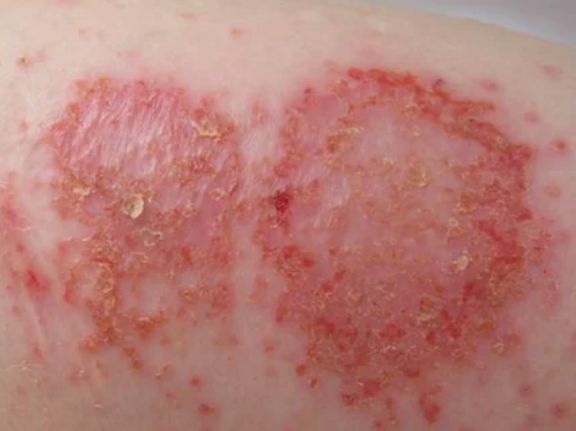
Сыпь выглядит по-разному в зависимости от стадии заболевания. Свежие высыпания выглядят как водянистые пузырьки на фоне розовой воспаленной кожи. Они могут лопаться, что приводит к мокнутию. Кожа повреждена, шелушится, трескается, покрыта прозрачным отделяемым. Характерен отек.
При переходе в хроническую стадию признаки острого воспаления сглаживаются.
- Область повреждения теряет свой ярко-розовый оттенок. У светлокожих людей хроническая экзема имеет бледно-розовый или бежевый цвет, а у смуглых — серо-фиолетовый.
- Высыпания принимают характер плотных гладких узелков и бугорков одного цвета с подлежащей поверхностью.
- Зуд сохраняется, но он уже менее интенсивный, хотя пациент продолжает расчесывать пораженные участки.
- Эпителий утолщается, поверхность становится гладкой, слегка блестящей, кожистой.
- На участках утолщения имеются повреждения кожи, расчесы и трещинки.
- Кожа чрезвычайно сухая, шелушится, покрывается корками и чешуйками.
Какие части тела подвержены экземе, зависит от возраста. Заболевание часто начинается в раннем возрасте, до двух лет, и поражаются щеки, шея, локти и колени, а при хронизации обычно и все тело бывает затронуто. У старших детей и взрослых хроническая экзема расположена на локтевых сгибах на руках и под коленями на ногах (внутри, а не снаружи, в отличие от младенцев, как показано на фото), и распространяется на другие участки, если не устранены причины и не проведено лечение. У большинства детей эта проблема проходит к подростковому возрасту (дети перерастают атопический дерматит), или трансформируется в другие формы атопии. Если заболевание сохраняется у взрослых, персистирует оно, как правило, в хронической форме.
Из-за постоянного травмирования эпителия, расчесов, микротрещин, это заболевание часто осложняется инфекцией. При бактериальном процессе, вызванном, как правило, стафилококками, появляется отек, болезненность и чувствительность к прикосновению, усиливается покраснение. Появляется желтоватое отделяемое, которое на поверхности повреждений засыхает в виде корочек. Грибковая инфекция проявляется в виде сухих элементов сыпи округлой формы с фестончатыми краями и шелушением. В случае колонизации грибком рода Candida будет отек, покраснение, зуд и белый творожистый налет.
Может страдать и общее состояние: повышается температура, больной испытывает недомогание, слабость и озноб.
Виды хронической экземы
- Атопический дерматит развивается в детском возрасте, и обычно прослеживается семейный характер. Это состояние склонно к хронизации.
- Контактный дерматит в хронической форме встречается при длительном или регулярном контакте кожи с аллергеном. Это происходит, если человек не сразу связывает изменения, происходящие с кожей, с воздействием какого-либо вещества. Например, пациент может не понять, что сыпь вызвана пряжкой ремня, или ремешком часов, или украшением, и продолжать носить этот предмет, что ведет к хронизации. При профессиональном контакте с водой, латексом, растворителями, также развивается хронический дерматит, так как сложно ограничить контакт с агрессивным веществом.
- Хроническая дисгидротическая экзема поражает кожу кистей рук и стопы, связана с нарушением потоотделения, а лечение бывает сложным, если не устранить факторы, влияющие на потливость. Выглядит она как пузырьки, заполненные жидкостью, на фоне воспаленной кожи.
- Нуммулярный дерматит
- Варикозная экзема возникает при хронической недостаточности вен ног, когда происходит отек и замедление кровообращения.
- Себорейная экзема связана с неправильной работой сальных желёз. Розовые зудящие пятна покрыты желтоватыми жирными корками и шелушением. Поражения располагаются на волосистой части головы, лбу, крыльях носа. Обычно течение этого дерматита хроническое.
Лечение хронической экземы
Дерматит в хронической стадии трудно поддаётся терапии, обострения часто возвращаются, поэтому важно обратиться к врачу и начать лечение, как только появились кожные изменения. Иногда приходится использовать более сильные препараты, отдавать предпочтение лекарствам для приема внутрь, курс может быть длительным. Чтобы лечение имело хороший эффект, важно выявить и устранить провоцирующие факторы. Если это контактный аллерген, нужно следить, чтобы он больше не соприкасался с кожей. Если аллергия имеется какой-то продукт, нельзя, чтобы малейшее его количество присутствовало в рационе.
- Прежде всего, необходимо снять зуд, чтобы кожа не травмировалась расчесыванием, и симптомы не усиливались. Для этого назначают антигистаминные препараты, такие как супрастин, фенистил, зиртек.
- Для того, чтобы остановить процесс воспаления, используют вещества, воздействующие на иммунитет. Это стероидные гормоны, в виде мазей и кремов, или в таблетках: преднизолон, тридерм, гидрокортизоновая мазь.
- Также противовоспалительным действием обладает препарат элидел, который столь же эффективен, как стероиды, но не вызывает тяжелых побочных реакций.
- Для борьбы с инфекцией применяют антибиотики, противогрибковые вещества, антисептики местно.
- Увлажняющие продукты помогают удерживать воду в дерме, увеличивая защитные свойства кожи и препятствуя ее повреждению. Это растительные масла, вазелин, мочевина, глицерин и другие компоненты.
- Отшелушивающие эмульсии помогают очистить пораженную поверхность от ороговевших чешуек, смягчают уплотненную кожу, способствуют лучшему попаданию лекарств. Это салициловая эмульсия.
- Влажные компрессы на время облегчают состояние при выраженной сухости и зуде. Накладывают смоченную в чистой воде или слабом растворе яблочного уксуса марлю, а сверху — водонепроницаемый слой. Такой компресс оставляют на 15 — 20 минут, и повторять процедуру можно несколько раз в день.
- Пациент должен контролировать себя и стараться не трогать повреждения, не расчесывать их.
Профилактика хронической экземы
Что же можно предпринять, чтобы не допустить обострения экземы?
- Не контактируйте с аллергенами. Исключите из меню продукт, который вызывает у вас кожную реакцию. Подробнее рассмотрим диету ниже.
- Вовремя лечите очаги хронической инфекции, особенно это касается микоза ног и ногтей.
- Не пересушивайте кожу. Используйте только мягкие моющие средства. Мойтесь в чуть теплой воде, не дольше десяти — пятнадцати минут. После душа промокните тело полотенцем, сразу нанесите увлажняющее средство.
- Пейте больше чистой воды. Человеку необходимо не меньше двух литров в сутки, чай и кофе при этом не считаются, а наоборот, способствуют обезвоживанию.
- Носите защитные перчатки при работе с водой и химикатами.
- Спите достаточно. Избегайте стрессов.
Диета при хронической экземе
Рассмотрим продукты, полезные при хроническом дерматите.
- Пища, богатая омега 3 жирными кислотами. Она обладает естественными противовоспалительными свойствами. Это жирные виды рыбы: тунец, скумбрия, лососевые, сельдь и сардины.
- Пища, содержащая пробиотики. Живые бактериальные культуры способствуют здоровой работе кишечника и стимулируют иммунитет, переключая его внимание на себя с кожной реакции. Полезны йогурт, кефир, квашеная капуста, мисо суп, комбуча (чайный гриб).
- Продукты, в состав которых входят противовоспалительные пигменты флавоноиды. Это ярко окрашенные овощи и фрукты, которые полезны в свежем виде: брокколи, яблоки, вишни, шпинат, листовая капуста.
Продукты, поддерживающие воспаление, которые есть нежелательно:
- Сахар и фруктозный сироп. Исключите любые кондитерские изделия, покупные соусы, мясные деликатесы, лимонад и сок.
- Животные жиры: жирное мясо, сливочное масло и жирные молочные продукты, маргарин.
- Белая мука, белый рис, картофель и другие рафинированные углеводы.
- Аспартам — подсластитель, который добавляют в газированные напитки и сладости.
- Казеин — белок коровьего молока, а также глютен — белок пшеницы, у некоторых людей могут вызвать аллергию и поддерживать воспалительные процессы.
- Алкоголь.
Читайте также
Экзема – это достаточно тяжелое заболевание с частыми рецидивами, однако соблюдая правила профилактики, обострения можно избежать.
Источник
Экзема — симптомы и лечение
Что такое экзема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чичирина Е. В., врача-косметолога со стажем в 9 лет.
Определение болезни. Причины заболевания
Экзема – это неинфекционное хроническое или острое воспалительное заболевание кожи, для которого характерны частые рецидивы с зудом, покраснением и мелкой сыпью в виде пузырьков с жидкостью.
Слово «экзема» в переводе с греческого означает «вскипать». И правда, высыпания похожи на пузырьки воздуха, когда закипает вода. Отсюда и появилось название заболевания.
Согласно статистическим данным, около 10 % населения Земли страдают той или иной формой экземы [3] . Заболевание поражает людей всех возрастов и часто вызвано влиянием профессиональных факторов. При экземе противопоказана работа в условиях повышенной влажности, связанная с раздражающими и загрязняющими кожу агентами, производственными аллергенами, поэтому заболевание часто приводит к временной утрате трудоспособности [4] .
Женщины заболевают экземой чаще, чем мужчины. Точного объяснения этому нет, но, возможно, причина заключается в условиях работы, влиянии бытовых аллергенов и гормональных изменениях в женском организме.
В последнее время возросло число случаев тяжёлого течения заболевания с частыми рецидивами и устойчивостью к терапии. Это связано с тем, что современный человек окружён множеством аллергенов, использует синтетические материалы, употребляет в пищу много пищевых добавок и живёт в стрессе с постоянным дефицитом сна и хронической усталостью.
Экзема — неинфекционное заболевание, поэтому передача её от человека к человеку невозможна. Болезнь обусловлена генетически и может наследоваться: если у одного из родителей есть экзема, то вероятность, что она будет и у ребёнка, составляет 25-40 %. В случае заболеваемости обоих родителей риск повышается до 50-60 % [1] . Поэтому именно наследственность — основная причина развития экземы. Для экземы характерно многофакторное наследование, связанное с многими генами.
Экзема — это мультифакториальное заболевание, её может спровоцировать множество факторов.
Основные факторы появления экземы [1] [2] :
- нарушение иммунитета;
- аллергические реакции на домашнюю пыль, лекарства, пыльцу растений, бытовую химию;
- эндокринные заболевания — нарушение функции гипофиза, надпочечников, половых желёз;
- стресс, депрессивные состояния, заболевания нервной системы;
- очаги хронической инфекции — воспаление почек (пиелонефрит), ангина, отит и даже кариес;
- заболевания кишечника, печени, поджелудочной железы, например воспаление желчного пузыря (холецистит), гастрит, колит, дисбактериоз, язвенная болезнь желудка и двенадцатиперстной кишки;
- авитаминоз;
- гормональные нарушения.
Провокаторами экземы могут стать внешние факторы, такие как:
- температура, например переохлаждение;
- травматизация — механическое воздействие, трение;
- химические агенты, в том числе и косметические средства;
- пищевые продукты и алкоголь.
Симптомы экземы
Для экземы характерны внезапные обострения и ремиссии. Она может возникнуть под действием провоцирующих факторов, но уже через пару недель бесследно пройти.
Основные симптомы экземы:
- сильный или умеренный зуд;
- жжение;
- покраснение и отёчность кожи;
- сыпь в виде пузырьков.
Позже появляются мокнущие эрозии, трещины на коже, а затем и корки. Жёлтые чешуйки могут локализоваться на коже головы и на бровях. У взрослых экзема чаще всего появляется под коленями, в локтевой области, на ладонях и шее.
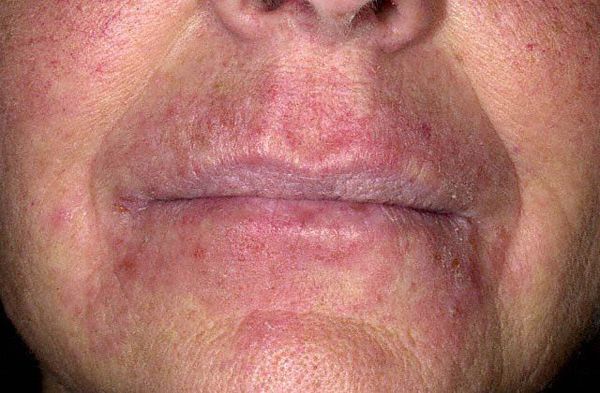
Хотя экзема может возникнуть на любом участке кожи, её излюбленная локализация — это кожа рук и лица. Во время приступов обострения экзематозные очаги могут появляться на новых участках [9] . Для детей наиболее характерными участками локализации сыпи являются лицо, грудь, подбородок.
Симптомы экземы индивидуальны, у каждого человека заболевание протекает по-разному. Это важно помнить при постановке диагноза. У пациента может быть как один симптом болезни, так и все вместе. И как показывает практика, клинические проявления одного и того же вида экземы у двух разных пациентов не будут идентичными. Единственный верный способ узнать, являются ли проблемы с кожей экземой, — записаться на приём к врачу-дерматологу. Не стоит заниматься самолечением, это может иметь негативные последствия.
Патогенез экземы
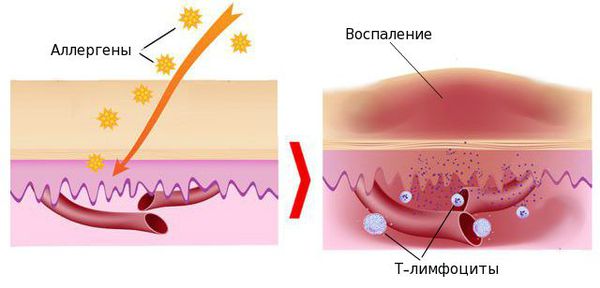
На развитие экземы комплексно влияют различные факторы: наследственные, эндокринные, аллергические и инфекционные [10] .
В настоящее время появление экземы рассматривается как патологическая иммунная реакция, сопровождающаяся повреждением и воспалением тканей организма. Г лавную роль при этом играют Т-лимфоциты — клетки, участвующие в приобретённом иммунитете. Они на своей поверхности несут специфические рецепторы и выделяют ряд биологически активных веществ — провоспалительных цитокинов. Т-лимфоциты вызывают развитие воспаления в тканях, в том числе и воспалительную реакцию в коже.
Таким образом, экзема возникает при сочетании провоцирующих факторов (химических веществ, лекарственных препаратов и микробных антигенов в очагах хронической инфекции) и нарушения иммунитета [10] . Организм начинает вырабатывать антитела — иммуноглобулины к собственным клеткам кожи, что влечёт за собой развитие воспаления и появление экзематозных участков с пузырьками и краснотой.
Нарушение межклеточного иммунитета можно подтвердить в ходе лабораторной диагностики. У пациентов с экземой наблюдается изменения гликопротеинов: показатели иммуноглобулинов IgG и IgE выше нормы, IgM — в недостатке.
Результаты исследований также говорят о том, что у некоторых людей с экземой имеется мутация гена, ответственного за создание филаггрина (белка, который помогает поддерживать здоровый защитный барьер эпидермиса). При его недостатке кожа теряет влагу, высыхает и трескается, тем самым открываются ворота для бактерий и вирусов. Именно по этой причине у многих людей с экземой кожа очень сухая и подвержена частым инфекциям.
Классификация и стадии развития экземы
В течении заболевания можно выделить следующие стадии :
- Эритематозная — появляются покраснение кожи, отёчность и зуд.
- Папулезная — формируются красные папулы (узелки).
- Везикулезная — возникают сгруппированные пузырьки с жидкостью, напоминающие пузырьки воздуха при закипании воды.
- Мокнутие — покрышки пузырьков вскрываются и образуются мокнутия и эрозии.
- Корковая — очаги мокнутия подсыхают и покрываются корками.
- Шелушения – отшелушивание корок и восстановление поверхности кожи [2] .
При переходе экземы в хроническую стадию кожа претерпевает изменения: становится более грубой и сухой, как следствие, шелушится, и появляется пигментация.
Формы экземы в зависимости от особенностей клинической картины и причин появления [5] :
- истинная;
- себорейная;
- микробная;
- нуммулярная;
- микотическая;
- интертригинозная;
- варикозная;
- сикозиформная;
- экзема сосков;
- детская;
- профессиональная.
Истинная экзема
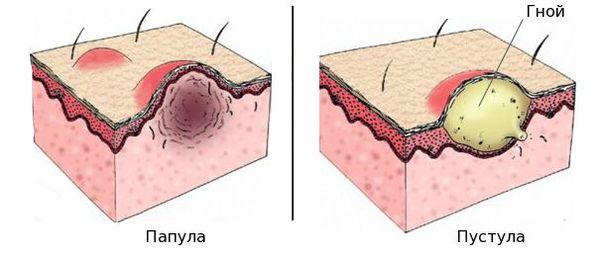
Истинная экзема чаще поражает лицо и конечности. Участки здоровой и поражённой кожи при этом чередуются. В процесс могут вовлекаться и другие участки вплоть до эритродермии (генерализации воспалительной реакции и лихорадки). Процесс, как правило, симметричный. В острой стадии заболевание проявляется в виде пузырьков (везикул), покраснения кожи, эрозий с мокнутием, корочек, экскориаций ( механического повреждения кожного покрова при расчёсывании ), могут быть папулы и пустулы. Экзематозные очаги имеют неровные границы. Когда заболевание переходит в хроническую стадию, краснота становится застойной, появляются участки трещин и лихенификаций (утолщения кожи с усилением кожного рисунка в результате длительного расчёсывания), кожа становится грубой и сухой. Нередко процесс осложняется появлением гнойников, вызванных присоединением инфекции: бета-гемолитического стрептококка или золотистого стафилококка [1] .
Монетовидная (нуммулярная) экзема
Нуммулярная экзема проявляется в основном у взрослых. Мужчины заболевают чаще, чем женщины. Наибольшая заболеваемость приходится на 50-65 лет, причём у обоих полов. У женщин первый пик наблюдается в возрасте от 15 до 25 лет, когда проходит половое созревание, и женщина достигает роста и веса, характерного для взрослого. А вот у детей нуммулярная экзема встречается крайне редко. Очаги зачастую расположены в локтевых сгибах и под коленями, причём руки поражаются чаще, чем ноги.
Патогенез заболевания до сих пор неясен. У части пациентов выявляются очаги хронической инфекции, в том числе в области полости рта и в дыхательном тракте. В развитии нуммулярной экземы важную роль играют аллергены, например клещи домашней пыли. При заболевании возникают чётко очерченные монетовидные бляшки из папул и везикул. К характерным признакам можно отнести мелкоточечные мокнутия и корочки. Корки могут покрывать всю площадь бляшки, диаметр которой варьируется от 1 до 3 см. Зуд может быть как минимальным, так и сильно выраженным. При кольцевидных формах заболевания проявление уменьшается в центральной части. Хронические бляшки становятся сухими, шелушащимися, кожа при этом утолщается.
Микробная экзема
Микробная экзема — это полиэтиологическое заболевание. В патогенезе микробной экземы важная роль отводится кожному барьеру, ведь одной из его основных функций является защита. Зуд провоцирует расчёсы кожи с повреждением целостности кожного покрова, а это, в свою очередь, формирует входные ворота для инфекции. Экссудация (выход жидкой части крови в воспалённую ткань через сосудистую стенку) создает благоприятные условия для размножения микробов.
Важной составляющей патогенеза является микробиота кожи. В соскобах с поражённой кожи у больных микробной экземой обнаруживаются золотистый и гемолитический стафилококк, дрожжевые грибы, преимущественно рода Candida. Причинами микробной экземы также могут быть внешние физические или механические раздражители. Зачастую очаги микробной экземы появляются вокруг гнойных ран и на местах длительной пиодермии (гнойного заболевания кожи в результате проникновения бактерий).
При микробной экземе очаги округлые или неправильной формы, с чёткими границами, расположены асимметрично и ограничены бордюром из отслаивающегося эпидермиса. В центре очагов можно увидеть гнойные и серозные корки, после их удаления обнаруживается мокнутие, напоминающее «колодцы». Для высыпаний характерен интенсивный зуд [2] .
Себорейная экзема
Воспаление начинается на волосистой части головы и локализуется на участках кожи с наибольшим количеством сальных желёз. Этим себорейная экзема схожа с себорейным дерматитом. Очаги поражения локализуются за ушами, на груди, шее, между лопатками, на сгибательной поверхности конечностей. Кожа в пределах очага гиперемирована, отёчна, на её поверхности расположены мелкие папулы желтовато-розового цвета и жирные желтоватые чешуйки и корки [2] .
Варикозная экзема
Варикозная экзема, как следует из названия, возникает при наличии у пациента варикозной болезни. Преимущественно поражается кожа голеней рядом с варикозными язвами. К развитию данного вида экземы приводит нерациональное и несвоевременное лечение варикозных язв, мацерация кожи (сморщивание кожи при длительном контакте с водой), травмы. При варикозной экземе отмечается сильный зуд. Дифференциальный диагноз, в первую очередь, необходимо проводить с микседемой и рожистым воспалением [3] .
Сикозиформная экзема
Заболевание возникает на фоне вульгарного сикоза — воспаления волосяных фолликулов в результате проникновения в них стафилококков. Патологический процесс способен выходить за границы оволосения, как правило, очаги можно встретить на верхней губе, в подмышках, на подбородке и лобке. Клинически сикозиформная экзема проявляется серозными колодцами, выраженным зудом и мокнутием, позже появляются зоны уплотнения кожи [2] .
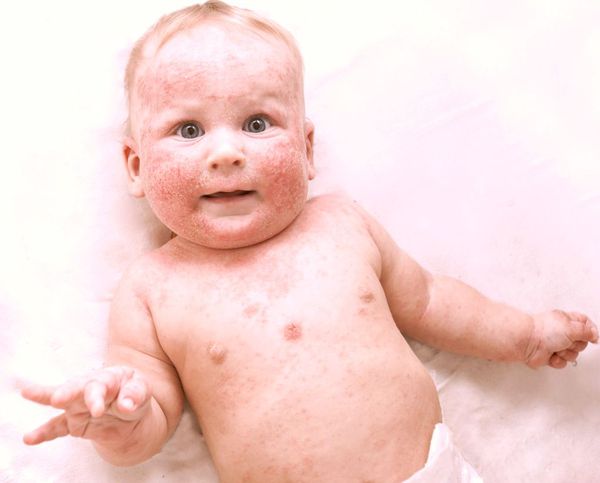
Детская экзема
Первые симптомы можно заметить в возрасте 3-6 месяцев. Экзематозные участки симметричны, кожа в пределах очагов ярко гиперемирована, отёчна, горячая на ощупь, имеет блестящую гладкую поверхность, присутствует мокнутие, наслаивающиеся и молочные корки. Экзема поражает преимущественно щёки, лоб, волосистую часть головы, уши, область ягодиц и конечности (как правило, разгибательные поверхности). Характерно, что экзема не затрагивает кожу носогубного треугольника. При заболевании дети жалуются на зуд и бессонницу. Нередко происходит трансформация экземы в атопический дерматит [5] [10] .
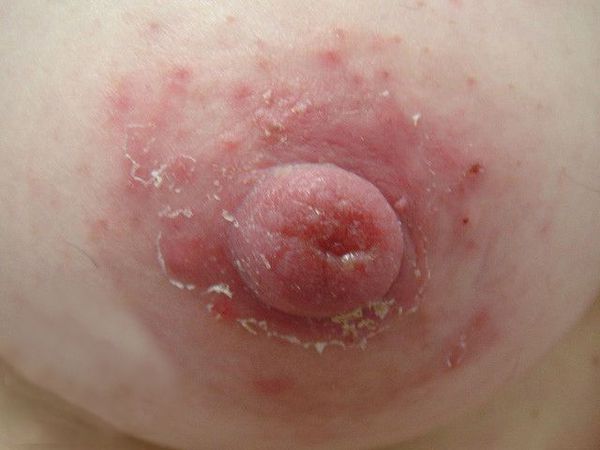
Экзема сосков молочных желёз
Нарушение кожи возникает после травмы сосков во время кормления грудью. Внешне экзема проявляется незначительным покраснением, мокнутием, корками из скоплений крови, а в некоторых случаях пустулами и трещинами, обычно без уплотнения сосков. Как правило, экзематозный процесс распространяется на обе груди [5] .
Профессиональная экзема
Возникает под действием различных производственных аллергенов. Заболевание могут вызывать ртуть, различные сплавы металлов, пенициллин и полусинтетические антибиотики, смолы и синтетические клеи. Профессиональная экзема чаще встречается у рабочих различных производств, людей, которые имеют дело с разными химическими веществами (у химиков и биологов), а также у тех, чья работа связана с постоянным погружением рук в воду (например, уборщиков и санитаров). Под действием аллергенов развивается реакция гиперчувствительности замедленного типа. Клинически профессиональная экзема протекает как обычная экзема. Очаги расположены в основном в зоне контакта с аллергенами и на открытых участках кожи. Для профессиональной экземы характерно быстрое выздоровление при исчезновении причины [6] .
Паратравматическая экзема
Возникает в области послеоперационных рубцов или при неправильно наложенных гипсовых повязках. Проявляется в виде островоспалительной эритемы (покраснения), пустул или папул, образования корок. В поражённых тканях может откладываться гемосидерин — жёлтый пигмент, образующийся при распаде гемоглобина [5] .
Осложнения экземы
Течение экземы может осложняться присоединение пиогенной инфекции, вызванной бета-гемолитическим стрептококком, золотистым стафилококком и гонококком. В результате развития гнойного воспаления образуется мокнущая поверхность с гнилостным запахом. Это сказывается и на общем самочувствии — появляется недомогание и повышается температура.
Другим грозным осложнением экземы является эритродермия , при котором воспалительная реакция захватывает до 90 % всей поверхности кожи [4] . Заболевание возникает на фоне провоцирующих факторов, например при приёме лекарственных препаратов, стрессе, нерациональном лечении или обострении хронических заболеваний. При эритродермии повышается температура тела, у данного состояния высокая летальность.
Диагностика экземы
Выявление экземы основывается на сборе анамнеза, клинических проявлениях и лабораторных анализах.
Для диагностики проводят:
- Анализы крови:
- исследования проб печени;
- триглицеридов;
- глюкозы;
- билирубинового профиля;
- антител IgE.
- Анализ мочи.
- Кожные пробы на аллергены.
- Определение антител к антигенам паразитов.
Для дифференциальной диагностики проводят гистологию биоптатов кожи (биологического материала, полученного путём биопсии).
Профессиональную экзему выявляют с помощью кожных проб с предполагаемыми раздражителями: ртутью, сплавами металлов, пенициллином и полусинтетическими антибиотиками, смолами и синтетическими клеями. При необходимости назначаются консультации смежных врачей-специалистов (терапевта, эндокринолога, аллерголога, гастроэнтеролога) [5] .
Истинную экзему важно дифференцировать с атопическим дерматитом, пиодермией, аллергическим контактным дерматитом, а также токсикодермией.
Для атопического дерматита характерен семейный анамнез, отягощённый аллергическими заболеваниями, склонность к атопии (бронхиальной астме, поллинозу), дебют болезни в первый год жизни, выраженная сухость кожи, сезонность обострения (осень-весна).
Истинную экзему от пиодермии отличает симметричность очагов и отсутствие у них чётких границ.
Для развития аллергического контактного дерматита необходимо повторное или длительное воздействие раздражителя на кожу, чтобы вызвать иммунный ответ и специфическое воспаление на коже. Чаще очаги воспаления располагаются на открытых участках тела, контактирующих с раздражающим веществом, и не всегда носят симметричный характер, в отличие от истиной экземы.
Клиническая картина токсикодермии отличается полиморфизмом: элементы варьируются от воспалительных пятен и папул до пузырей, пустул и узлов. Воспалительные элементы имеют разную форму, величину, оттенки, чаще располагаются симметрично по всей коже.
Монетовидная экзема схожа с розовым лишаем, бляшечным парапсориазом и себорейной экземой узелками с белесоватыми чешуйками на поверхности. Узелки расположены преимущественно на животе, спине и груди.
При микробной экземе проводят дифференциальный диагноз с контактным аллергическим дерматитом и стрептодермией. Для стрептодермии характерно заражение после тесного контакта с больным человеком. В некоторых случаях стрептодермия сопровождается повышением температуры тела и увеличением лимфатических узлов.
Дисгидратическую экзему (заболевание с высыпаниями в виде серозных пузырьков небольшого размера) необходимо отличать от дерматомикоза, ладонно-подошвенного псориаза, хронического акродерматита Аллопо [10] [11] .
Дерматомикозы — это грибковые заболевания кожи, причины которых могут быть в несоблюдении личной гигиены, заболеваниях внутренних органов или приёме некоторых препаратов (гормонов, антибиотиков, цитостатиков).
Лечение экземы
Экзема — это хроническое генетически детерминированное заболевание, поэтому её невозможно вылечить навсегда. Целью терапии является достижение ремиссии, улучшение качества жизни и предотвращение новых симптомов. Специфическое лечение индивидуально для каждого пациента и зависит от клинических проявлений и формы экземы.
Для устранения симптомов назначают:
- антигистаминные таблетки, во время острой стадии заболевания применяют антигистаминные препараты I поколения;
- аптечные увлажняющие кремы для восстановления водного баланса кожи;
- гормональные мази (глюкокортикостероиды) — при наличии сильной воспалительной реакции;
- топические кортикостероидные средства;
- транквилизаторы с антигистаминным действием — при сильном кожном зуде;
- антибиотики — при наличии микробной экземы, присоединении вторичной инфекции с высокой температурой тела;
- ретиноиды — при тилотической или роговой экземе с выраженной инфильтрацией (скоплением в тканях клеточных элементов с примесью крови и лимфы) и гиперкератозом (уплотнением рогового слоя кожи);
- растворы танина, нитрата серебра, борной кислоты, «Циндол» на протяжении недели — в качестве примочек;
- наружные антисептики в течение 1-2 недель (бриллиантовая зелень или «Фукорцин») — для обработки высыпаний;
- пасты с нафталанской нефтью и серой — применяют по мере уменьшения острого воспаления [7] ;
При выраженной экссудации проводят детоксикацию — внутривенно вводят натрий тиосульфат, препараты кальция, а также применяют антигистаминные средствв. Экссудацией называют выход жидкой части крови через сосудистую стенку в воспалённую ткань.
В ряде случаев хорошим дополнительным лечением станет светотерапия — аппаратная терапия с дозированным воздействием света от искусственных источников с определёнными длинами волн [12] .
Также пациентам часто назначается физиолечение — ультрафиолетовую терапию с длиной волны 311 нм, курсом 25-30 процедур.
При экземе рекомендуется исключить яйца, цитрусы, морепродукты, жирную рыбу, наваристые бульоны из мяса, цельное молоко, орехи, газированные напитки, красное вино [5] .
Прогноз. Профилактика
При своевременном адекватном лечении, а также соблюдении назначенных рекомендаций врача, прогноз благоприятный [6] .
Чтобы ремиссия была длительной, необходимо исключить внешние причины, которые привели к заболеванию. Важно помнить, что в некоторых случаях экзема проявляется спустя время после воздействия провоцирующего фактора, и отследить его бывает проблематично.
При первом контакте аллергена с организмом происходит сенсибилизация. Это «активация» иммунной системы, формирование специфической реакции на раздражитель, внешне она может никак не проявляться. При повторном действии аллергена иммунная система «узнаёт» его, и вырабатывается иммунный ответ, проявляющийся специфическим воспалением на коже.
Для минимизации рисков возникновения экземы важно придерживаться следующих рекомендаций:
- при склонности к воспалению эпидермиса не пересушивать кожу;
- соблюдать питьевой режим;
- не злоупотреблять горячими ванной и душем;
- придерживаться здорового питания, исключить алкоголь, кофе, цитрусовые, копчёности и острые блюда;
- с осторожностью применять средства бытовой химии.
Чтобы экзематозные очаги не распространялись дальше, их нельзя расчёсывать. Также следует не допускать их контакта с раздражающими материалами. В одежде лучше отдавать предпочтение мягким дышащим тканям, желательно из натурального хлопка или льна. Одежду из шерсти и искусственного шёлка при экземе лучше избегать, так как они вызывают зуд.
Источник