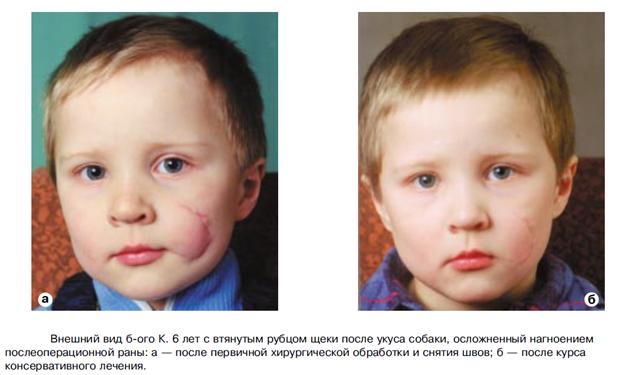
Избавиться от рубца ребенок
Развитие грубых рубцов на коже — одно из частых осложнений при повреждениях мягких тканей лица и шеи у детей. Форма и характер рубцов чаще всего зависят от причин их возникновения: после ожогов, травм, воспалительных явлений, оперативных вмешательств. Рубцы не только вызывают обезображивание, но и приводят к функциональным нарушениям и деформациям различных органов лица и шеи, что особенно опасно в детском возрасте.
Послеоперационные стягивающие рубцы в полости носа приводят потом к стенозам и атрезиям, деформации крыльев носа, вызывая нарушение носового дыхания. При ожогах III—IV степени рубцы возникают не только на коже, но и в подлежащих тканях, что связано в первую очередь с потерей жирового слоя. Рубцы от ожогов следует выделить в отдельную группу в связи с тяжестью деформации, которую они вызывают. Они могут быть как келоидными, так и гипертрофическими. Послеожоговые рубцы часто характеризуются разнообразной и причудливой формой и вызывают тяжелые функциональные расстройства. Нередко они приводят к дефектам и деформации органов лица и шеи, ушных раковин, наружного носа, губ, бровей, век и т.д.
Наиболее серьезные функциональные нарушения, плохо поддающиеся коррекции, вызывают келоидные и гипертрофические рубцы. Они вызывают нарушение роста и развития лицевого скелета и с трудом поддаются лечению. Кроме того, внешний вид ребенка отталкивает от него сверстников, что приводит к психоэмоциональным расстройствам и нарушению социальной адаптации.
Не менее важной является и проблема реабилитации детей после реконструктивных операций по поводу врожденных пороков челюстно-лицевой области. Патологическое рубцевание в результате индивидуальных особенностей детского организма (гормональные сбои, нарушения обмена веществ и др.) и неадекватного лечения ребенка может значительно снизить эффект хирургического вмешательства.
Еще до недавнего времени не существовало четкого алгоритма лечения и профилактики рубцов из-за отсутствия общепринятой клинико-морфологической классификации, основанной на гистологическом морфологическом анализе. Однако сейчас нашими исследованиями доказано, что все рубцы лица и шеи, многообразные по форме и структуре, по клиническим и морфологическим признакам могут быть подразделены на: патологические, к которым относятся келоидные и гипертрофические, и простые, или нормотрофические, к которым относятся плоские (поверхностные) линейные и деформирующие, глубокие втянутые и эмбриональные.
К простым рубцам могут быть отнесены неглубокие плоские линейные и деформирующие рубцы и глубокие втянутые рубцы, захватывающие подлежащие ткани. Плоские рубцы являются окончательно сформированной тканью, отличительными признаками которой могут служить слабая васкуляризация, небольшое количество функционально неактивных клеток (фибробластов), продольная ориентация и плотная упаковка и немногочисленность коллагеновых волокон.
Глубокие втянутые рубцы по морфологическим признакам принципиально не отличаются от плоских, что позволяет отнести их к обычным (простым) рубцам. Статистически достоверные различия между ними обнаружены только в менее упорядоченной архитектонике коллагеновых волокон. Подобные изменения связаны, вероятно, с условиями биомеханических воздействий на рубцовую ткань. Таким образом, простой (нормотрофический) рубец является следствием неполной заместительной регенерации кожи (субституции) при полнослойном, но сравнительно необширном ее дефекте.
Глубокие втянутые рубцы вызывают деформацию не на поверхности кожи, а перпендикулярно ей, то есть подкожно-жировом слое и мышцах. Чаще всего такие рубцы формируются в результате нарушения техники ушивания раны или после осложненного течения раневого процесса. Они хорошо поддаются консервативному лечению (при ранних сроках заболевания). Старые, ранее не леченые глубокие рубцы требуют хирургической коррекции, с последующим профилактическим лечением.
Плоские деформирующие рубцы или рубцовые деформации образуются после обширных первичных пластических плановых или экстренных операций. Лечение их только хирургическое, с последующей профилактикой. По морфологическим признакам плоские деформирующие и глубокие втянутые рубцы отличаются от патологических рубцов преобладанием метаболически неактивных фибробластов, сниженной васкуляризацией, зрелостью соединительной ткани и инволютивными изменениями.
Патологические рубцы включают гипертрофические и келоидные рубцы. Они имеют различные этиологию, патогенез и морфологию. В обоих типах патологических рубцов отмечается сравнительная незрелость соединительной ткани, преобладание гиперпластических процессов (рост фибробластов) над инволютивными и продукции коллагена над его катаболизмом. Именно эти общие черты являются источником нечеткой дифференциальной диагностики, а также причиной того, что ряд исследователей, особенно зарубежных, не разделяют гипертрофические и келоидные рубцы, рассматривая их как варианты одного процесса.
Важнейшей отличительной особенностью гипертрофических рубцов от нормотрофических, в основном, является меньший диаметр коллагеновых волокон, увеличенное содержание кислых гликозаминогликанов (ГАГ), повышенная васкуляризация; увеличение количества фибробластов и содержания РНК в клетках, преобладание активных фибробластов над неактивными фиброцитами, наличие юных и делящихся клеток. Коллагеновые волокна имеют, в основном, продольную ориентацию, что в целом свидетельствует о влиянии биохимических условий на формирование рубца, о сохранении обычного векторного фибрилло- и фиброгенеза. В целом гипертрофический рубец по гистологической структуре близок к сравнительно незрелой соединительной ткани, возникающей после заживления раны.
Основными ультраструктурными особенностями гипертрофических рубцов являются:
1) выраженная биосинтетическая активность фибробластов,
2) наличие большого количества специфической сократительной формы фибробластов — миофибробластов, в цитоплазме которых обнаруживаются пучки миофиламентов. Эти клетки обусловливают контракцию рубцовой ткани.
Необходимо остановиться на некоторых клинических особенностях развития гипертрофических и келоидных рубцов. Гипертрофический рубец никогда не распространяется за пределы пораженной поверхности кожи, более того, в результате сморщивания он даже занимает меньший участок, чем первоначальная рана. Чаще всего он возникает на месте обширного полнослойного повреждения кожи и более глубоких слоев мягких тканей. Не имеет четких границ. Поверхность рубца матовая, неровная, часто отмечается гиперкератоз, изъязвления. Рубец довольно плотный на ощупь, но не упругий. Гипертрофические рубцы образуются сразу после заживления ран, т.е. значительно раньше, чем келоидные.
В отличие от гипертрофических, келоидный рубец может возникать как на месте полнослойного дефекта, так и на месте незначительного поверхностного повреждения кожи. Он характеризуется длительным распространяющимся ростом, значительно приподнят над поверхностью кожи, имеет четкие границы. Поверхность его гладкая, блестящая, цвет может варьировать от ярко-розового, багрово-цианотичного до коричнево-розового. Он плотный, упругий. Келоиды сопровождаются мучительным зудом, жжением, болью. При возникновении келоидов, между заживлением раны и видимым ростом рубца, проходит определенный период времени (период «покоя» рубца), составляющий 3–4 недели. Обычно через 1–1,5 года рост келоида замедляется и постепенно прекращается. Однако полного самостоятельного рассасывания рубца не происходит.
Келоидные рубцы по морфологическим критериям можно разделить на фибробластические (или активные, растущие) и фиброзные (или неактивные, стабильные, «старые») рубцы. Оба эти типа келоидов являются последовательными стадиями одного процесса и имеют ряд одинаковых морфологических признаков, достоверно отличающих их от гипертрофических рубцов: четкое отграничение от окружающей ткани и от эпидермиса; узелковая структура рубца; кольцевидная и аркадная структура коллагеновых волокон в узлах, наличие в рубце атипичных и гигантских форм фибробластов; наличие «зон роста», т.е. узлов незрелой ткани, полное отсутствие эластических волокон; усиление лимфогистиоцитарной и плазматической инфильтрации (хронического воспаления).
Однако в «старых» рубцах, в отличие от растущих: 1) уменьшены гиперпластические и усилены атрофические процессы в эпидермисе; 2) уменьшено содержание фибробластов, особенно юных и атипичных форм, снижены васкуляризация, метаболизм и пролиферативная активность ткани; 3) уменьшены в числе и размерах или отсутствуют «зоны роста», т.е. узлы незрелой растущей соединительной ткани; 4) зрелые и склерозированные узлы преобладают над незрелыми и созревающими; 5) уменьшается содержание тонких и увеличивается содержание толстых коллагеновых волокон; 6)уменьшается резорбция коллагена и цикличная перестройка рубца; 7) усиливается апоптоз фибробластов.
Лечение больных с гипертрофическими рубцами — одна из наиболее сложных задач. Никакие консервативные мероприятия к успеху не приводят. Лечение должно предусматривать иссечение рубцов с пластикой местными тканями. После хирургического лечения необходима профилактика образования грубых рубцов:
— обработка жирными увлажняющими питательными кремами,
— проведение давящего точечного массажа,
— лечебная мимическая гимнастика,
— лечение ультрамягкими рентгеновскими лучами (лучи Букки),
— использование препаратов KEPATАН.
Наружную мазевую терапию следует начинать сразу после полного заживления ран. Массаж и гимнастику — через 7 дней после снятия швов.
КЕРАТАН — высокоочищенная растворимая форма белка кератина. Порошок или присыпка КЕРАТАН применялись при лечении длительно незаживающих ран кожи и слизистой. Биоадекватность КЕРАТАНа к эпидермису рационализирует процесс моделирования репарации раны. Наблюдения показали, что сроки полного заживления ран сокращаются в среднем на 40 — 70%.
В последние 2 года все чаще используется NO-терапия. Это новая лечебная технология, основанная на свойствах открытого в конце XX века эндогенного NO (Нобелевская премия по медицине за 1998 г.). Экзогенный NO содержится в высоко- и низкотемпературных газовых потоках, генерируемых из атмосферного воздуха аппаратом Плазон 5. Лечебная эффективность экзогенного NO заключается в нормализации микроциркуляции за счет вазодилатации, в антиагрегантном и антикоагуляционном действии, бактерицидном действии, регуляции специфического и неспецифического иммунитета, прямой индукции пролиферации фибробластов, синтезе коллагена, регуляции апоптоза и предотвращении патологического рубцевания и др.
Следует отметить, что в некоторых случаях NO-терапия снижает напряжение рубцовой ткани, которая становится менее гиперемированной, уменьшаются ощущения зуда, болезненности, покалывания. В случаях пред- и послеоперационной подготовки рубцовой ткани с применением NO мы наблюдали отсутствие рецидивов. Иногда NO-терапию приходится дополнять апробированными ранее лечебными мероприятиями.
Таким образом, лечение келоидных и гипертрофических рубцов требует только комплексного подхода — сочетания профилактических и лечебных мер; при нарушении функции органа обязательна операция и продолжение лечения рубцов.
Лечение пациентов с келоидными рубцами далеко не всегда приводит к желаемому результату. Эффект зависит от своевременности и рациональности лечения. Метод лечения выбирают в зависимости от давности существования рубца, его локализации, распространенности, наличия функциональных нарушений.
Консервативная терапия проводится либо как подготовка к дальнейшему хирургическому лечению, либо с профилактической целью после оперативного лечения. Рассчитывать на успех консервативного лечения можно только при сроке существования рубца не более 9-12 месяцев.
Показанием к хирургическому лечению детей с «молодыми» келоидными рубцами служат выраженные функциональные нарушения, а также деформации окружающих мягких тканей. При небольших размерах «старых» неактивных келоидов лечение необходимо начинать с лазерного и криоиспарения с использованием С02 лазера — «Скальпель-1» или с хирургического лечения с обязательной последующей профилактикой келоидообразования.
В комплекс консервативных мероприятий, помимо Букки-терапии, давящего массажа и лечебной мимической гимнастики, входит применение крема КЕРАТАН с лидазой и силиконового пластыря. Данный комплекс консервативных мероприятий удобен в детской практике, так как он наименее инвазивен. Практически все мероприятия проводятся в домашних условиях.
Выбор метода хирургического лечения зависит от вида и размера рубца. При небольших размерах рубца дефект закрывается местными тканями, при обширных — необходима пересадка полнослойного лоскута с применением микрохирургической техники или на сосудистой ножке.
Клиника тесно сотрудничает с производителями и поставщиками (в том числе и зарубежными) лекарственных средств, поэтому в любое время у нас имеется большой выбор препаратов, что обеспечивает максимальную «индивидуализацию» лечения пациентов.
Источник
Как убрать шрам у ребенка
Под редакцией медицинского консультанта Огородниковой С. В.
Маленькие дети знакомятся с миром через ощущения и личный опыт, ведь как узнать, что падать — больно, если ребенок ни разу не падал? Естественно, после экспериментов остаются синяки, царапины или шрамы: у каждой семьи найдется история, как малыш обжегся утюгом или расшиб коленку.
По данным Минздрава, детский травматизм в России насчитывает более 3 млн случаев в год. Из них на долю бытовых и уличных травм приходится 82,3% случаев. И в 57,3% – это поверхностные травмы, открытые раны, травмы кровеносных сосудов, термические и химические ожоги.
Однако молодая кожа быстрее заживает, и, как правило, о мелких рубцах ни ребенок, ни родители вскоре и не вспомнят. А серьезные травмы, напротив, могут оставить след на всю жизнь. Как вылечить шрамы у детей, чтобы сохранить кожу гладкой и в детском, и во взрослом возрасте?
Виды шрамов
Останется шрам на долгие годы и потребует дорого лечения или пройдет сам через несколько месяцев — зависит от того, какого он вида.
- нормотрофическими;
- келоидными;
- гипертрофическими;
- и атрофическими.
Нормотрофический рубец образуется при естественном процессе заживления небольших порезов или царапин. Он находится на одном уровне со здоровой кожей, и имеет неяркую окраску чуть светлее общего тона. В принципе, его возникновение говорит, что выздоровление проходит нормально, и через полгода от него не останется следа.
Келоидный шрам может возникнуть после ожога или неправильного срастания ткани, например, в случае пересадки кожи при серьезной травме или глубоких порезов, после которых накладывали швы. Он находится выше уровня здоровой кожи из-за избытка волокон коллагена внутри травмированного эпидермиса. Ими также обусловлен и красный цвет молодого келоида, поскольку волокна создают давление на капилляры и мешают нормальному кровотоку. Со временем келоид бледнеет до белого окраса и увеличивается в размере.
Гипертрофические рубцы внешне похожи на келоидные, однако, остаются в границах травмированной кожи. Появляются в результате вмешательства в заживающую рану, например, если удалять корочку при незатянувшимся порезе или постоянно натирать травму одеждой. Его можно избежать с помощью силиконовых пластырей и ношения удобных вещей. Со временем гипертрофический рубец может исчезнуть, но это происходит крайне редко. Чаще подобные шрамы у детей требуют консультации со специалистом и лечения.
Атрофические рубцы, они же рытвины или оспины, остаются после ветрянки, если ребенок чесал и вскрывал неизбежные бугорки и сыпь. Шрамы ниже окружающей кожи, свежие могут быть розового цвета, но со временем приобретают общий тон. Появляются также в подростковом возрасте из-за выдавливания прыщей. Кожа, испещренная оспинами, рыхлая — это связано с недостатком волокон коллагена, белка и других важных веществ, необходимых для насыщения клеток.
Таким образом, только установив характер шрама, специалист может дать рекомендации по его лечению.
Как убрать шрам у ребенка косметологией
Иногда приходится обращаться к хирургу для иссечения очень большого келоида или пересадки ткани. Но это крайние случаи, в основном можно обойтись услугами косметолога.
Какие процедуры можно проводить детям:
- Лазерная шлифовка. Применяется и детям, и взрослым, но с разной глубиной воздействия лазера. С помощью курса процедур можно убрать оспины и следы от волчанки.
- Микродермабразия. Стимулирует регенерацию здоровых клеток. К сожалению, не подходит против атрофических и келоидных рубцов, а вот с остальными прекрасно справляется.
- Пилинг Джесснера. Косметологи утверждают, что шрам уменьшается уже после первого сеанса. В состав сыворотки входят молочная кислота, резорцин и салициловая кислота.
- Различные инъекции, содержащие вещество коллаген. Подходят для лечения атрофических рубцов.
Любой способ предполагает курс, как минимум, из 5 процедур и обязательно согласуется с лечащим врачом на предмет противопоказаний.
Лечение рубцов у детей физиотерапией
Физиотерапию, в отличие от косметологии, можно проводить самостоятельно дома. Ультразвук и электрический ток переносят частицы лекарства в глубокие слои эпидермиса, что невозможно при обычных аппликациях. Следовательно, эффективность от препарата повышается в 2–3 раза.
Для домашнего использования достаточно приобрести портативный аппарат и проконсультироваться с врачом по количеству процедур, продолжительности сеанса и средства против рубцов, которое будет употребляться вместе с аппаратом.
Какие процедуры помогут свести шрам:
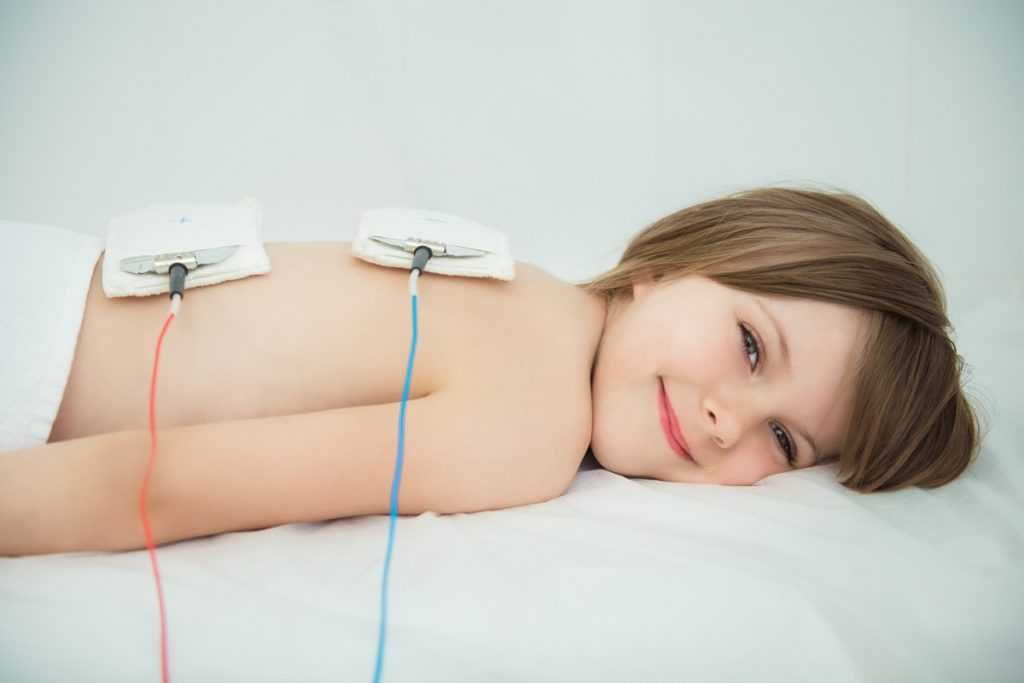
При электрофорезе на шрам воздействует переменный гальванический ток. Ребенок ощущает легкое покалывание, а при появлении чувства дискомфорта сила тока просто убавляется до приятной. Лекарственные вещества употребляются в виде раствора, которым пропитывают прокладки, устанавливают их на проблемном участке тела и вставляют в них электроды, подключенные к аппарату.
Помимо борьбы со шрамами, электрофорез нередко прописывают в качестве реабилитации после перенесенных легочных болезней, например, пневмонии или воспаления легких. Школьникам также рекомендован электрофорез, чтобы подлечить нервную систему, расслабить спину и шейный отдел, прогреть организм после простуды.
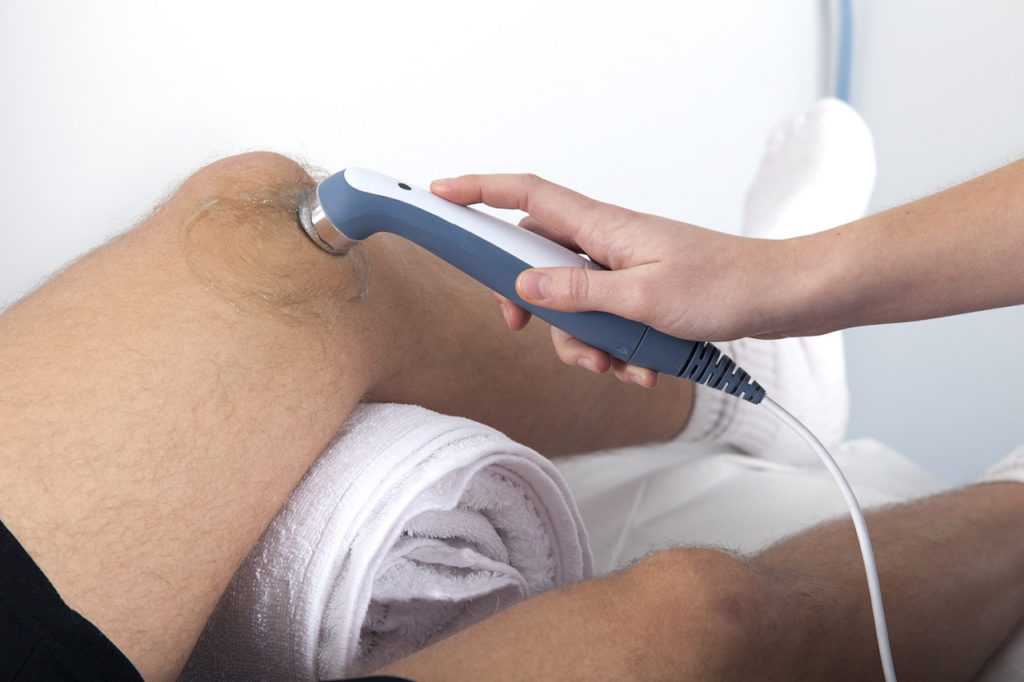
Фонофорез воздействует на организм с помощью ультразвуковых волн, тем самым стимулируя регенерацию клеток изнутри и налаживая обменные процессы. Косметологическое или лекарственное вещество при этом используется в виде геля или мази — на шрам делают аппликацию толстым слоем и плотно прижимают к ней прибор для фонофореза. После установки необходимого режима его включают и держат у рубца положенное время, но без надавливания.
Процедуру проводят не только с целью избавиться от шрама — она подойдет против мелких морщин и лифтинга лица, удаления пигментации и реабилитации после травм: переломов, ушибов, радикулита. Так фонофорез подходит для всей семьи.
Как избавиться от шрамов у ребенка с гелем Ферменкол
Помимо физиотерапии, существуют мази и гели против рубцов, которые способны справиться с небольшим шрамом как вместе с физиотерапией, так и посредством обычных аппликаций. Например, гель Ферменкол: содержит 9 активных ферментов коллагеназы — вещества, отвечающего за выработку коллагена, строительного материала здоровых клеток.
Аппликация Ферменкола воздействует лишь на поврежденный эпидермис, регулируя выработку коллагена в клетках, не затрагивая окружающую здоровую кожу. При келоидном характере шрама избыток волокон расщепляется на простейшие элементы, которые идут на постройку здоровой ткани или выводятся из организма естественным путем. При атрофическом характере Ферменкол стимулирует выработку коллагена до необходимого уровня.
В сочетании с физиотерапией Ферменкол дает более быстрый и заметный результат, предупреждают избыточное образование рубцовой ткани, уменьшает покраснение, зуд, чувство стянутости, способствуют разглаживанию шрама, восстанавливает рельеф и цвет кожи на 90%. В отличие от множества аналогов,Ферменкол не содержит гормонов, а значит безопасен для кормящих мам, беременных женщин и детей с 0 лет.
Способ применения для детей зависит от стадии заживления раны и обязательно согласовывается с лечащим врачом:
- при свежих рубцах у детей до года 2–3 раза в день наносить гель на чистую сухую кожу тонким слоем на протяжении 30–40 дней;
- для застарелых рубцов эффективнее всего совмещать применение Ферменкол с физиопроцедурами. Срок применения от 2 месяцев до полугода. В перерывах между курсами процедур рекомендовано наносить гель Ферменкол аппликационно (просто мазать).
Особенно важно учитывать, что применять Ферменкол необходимо курсом, от единичных аппликаций с большим перерывом эффекта не будет. Зато при точном соблюдении всех инструкций рубец средних размеров гарантированно исчезнет, а большой шрам на 90% станет менее заметным.
Родители, помните! У детей процессы заживления проходят быстрее, чем у взрослых, поэтому шрамы, которые у «большого» человека тяжело или почти невозможно свести, у малыша при правильном уходе уйдут сравнительно быстро.
Источник