- Чем опасны укусы муравьев
- Почему и какие виды муравьев кусаются?
- Как выглядит укус муравья?
- Опасность укусов муравья
- Что делать, если укусил муравей?
- Последствия от укусов муравьев
- Распространенные муравьи
- Симптомы, зона поражения, последствия
- Помощь при укусе
- Будьте внимательны: ТОП-7 самых неочевидных признаков рака кожи
- Рубцы
- Жемчужины
- Темные пятна
- Шелушения и зуд
- Язвы
- Ложные укусы
- Розовые пятна
- Инсектная аллергия и особенности ее терапии
- Лечение и профилактика
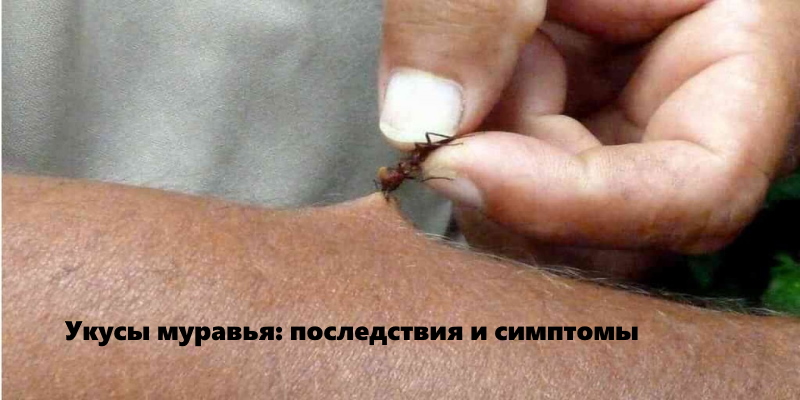
Чем опасны укусы муравьев
Членистоногие насекомые — муравьи — давно известны человеку и довольно часто последнему приходится сталкиваться с ними в повседневной жизни. Для того, чтобы установить опасны ли укусы насекомых, необходимо знать, как и почему они кусаются, какие виды могут причинить вред.
Большинство видов муравьев не представляет сильной угрозы человеку, однако некоторые виды все-таки могут быть довольно опасными. Также индивидуальная непереносимость муравьиной кислоты может иметь ужасные последствия для человека.
Почему и какие виды муравьев кусаются?
Кусаются насекомые в большинстве случаев только при наличии опасности. Без явной причины муравей вряд ли нападет на человека. Угрозу насекомое может почувствовать если вы попытаетесь его раздавить или потревожите его муравейник.
О том, какие виды насекомых встречаются в России вы можете узнать из cтатьи Виды муравьев.
Считается, что домашние муравьи могут укусить человека, однако не представляют угрозы его жизни и здоровью.
Лесные обитатели отличаются большей болезненностью укусов, однако привести к серьёзным осложнениям или смерти их укусы вряд ли могут.
Угрозу для человека представляет яд некоторых тропических обитателей — Сиафу, Пуля, Бульдог, Красный огненный муравей.
Как выглядит укус муравья?
Внешне укус муравья похож на комариный, однако отличается повышенным чувством боли. Некоторые люди способны потерять создание от укуса насекомого вследствие болевого шока.
Яд, попадая в организм человека вызывает воспалительный процесс и отечность места укуса диаметром около 5 сантиметров.
При этом, место укуса зудит и очень жжёт, появляется пузырь с белой пустулой. У человека возникает ощущение наличия в ней инородного тела, но по факту там ничего нет.
При легкой форме все симптомы сходят за 3-4 дня, при тяжёлой возникает необходимость врачебной помощи.
Опасность укусов муравья
Укус домашнего муравья может быть опасен лишь в случае индивидуальной непереносимости либо в случае попадания в ранку инфекции, бактерии из-за того, что человек постоянно чешет зудящее место.
Что же касается остальных видов насекомых, их укусы могут представлять реальную угрозу не только здоровью, но и жизни человека.
- Муравей Сиафу обитает в Африке и Южной Америке. Укус одной особи не приведёт к летальному исходу, однако насекомые предпочитают нападать колониями и это грозит человеку сильной интоксикацией.
- Муравей Бульдог обитает в Австралии и Тасмании. Его укус вызывает сильную аллергическую реакцию.
- Муравей Пуля обитает Южной Африке. Его укус вызывает острую нестерпимую боль, которая может держаться до суток.
- Красный огненный муравей обитает на юге Америки, в Австралии, Китае, Новой Зеландии, Тайване. Укус этого насекомого вызывает острую боль и сильную аллергическую реакцию.
Что делать, если укусил муравей?
При лёгкой и средней степени тяжести место укуса необходимо обработать антисептическим средством и нанести противовоспалительные, антигистаминные мази.
При тяжёлой степени необходимо незамедлительно обратится за помощью к врачу.
Если у вас дома завелись муравьи, сотрудники МосДезСпецТорг помогут вам подобрать необходимый препарат для их уничтожения или проведут профессиональную санитарную обработку.
Источник
Последствия от укусов муравьев
На территории нашей страны обитает около трехсот видов муравьев. Это трудолюбивые и довольно мирные насекомые. Живущие рядом с нами муравьи кусаются, но только в случае опасности, когда их гнезду что-то угрожает. В этой статье мы поговорим о самых распространенных муравьях России, а также о симптомах и последствиях их укусов.
Распространенные муравьи
Наиболее распространенный вид – черный «садовый» муравей. Размер самца – 3-5 мм миллиметров, самки – 7-10 мм. Окраска черная или темно-коричневая. Черные муравьи живут в почве, в гнилой древесине или под камнями. Питаются насекомые данного вида продуктом выделения тли – сладкой падалью.
Домовые рыжие муравьи живут внутри стен или перекрытий, за плинтусом, плиткой и обоями. Питаются остатками пищи человека. Отличаются чрезвычайной выживаемостью и паразитируют в человеческом жилище. Размер – до 3 мм. Домовые рыжие муравьи имеют коричневый окрас и тонкие светлые полоски на брюшке.
Лесные рыжие муравьи известны своими строительными способностями. Размер такого насекомого – 4-9 мм. Имеет черное брюшко и затылок, рыжую грудь и голову. Лесные рыжие муравьи – хищники. Они питаются не только падалью, но и гусеницами или другими насекомыми.
Красные муравьи были завезены в нашу страну из Южной Америки. Они имеет ярко-красный окрас и небольшие размеры (3-6 мм). Селятся во влажных местах, чаще всего в почве. Красные муравьи обладают скверным «характером» – кусаются при малейшей опасности. Питаются семенами, саженцами и мелкими насекомыми.
Желтые муравьи имеют репутацию главных домашних вредителей. Размер – всего 2-2,5 мм для самца и 4 мм для самки. Селятся во влажных, темных и теплых местах (щели в стенах и полу, бытовая техника, вазы). Из-за способности быстро мигрировать желтых муравьев крайне тяжело вывести. Их первая популяция была найдена в египетской пирамиде, поэтому их неофициальное название – муравьи-фараоны.
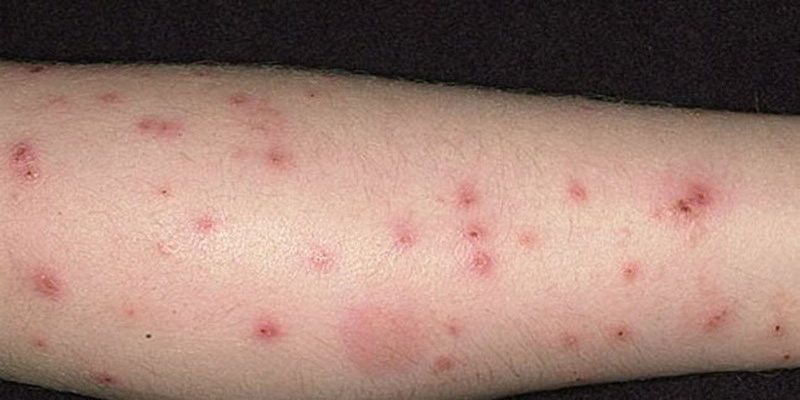
Симптомы, зона поражения, последствия
Как понять, что вас укусил муравей? Первый симптом – болевой сидром, как при укусе комара. На месте укуса образуется небольшое покраснение, в некоторых случаях перетекающее в кожный отек или воспалительный процесс. Оно может зудеть. Похожий след от укуса могут оставить другие насекомые, например, блохи.
Здоровому человеку укусы муравьев особого вреда не причиняют. У аллергиков же они могут вызывать сильный зуд по всему телу, тошноту, ускорение сердцебиения, головные боли, а также снижение артериального давления, отек конечностей и лица. Сила симптомов зависит от числа укусов. Возможные осложнения – отек Квинке и крапивница. Крапивница проявляется красными высыпаниями разного размера, зудом и жжением. Отек Квинке проявляется в виде большого количества отеков в зоне слизистой глаза, губ, гортани. Отек особенно опасен, если располагается в районе гортани – дыхание может быть затруднено. В подобных случаях нужно в обязательном порядке обратиться ко врачу.
Как уже говорилось выше, нанесенная муравьем рана не опасна для человека. Но впрыскиваемая муравьиная кислота способна вызвать анафилактический шок. Риск его возникновения увеличивается, если кислота попадает на слизистые (таким образом она попадает в кровь).
Помощь при укусе
Укус муравья не нанесет вреда, если воспользоваться следующими рекомендациями.
Во-первых, нужно подальше отойти от муравейника или другого места обитания муравьев. Во-вторых, снять всех муравьев, которые успели уцепиться за вашу кожу. В-третьих, отыскав места укусов, промойте их мыльным раствором. В-четвертых, приложите к месту укуса холодный компресс (максимум на 10 минут).
В качестве дополнения к компрессу можно использовать мази или антигистаминные препараты, уменьшающие зуд. Если после этого на месте укуса все же образовался волдырь, не чешите его.
Среди муравьев имеются рекордсмены по «жаростойкости». Например, представители семейства бегунков обитают в пустынях и нормально выдерживают температуру воздуха до 50°С.
Источник
Будьте внимательны: ТОП-7 самых неочевидных признаков рака кожи
Врач-онколог Екатерина Вертиева призывает тщательно следить за здоровьем: порой опасная болезнь может «спать» годами.
По данным Всемирной организации здравоохранения, онкология является одной из основных причин смертей в мире. Только в 2020 году эксперты зафиксировали 1,2 миллиона летальных исходов от рака кожи. И с каждым годом эта цифра растет.
К большому сожалению, злокачественные новообразования не всегда выявляют на ранних стадиях. «Коварный убийца» может дремать долгие годы и в одночасье убить человека. В эксклюзивном интервью 5-tv.ru специалист Клиники кожных болезней Сеченовского университета, врач-дерматолог, онколог Екатерина Вертиева рассказала, какие неочевидные признаки могут свидетельствовать о развитии тяжелой болезни.
Рубцы
Эксперт призвала контролировать состояние кожи на постоянной основе: важно критично относиться к любым новообразованием. Так, одно из клинических проявлений онкологии — появление мелких рубцов. Они образуются вне зависимости от того, были ли на их месте раны. Просто ткани резко грубеют и меняют свой вид.
«Если вы видите, что у вас без видимых причин образовался рубец розовый с гладкой поверхностью, это повод насторожиться и обратиться к врачу», — подчеркнула Вертиева.
Жемчужины
Медик добавила, что особую опасность представляют небольшие округлые новообразования, схожие с жемчужинами. Обычно они появляются вокруг глаз, на веках, или возле крыльев носа. Сквозь узелки могут хорошо просматриваться сосуды. Это так называемая базалиома, вид онкологии, при котором происходит мутация базальных клеток кожи. Он отличается от других тем, что практически никогда не дает метастазы.
Темные пятна
Екатерина Вертиева отмечает, что при осмотре покровов не стоит игнорировать и область пальцев. Под ногтевыми пластинами запросто могут начаться опасные процессы.
«М ы должны обращать внимание на появление черной или коричневой пигментации, что может свидетельствовать как о гематоме, так и о меланоме», — заключила эксперт.
Шелушения и зуд
Мужчинам же стоит трепетно заботиться о коже головы. Особенно, если волос практически нет. Насторожить должно появление обширных очагов розовой окраски с шелушением на поверхности и кровоточащими ранами. Это может быть явным признаком начала развития актинического кератоза и, как следствие, плоскоклеточного вида рака.
Язвы
Спонтанное появления язв — такой же плохой признак, как и появление розовых рубцов. В особенности, если ранки не затягиваются даже при адекватной терапии.
« В норме дефект затягивается в течение четырех недель, если заживление сопровождается бугристостью, кровоточивостью и заживает очень плохо, это должно насторожить», — объяснила Вертиева.
Ложные укусы
Большую опасность представляют и так называемые укусоподобные элементы. Их редко замечают, списывая все на отголоски нашествия комаров или домашних блох. Но в отличие от реальных укусов насекомых эти следы не затягиваются и даже иногда могут расти. Кроме того, они никогда не сопровождаются зудом.
Розовые пятна
Дерматолог обратила внимание и на обыкновенные розовые пятна на коже разного размера и формы. Они не появляются просто так. Это — очевидный признак какого-то нарушения в организме. Если не помогает даже серьезное лечение — пора обращаться за помощью к узким специалистам.
«Если вы будете внимательно наблюдать за этими признаками, то сможете выявлять злокачественные новообразования на коже на ранних стадиях», — заключила медик.
Источник
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Наибольшую опасность представляет ужаление перепончатокрылых насекомых, которые могут вызвать серьезные аллергические реакции вплоть до анафилактического шока. Самым частым аллергеном, вызывающим развитие аллергии, является яд ос и пчел, шмели жалят очень редко [2]. Причем шмели и пчелы жалят только в тех случаях, когда бывают спровоцированы.
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
- оказывает прямое стимулирующее влияние на β- и α-адренорецепторы. Преобладание эффекта возбуждения тех или иных адренорецепторов зависит от дозы препарата и уровня регионарного кровотока;
- способен вызвать сильный спазм периферических сосудов, особенно при заболеваниях почек и других внутренних органов;
- при аллергии немедленного типа препятствует высвобождению из тучных клеток и базофилов гистамина, серотонина, брадикинина и других медиаторов воспаления;
- стимулирует метаболизм, повышая потребление кислорода, вызывает развитие ацидоза вследствие накопления молочной кислоты, усиливает липолиз и способствует возникновению гипергликемии в результате стимуляции гликогенолиза;
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Источник