Как эффективно избавиться от плохого холестерина
Сегодня только и слышишь об опасности повышенного холестерина, а что можно сделать, чтобы не допустить увеличения его уровня или снизить его без лекарств известно далеко не всем. Холестерин — один из основных жиров, который жизненно необходим нашему организму. Он есть у каждого человека, входит в состав клеточных мембран и составляет около 10% плотного вещества нашего мозга. Из него «строятся» многие гормоны, в том числе половые.
Холестерин является предшественником желчных кислот и витаминов группы Д, участвует в выработке энергии. Короче, без холестерина наш организм не может существовать. Но остается «полезным» холестерин только до тех пор, пока его уровень в крови не превышает 5,1 ммоль/литр. Стоит холестерину превысить эту пограничную отметку, так из доброго помощника он превращается в настоящего вредителя. Его излишки начинают накапливаться на клеточных мембранах и стенках сосудов, затрудняют клеточный обмен и образуют холестериновые бляшки, которые сужают просветы кровеносных сосудов, нарушают кровообращение и могут привести к инфарктам и инсультам.
Повышенный уровень холестерина в крови не дает никаких симптомов, поэтому многие люди даже не подозревают о том, что холестерина у них выше нормы. Диагностировать уровень холестерина можно только на основе анализа крови. Этот анализ нужно делать всем время от времени, особенно тем, у кого гипертония, варикозное расширение вен, быстрая утомляемость, нарушение пищеварения, отеки и онемение конечностей. Все эти признаки свидетельствуют о наличии проблем с кровообращением.
Холестерин содержится в мясе, масле, сметане, яйцах, сале и сливках. Чтобы снизить уровень холестерина в крови нужно ограничить употребление этих продуктов, но не убрать их полностью из рациона. Дело в том, что 80% холестерина вырабатывается в нашем организме, и лишь 20% мы получаем с пищей. Чем меньше холестерина поступает в наш организм с едой, тем активнее синтезирует его наша печень. Поэтому полностью отказаться от употребления мяса, масла, яиц, сметаны, творога и сливок бесполезно, даже вредно для нашего здоровья.
Безусловно, при повышенном уровне холестерина в крови надо в первую очередь уменьшить потребление мяса, субпродуктов, колбас, копченостей, сливочного масла, маргарина, мороженого и выпечки. В своем питании нужно делать упор на овощи, фрукты и продукты из цельных злаков. Они содержат клетчатку, которая выводит из организма излишки холестерина. Также полезно есть рыбу и продукты, содержащие растительные жиры,?- подсолнечное, оливковое и кукурузное масло, орехи.
Специалисты Европейского кардиологического общества для снижения уровня холестерина советуют в течение всей жизни придерживаться следующих рекомендаций:
1. Каждый день кушать не менее 400 граммов овощей и фруктов. При этом важно знать, картофель и другие корнеплоды, богатые крахмалом, не относятся ни к овощам, ни к фруктам.
2. Обязательно включать в рацион продукты, содержащие пектин — разновидность клетчатки. Они улучшают выведение излишков холестерина из организма. Пектина много в бобовых, цельнозерновых продуктах, грейпфрутах, яблоках, помидорах, клубнике и шпинате. Также полезны отруби. Хорошо снижает холестерин систематическое употребление чеснока, имбиря и куркумы. Чаще добавляйте их в блюда!
3. 2-3 раза в неделю употреблять рыбу жирных сортов ( лосось, сельдь, скумбрию), которые содержат ненасыщенные жирные кислоты. Ежедневно употреблять 20-30 грамм нерафинированного растительного масла, лучше всего оливкового.
4. Не переедать, не допускать избыточной массы тела. При наличии лишнего веса, соблюдать диету и заниматься физическими упражнениями, чтобы добиться постепенного похудения.
5. Ограничить потребление сахара до 50 граммов в день, соли — до 5 граммов в день. Питаться 5 раз в день через каждые 3-4 часа, чтобы обеспечить дренаж желчного пузыря. Желчь растворяет холестерин и способствует его выведению из организма.
6. Не употреблять жареную пищу, отдавать предпочтение вареному, печеному и тушеному.
7. Ежедневно делать гимнастику в течение 5-10 минут, ходить пешком не менее 3-5 км. В последнее время ученые советуют не сводить проблему отложения холестериновых бляшек на стенках сосудов только к питанию. Дело в том, что скорость и качество кровообращения по сосудам напрямую зависит от качества мышц. Если они слабые и неэластичные, снижается скорость кровооттока в мышцах и происходит отложение бляшек на стенках сосудов. Чтобы этого не происходило, нужно больше двигаться и заниматься спортом.
8. При повышенном холестерине полезно пить зеленый чай и березовый сок.
9. Невозможно снизить холестерин без лекарств, если вы курите или регулярно употребляете алкоголь. Откажитесь от вредных привычек и сразу заметите, что уровень холестерина снизился.
Источник
Мнения экспертов – обсуждение вопросов диагностики, лечения и профилактики гиперхолестеринемии
Обсуждение вопросов диагностики, лечения и профилактики гиперхолестеринемии проводят эксперты:
Эксперт А. В. Погожева, д. м. н., профессор ФГБУ «НИИ питания» РАМН, г. Москва:
Считается доказанной прогрессивная и непрерывная связь между смертностью от ишемической болезни сердца и концентрацией холестерина (ХС) в сыворотке крови. По данным ВОЗ, повышенный уровень (более 5,0 ммоль/л) в сыворотке крови холестерина — гиперхолестеринемия (ГХС) — является фактором риска преждевременной смертности в 23 % случаев и обусловливает 12,4 % потерянных лет здоровой жизни у жителей России.
ГХС подразделяется на первичную и вторичную. Первичная ГХС связана с генетическим нарушением синтеза холестерина в печени и передается по наследству (гомо- или гетерозиготный тип). Вторичная ГХС связана с заболеваниями других органов и систем (например, с заболеваниями желчевыводящей системы).
Установлена положительная корреляция между уровнем холестерина в сыворотке крови и смертностью от сердечно-сосудистых заболеваний (ССЗ), с одной стороны, и избыточным (более 40 % от общей калорийности) потреблением животного жира, содержащего насыщенные и трансизомеры жирные кислоты и ХС, с другой стороны.
Считают, что увеличение потребления холестерина в количестве 100 мг на 1000 ккал/сутки способствует повышению ХС крови на 12 %. В то же время снижение общего холестерина в сыворотке крови на 1 % сопряжено со снижением риска от ИБС на 2 %. По рекомендациям Национальной образовательной программы по холестерину при умеренной степени гиперхолестеринемии количество ХС в диете не должно превышать 300 мг/ сутки, а при выраженной — 200 мг/ сутки. В связи с этим очевидна необходимость диетической и медикаментозной коррекции ГХС.
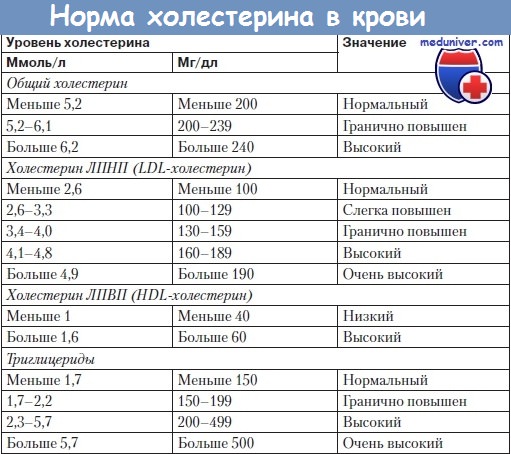
Диагностика нарушений липидного обмена
Для диагностики нарушений липидного обмена и контроля эффективности коррекции используют критерии Всероссийского научного общества кардиологов и определяют содержание в сыворотке крови общего холестерина (ОХС), ХС липопротеидов высокой и низкой плотности (ЛПВП и ЛПНП), на основании чего рассчитывают коэффициент атерогенности (см. табл. 1).
У пациентов с сопутствующими ишемической болезни сердца атеросклерозом периферических и сонных артерий, аневризмой брюшного отдела аорты, а также сахарным диабетом 2-го типа уровни ОХС и ХС ЛПНП должны быть ниже 4,5 ммоль/л (175 мг/дл) и 2,6 ммоль/л (100 мг/дл) соответственно.
Наряду с этим при вторичной гиперхолестеринемии проводится оценка функционального состояния различных органов и систем: регистрация ЭКГ, УЗИ органов брюшной полости, рентгеноскопия грудной клетки и др.
В ФГБУ «НИИ питания» РАМН обследование пациентов с ГХС по алгоритму «Нутритест-ИП» проводится в рамках системы оказания высокотехнологичной диетологической и медицинской помощи больным с нарушением обмена липопротеидов — гиперлипидемией (ГЛП-МКБ 10 Е 78, 78.0, 78.1) — в соответствии с отечественными и международными стандартами медицинской помощи.
Третий модуль («Нутритест- ИП 3») включает в себя комплекс клинических, физиологических, инструментальных, биохимических, иммунохимических и генетических исследований, в том числе:
- исследование основного обмена и расчет скоростей окисления макронутриентов (белков, жиров, углеводов) с использованием промежуточных показателей небелковых энерготрат и небелкового дыхательного коэффициента, а также оценку энерготрат при физической и пищевой нагрузках Еакт.;
- оценку компонентного состава тела (рентгеноденситометрию, компьютерную томографию, МРТ) с определением содержания жировой и тощей массы, висцерального жира, а также минеральной плотности костной ткани;
- оценку липидного обмена с определением содержания аполипопротеинов А, В, липопротеина (а), спектра жирных кислот, фосфолипидного состава эритроцитов и др.;
- оценку нарушений углеводного обмена с определением маркеров инсулинорезистентности (индекса Саro, критерия Ноma-IR, индекса функциональной активности β-клеток и др.);
- оценку белкового обмена с определением содержания гомоцистеина, альбумина, преальбумина, трансферрина, С-реактивного белка;
- исследование гормонального (инсулина, С-пептида, глюкагона, лептина, адипонектина, резистина, грелина, кортизола, альдостерона, АКТГ, пролактина, гормонов щитовидной железы) статуса;
- определение обеспеченности организма витаминами (В1, В2, В6, В12, А, С, Е, фолиевой кислоты и др.), макро- и микроэлементами (магнием, железом, калием, йодом, селеном, цинком, хромом и др.);
- исследование иммунного статуса (иммуноглобулинов, ФНО-α, ИЛ-1, 2, 4, 6);
- исследование антиоксидантного статуса с определением содержания малоновогодиальдегида и диеновых конъюгатов в плазме и эритроцитах крови, а также активности супероксиддисмутазы, глутатионпероксидазы, глютатионредуктазы и каталазы. В последние годы в качестве маркеров оксидативного стресса, ассоциированного со стимуляцией гладкомышечных клеток и поражением ДНК, используется F2-изопростан и 8-оксо- 7,8-дигидрогуанин;
- исследование функционального состояния сердечно-сосудистой системы (холтеровское мониторирование ЭКГ, велоэргометрия, тредмил-тест, стресс- эхокардиография, коронарная ангиография, вентрикулография, сцинтиграфия миокарда с 201 Т1, радионуклидная вентрикулография, сцинтиграфия миокарда 99м Тс-пирофосфатом), почек, нервной и эндокринной системы, системы пищеварения;
- генотипирование с оценкой экспрессии генов апопротеинов АРО-Е, АРО-В, АРО-С3, липопротеинлипазы, протромбина (FII), ингибитора активатора плазминогена (PAI-1), метилентетрогидрофолатредуктазы (МТГФР), NO-синтазы (NOS), бета- адренорецепторов и др.
Таблица 1. Критерии диагностики нарушений липидного обмена
| Липидные параметры | Значения в ммоль/л | Значения в мг/дл |
| OXC | 1,0 (у муж.), 1,2 (у жен.) | > 40 (у муж.), 46 (у жен.) |
| ТГ | 0,05). Несомненно, определенная зависимость между уровнем холестерина и развитием атеросклероза существует. Однако, как сказал однажды на научной конференции профессор Э. Ш. Халфен, который всю жизнь занимался именно этим вопросом: «Я не знаю, какая это связь». |
Почему врачи не перестают предпринимать попытки связать гиперлипидемию и атеросклероз?
Потому что до последнего времени липидная концепция развития атеросклероза являлась общепризнанной, точнее сказать, до сих пор ее не удавалось заменить ни на какую более вескую теорию. Вначале ее сущность выражалась фразой «без холестерина нет атеросклероза», а затем — «без липопротеинов нет атеросклероза».
Как же связаны (если связаны) атеросклероз и гиперлипидемия?
Атеросклероз — это заболевание, характерной особенностью которого является формирование в стенках артерий атеросклеротических бляшек — патологических образований, своеобразных по своей структуре и клеточному составу, развитие нарушений кровоснабжения внутренних органов, повреждение их структуры и функции. В патогенезе этого заболевания значение имеют нарушение тромбообразования, энергообразования, нарушение липидного, углеводного обменов. Со стороны внутренних органов характерно развитие инфарктов, а также ишемических и диффузно-склеротических изменений. Как видно из этого (неполного) определения, гиперлипидемия — один из факторов патогенеза атеросклероза, причем вовсе не определяющий. Она (гиперлипидемия) может быть, а может и не быть у больного атеросклерозом или ишемической болезнью сердца, ишемической болезнью мозга и т. д. Атеросклероз развивается независимо от ее наличия или отсутствия. С определенной осторожностью гиперлипидемию можно рассматривать как маркер развития атеросклероза, но и то не очень чувствительный.
Лечить ли гиперлипидемию?
Скорее, надо лечить атеросклероз. Однако в последнее время возросло число пациентов, у которых гиперлипидемия сочетается со стеатозом печени при отсутствии атеросклеротических изменений. Скорее всего, речь идет о своеобразном дебюте атеросклероза, когда имеются метаболические изменения, а нет (еще) структурных. Хотя могут быть и иные патологические процессы. В этом случае применение соответствующих диет дает неплохой результат и гиперлипидемия является удобным маркером для слежения за динамикой процесса.
Как лечить?
Во-первых, до последней возможности не использовать статиновые препараты в связи с их гепатотоксичностью и серьезными побочными действиями.
Во-вторых, применять диеты, прежде всего индивидуальные, с учетом особенностей конкретного пациента. Первым шагом при формировании диеты является количественно адекватное обеспечение организма белком, полноценным по аминокислотному составу. После этого решаются вопросы количества и качества жиров.
Опасные продукты
Какие другие компоненты питания, пищевые вещества, продукты, блюда оказывают наибольшее влияние на здоровье человека, способствуют или препятствуют развитию сердечно-сосудистой патологии?
Трансжирные кислоты представляют собой жирные кислоты с необычной структурой. Основное количество трансжиров производится в пищевой промышленности при применении технологии гидрогенизации растительных и рыбьих жиров для получения маргарина и ряда масел. Пищевые продукты, приготовленные с использованием трансжиров, имеют длительные сроки хранения, не прогоркают (чипсы и другие хрустящие продукты, например). Трансжиры существенно изменяют жировой и углеводный обмен организма человека, значительно потенцируют развитие сердечно-сосудистых заболеваний и рака.
По мнению экспертов ВОЗ, эпидемию сердечно-сосудистых заболеваний можно объяснить высоким потреблением насыщенных жирных кислот и трансжиров. Таким образом, важно не общее потребление жиров, а характер жиров в рационе человека. ВОЗ рекомендует существенно ограничивать употребление продуктов, в составе которых находятся трансжиры и насыщенные жиры, особенно миристиновая кислота.
Полезные жиры
Среди жиров, которые весьма разнообразны по своему химическому строению, роли в организме и по действию в отношении различных заболеваний, есть и такие, которые препятствуют развитию сердечно- сосудистых заболеваний.
Существуют некоторые виды жирных кислот, которые не идут на энергоснабжение, а участвуют в синтезе ряда важных соединений. Это так называемые полиненасыщенные жирные кислоты (линолевая, линоленовая и др.) и жирные кислоты с разветвленной цепью.
В их структуре имеются двойные связи:
Н3С — СН2 — СН2 = СН2— СН2 — СН2 = СН2 — СН2 — СООН
Они содержатся в растительных маслах (особенно в льняном, соевом), орехах, семечках, в рыбьем жире. Введение их в рацион в достаточных количествах является обязательным для сохранения здоровья и профилактики болезней. Препятствуют развитию ССЗ и так называемые полиненасыщенные жирные кислоты класса омега-3. Эти жиры содержатся в наибольшем количестве в орехах и в жире северных морских рыб (тунцовых, сельдевых, лососевых и др.). Сегодня доказано, что полиненасыщенные жирные кислоты омега-3 оказывают многогранное действие на организм человека в разные возрастные периоды.
Во-первых, они необходимы для правильного развития мозга детей (разного возраста).
Во-вторых, они необходимы для нормальной работы иммунной системы на протяжении всей жизни человека.
В-третьих, употребление в пищу этих жиров снижает уровень триглицеридов в крови и препятствует развитию ССЗ.
В-четвертых, полиненасыщенные жиры омега-3 снижают тенденцию к образованию сгустков в крови, минимизируя процессы тромбообразования. Это очень важно, т. к. повышенное тромбообразование является самостоятельным фактором риска развития инфаркта миокарда и инсульта.
В-пятых, полиненасыщенные жиры омега-3 стабилизируют сердечный ритм, и это считается их самым замечательным свойством. В самом деле, исследования показали значительное — на 45–70 % — снижение вероятности внезапной смерти от остановки сердца. В то же время низкое потребление жиров класса омега-3 связано с высокой частотой внезапной смерти от остановки сердца.
По данным аналитических отчетов ВОЗ установлено, что «потребление жирных кислот омега-3 является ключевой детерминантой распространенности ишемической болезни сердца, снижающей вероятность внезапной смерти от сердечной аритмии».
Источниками полиненасыщенных жирных кислот класса омега-3 являются рыбий жир, жирная морская рыба, орехи. Для достижения достаточного уровня потребления жиров омега-3 рекомендуется либо введение рациона питания средиземноморского типа, богатого орехами и рыбой, либо употребление рыбьего жира, либо применение специальных препаратов жирных кислот омега-3.
В 2002 г. эксперты европейского бюро ВОЗ определили целевые показатели по пищевым веществам, которые необходимы для достижения хорошего уровня здоровья населения. Некоторые из них приведены в табл. 2.
На основании целевых показателей Европейское региональное бюро ВОЗ разработало 12 принципов здорового питания (см. «Принципы здорового питания»).
Исторический факт
В заключение хотелось бы обратиться к истории, с которой стоит начинать изучение любого вопроса.
Мы не ошибемся, если скажем, что развитие медицины на всем протяжении XX столетия проходило под знаменем холестерина и это же вещество явилось основой многих научных мифов.
Выделенный в чистом виде в конце XIX в., холестерин после опытов на животных был заподозрен в том, что является причиной развития атеросклероза. Обществу наиболее известны эксперименты Н. Н. Аничкова и С. С. Халатова (1912). Принято считать, что этим ученым удалось получить экспериментальный атеросклероз. Однако это не совсем так.
На заседании общества русских врачей в Санкт-Петербурге Н. Н. Аничков сообщил, что у кроликов после кормления холестерином обнаруживается выраженная жировая дистрофия печени и костного мозга (чего не бывает при атеросклерозе). Одновременно с этим выявлены очаги отложения холестерина в интиме аорты, но без изменений состояния других сосудов. В зонах инфильтрации холестерином не обнаруживались характерные для спонтанного атеросклероза человека гладкомышечные инфильтраты и другие элементы атеросклеротической бляшки, явления склероза и сосудистых деформаций. Примечательно, что у кроликов с экспериментальным атеросклерозом не развивается инфаркт миокарда. Эти отличия экспериментального атеросклероза можно связать с особенностями структуры эндотелия и холестеринового метаболизма кролика. Таким образом, ясно, что как раз атеросклероз получен не был. Так как кролик по своему обмену животное травоядное, холестерина с пищей не получает и холестерин является для него веществом чужеродным, то вслед за экспериментами с кроликами были проведены опыты с плотоядными и всеядными животными: собаками, свиньями, крысами, т. е. с животными, аналогичными человеку по своему обмену. Они показали, что поступление с пищей холестерина даже в весьма больших количествах ни к атеросклерозу, ни к какому-либо отложению холестерина в сосудах не приводит, а изменения, полученные у травоядных животных, являются болезнью накопления. Уже к концу 1920-х гг. была абсолютно ясна несостоятельность теории пищевого происхождения атеросклероза. Однако за неимением иной пришлось принять эту теорию как хотя бы рабочую концепцию.
Принципы здорового питания
- Ешьте питательную пищу, в основе которой лежат разнообразные продукты в основном растительного, а не животного происхождения.
- Несколько раз в день ешьте хлеб, зерновые продукты, макаронные изделия, рис, картофель.
- Несколько раз в день ешьте разнообразные овощи и фрукты, предпочтительно в свежем виде и местного происхождения (не менее 400 г/день).
- Поддерживайте массу тела в рекомендуемых пределах (ИМТ 20–25) путем умеренных физических нагрузок, предпочтительно ежедневных.
- Контролируйте потребление жиров (не более 30 % суточной энергии) и заменяйте большую часть насыщенных жиров ненасыщенными растительными маслами.
- Заменяйте жирные мясо и мясные продукты фасолью, бобами, чечевицей, рыбой, птицей или нежирным мясом.
- Употребляйте молоко и молочные продукты (кефир, простоквашу, йогурт, сыр) с низким содержанием жира и соли.
- Выбирайте такие продукты, в которых мало сахара, и меньше ешьте рафинированного сахара, ограничивая частоту употребления сладких напитков и сладостей.
- Выбирайте пищу с низким содержанием соли. Суммарное потребление соли должно быть не более 1 ч. л. (6 г) в день, включая соль, находящуюся в остальных продуктах.
- Если допускается употребление алкоголя, необходимо ограничить его двумя порциями (по 10 г алкоголя каждая) в день.
- Готовьте пищу безопасным и гигиеничным способом. Уменьшить количество добавляемых жиров помогает приготовление пищи на пару, выпечка, варка или обработка в микроволновой печи.
- Способствуйте исключительно грудному вскармливанию детей и введению безопасного и достаточного прикорма с 6 месяцев, причем кормление грудью должно продолжаться в течение первых лет жизни.
Источник: «Руководство программы СИНДИ по питанию» (EUR/00/5018028, E70041R).
Таблица 2. Некоторые целевые показатели для формирования здорового образа жизни
| Показатель | Целевое значение |
| Уровень физической активности | > 1,75 |
| Масса тела взрослого | ИМТ 21–22 |
| Доля энергии, получаемая за счет: сложных углеводов | > 55 % |
| суммы жирных кислот | 400 г/день |
| Поваренная соль NaCI |