- Солнечный лишай
- Что это такое?
- Причины развития
- Симптомы
- Диагностика
- Фото солнечного лишая
- Как лечить солнечный лишай?
- Фунгицидные препараты
- Кератолитические препараты
- Препараты на основе пиритиона цинка
- Немедикаментозное лечение
- Народные средства
- Профилактика
- Витилиго — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины витилиго
- Симптомы витилиго
- Распространённое (обычное) витилиго
- Акрофациальное витилиго
- Универсальное витилиго
- Фокальное (очаговое) витилиго
- Сегментарное витилиго
- Витилиго слизистых оболочек
- Пунктирное витилиго (пятна типа «конфетти»)
- Полихромное витилиго
- Воспалительное витилиго
- Феномен Кебнера
- Гало-феномен (периневусное витилиго)
- Синдромы, ассоциированные с витилиго
- Патогенез витилиго
- Генетический фактор
- Аутоиммунный фактор
- Окислительный стресс
- Аутоцитотоксичность
- Меланоциторрагия
- Дефицит сигналов выживания
- Нейрогуморальный фактор
- Дефицит витамина D
- Гипергомоцистинемия
- Классификация и стадии развития витилиго
- Осложнения витилиго
- Слуховые нарушения
- Глазные расстройства
- Асептический менингит
- Диагностика витилиго
- Лечение витилиго
- Системная терапия
- Местная терапия
- Фото- и лазеротерапия
- Хирургическое лечение
- Камуфляж
- Депигментация
- Лечение витилиго народными средствами
- Прогноз. Профилактика
- Можно ли вылечить витилиго навсегда
Солнечный лишай

Во время этого заболевания на поверхности кожи проявляется гиперпигментация с признаками шелушения. Это заболевание часто поражает людей в возрасте до 30 лет. Название этого недуга появилось из-за того, что оно проявляется в весенне-осеннее время. Поэтому его относят к сезонным заболеваниям.
В обычных условиях отрубевидный лишай характеризуется низкой контагиозностью: болезнь передается от болеющего человека здоровому только при длительном и тесном контакте. Риск развития описываемой патологии в большей мере зависит от наличия или отсутствия факторов, формирующих в организме благоприятный фон для заражения.
Прежде чем начать лечение солнечного лишая необходимо рассмотреть особенности его протекания, провоцирующие причины и характерные симптомы.
Что это такое?
Солнечный лишай – это болезнь, вызываемая дрожжевым грибком. Такие возбудители называются условно-патогенными, потому что находятся они на коже, но не причиняют ей вреда. Из-за своей природы они могут размножаться при благоприятных условиях: повышенная потливость, гормональные болезни, заболевания хронической формы.
Существует 3 вида отрубевидного лишая, которые зависят от грибка: Pityrosporum ovale, Pityrosporum orbiculare, Malassezia furfur. Они переходят из одной формы в другой.
Причины развития
Дерматологи сходятся на том, что роговой слой эпидермиса и волосяные кутикулы поражаются из-за действия грибковых микроорганизмов из рода Pityrosporum и Malassezia. Передаются они лишь при долговременном и тесном контакте больного человека со здоровым. Солнечный лишай принято относить к малозаразным.
Вероятность заражения в большей мере определяется не контактами с инфицированными, а общим состоянием организма. С момента непосредственно заражения до появления первых симптомов может пройти и несколько недель. При наличии благоприятных для них условий грибы начинают активно размножаться.
Провоцирующие факторы, ввиду которых может произойти заражение, следующие:
- Слабые защитные ресурсы организма;
- Ожирение;
- Частая простуда;
- Бесконтрольное применение антибактериальных средств;
- Ношение синтетической одежды в течение долгого времени;
- Применение антибактериальных гелей, которые влияют на состав микрофлоры и снижают защитные свойства кожи;
- Избыток действия ультрафиолетовых лучей при долговременном и частом пребывании на пляже или регулярном посещении солярия. Отсюда и название «солнечный грибок» либо же «пляжная болезнь»;
- Неумеренное использование средств для загара, которые могут провоцировать аллергию и рост грибов.
Некоторые дерматологи склонны считать, что солнечному лишаю более подвержены лица с туберкулезом легких и лимфогранулематозом.
Симптомы
Данную разновидность лишая у человека можно без труда отличить от иных типов. На появление солнечного лишая указывают такие основные симптомы:
- На теле человека появляются пятна с неровными, но хорошо заметными краями.
- Нередко больные жалуются на появление болевых ощущений.
- Пятна могут иметь красноватый или беловатый цвет с оттенком кофе.
- Поверхность лишая не выступают над кожей.
- При отсутствии надлежащего лечения не исключена возможность увеличения площади кожи, пораженной недугом.
- При соприкосновении с одеждой или при трении верхняя часть лишая шелушится.
- Как правило, грибок развивается на груди человека, боках верхней части туловища, животе или шее.
- Если лишай развивается у детей или подростков, он может располагаться также и на ногах или руках, голове или под мышками.
Хотелось бы обратить внимание на то, что данное дерматологическое заболевание не сопровождается жжением или зудом. Если же у пациента наблюдаются эти симптомы, это может свидетельствовать о проникновении на поверхность кожных покровов иных патогенных грибков.
Кроме этого, явным признаком солнечного грибка является то, что пораженные участки кожи при попадании на них солнечных лучей кожи не загорают.
При обнаружении первых признаков заболевания специалисты рекомендуют немедленно ограничить пребывание на солнце. Продолжительность инкубационного периода может длиться от 2 до 4 месяцев. В связи с этим лишай может уже проявить себя в холодное время года.
Солнечный грибок имеет такие стадии развития:
- На первой стадии появляется розовое пятно до 2,5 см в диаметре разного окраса, схожее по признакам с разноцветным лишаем.
- На второй стадии пятно темнеет, приобретает коричневый оттенок, увеличивается в размерах или его появляется сразу несколько пятен, сливающиеся между собой, образуя довольно крупное поражение на теле.
- На третьей стадии пятно разрастается, начинает зудеть, шелушиться с отставанием корки при расчесывании. Пятно схоже с отрубевидным лишаем на теле.
Проявление заболевания не приносит особого вреда для организма пациента, кроме косметологического дискомфорта.
Диагностика
При первых же признаках каких-либо патологических изменений кожного покрова, необходимо обратиться к специалисту. Дерматолог проведет визуальный осмотр и, по результатам анализов, поставит диагноз. Только после этого специалист назначает, чем лечить солнечный лишай. Для того, чтобы точно определить природу и характер патологического процесса, врач может порекомендовать пройти следующий ряд обследований:
- Проба Бальцера. На участок кожи наносится небольшое количество йода, и, в случаях поражения его лишаем он окрашивается в интенсивный коричневый цвет;
- Обследование на симптом Бенье. Проводится путем соскабливания верхнего слоя эпидермиса;
- Диагностика при помощи люминесцентной лампы. Световой поток направляется на пигментное пятно, при этом очаг патологии окрашивается в темные коричневые, зеленые или красные тона.
Все эти исследования проводятся на фоне сравнительного анализа полученных результатов с симптоматикой таких заболеваний, как лейкодермит, сифилитическая розеола, лепра и болезнь Жибера. Если специалист исключает все перечисленные заболевания, он сразу же выписывает схему и рассказывает, как лечить солнечный лишай.
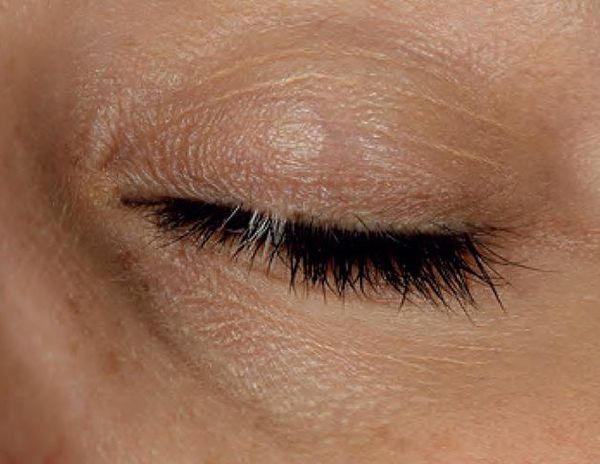
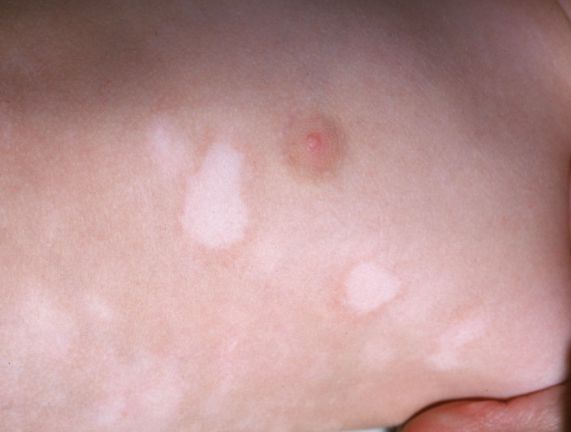
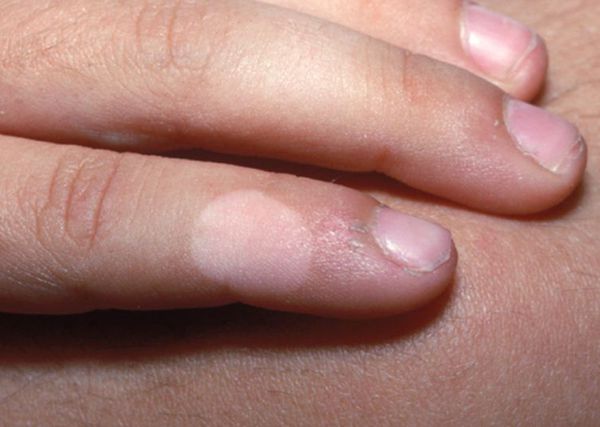
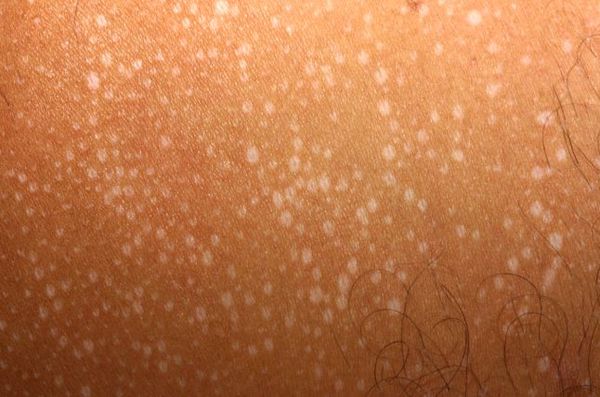
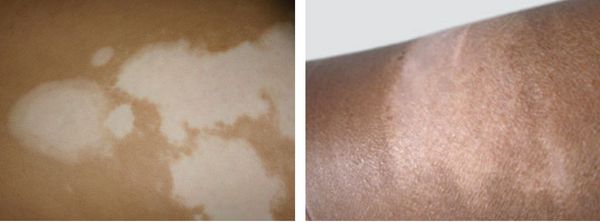
Фото солнечного лишая
Так выглядит пляжный лишай в период первых проявлений. Пятнышки небольшие, по цвету отличаются от основных кожных покровов. Лишай может появиться ранней весной или осенью. На данной стадии болезнь практически не приносит никакого дискомфорта.
После первого контакта с солнечными лучами, когда появляется небольшой загар, пораженные участки не пигментируются и выглядят светлее остальной кожи. Иногда пациенты путают солнечный лишай с облезшими от загара пятнами.
Игнорирование заболевания приводит к тому, что небольшие пятнышки разных размеров сливаются и образуют большие участки белого цвета на загорелой коже. На данной стадии больной ощущает дискомфорт, поскольку появление без одежды или с открытой спиной привлекает нежелательное внимание.
Кожа головы поражается намного реже, чем шея, грудь, спина или живот. Данная форма считается больше исключением, чем правилом, но так же требует правильного лечения.
Как лечить солнечный лишай?
Лечение солнечного лишая – дело очень кропотливое, оно проводится в домашних условиях. Существует великое множество препаратов, и только врач-дерматолог может подобрать один или несколько, которые подойдут именно в данном случае.
Универсальных комбинаций, к сожалению, нет, но мы рассмотрим те лекарства, которые, по отзывам реальных людей, помогают.
Фунгицидные препараты
Это средства, уничтожающие грибок. Они могут быть системными (в виде таблеток или капсул) и местными.
В качестве системных препаратов применяется «Флуконазол». Его принимают 2 дня по 150 мг. Через неделю прием 300 мг повторить. На этом лечение заканчивается.
Для лечения солнечного лишая применяются следующие противогрибковые мази: «Клотримазол», «Низорал», «Ламизил», «Экзодерил». Их наносят 1-2-кратно в сутки в течение недели, потом делается перерыв на месяц, после чего двухнедельный курс повторяется.
Если нужно обработать участок на голове, то вначале рекомендуется помыть голову противогрибковым шампунем («Низорал», «Дермазол», «Перхотал», «Себозол»), а потом уже наносить на него фунгицидную мазь.
Кератолитические препараты
Это средства для отшелушивания поверхностные слои кожи вместе с возбудителем. К ним относятся 2% спиртовые растворы салициловой кислоты или резорцина, 50% мазь с мочевиной, мазь Ариевича. Их наносят часто – каждые 3 часа.
Особенно хороши такие препараты на начальных стадиях заболевания. Они могут также использоваться вместе с антисептическими средствами с противогрибковой активностью: вначале на очаги лишая наносится кератолитик, а потом – йод, раствор фукорцина или «Мирамистин».
Препараты на основе пиритиона цинка
Эффективными средствами от солнечного лишая являются лекарства на основе цинка: «Псорилом», «Скин-кап». Последний выпускается в виде крема (его наносят на кожу тела) или спрея (им лучше обрабатывать волосистую часть головы).
Немедикаментозное лечение
Во время курса лечения обязательно усилить гигиенические мероприятия:
- принимать душ дважды в сутки, после чего промокать пораженные места чистым полотенцем (его стирают после каждого применения);
- одеваться так, чтобы не потеть;
- на время лечения избегать деятельности, которая заставит потеть;
- ежедневно менять нижнее белье, предварительно проглаживая его утюгом;
- не чесать пораженные участки.
Народные средства
В некоторых ситуациях можно приготовить специальные лекарства для избавления от грибка кожи, используя следующие рецепты в домашних условиях:
- Ооблепиховое масло. Обрабатывайте поражённые кожные покровы неразбавленным средством 2 раза в день. Можно добавить несколько капель целебного масла в любой питательный крем, смазывать лишайные пятна. Облепиховое масло обладает заживляющим, успокаивающим действием;
- Настой шиповника. Отличное средство, укрепляющее иммунитет. Насыпьте в термос 2 ст. л. плодов, влейте 0,5 л кипятка. Через два часа процедите настой. Принимайте внутрь дважды в день по полстакана. Некоторые травники рекомендуют обрабатывать настоем пятна при «солнечном грибке»;
дикий или конский щавель. Мелко нарежьте пучок листьев, соедините со столовой ложкой сметаны. Нанесите кашицу на пятна, через 15 минут смойте; - Яблочный уксус. Для обработки лишайных пятен подходит только качественное средство. Каждые три часа протирайте проявления на теле яблочным уксусом. Следите за реакцией. При появлении зуда, сильного шелушения прекратите процедуры;
- Масло шиповника. Купите в аптеке целебное масло. Наносите на поражённые места дважды в день.
Несмотря на то что такое заболевание, как солнечный лишай, не вызывает тяжелые последствия для самого больного и неопасно для окружающих, лечить его необходимо сразу же после обнаружения. В противном случае оно очень быстро распространится по всему телу и станет настоящей бедой, особенно для женщин. Избавиться от широко распространившегося лишая может быть необычайно трудно, поэтому старайтесь не допускать усугубления ситуации.
Профилактика
В целях профилактики этого заболевания рекомендуется:
- не злоупотреблять пребыванием на солнце;
- обязательно пользоваться солнцезащитными средствами;
- перед тем как загорать после купания, кожу необходимо протереть полотенцем, лишь потом подставлять солнцу;
- соблюдать меры безопасной гигиены, чтобы не подхватить грибок от других людей: не пользоваться чужими полотенцами, обязательно стелить на лежак свою подстилку, не лежать на голом песке;
- носить одежду из натуральных тканей.
Можно вылечить это заболевание народными методами, но лучше доверить лечение проверенным аптечным противогрибковым препаратам, которые подберет дерматолог.
Источник
Витилиго — симптомы и лечение
Что такое витилиго? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
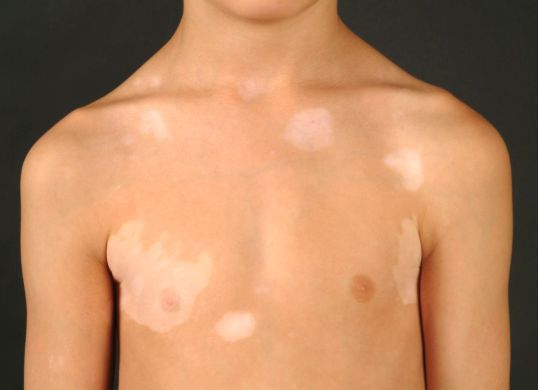
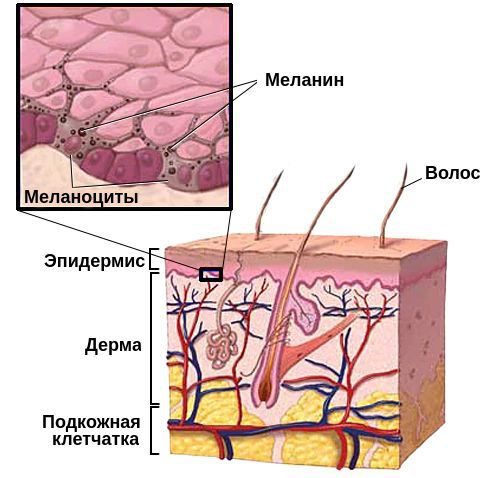
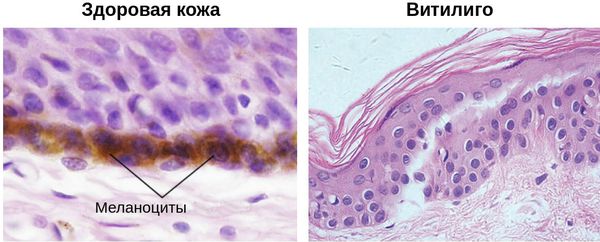
Витилиго (от лат. «vitilus» — телёнок) — это хроническое заболевание кожи, при котором на различных участках тела возникают чётко ограниченные молочно-белые депигментные или гипохромные пятна и обесцвечиваются волосы. Эти нарушения возникают из-за разрушения или резкого снижения количества меланоцитов — пигментных клеток — в очагах поражения [1] .
Распространённость
Средняя частота заболевания составляет 0,5-1 % от всего населения [2] . Реже всего эта болезнь встречается в Китае (0,093 %) [3] , странах Северной Европы (Дания — 0,38 %) [4] , чаще всего — в некоторых штатах Индии (8,8 %) [5] .
Витилиго может начаться в любом возрасте — с рождения до 80 лет. В 50 % случаев заболевание возникает до 20 лет, а у трети пациентов — до 12 лет. Причём с возрастом распространённость болезни постепенно увеличивается: оно проявляется у 0,45 % людей, моложе 1 года; у 1 % в возрасте от 1 до 5 лет; у 2,1 % в возрасте от 5 до 12 лет [6] .
Чаще всего витилиго обнаруживается у женщин. Это связывают с тем, что из-за косметических неудобств они чаще обращаются за медицинской помощью [2] .
В 15-20 % случаев витилиго встречается у членов одной семьи, причём распространённость заболевания среди родственников первой степени, т. е. родителей и детей, составляет 7 %, а среди идентичных близнецов — 23 %. Это говорит о однозначной роли генов в развитии заболевания [7] .
У пациентов с витилиго часто обнаруживаются другие заболевания [8] :
- болезни щитовидной железы — гипертиреоз, гипотиреоз, токсический зоб, тиреоидит — 0,62-12,5 %;
- сахарный диабет — 4,6-17 %;
- очаговая алопеция — 12-14 %;
- болезнь Аддисона — 2 %.
Причины витилиго
В настоящее время причиной возникновения витилиго считается аутоиммунный процесс. В нём участвуют CD8 + T-клетки — клетки иммунной системы. Они нацеливаются на меланоциты и разрушают их, оставляя участки кожи без образования пигмента. Клинически это проявляется в виде белых пятен [1] .
Почему происходит этот процесс, до конца не выяснено. Есть несколько различных теорий и гипотез патогенеза, которые объединены в теорию конвергенции.
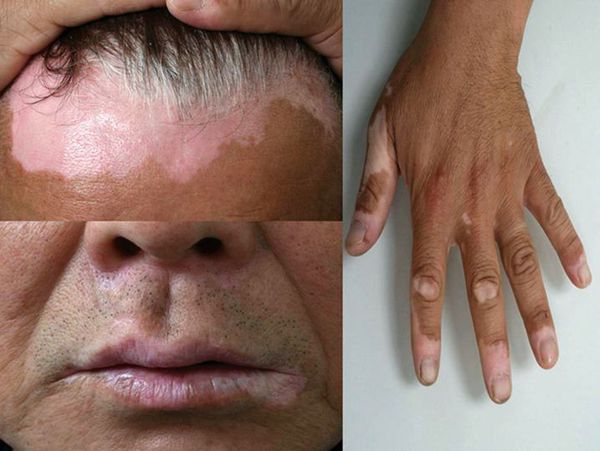
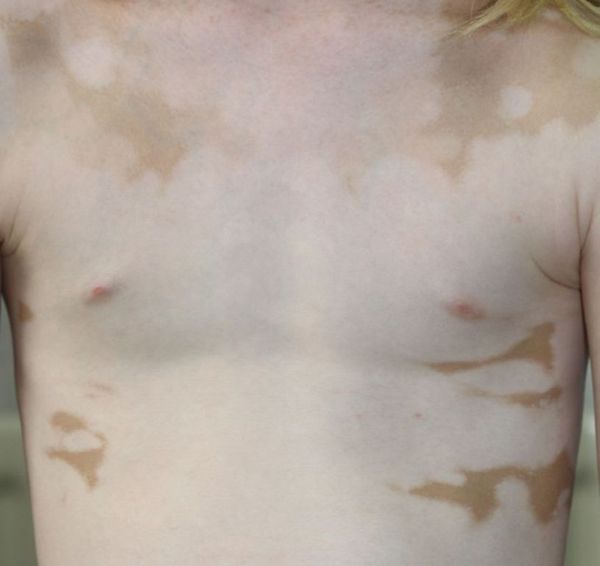
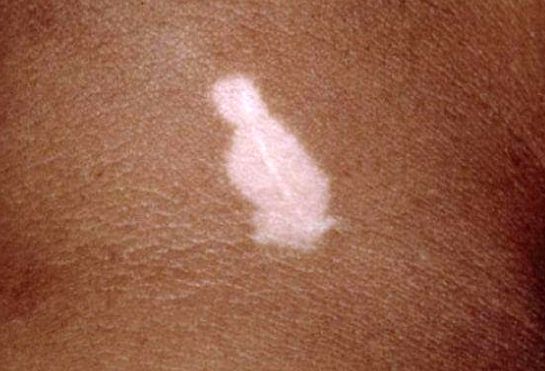
Симптомы витилиго
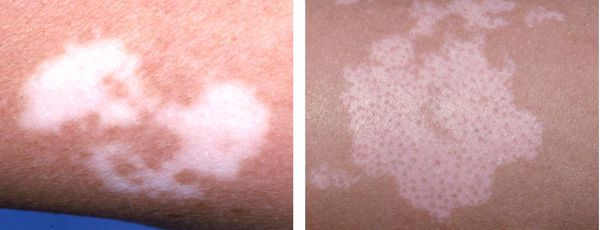
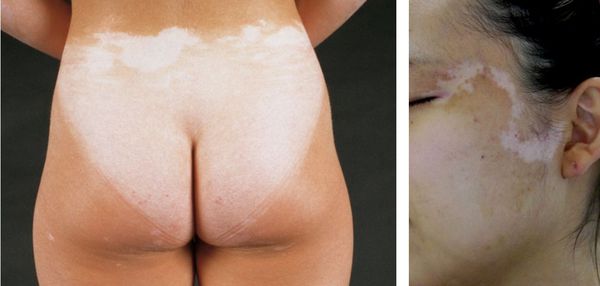
Типичный признак витилиго — пятно молочно-белого цвета с чёткими границами, часто неровными и зазубренными краями. По форме может быть округлым, овальным или неправильным, по размеру — от нескольких миллиметров до нескольких сантиметров в диаметре. Его появлению нередко предшествует эритема и зуд.
В период прогрессирования или во время регресса наблюдаются «островки» здоровой кожи в виде точек вокруг волосяных фолликулов [1] .
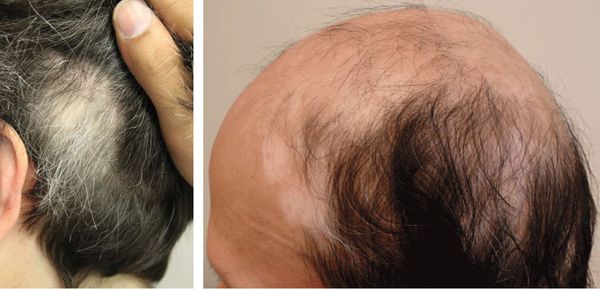
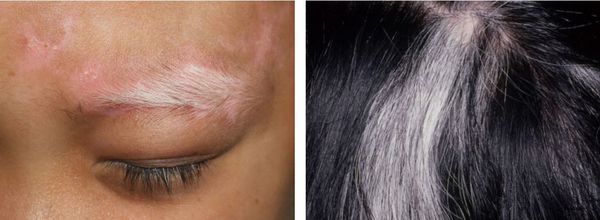
Также витилиго сопровождается обесцвечиванием волос, растущих на участке депигментированной кожи. Этот симптом называют или полиозом.
Волосы теряют цвет при любой локализации пятен, но чаще в области волосистой части головы, ресниц, бровей и области бороды у мужчин.
Если волосы обесцвечиваются на фоне клинически здоровой кожи, то это свидетельствует об изолированном поражении волосяных фолликулов. Такой тип витилиго называют фолликулярным [14] .
По локализации, форме, распространённости и клиническим проявлениям различают несколько разновидностей витилиго.
Распространённое (обычное) витилиго
Эта разновидность витилиго встречается чаще всего. Она характеризуется беспорядочно расположенными множественными белыми пятнами, часто с асимметричным распределением и различной локализацией [9] .
Акрофациальное витилиго
Локализуется исключительно на кистях, стопах, пальцах и на лице, чаще вокруг глаз, рта, на губах и носогубном треугольнике. Как правило, встречается у взрослых [9] .
Универсальное витилиго
Эта форма заболевания сопровождается полной или почти полной депигментацией кожного покрова (более 80-90 %). Участки неизменённой кожи иногда сохраняется на волосистой части головы, в подмышечных и лобковой областях [1] .
Фокальное (очаговое) витилиго
При этом виде витилиго возникают единичные пятна или несколько рассеянных очагов в одной области тела. Чаще всего они появляются в зоне иннервации тройничного нерва, реже — на других участках тела [9] .
Сегментарное витилиго
Чаще встречается у детей. Составляет 15 % от всех видов витилиго.
Очаги располагаются в пределах одного, иногда нескольких сегментов. Обычно процесс односторонний, но может быть двусторонним, полосовидным и полисегментарным.
В основном поражается лицо в области иннервации тройничного нерва, реже — грудные, шейные, поясничные и крестцовые дерматомы.
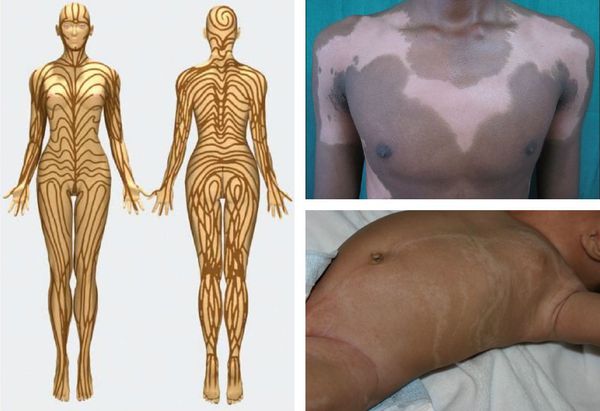
У 50-70 % больных с сегментарным витилиго наблюдается полиоз (поседение) ресниц и волос. Сообщается о расположении очагов поражения по линиям Блашко [10] .
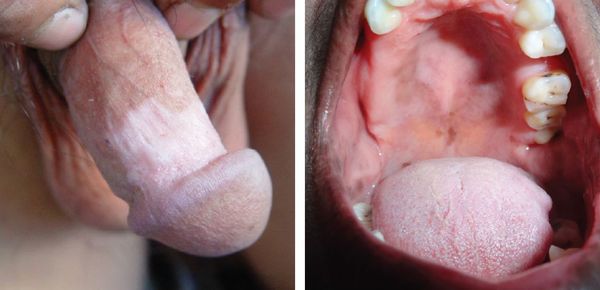
Витилиго слизистых оболочек
Поражаются только слизистые оболочки рта, губ, ануса, полового члена и вульвы. Если высыпания наблюдаются ещё в других областях тела, то тогда говорят об обычном, распространённом витилиго [9] .
Пунктирное витилиго (пятна типа «конфетти»)
Проявляется характерной депигментацией в виде мелких пятен 1-2 мм в диаметре. Они располагаются беспорядочно или перифолликулярно (около волос). Считается признаком прогрессирования болезни, но может наблюдаться и при ПУВА-терапии [11] .
Полихромное витилиго
Различают три вида:
- трёхцветное (трихромное) витилиго — характеризуется наличием узкой полоски гиперпигментации между депигментированной центральной зоной и нормальной кожей;
- четырёхцветное (квадрихромное) витилиго — характеризуется наличием очаговой фолликулярной или краевой гиперпигментации;
- пятицветное (пентахромное или голубое) витилиго — проявляется серовато-голубыми пятнами, которые представляют собой недержание дермального меланина; может встречаться при ПУВА-терапии [12] .
Воспалительное витилиго
Характеризуется наличием эритематозного воспалительного края по периферии пятна, чешуйками и зудом. Является редкой формой заболевания, как правило, временной, длится от нескольких недель до месяцев [13] .
Феномен Кебнера
Встречается у 34 % больных с распространённым витилиго. Характеризуется высыпанием новых очагов поражения на месте острых и хронических травм [15] :
- физические (раны, царапины);
- механические (трение);
- химические и термические (ожоги);
- аллергический контактный дерматит;
- татуировка;
- вакцинация;
- постоянное давление;
- воспалительные дерматозы;
- радиотерапия и фототерапия.
Предположительно он возникает из-за дефектов адгезии — притяжения одной молекулы к другой.
Гало-феномен (периневусное витилиго)
У 18-26 % пацеинтов с витилиго диагностируют галоневус. В некоторых случаях он предшествует витилиго. Он представляет собой невус, окружённый ореолом депигментированнной кожи, что свидетельствует о регрессе самого невуса.
Витилигоподобная депигментация может возникать у пациентов со злокачественной меланомой, что вероятнее всего связано с разрушающим действием Т-лимфоцитов на клетки меланомы и одновременно на меланоциты нормальных кератиноцитов [16] .
Синдромы, ассоциированные с витилиго
Представляют собой тяжёлые и редкие формы витилиго, поражающие другие органы, кроме кожи.
- Синдром Vogt — Koyanagi — Harada — симптомы витилиго сочетаются с увеитом, асептическим менингитом, дизакузией (искажением звука), шумом в ушах, пелиозом и алопецией. Иногда сочетается с другими аутоиммунными заболеваниями. [17]
- Синдром Alezzandrini — включает в себя витилиго лица, полиоз, глухоту, наследственную дегенерацию пигментного эпителия и нейроэпителия сетчатки [18] .
Патогенез витилиго
Большинством учёных признаётся теория конвергенции патогенеза витилиго. Она предполагает сочетание и взаимосвязь различных факторов в развитии заболевания.
Генетический фактор
Анализ геномных связей выявил локусы аутоиммунной восприимчивости (AIS), связанные с витилиго. Обнаружено, что AIS1 расположен на хромосоме 1p31.3 – p32.2 [19] , AIS2 — на хромосоме 7 и AIS3 — на хромосоме 8. Связи AIS1 и AIS2 встречаются в семьях с витилиго наряду с другими аутоиммунными заболеваниями, в то время как AIS3 был обнаружен в подгруппе неаутоиммунных семей.
Другой ген, связанный с витилиго и красной волчанкой (SLEV1), расположен на хромосоме 17. Он ассоциирован с генерализованным витилиго, связанным с другими сопутствующими аутоиммунными заболеваниями [20] .
Аутоиммунный фактор
К аутоиммунным процессам, которые приводят к гибели меланоцитов, относят:
- увеличение числа циркулирующих CD8 + Т-клеток, вызывающих дегенеративные изменения в меланоцитах, которые ведут к их разрушению [21] ;
- наличие аутоантител против тирозиназы, ускоряющей синтез меланина, которые вызывают повреждение меланоцитов [22] .
Окислительный стресс
На появление витилиго влияет накопление активных форм кислорода внутри эпидермиса, особенно пероксида водорода (H2O2). Его концентрация может достигать одного миллимоля. Это приводит к изменениям в митохондриях и гибели меланоцитов [23] .
Аутоцитотоксичность
Во время синтеза меланина внутри клеток образуют токсичные метаболиты, а вне клеток — фенолы или хиноны. Эти вещества могут накапливаться и вызывать повреждение меланоцитов у генетически восприимчивых людей [24] .
Меланоциторрагия
Теория меланоциторрагии предполагает, что витилиго является первичным меланоциторрагическим расстройством с изменёнными ответами меланоцитов на трение, которое вызывает их отслоение (дефект адгезии), гибель и последующую потерю через эпидермис [25] .
Дефицит сигналов выживания
Недостаток сигналов выживания в коже человека с витилиго приводит к запрограммированной гибели меланоцитов. В нормальном эпидермисе факторы стволовых клеток, высвобождаемые из соседних кератиноцитов, регулируют рост и выживание меланоцитов путём связывания с c-kit мембранным рецептором тирозинкиназы. Сниженное количество рецепторов c-kit уменьшение экспрессии фактора стволовых клеток из окружающих кератиноцитов могут способствовать гибели меланоцитов [26] .
Нейрогуморальный фактор
Психологические стрессы оказывают влияние на высвобождение нейропептидов, различное поведение клеток и выражение врождённого и адаптивного иммунитета в коже. Доказательства в поддержку нейрогуморального патогенеза витилиго включают общее происхождение как меланоцитов, так и нервов из клеток нервного гребня, изменения в потоотделении и структуре нервов в пораженной коже и экспрессию специфических нейропептидов у пациентов с витилиго [27] .
Дефицит витамина D
Исследования «внутри пробирки» показали, что витамин D3 увеличивает синтез меланина и содержание тирозиназы в культивируемых меланоцитах человека, а также защищает меланоциты от гибели, вызванной ультрафиолетом В. Это способствует возвращение цвета пятнам витилиго [28] .
Гипергомоцистинемия
Высказывается предположение, что увеличение уровня гомоцистеина из-за дефицита витамина В12 и фолиевой кислоты, который наблюдается у больных витилиго, мешает нормальной выработке меланина. Он замедляет действие ферментов гистидазы и тирозиназы в коже [29] .
Классификация и стадии развития витилиго
На Международном консенсусе по витилиго в 2012 году была принята классификация. Она включает в себя три группы заболевания [9] :
- Несегментарное витилиго:
- распространённое — в любом месте;
- акрофациальное — на конечностях и лице;
- универсальное — почти полная депигментация;
- смешанное — сочетание несегментарного и сегментарного витилиго;
- витилиго слизистых оболочек — наличие двух очагов поражения и более;
- редкие варианты — пунктирное и фолликулярное витилиго.
- Сегментарное витилиго:
- одностороннее;
- двухстороннее;
- полисегментарное.
- Неклассифицированное витилиго:
- фокальное (очаговое) — только в одной области тела;
- витилиго слизистых оболочек — только один очаг поражения.
Стадии заболевания [9] :
- Прогрессирующая стадия.
- Стадия стабилизации:
- отсутствие прогрессирования очагов депигментации на протяжении последних двух лет;
- отсутствие новых очагов в течение последних двух лет;
- отсутствие феномена Кебнера, в том числе и на участках кожи, которые подверглись оперативному лечению;
- спонтанное восстановление пигментации или репигментация в результате проводимого лечения.
- Регрессивная стадия — спонтанная репигментация возникает в 15-25 % случаев.
Осложнения витилиго
Слуховые нарушения
Меланин может играть значительную роль в создании и/или поддержании структуры и функции слуховой системы. Он модулирует передачу слуховых раздражителей внутренним ухом [30] . Поскольку витилиго поражает все меланоциты, иногда возникают слуховые нарушения. В нескольких исследованиях сообщается, что семейное витилиго связано с нарушениями слуха и гипоакузией — снижением чувствительности к звукам [31] .
Глазные расстройства
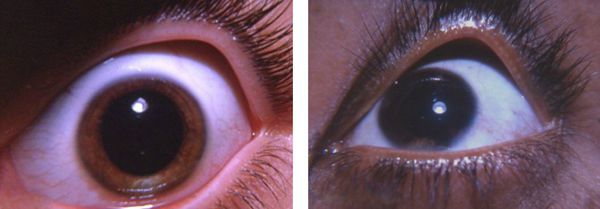
Люди с витилиго не жалуются на поражение глаз, однако у них может наблюдаться депигментация радужной или сетчатой оболочки. Так, тщательное офтальмологическое обследование выявило хориоидальные нарушения у 30 % пациентов и ирит (воспаление радужки) у 5 % [32] .
Асептический менингит
Данная патология может возникнуть при поражении лептоменингеальных меланоцитов [33] . Она сопровождается повышением температуры в течение 2-3 недель, головной болью, повышением внутричерепного давления.
Диагностика витилиго
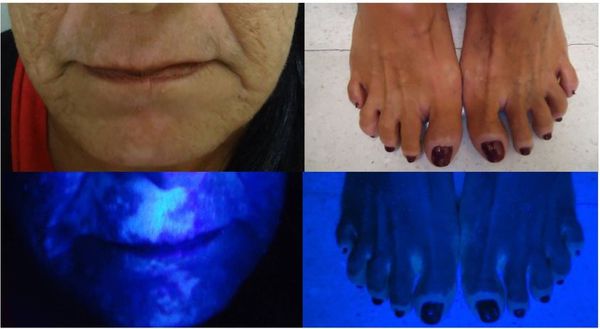
Витилиго является клиническим диагнозом. В случае гипохромных и малозаметных пятен для диагностики рекомендуется использовать лампу Вуда. При осмотре она позволяет выявить очаги поражения с чёткими границами ярко-сине-белого цвета [34] .
Так как витилиго часто связано с аутоиммунными заболеваниями, рекомендованы следующие исследования [1] :
- анализ крови на тиреотропный гормон (ТТГ), свободный трийодтиронин (Т3) и свободный тироксин (Т4);
- анализ крови на антитела к тиреоидной пероксидазе (ТПО) и тиреоглобулину (Тг);
- анализ на антинуклеарные антитела (ANA) и антитела к нативной ДНК;
- определение уровня глюкозы крови.
При гистологическом исследовании можно обнаружить, что меланоциты и эпидермальная пигментация полностью отсутствуют. На краю очагов поражений выявляются поверхностные лимфоцитарные инфильтраты вокруг сосудов и фолликул. Дегенеративные изменения в кератиноцитах и меланоцитах обнаруживаются как в пограничных поражениях, так и в прилегающей коже. В некоторых случаях наблюдаются увеличение числа клеток Лангерганса, эпидермальная вакуолизация и утолщение базальной мембраны [35] .
Дифференциальная диагностика: [9]
- Наследственные или генетически индуцированные гипомеланозы:
- пьебалдизм;
- туберозный склероз;
- гипомеланоз Ито;
- синдром Ваарденбурга;
- синдром Германского — Пудлака;
- болезнь Менкеса;
- синдром Зипрковского — Марголиса;
- синдром Грисцелли;
- анемичный невус;
- депигментированный невус.
- Поствоспалительные гипомеланозы:
- псориаз;
- атопический дерматит;
- красный плоский лишай;
- токсичные лекарственные реакции.
- Паранеопластические гипомеланозы:
- грибовидный микоз;
- меланома-ассоциированная депигментация.
- Параинфекционная гипопигментация:
- разноцветный лишай;
- белый лишай;
- лепра;
- лейшманиоз;
- онхоцеркоз (речная слепота);
- трепонематозы (эндемический сифилис, пинта).
- Посттравматическая лейкодерма:
- химические и термальные ожоги;
- травмы.
- Профессиональная и медикаментозная депигментация:
- фенол;
- системные препараты (хлорохин, флуфеназин, физостигмин, иматиниб);
- местно применяемые лекарства (имиквимод, кортикостероиды, гидрохинон).
- Системные заболевания:
- саркоидоз;
- склеродермия.
- Идиопатические расстройства:
- идиопатический каплевидный гипомеланоз;
- прогрессирующий макулярный гипомеланоз.
Лечение витилиго
Системная терапия
- Пероральные антиоксиданты:
- гинкго билоба 40 мг 3 раза в сутки в течение нескольких месяцев [36] .
- Кортикостероиды:
- пульс-терапия бетаметазоном/дексаметазоном по 5 мг перорально в течение двух дней подряд, 1 раз в неделю в течение 1-3 месяцев [37] ;
- преднизолон 0,3 мг /1 кг в сутки перорально в течение нескольких недель;
- метилпреднизолон 8 мг/кг внутривенно ежедневно в течение 3 дней подряд.
- Аминокислоты:
- Фенилаланин 50-100 мг/кг в сутки в течение нескольких месяцев в сочетании с местным применением 10 % геля фенилаланина [38] .
Местная терапия
Топические кортикостероидные средства [39] [40] :
- метилпреднизолона ацепонат 1 раз в сутки;
- алклометезона дипропионат 1 раз в сутки;
- бетаметазона дипропионат 1 раз в сутки;
- клобетазола пропионат 1 раз в сутки.
Лечение местными кортикостероидами проводят непрерывно или с периодической отменой препаратов:
- непрерывная методика — препарат назначают 1 раз в сутки в течение 2-3 месяцев (не рекомендована при локализации пятен на лице);
- интермиттирующая методика — препарат назначают 1 раз в сутки в течение двух недель, далее после двухнедельного перерыва курс повторяют; как правило, назначается 4-6 курсов терапии.
Топические ингибиторы кальциневрина:
- такролимус в форме 0,1 % мази для взрослых и 0,03 % мази для детей — применяется наружно дважды в сутки [41] ;
- пимекролимус в форме 1 % крема — применяется наружно дважды в сутки в виде аппликаций [42] .
Также принимаются аналоги витамина D3 — 0,005 % мазь кальципотриола в комбинации с 0,05 % кремом дипропионата бетаметазона [38] .
Используется экстракт человеческой плаценты — гель «Placentrex» 1-2 раза в сутки в течение 4-6 месяцев [43] .
Назначается фторурацил в форме 5 % крема в сочетании с микроиглами или дермабразией дважды в сутки в течение 15 дней [44] .
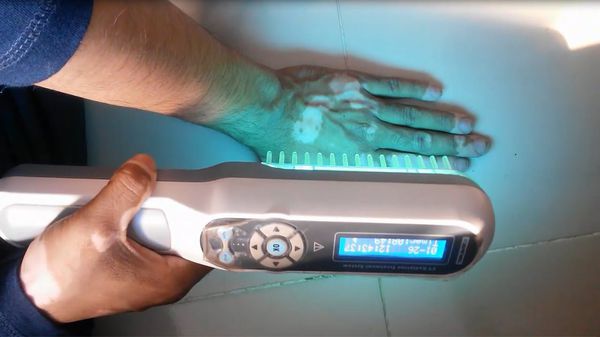
Фото- и лазеротерапия
- узкополосная средневолновая УФ-терапия с длиной волны 311 нм (A) [45] ;
- широкополосная средневолновая УФтерапия с длиной волны 280-320 нм [46] ;
- воздействие УФ-излучения эксимерного лазера с длиной волны 308 нм [47] ;
- лечение УФ-эксимерным монохроматическим светом с длиной волны 308 нм [48] ;
- ПУВА-терапия совместно с приёмом фотосенсибилизатора [49] ;
- гелий-неоновый лазер c излучением 632,8 нм [50] .
Хирургическое лечение
- Трансплантация пузыря. Для создания эпидермального трансплантата искусственно, c помощью вакуумного отсоса создаётся субэпидермальный пузырь на донорском участке. Его верхний край удаляют и пересаживают на реципиентный участок, с которого предварительно удаляют эпителий путём дермабразии (шлифовки) [51] .
- Трансплантация кожи с разделенной толщиной. Тканевой трансплантат получают из здоровых участков кожи с помощью дерматома. Он создаёт материал одинаковой толщины. Перед пересадкой поражённые участки также подвергаются поверхностной дермабразии.
- Трансплантация с помощью перфорации. Мелкие по размеру донорские трансплантаты вставляются в разрезы на поражённых участках кожи реципиента и удерживаются под давлением [52] .
- Клеточная трансплантация. Донорская ткань собирается любым методом и помещается в суспензию. Позже из неё получают культивируемые «чистые» меланоциты, культивируемые эпителиальные трансплантаты и аутологичную суспензию экстрагированных волосяных фолликулов для пересадки в деэпителизированную кожу реципиента [53] .
Камуфляж
С учётом психологического влияния заболевания на качество жизни пациента, особенно при поражении лица, шеи и рук, камуфляж считается важной частью лечения витилиго. Его следует применять на всех этапах борьбы с болезнью [54] .
- Временный камуфляж — макияж, тональные кремы, специальные краски, автозагар.
- Постоянный камуфляж — микропигментация и татуировки. Его следует применять осторожно из-за непредсказуемого течения витилиго.
Депигментация
Показана пациентам с универсальным витилиго и пигментированными островками нормальной кожи.
Для депигментации применяются:
- этиловый эфир монобензона — производный от гидрохинона, но в отличие от него почти всегда вызывает необратимую депигментацию [55] ;
- рубиновый и александритовый лазеры с Q-переключателем — особенно при комбинации с местным метоксифенолом [56] .
Лечение витилиго народными средствами
Народные средства лечения не имеют научно-обоснованных доказательств эффективности. Их применение может привести к повреждению кожи.
Прогноз. Профилактика
Можно ли вылечить витилиго навсегда
Прогноз при универсальном витилиго неблагоприятный. При других формах заболевания в 15-20 % случаев может возникнуть спонтанная репигментация.
Лечение витилиго может длиться несколько лет. Успешные результаты терапии отмечаются в 60-80 % случаев [1] .
Специальных мер профилактики заболевания не существует.
Чтобы остановить прогрессирование витилиго, больным следует придерживаться следующих правил:
- избегать стрессовых ситуаций;
- не травмировать кожу;
- избегать интенсивного ультрафиолетового облучения;
- при солнечной погоде защищать поражённую кожу фотозащитными средствами.
Источник