- Ревматизм суставов — симптомы и лечение
- Симптомы ревматизма
- Лечение ревматизма
- Профилактика рецидивов ревматизма
- Питание при ревматизме
- Ревматизм (острая ревматическая лихорадка) — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска развития ОРЛ
- Этиология
- Симптомы ревматизма
- Патогенез ревматизма
- Классификация и стадии развития ревматизма
- Классификация и стадии развития заболевания
- Осложнения ревматизма
- Диагностика ревматизма
- Лабораторная диагностика
- Инструментальные методы
- Дифференциальный диагноз
- Лечение ревматизма
- Прогноз. Профилактика
- Профилактика
Ревматизм суставов — симптомы и лечение
Автор: Evdokimenko · Опубликовано 28.11.2019 · Обновлено 20.03.2020
В этой статье я расскажу вам о ревматизме суставов: мы поговорим о его симптомах и лечении, и обсудим некоторые связанные с этим заболеванием заблуждения.
Очень часто, войдя в мой кабинет, мужчина или женщина средних лет с порога заявляет: «Доктор, у меня болят суставы. Наверное, это ревматизм». Как у специалиста у меня всегда вызывают улыбку подобные заявления, поскольку на самом деле ревматизм встречается гораздо реже, чем люди себе представляют.
Кроме того, ревматизм — это болезнь детей и подростков в возрасте от 6 до 15 лет. Шанс заполучить эту болезнь у тех, кому больше 30 лет, практически равен нулю. И даже в классической для ревматизма возрастной группе детей 6-15 лет, страдает им лишь один ребенок из тысячи. 
Возникает вопрос: если ревматизм встречается настолько редко, почему мы так часто слышим этот термин? Скорее всего, сказывается «память предков». В прежние времена ревматический артрит был более распространен. Но за последние 50 лет, благодаря появлению антибиотиков и усилиям медицины, заболеваемость ревматизмом в нашей стране снизилась в несколько раз.
Вторая причина, по которой о ревматизме в прежние времена упоминали значительно чаще, относится к разряду словесности. Раньше словом «ревматизм» обозначали любые суставные заболевания — артрозы и артриты.
У врачей просто не было необходимости дифференцировать разные заболевания суставов — ведь в большинстве случаев все они лечились одними и теми же методами, поскольку выбор целительных процедур был невелик. К счастью, сейчас возможности медицины существенно возросли. И в наше время ни один грамотный ревматолог или артролог не спутает проявления истинного ревматизма с симптомами какого-либо другого заболевания.
Симптомы ревматизма
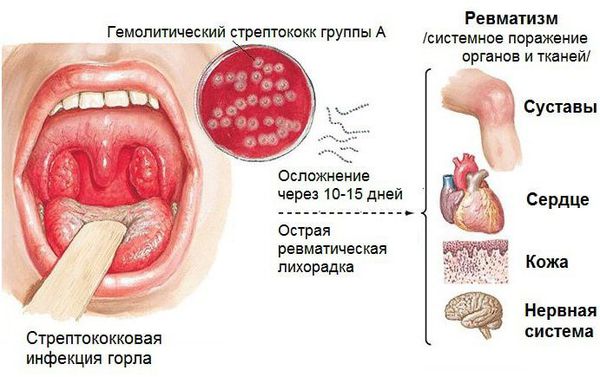
Проявления ревматизма очень характерны. Как уже упоминалось, болеют в основном дети и подростки. Развивается заболевание обычно через 1-3 недели после перенесенной стрептококковой инфекции верхних дыхательных путей: после фарингита (воспаления глотки), ангины или тонзиллита (воспаления миндалин).
Стрептококковая инфекция не всегда проявляется ярко. Иногда она протекает скрыто и нетипично, с минимальной температурой и легким воспалением горла, поэтому зачастую в таких случаях врачи ставят диагноз ОРЗ и не проводят антистрептококкового лечения. Между тем недолеченная стрептококковая инфекция, особенно если она возникает повторно и на фоне сниженного иммунитета, может привести к суставному ревматизму. И через несколько дней после перенесенной ангины или фарингита происходит воспаление каких-либо крупных суставов: коленных, лучезапястных, голеностопных, локтевых и плечевых (мелкие суставчики пальцев рук или ног поражаются ревматизмом редко).
При этом суставы воспаляются по очереди. Скажем, сначала воспаляется коленный сустав. Затем, спустя несколько часов или дней, это воспаление исчезает, но воспаляется другой сустав, потом третий и т.д. Вот такое попеременное «вспыхивание» суставов и является «визитной карточкой ревматизма». Причем воспаление суставов носит характер кратковременной атаки, длительность которой редко превышает 10-12 дней. Но таких атак обычно бывает несколько, и, что хуже всего, каждая такая атака бьет в конечном итоге не столько по суставам, сколько по сердцу.
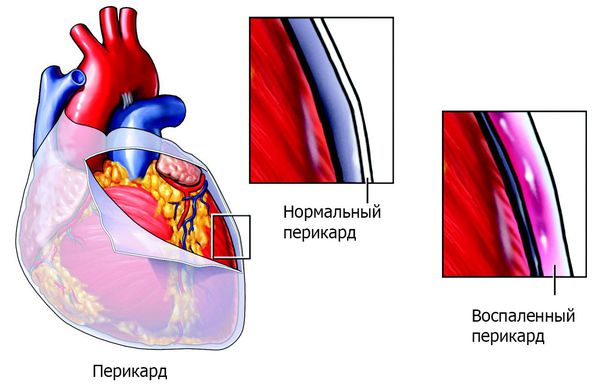
Последствием не вылеченного вовремя ревматизма чаще всего становится ревмокардит (ревматическое воспаление сердца). Ревмокардит бывает легким, средней тяжести и тяжелым. В процесс вовлекается сердечная мышца (миокардит), оболочки сердца (перикардит) и клапаны сердца.
При легкой форме ревмокардита поражается не все сердце, а только отдельные участки сердечной мышцы. Кровообращение сердца не нарушается, внешние проявления болезни обычно отсутствуют. Эта форма болезни встречается чаще всего, и обычно проходит незамеченной.
При ревмокардите средней тяжести сердечная мышца поражается сильнее; сердце умеренно гипертрофируется (увеличивается в размере). Больные отмечают неприятные ощущения в груди и за грудиной, жалуются на одышку, повышенную утомляемость при подъеме по лестнице и ходьбе (даже небыстрой), чувство сердцебиения при обычных бытовых нагрузках.
При тяжелом ревмокардите сердце ослабевает еще больше; его размеры значительно увеличиваются. Больных даже в полном покое беспокоят боли в сердце, одышка и сердцебиение; появляются отеки на ногах. Тяжелая форма ревмокардита очень часто приводит к появлению пороков сердца, то есть к сморщиванию сердечных клапанов.
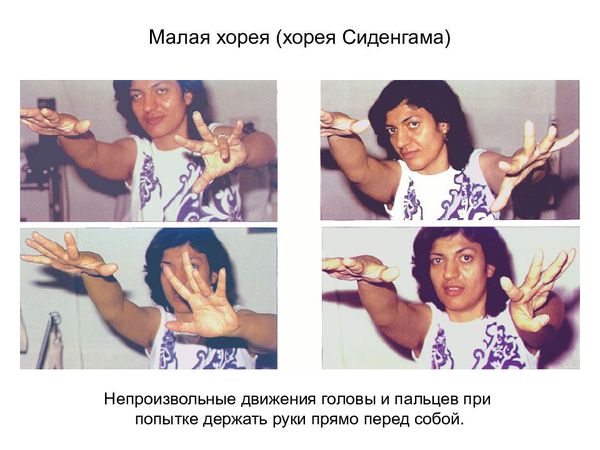
Помимо ревмокардита, последствием не вылеченного вовремя ревматизма может стать хорея — ревматическое поражение нервной системы у детей. В результате хореи ребенок или подросток становится раздражительным, капризным, рассеянным, неряшливым. У него изменяются почерк, походка, ухудшается речь и память, нарушается сон. В ранний период болезни родители и учителя склонны объяснить такие изменения в поведении капризностью и недисциплинированностью ребенка, и обращение к врачу откладывается. «Бить в колокола» родители начинают лишь тогда, когда у ребенка появляются непроизвольные подергивания мышц лица, туловища, рук и ног.
К счастью хорея, как и ревматическое воспаление суставов, со временем проходит бесследно. И лишь ревматическое поражение сердца, если не начать лечение вовремя, может привести к серьезным нарушениям состояния здоровья и ранней инвалидности больного. Поэтому важно бросить все силы на лечение ревматизма еще до того, как он успеет нанести свой удар по сердцу.
Лечение ревматизма
Основная задача, стоящая перед нами при лечении ревматизма — подавить стрептококковую инфекцию, вызывающую развитие болезни и провоцирующую ее многочисленные осложнения. В настоящее время из всей многочисленной группы антибактериальных средств для лечения ревматизма чаще всего применяют пенициллин (бициллин) и его аналоги. Активная терапия пенициллином длится обычно около двух недель, а затем на протяжении пяти лет раз в три недели больному делают по одной инъекции бициллина внутримышечно — для профилактики ревматических осложнений на сердце.
Помимо инъекционных антибиотиков (пенициллина и бициллина) в последние годы при ревматизме с успехом применяются таблетированные формы антибиотиков «широкого спектра действия». Очень эффективны при ревматизме оксациллин, ампициллин, эритромицин, цефалоспорин, и целый ряд других препаратов.
Одновременно с антибиотиками в период суставной атаки ревматизма для устранения болей в суставах назначают нестероидные противовоспалительные препараты, которые действуют практически сразу и полностью устраняют боль.
Обычно ревматизм настолько хорошо лечится антибиотиками и нестероидными противовоспалительными средствами, что их, как правило, бывает достаточно для полной победы над болезнью. Лишь в редких случаях действие антибиотиков и нестероидных противовоспалительных средств оказывается малоэффективным. Тогда приходится прибегать к крайним мерам — назначать кортикостероидные (противовоспалительные) гормоны, которые в комплексе с антибиотиками подавляют ревматическое воспаление буквально в считанные дни.
Профилактика рецидивов ревматизма
Вовремя пролечить ревматизм и купировать (остановить) его атаку — это только полдела. Важнее не допустить повторных атак и обострений болезни. Для этого необходимо уделить внимание восстановлению защитных сил организма, его иммунитета, а так же предотвратить возможность повторных заражений стрептококковой инфекцией, к которой ранее болевший ревматизмом человек особенно чувствителен. Поэтому всех болевших ревматизмом в обязательном порядке необходимо направлять в специализированные санатории.
После выписки из санатория, в течение года или двух от последней ревматической атаки, желательно отдыхать летом только в своей климатической зоне: на даче, в домах отдыха или в санаториях (поскольку дальние поездки в чужие климатические зоны сопряжены с неизбежной акклиматизацией и опасностью осложнений). Все это время врачи не рекомендуют людям, перенесшим атаку ревматизма, помногу загорать и подолгу купаться в холодной воде — холодных реках, озерах и т.д. Купаться и загорать можно лишь так, чтобы не допускать экстремальных температурных воздействий на ослабленный ревматизмом организм.
Также нежелательно в первые несколько лет после перенесенной ревматической атаки активно заниматься спортом. Большая физическая нагрузка приводит к перенапряжению ослабленного болезнью сердца и ускоряет его изнашивание. С другой стороны, полное прекращение занятий физкультурой и игнорирование закаливания тоже не прибавляет здоровья. Поэтому закаливаться и заниматься физкультурой все же нужно, но понемногу. Занимаясь физкультурой, перенесший ревматизм человек должен контролировать свой пульс и дыхание. При появлении одышки и частоте пульса больше 120 ударов в минуту нужно обязательно прерваться и отдохнуть, и лишь после нормализации пульса продолжить упражнения, но уже в более медленном темпе.
В заключение раздела хочу привести основные правила по предотвращению повторных ревматических атак, которые указаны учеными института ревматологии в «Книге для больных ревматическими заболеваниями». Вот эти правила. Вам необходимо:
- поддерживать постоянную связь с лечащим врачом;
- выполнять указания врача по распорядку дня, закаливанию, физическим тренировкам, лечению, и по возможности избегать участия в тех спортивных играх, соревнованиях, турпоходах, которые не разрешены врачом;
- при любом остром заболевании или ухудшении самочувствия сразу обращаться к врачу, а не заниматься самолечением;
- вовремя лечить больные зубы, хронические воспаления миндалин или глотки;
- своевременно проводить положенную профилактическую антибиотикотерапию.
А для родителей переболевших ревматизмом детей тот же справочник напоминает, что укрепить здоровье ребенка поможет спокойная и доброжелательная обстановка в семье. С чем я согласен на все сто процентов.
Питание при ревматизме
Всем людям, болеющим ревматизмом или перенесшим его, врачи рекомендуют во время болезни и еще год-два спустя последней атаки ревматизма придерживаться диеты № 10. Кроме соблюдения диеты №10, существуют дополнительные правила питания для тех пациентов, у которых ревматизм находится в активной фазе, то есть в момент обострения или во время ревматической атаки.
Поскольку во время ревматической атаки нарушается обмен веществ, особенно водно-солевой и углеводный обменные процессы, то все блюда готовятся без соли или с минимумом соли. Кроме того, нужно ограничить употребление приправ, содержащих соль (следует помнить, что даже в соевом соусе большое количество соли натрия). Нужно исключить из питания или свести к минимуму употребление блюд, содержащих экстрактивные вещества — крепких мясных и овощных бульонов и супов, особенно супов из пакетиков или приготовленных на основе бульонных кубиков. Необходимо на время ограничить употребление продуктов, содержащих легкоусвояемые углеводы (сахар, варенье, джем, мед, кондитерские изделия).
Из питания должны быть практически исключены грибы, горох, бобовые продукты, щавель и шпинат. Из фруктов не рекомендуется виноград и виноградный сок. Мясо и рыба рекомендуются только в отварном или слегка тушеном виде, а овощи должны хорошо провариваться.
Есть нужно понемногу, но часто — примерно 5-6 раз в день.
Кроме того, в острой фазе ревматизма нам нужно восполнить потерю витаминов, вызванную повышенной при этом заболевании проницаемостью сосудов. В рацион обязательно добавляются витамины С, Р, РР, В1, В2, В6, В12. Можно включить в диету напитки из пивных и пекарских дрожжей, поскольку дрожжи являются поставщиком больших доз естественных витаминов группы В.
Строжайшее соблюдение вышеуказанных правил по питанию должно соблюдаться в течение всей острой фазы болезни и плюс 3-5 дней после ее окончания. После выхода из кризиса, при хорошем самочувствии, можно ослабить строгие ограничения по питанию, но в целом все же нужно более-менее придерживаться вышеприведенных рекомендаций по питанию.
Статья доктора Евдокименко© для книги «Артрит», опубликована в 2003 году.
Отредактирована в 2011г.
Все права защищены.
Источник
Ревматизм (острая ревматическая лихорадка) — симптомы и лечение
Что такое ревматизм (острая ревматическая лихорадка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Семизаровой И. В., ревматолога со стажем в 33 года.
Определение болезни. Причины заболевания
Термин «ревматизм» в настоящее время употребляется в основном русскоязычной медициной. Согласно официальной международной терминологии, название заболевания — » острая ревматическая лихорадка». В обывательском понимании под термином «ревматизм» неверно подразумеваются исключительно заболевания опорно-двигательного аппарата.
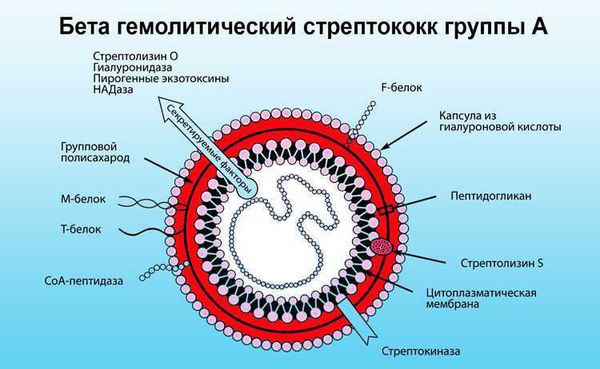
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе. Может возникнуть у предрасположенных лиц после перенесённой ангины или фарингита, вызванных бета-гемолитическим стрептококком группы А [4] .
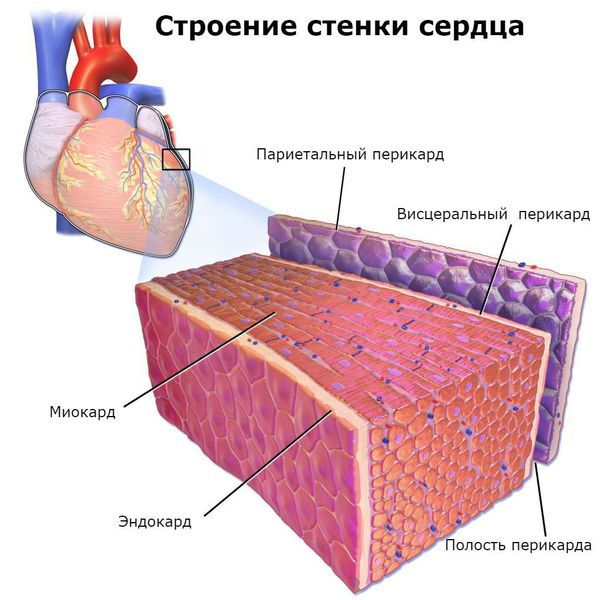
Болезнь поражает все оболочки сердца, особенно миокард ( средний мышечный слой) и эндокард ( внутреннюю оболочку) . В дальнейшем деформируется клапанный аппарат с развитием порока сердца и сердечной недостаточности.
Это заболевание известно человечеству с давних времён. Первые упоминания об острой ревматической лихорадке как о болезни суставов появились в древнекитайской медицине, и вплоть до XVIII века ревматизм рассматривали только как поражение суставов. Раньше врачи считали, что воспаление связано с тем, что какая-то ядовитая жидкость растекается по всему телу. Отсюда и произошло название болезни — «ревматизм» (от греческого rheuma — течение) [7] . Само это понятие ввёл римский врач и естествоиспытатель Клавдий Гален.
В XIX веке французский врач Ж. Буйо (1836) и русский профессор И.Г. Сокольский первыми описали ревматические пороки сердца. Заслуги этих учёных настолько велики в изучении ОРЛ, что ревматизм называли их именем — болезнью Сокольского — Буйо [1] [2] [7] .
Русский клиницист С.П. Боткин одним из первых в России поднял проблему ОРЛ. Он рассматривал данное заболевание как системное, поражающее все органы, в том числе сердце и суставы. Тогда ОРЛ впервые связали со стрептококковой инфекцией (если обратиться к терминологии того времени — это острый суставной ревматизм). Тогда же Боткин обратил внимание на связь болезни со скарлатиной. Ещё причинами он назвал плохое питание, скученность людей и неблагоприятные социально-бытовые условия [7] .
Факторы риска развития ОРЛ
Ревматизм чаще развивается у молодых людей и детей. Им свойственно более частое заболевание стрептококковой инфекцией. Большую роль в развитии ОРЛ играет наследственная предрасположенность. Важным доказательством влияния наследственности на ОРЛ можно считать открытие в 1985 году В-лимфоцитарного аллоантигена, определяемого с помощью моноклональных антител Д8\17. У больных ОРЛ наблюдается высокое носительство этого антигена [2] . Не случайно ревматизм возникает лишь у одного из 100 переболевших ангиной.
Ещё одним фактором развития ревматизма являются плохие социально-бытовые условиях, а именно низкая температура и высокая влажность в помещении, где находится много людей. Такие условия могут наблюдаться в казармах, что объясняет вспышки ревматизма у новобранцев [1] [2] .
ОРЛ и её последствия представляли серьёзную проблему для здоровья и жизни людей вплоть до середины XX века, когда был открыт пенициллин. От этого заболевания погибали люди молодого возраста, в том числе военнослужащие. В России заболеваемость ревматизмом была очень высокой. В 1920-1930-х гг. смертность от ОРЛ с вовлечением сердца доходила до 40 %, частота формирования пороков — до 75 % [5] . Благодаря активной противоревматической работе, организационным мероприятиям и научным достижениям к середине XX века заболеваемость ревматизмом начала снижаться, и в 1980-е гг. составляла 5 человек на 100 000 населения. К 2007 году первичная заболеваемость ревматизмом составляла 0,016 на 1000 населения. В настоящее время изменился характер течения ОРЛ. Нередко болезнь протекает со слабовыраженными признаками воспаления, что затрудняет своевременную диагностику.
Этиология
Отмечено, что заболевшие ОРЛ незадолго до начала болезни перенесли ангину, обострение хронического тонзиллита или скарлатину. В крови у таких пациентов было зафиксировано повышенное количество стрептококкового антигена и противострептококковых антител, что подтверждает связь ревматизма со стрептококковой инфекцией [5] .
Симптомы ревматизма
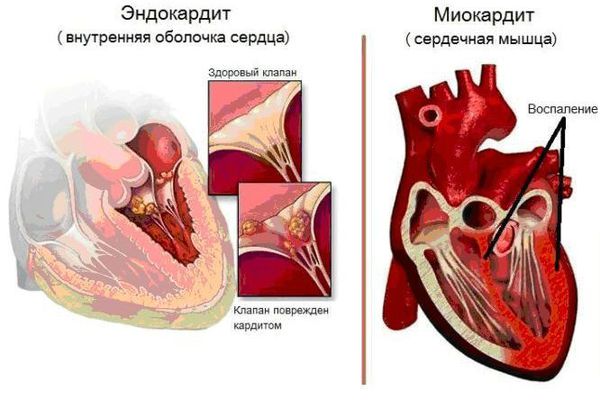
Основным, а в большинстве случаев и единственным проявлением ревматизма является поражение сердца, вызванное воспалением — ревмокардит (кардит). При ревмокардите происходит одновременное поражение миокарда и эндокарда. Это главный синдром, определяющий тяжесть и исход заболевания.
В случае кардита взрослые пациенты испытывают дискомфорт в области сердца, перебои сердечного ритма, учащённое сердцебиение. Может быть лёгкая одышка при физической нагрузке [4] [5] [7] . У детей эта патология протекает тяжелее: заболевание начинается с сердцебиения, появляется одышка в покое и при нагрузке, постоянные боли в области сердца [7] . Однако, согласно наблюдениям большинства педиатров, дети редко предъявляют субъективные жалобы. Только 4-5 % пациентов детского возраста отмечают неприятные ощущения в области сердца в начале заболевания. Зато около 12 % больных предъявляют жалобы на усталость и утомляемость, особенно после занятий в школе [2] [10] .
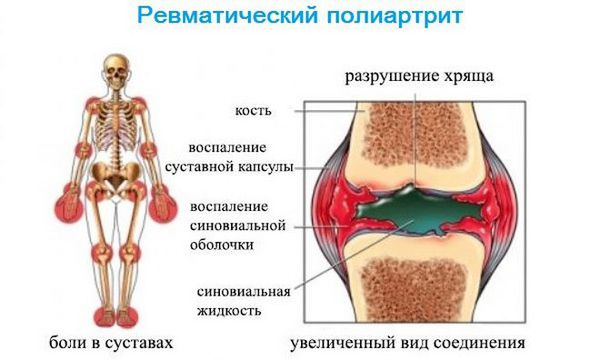
При ОРЛ возможно развитие ревматического полиартрита, который поражает опорно-двигательный аппарат. Это второе по частоте клиническое проявление ОРЛ. Распространённость ревматического полиартрита варьирует по разным данным от 60 до 100 % [3] . Пациенты жалуются на боли в крупных суставах, невозможность двигаться, увеличение суставов в объёме [4] . Полиартрит может протекать изолированно или в сочетании с другим синдромом, чаще всего с кардитом. Особенностью заболевания является быстрое и полное обратное развитие при своевременном назначении противоревматической терапии.
Ревматические поражения нервной системы встречаются преимущественно у детей. Стоит отметить такое заболевание, как «малая хорея», или ревматическая хорея (хорея Сиденхама, пляска святого Вита). Она проявляется эмоциональной нестабильностью и насильственными, беспорядочными, непроизвольными движениями (гиперкинезами) верхней части туловища, верхних конечностей и мимической мускулатуры [1] [2] .
Ревматическая хорея встречается у 12-17 % детей, чаще болеют девочки от 6 до 15 лет [11] . Начало постепенное: у пациентов возникает плаксивость, раздражительность, подёргивания мышц туловища, конечностей, лица. Они жалуются на неустойчивость походки, нарушение почерка. Продолжительность хореи — от 3 до 6 месяцев. Заканчивается обычно выздоровлением, но у некоторых больных в течение длительного времени сохраняются астеническое состояние (повышенная утомляемость, неустойчивость настроения, нарушение сна), снижение тонуса мышц, смазанность речи [1] [2] .
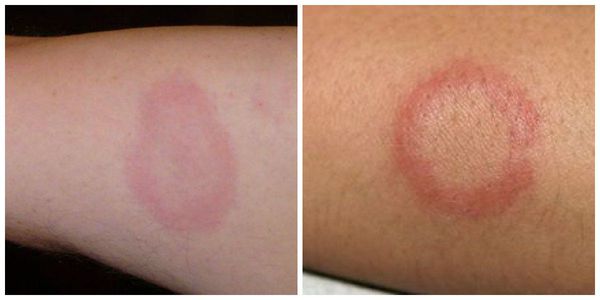
Кольцевидная эритема — редкое, но специфическое клиническое проявление ОРЛ. Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
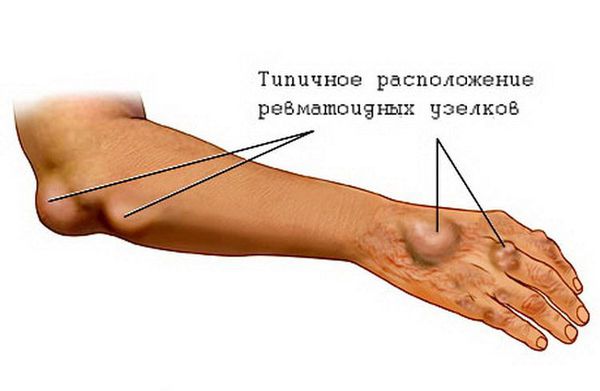
Подкожные ревматические узелки также являются редким признаком ОРЛ. Это округлые, плотные, безболезненные образования, варьирующие по размерам от 2 мм до 1-2 см. Они образуются в местах костных выступов (вдоль остистых отростков позвонков, краёв лопаток) или по ходу сухожилий (обычно в области голеностопных суставов). Иногда представляют собой скопления, состоящие из нескольких узелков. Часто сочетаются с тяжёлым кардитом.
К дополнительным клиническим проявлениям ОРЛ относят абдоминальный синдром (о струю боль в животе) и полисерозит — воспаление серозных оболочек нескольких полостей тела (плевры, перикарда, брюшины и др.). Эти синдромы развиваются у детей на фоне высокой воспалительной активности. Абдоминальный синдром, обусловленный перитонитом ( воспалением брюшины) , проявляется острой диффузной болью в животе, иногда она сопровождается тошнотой и рвотой, вздутием живота, задержкой стула и газов.
Помимо перикардита возможно развитие плеврита (воспаления серозной оболочки, покрывающей поверхность лёгких ). Плеврит может быть сухим или экссудативным. Сухой плеврит — это воспаление плевральных листков с образованием на них фибрина. Экссудативный — воспаление, сопровождающееся скоплением в плевральной полости экссудата различного характера. При ОРЛ чаще наблюдается сухой плеврит. В настоящее время это проявление ОРЛ наблюдается редко. Может протекать клинически бессимптомно или сопровождаться болью при дыхании, сухим кашлем, иногда выслушивается шум трения плевры [5] [6] [7] .
Патогенез ревматизма
В ответ на проникновение стрептококковой инфекции организм начинает вырабатывать противострептококковые антитела. В то же время образуются иммунные комплексы, циркулирующие в крови и оседающие в микроциркуляторном русле. Стрептококк синтезирует токсины и ферменты. К токсинам относятся:
- стрептолизин О, который обладает кардиотоксическим действием, т. е. повреждает сердце;
- стрептолизин S, который обладает артритогенным действием, т.е. повреждает суставы.
Ферменты — это гиалуронидаза, стрептокиназа и дезоксирибонуклеаза, они участвуют в развитии воспаления.
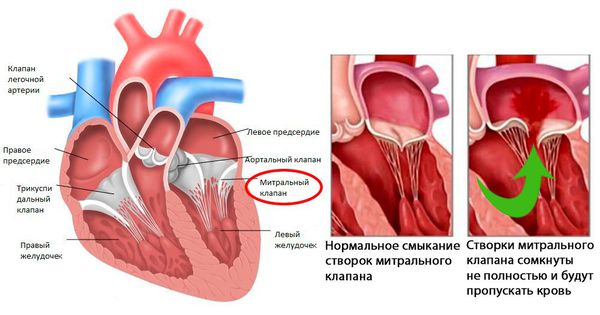
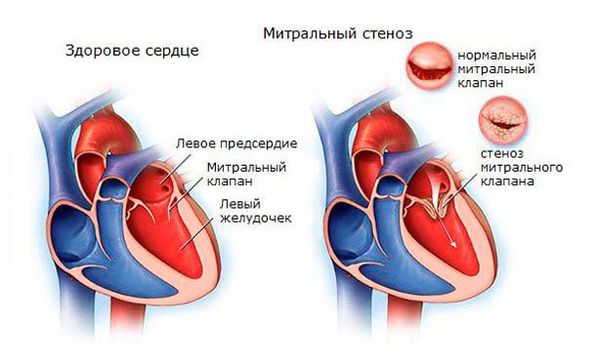
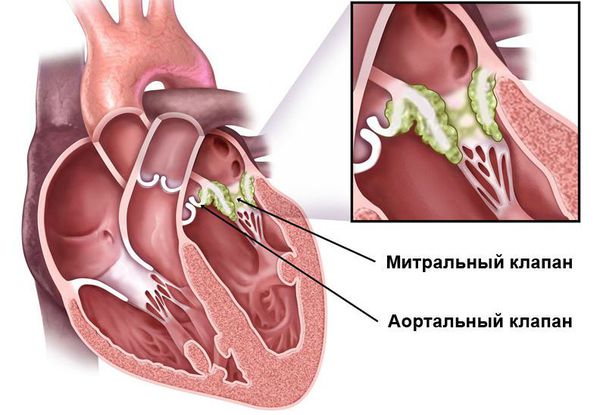
Иммунная система распознает эти токсины и ферменты, начинает их атаковать, но под удар попадают миокард и соединительная ткань. Чаще всего поражается митральный клапан, реже происходит поражение аортального и трёхстворчатого клапанов. На разных стадиях ОРЛ возникают разные пороки сердца:
- Через 6 месяцев после начала атаки развивается недостаточность митрального клапана (митральный клапан не может полностью смыкаться, что вызывает обратный патологический ток крови из левого желудочка в левое предсердие.
- Через 2 года после атаки формируется митральный стеноз — сужение просвета клапанного кольца между левым предсердием и желудочком, что приводит к нарушению нормального выброса крови [4][9] .
Установлено, что исход ревматизма определяется частотой формирования порока сердца, а частота формирования пороков сердца, в свою очередь, зависит от тяжести перенесённого ревмокардита. Известно также, что процент пороков сердца после первичного ревмокардита снизился в 2,5 раза. Следовательно, исход ревматизма стал более благоприятным.
Классификация и стадии развития ревматизма
Современная классификация ОРЛ была принята Ассоциацией ревматологов России (АРР) в 2003 году. Она существенно отличается от предыдущих классификаций ревматизма 1964 и 1990 гг. В частности, в соответствии с принятым новым названием болезни каждая повторная атака рассматривается как новый эпизод ОРЛ, а не обострение ревматизма как хронического заболевания. По современным представлениям эпизод ОРЛ может закончиться либо выздоровлением, либо формированием хронической ревматической болезни сердца (ХРБС) [4] . Стоит отметить, что хроническая ревматическая болезнь не может появиться в других органах, это поражение только сердца, при котором формируется порок сердца [4] [9] .
Классификация и стадии развития заболевания
Код ревматизма по МКБ10 — 100-102.
- Общеклинические интерпретации:
- острая ревматическая лихорадка — т. е. впервые возникшая;
- возвратная ревматическая лихорадка — возникшая после перенесённой предыдущей атаки ОРЛ.
- Общеклинические явления (возможные клинические проявления ОРЛ):
- основные: артрит, хорея, кардит, кольцевидная эритема, ревматические узелки;
- дополнительные: артралгии, абдоминальный синдром, лихорадка, серозиты.
- Результат:
- выздоровление;
- хроническая ревматическая болезнь сердца.
По классификации Н.Д. Стражеско и В.Х. Василенко есть несколько стадий нарушения кровообращения:
- I стадия (начальная) — недостаточность кровообращения проявляется только во время физических нагрузок. У пациента возникает одышка, учащённое сердцебиение, утомляемость. В покое этих симптомов не наблюдается. Гемодинамика не нарушена.
- II стадия (выраженная) — длительная недостаточность кровообращения, сопровождающаяся нарушением гемодинамики (застой в малом и большом кругах кровообращения). Признаки проявляются в покое.
- IIА стадия — в состоянии покоя симптомы недостаточности кровообращения выражены умеренно. Нарушения гемодинамики наблюдаются только в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения).
- IБ стадия — характеризуется выраженными гемодинамическими нарушениями с вовлечением всей сердечно-сосудистой системы (и большого, и малого кругов кровообращения).
- II стадия (конечная, дистрофическая) — проявляется серьёзными нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми поражениями в структуре органов и тканей.
По классификации Нью-Йоркской ассоциации кардиологов есть несколько функциональных классов (ФК):
- 1 ФК — пациент перенёс или имеет заболевание сердца, но его физическая активность не ограничена. Привычные нагрузки не приводят к возникновению слабости, сердцебиения, одышки или ангинозных болей (д авящих или сжимающих болей в области сердца) .
- 2 ФК — пациент испытывает небольшие трудности с физической активностью. В покое состояние больного нормальное, но при обычных физических нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 3 ФК — у пациента имеется заболевание сердца, которое значительно ограничивает его физическую активность. Больной чувствует себя комфортно только в состоянии покоя. При незначительных нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 4 ФК — даже при минимальной физической нагрузке больные испытывают дискомфорт. Проявления сердечной недостаточности и синдром стенокардии могут проявляться в покое [12] .
Осложнения ревматизма
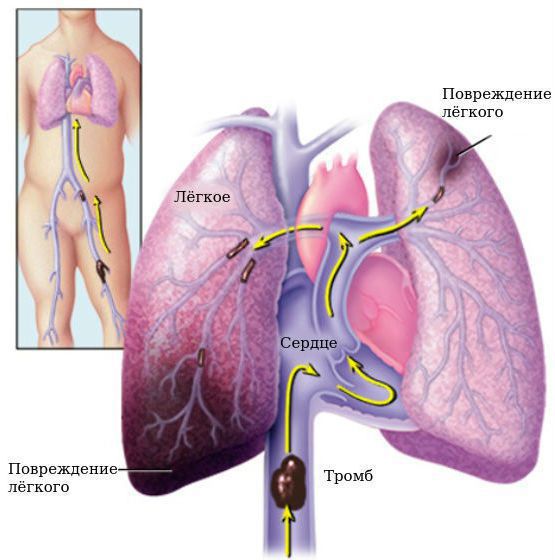
Осложнения при ОРЛ: тромбозы глубоких вен, тромбоэмболия лёгочных артерий, застойная сердечная недостаточность, инфекционный эндокардит, нарушение ритма и проводимости.
Тромбоэмболия лёгочной артерии — угрожающее жизни состояние, при котором из вен нижних конечностей или из левого предсердия отрывается тромб и закупоривает всю лёгочную артерию (при этом наступает смерть) или мелкие её ветви (в этом случае прогноз более благоприятный).
Сердечная недостаточность — это симптомокомплекс, характеризующийся одышкой, сердцебиениями, отёками нижних конечностей, увеличением печени. В начальной стадии эти признаки не так сильно выражены и могут быть обратимы. В конечной стадии они необратимы и заканчиваются летальным исходом.
Инфекционный эндокардит — инфекционное полипозно-язвенное воспаление эндокарда (внутренней оболочки сердца). При этом заболевании страдает не только сердце, но и другие внутренние органы. На сердечных клапанах образуются скопления микроорганизмов (вегетации), они могут отрываться от сердца и с током крови попадать в другие органы, например в мозг, почки, кишечник. Там они вызывают закупорку сосудов (тромбозы) с соответствующей тяжёлой клиникой вплоть до летального исхода.
После перенесённой ОРЛ возможно формирование порока сердца. При возвратном (вторичном) ревмокардите число случаев последующего формирования порока сердца возрастает, особенно в подростковом возрасте. Ревматический процесс вызывает укорочение створок клапана (недостаточность) или сужение клапанного отверстия (стеноз). В результате возникают нарушения сердечного кровообращения и камеры сердца увеличиваются в размерах. Затем возникает и прогрессирует сердечная недостаточность.
Диагностика ревматизма
Для диагностики ОРЛ используют критерии Киселя — Джонса. Они были пересмотрены Американской кардиологической ассоциацией в 1992 году, а в 2003 году преобразованы Ассоциацией ревматологов России. Это очень важный шаг, так как он способствовал раннему распознаванию и правильной трактовке клинических явлений. Критерии Киселя — Джонса разделили на две группы: большие и малые.
К большим относятся:
- Кардит.
- Полиартрит.
- Хорея.
- Кольцевидная эритема.
- Подкожные ревматические узелки.
- Клинические критерии: артралгия (боли в суставах), лихорадка.
- Лабораторные критерии: увеличение скорости оседания эритроцитов (СОЭ), повышение концентрации C-реактивного белка (СРБ).
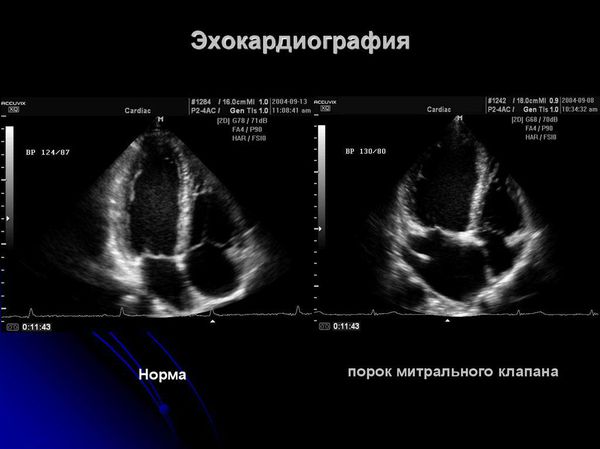
- Признаки митральной и/или аортальной регургитации (патологического обратного тока крови из левого желудочка в предсердие) при эхокардиографии.
Данные, подтверждающие предшествовавшую БГСА-инфекцию (бета-гемолитическую стрептококковую А инфекцию)
- Положительная БГСА-культура, выделенная из зева, или положительный тест быстрого определения группового БГСА-Аr.
- Повышение титров противострептококковых антител.
Вероятность ОРЛ высока, если подтверждено два момента:
- У больного выявлено два больших критерия или один большой и два малых критерия.
- Больной ранее перенёс БГСА-инфекцию [1][2][9] .
- Изолированная («чистая») хорея в случае отсутствия других причин.
- «Поздний» кардит — длительное (более 2 месяцев) развитие клинических и инструментальных признаков вальвулита (воспаления тканей, образующих клапаны сердца) при отсутствии других причин.
- Повторная острая ревматическая лихорадка на фоне хронической ревматической болезни сердца (или без неё).
Лабораторная диагностика
- Общий анализ крови, анализ на уровень С-реактивного белка, на уровень антител к стрептококку и его токсинам.
- Исследование мазка из зева для обнаружения бета-гемолитического стрептококка группы А.
При подозрении на ОРЛ необходимо взять мазок из зева и кровь на АСЛ-О (антистрептолизин-О — антитела, которые организм вырабатывает против стрептолизина) [2] [6] . Лабораторные показатели, как правило, коррелируют со степенью активности ревматического процесса за исключением хореи, при которой показатели могут быть нормальными [8] [10] .
Инструментальные методы
Для оценки поражения сердца применяют:
- электрокардиографию ( ЭКГ) — помогает выявить нарушения ритма и проводимости сердца;
- фонокардиографию — позволяет выявить и дать характеристику шумов, тонов сердца;
- эхокардиографию (ЭХО КГ) для выявления клапанной патологии, перикардита.
Дифференциальный диагноз
- Инфекционный эндокардит — инфекционное воспаление внутренних оболочек камер сердца.
- Неревматический миокардит — воспаление сердечной мышцы (миокарда).
- Идиопатический пролапс митрального клапана — провисание створок левого предсердия в полость левого желудочка. При небольшой степени гемодинамические изменения незначительны и на общее состояние не влияют. При выраженной степени (3-4 стадия) могут быть признаки сердечной недостаточности. Дифференцировать необходимо с помощью ЭХО КГ.
- Клещевая мигрирующая эритема (Лайм-боррелиоз, или болезнь Лайма). Имеются в виду кожные проявления.
Лечение ревматизма
При ОРЛ, особенно с выраженным кардитом, больные должны соблюдать постельный режим в течение 2-3 недель. В дальнейшем необходимо включать комплексы лечебной гимнастики.
Пациентам с кардитом рекомендуется ограничить потребление поваренной соли и углеводов (примерно до 300 г в сутки). Считается, что эти вещества усиливают воспалительные процессы в организме [5] . Количество полноценных белков (мясо, творог, рыба, яйца, сыр) должно составлять не менее 2 г на 1 кг массы тела. Содержащиеся в них фосфолипиды оказывают защитное действие по отношению к инфекции.
Этиотропная (противострептококковая) терапия. Основа — препараты бензилпенициллина. Антибиотики назначают немедленно после установления диагноза ОРЛ, продолжительность лечения составляет 10 дней для большинства препаратов. Сразу после окончания курса антибиотиков назначается бензатин бензилпенициллин (экстенциллин, ретарпен) для вторичной профилактики ОРЛ [3] [5] . При ОРЛ не рекомендуется назначать тетрациклин, левомицетин, так как стрептококк мало чувствителен к этим препаратам.
При тяжёлом течении заболевания (СОЭ 30 мм/час, кардит) назначаются глюкокортикоиды (ГКС). Препарат выбора — преднизолон 15-25 мг/сутки. Принимать следует в утренние часы в один приём до достижения терапевтического эффекта, в среднем курс составляет 2 недели. Один раз в 5-7 дней нужно снижать дозу на 2,5 мг. Общая продолжительность курса —1,5 -2 месяца
НПВП (нестероидные противовоспалительные препараты) назначают в следующих случаях:
- при слабо выраженном кардите;
- при ревматическом артрите без кардита;
- при минимальной активности процесса (СОЭ менее 30 мм/час);
- при необходимости продолжительного лечения после снижения высокой активности;
- после отмены ГКС;
- после повторной атаки острой ревматической лихорадки на фоне ревматического порока.
НПВП имеют выраженный противовоспалительный эффект и в течение 10-14 дней помогают снизить проявления лихорадки, артрита, приводят к положительной динамике кардита, улучшению лабораторных показателей. При длительном применении НПВП могут вызвать побочные реакции: изменение клеточных элементов крови, поражение слизистой желудочно-кишечного тракта и др. [1] [3] [5] С целью контроля периодически проводят исследования кала на скрытую кровь, по показаниям выполняют фиброгастроскопию, определяют лейкоциты и тромбоциты в периферической крови.
Симптоматическая терапия заключается в коррекции сердечной недостаточности, которая может развиться у больных с ревматическими пороками сердца или активным воспалением тканей, образующих клапаны сердца. Симптоматическое лечение подразумевает использование по показаниям сердечных гликозидов, диуретиков, и-АПФ и бета-блокаторов. Для лечения хореи назначают противовоспалительные препараты, при выраженных гиперкинезах дополнительно применяют нейротропные средства: фенобарбитал 0,015-0,03 г 3-4 раза в сутки или «Финлепсин» 0,4 г\ сут.
Прогноз. Профилактика
При своевременном и правильном лечении прогноз благоприятный. Если формируется порок сердца, то в дальнейшем необходима хирургическая коррекция (протезирование, пластика).
Профилактика
В соответствии с рекомендациями Комитета экспертов Всемирной организации здравоохранения (ВОЗ) различают первичную профилактику ревматической лихорадки (профилактику первичной заболеваемости) и вторичную (профилактику рецидивов болезни).
Первичная профилактика — это комплекс общественных и индивидуальных мер, которые направлены на предупреждение заболеваемости ангинами, фарингитами. Комплекс включает закаливание, повышение жизненного уровня, улучшение жилищных условий, обязательные прогулки на свежем воздухе.
Очень важно раннее лечение ангин и других острых заболеваний верхних дыхательных путей, вызванных стрептококком. Любое лечение ангины должно продолжаться не менее 10 дней. В этом случае возможно полное излечение стрептококковой инфекции.
Вторичную профилактику начинают ещё в стационаре, сразу после окончания 10-дневной терапии пенициллинами или макролидами. Важно иметь в виду — чем меньше возраст пациента при первой атаке, тем выше риск рецидива. Длительность вторичной профилактики определяется индивидуально.
- Пациенты без поражения сердца должны проходить противорецидивную профилактику минимум 5 лет после последней атаки, по крайней мере до 21 года, после этого возраста частота рецидивов, как правило, снижается.
- Больным, у которых есть поражение сердца, проводят профилактику до 40 лет.
- Если пациенты перенесли операцию на сердце, то вторичная профилактика проводится пожизненно [10] .
Одновременно с осуществлением вторичной профилактики больным ОРЛ в случае присоединения острых респираторных инфекций, ангин, фарингита рекомендуется проведение текущей профилактики. Последняя предусматривает назначение 10-дневного курса лечения пенициллином.
Накопленный многолетний опыт свидетельствует о том, что бициллинопрофилактика наряду с комплексом других мероприятий является высокоэффективным средством предупреждения рецидива ОРЛ у детей и взрослых [6] [8] . Однако, согласно многочисленным наблюдениям, при проведении бициллинопрофилактики у 0,7-5,0 % больных возникают побочные реакции, преимущественно аллергические.
Санаторно-курортное лечение — важное звено в комплексе реабилитационных (восстановительных) мероприятий больных ревматической лихорадкой в неактивной фазе заболевания или с минимальной степенью активности ревматического процесса. Таких пациентов направляют в санатории Крыма, Северного Кавказа, Сочи, Мацесты, Цхалтубо, Кисловодска. Больным с выраженной активностью ревматического процесса курортное лечение противопоказано [3] [5] .
Источник