- Эффективные методы борьбы с проблемной кожей: советы косметолога
- Комедоны (чёрные точки) — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска
- Симптомы комедонов
- Патогенез комедонов
- Наследственность, гормональные нарушения и питание
- Неправильный уход за кожей
- Стресс
- Классификация и стадии развития комедонов
- Осложнения комедонов
- Осложнения самолечения
- Диагностика комедонов
- Дифференциальная диагностика
- Лечение комедонов
- Прогноз. Профилактика
Эффективные методы борьбы с проблемной кожей: советы косметолога
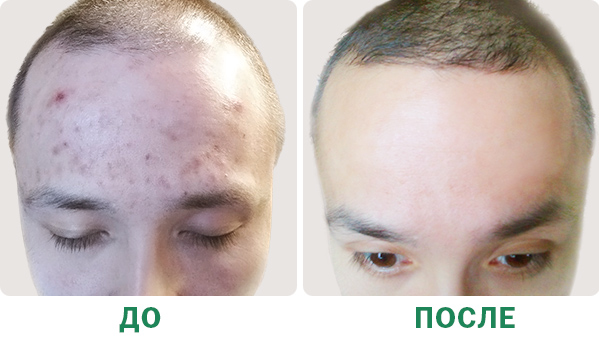
Угревая сыпь на лице (акне) способна испортить даже идеальную внешность. Казалось бы, в век нанотехнологий с ее лечением проблем быть не должно, тем не менее миллионы людей продолжают страдать от высыпаний на лице и теле. У акне есть разные формы, и для каждой из них показана своя терапия. Отсутствие результата в борьбе с угревой сыпью в 99 из 100 случаев связано с неправильно подобранной схемой лечения. Об особенностях угревой сыпи и о том, как все же от нее избавиться, рассказывает врач-дерматовенеролог, косметолог, трихолог веллнесс центра Face&Body Дарья Сергеевна Болгова.
Дарья Сергеевна Болгова – врач-дерматовенеролог, косметолог, трихолог веллнесс клуба Face&Body
Дарья Сергеевна – член Московского общества дерматовенерологов и косметологов. Участник IV и V Международных обучающих курсов-тренингов для косметологов по нехирургическим методам омоложения. Член Межрегиональной общественной организации специалистов по ботулинотерапии. Знает все о природе акне и об эффективных методах его лечения.
– Прыщи – больная для многих тема. Почему они возникают и каких видов бывают?
– Начнем с того, что прыщи – это не медицинский термин. То, о чем мы говорим, называется акне, также распространено название угревая сыпь. Это воспалительное заболевание кожи, очаги которого находятся в сальных железах. Их основная функция – выработка кожного сала, выходящего на поверхность кожи через устья. Одним из ключевых факторов развития заболевания является нарушение продукции кожного сала, в частности, это касается качественных и количественных его параметров. От того, в какой стадии данный процесс находится, различают три разновидности высыпаний:
- Открытые комедоны – те самые черные точки, о которых часто говорят в рекламе косметики. Это не что иное, как пробки в протоках сальных желез, которые не дают кожному салу выходить наружу. Воспалений пока нет.
- Закрытые комедоны – бугорки над кожей с черными точками внутри или без них. В закупоренных сальных протоках могут начаться воспалительные процессы – такие новообразования называют еще конглобатными угрями.
- Пустулезные элементы (пустулы) – высыпания с гнойным содержимым. Возникают на месте воспаленных комедонов.
Причина акне – нарушение функции сальных желез
– Они затрагивают только лицо или могут переходить и на другие части тела?
– Чаще всего угревая сыпь локализуется на лице – в Т-зоне и на щеках. Также она появляется в верхней части спины (как правило, между лопатками) и на груди. На животе, бедрах и ногах угрей практически никогда не бывает.
– Кто чаще страдает от акне – женщины или мужчины?
– Нет никаких различий. Угревая сыпь встречается одинаково часто у представителей обоих полов. Просто девушки обычно острее воспринимают ее как эстетическую проблему.
– Бытует мнение, что акне характерно только для подростковой кожи (есть даже термин – юношеские угри), у людей в возрасте их быть не может. Это правда?
– Нет, зрелый возраст – не страховка от акне. Действительно, угревая сыпь чаще появляется у подростков. Достоверно известно, что на работу сальных желез влияет количество гормона тестостерона, который начинает активно вырабатываться в период полового созревания, начиная с 14–15 лет. Но угревая сыпь может возникнуть и у взрослых как побочный эффект от приема гормональных препаратов (чаще всего – оральных контрацептивов) и как симптом заболеваний эндокринной системы, когда нарушается выработка организмом собственных гормонов. Даже если в юности кожа была в порядке, это не значит, что в зрелом возрасте у вас точно не появится акне. Все индивидуально.
Акне – не просто проблема внешности. Чтобы справиться с ней, недостаточно убрать сами высыпания. Важно нормализовать количество тестостерона в организме – иначе сыпь быстро появится вновь. Именно поэтому хороший косметолог порекомендует обратиться к эндокринологу и гинекологу. Обычно, чтобы составить картину патологии, достаточно сдать три анализа крови – общий, биохимический и на гормоны.
– Каковы причины появления акне и можно ли их как-то предупредить?
– Как уже было сказано, эта проблема имеет гормональную природу и связана с действием гормона тестостерона. Его избыток в организме может быть обусловлен наследственностью (в 90 % случаев) или патологиями внутренних органов. Угревая сыпь может возникнуть даже если тестостерон в норме, но рецепторы сальных желез отличаются повышенной чувствительностью к одному из его производных – дигидротестостерону (ДГТ). Также может быть повышена активность фермента 5-α-редуктазы, участвующего в синтезе ДГТ из тестостерона.
К внешним причинам появления акне относится неправильный подбор косметики и уходовых процедур. Например, при жирной коже используют крема и лосьоны для сухой кожи или пренебрегают профессиональной чисткой (при гиперсекреции сальных желез она обязательно нужна).
Еще одна частая ошибка – использование пилингов с абразивными частичками. При наличии инфильтратов (воспалительных элементов) они категорически противопоказаны. Абразивные частички вскрывают содержимое высыпаний и распространяют бактерии-возбудители по всему лицу. Поэтому от таких пилингов больше вреда, чем пользы. При акне рекомендуются щадящие профессиональные пилинги-гоммажи без абразивных частиц. Их еще называют пилингами-скатками, так как они мягко скатываются с кожи, собирая весь лишний жир и ороговевшие чешуйки.
Лечение акне на лице в Face&Body. Работа врача-косметолога, дерматовенеролога Дарьи Сергеевны Болговой
– А питание может спровоцировать угревую сыпь? Ведь часто говорят: «обсыпало от сладкого».
– Питание – спорный фактор. Прямая связь между акне и составом потребляемой пищи не установлена, хотя некоторые врачи-дерматологи ее не исключают. В любом случае, о влиянии питания на появление угрей можно говорить, только если человек сам подтверждает их взаимосвязь. Например, он проверил на личном опыте, что после шоколада у него появляются новые высыпания. Тогда, конечно, мы рекомендуем ограничить потребление этого продукта.
Дарья Сергеевна Болгова поможет справиться с различными проблемами кожи
– Так можно ли вылечить акне навсегда? И как сейчас это происходит?
– Можно, но придется запастись терпением. При акне III и IV степени, когда кожа сильно воспалена, назначается медикаментозная терапия препаратами на основе изотретиноина. Это вещество из группы ретиноидов (производные витамина А), которое регулирует функцию сальных желез: уменьшает выработку кожного сала и ускоряет отшелушивание ороговевших клеток эпидермиса. Чаще всего назначают препарат «Роаккутан» – это оригинальное средство, разработанное специально для лечения акне. Также у него есть дженерики (препараты со схожей формулой, но от других производителей) – «Акнекутан» и др. Они очень эффективны против угревой сыпи, но их ни в коем случае нельзя использовать без назначения врача. Например, изотретиноин противопоказан при беременности и даже в период планирования – он вызывает уродства плода.
При акне I и II степени рекомендуется лечение наружными препаратами, содержащими изотретиноин, антибиотик, цинк, противовоспалительные компоненты. Их сейчас хватает – есть и мази, и крема, и гели, и лосьоны. При III и IV стадии акне косметолог назначает комбинированное лечение «Роаккутаном» и наружными средствами.
Красивая чистая кожа требует качественного ухода, но в некоторых случаях помочь может только косметолог
– Сколько длится медикаментозная терапия?
– Точную цифру в днях назвать не могу, но обычно не менее полугода. Изотретиноин обладает накопительным эффектом, он начинает действовать, когда в организме накапливается определенное его количество (измеряется в мг на кг массы тела). Задача терапии – собрать это количество из ежедневных приемов (от 12 до 16 мг ежедневно). Дозировка подбирается строго индивидуально.
Изотретиноин – фоточувствительное вещество, под воздействием солнечного света оно вступает в нежелательные реакции. Если на коже появятся ожоги, прием препарата придется прервать, а это недопустимо. Поэтому лечение рекомендуется начинать уже после жаркого сезона. Оптимальный период – с октября по май, тогда можно будет поехать в отпуск уже со здоровой чистой кожей.
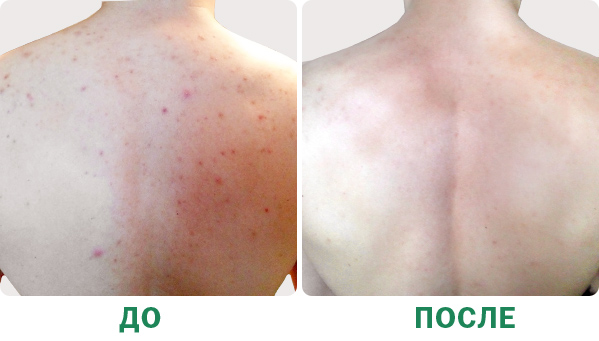
Фото «до» и «после» лечения акне на спине специалистом Face&Body Дарьей Сергеевной Болговой
– Чем может помочь косметология при акне?
– При легкой степени угревой болезни косметологические процедуры ускоряют эффект наружной терапии. Обычно назначают курс пилингов салициловой кислотой – они отлично растворяют сальные пробки и освобождают кожу от всего лишнего. Хорошо помогает также аппаратная терапия. В веллнесс центре Face&Body существует лечение IPL светом на итальянском лазере Deka. Эффект основан на антибактериальном действии лазерного излучения – оно уничтожает возбудителей угревой сыпи и воспаление быстро исчезает.
Задача косметологического лечения – убрать не только сами высыпания, но и следы от них (постакне). Это застойные пятна разного цвета, которые появляются на местах крупных инфильтратов. С ними хорошо справляются инъекционные процедуры – мезотерапия и биоревитализация. Под кожу вводятся витаминные коктейли, улучшающие микроциркуляцию и способствующие рассасыванию застойных пятен. Также в них содержатся противовоспалительные компоненты, которые не дают появляться новым инфильтратам. При наличии воспалительных элементов мезотерапия и биоревитализация не назначаются.
Другие косметологические методы борьбы с постакне – лазерная шлифовка (фракционный фототермолиз) или курс кислотных пилингов.
– Какие рекомендации по уходу за проблемной кожей вы предложите нашим читателям?
– Основное правило – уход нужно подбирать только по типу кожи, не на основе рекомендаций подруг, интернета и т. д. Дело в том, что многие ошибочно определяют свой тип кожи: покупают косметику для сухой кожи, а на самом деле она жирная и обезвоженная. В этом вопросе лучше довериться косметологу. Специалист подберет индивидуальную программу ухода за кожей, посоветует конкретные средства. Такая программа обязательно будет состоять из нескольких шагов.
Сначала двухэтапное очищение: убираем остатки косметики средством для демакияжа и смываем кожный жир пенкой или гелем для умывания. Далее нужно восстановить pH-баланс – для этого используем тоник. Затем приходит черед питания – наносим сыворотку (не на масляной основе!) и ночной крем с фруктовыми кислотами, которые разжижают кожное сало и способствуют его отхождению. После утреннего умывания на кожу наносится дневной крем. 1–2 раза в неделю рекомендуется дополнительный уход: пилинг-гоммаж и маска на основе глины.
Тип кожи один на всю жизнь и не может измениться, как бы нам этого ни хотелось. Поэтому любой уход, неважно, домашний он или салонный, должен подстраиваться под него.
Источник
Комедоны (чёрные точки) — симптомы и лечение
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 5 лет.
Определение болезни. Причины заболевания
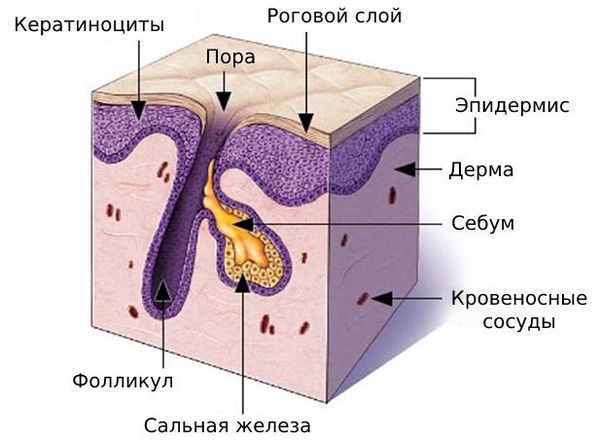
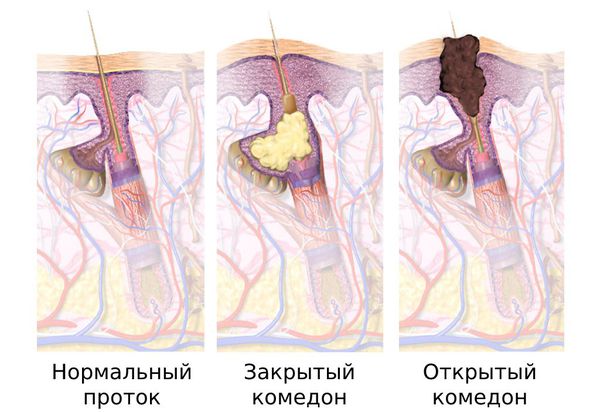
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.
Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой «пробки», которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.
Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.
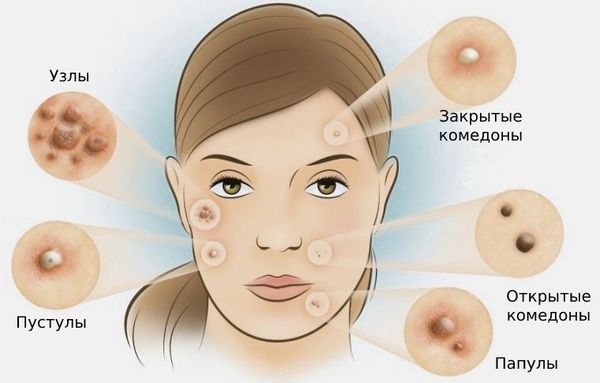
Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
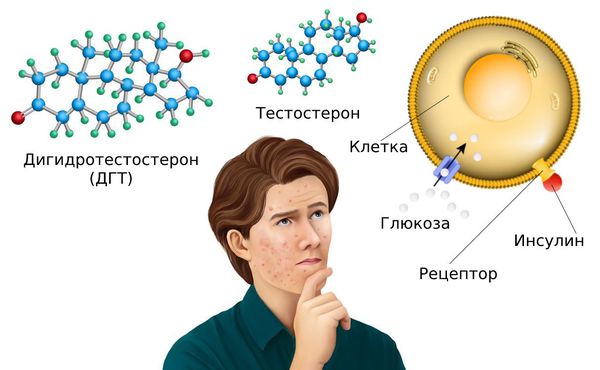
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу «ключ-замок», где «ключ» — это гормон, а «замок» — это андрогенный рецептор. Но «открыть замок» можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут «прорваться» на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .
Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.
Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.
Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.
Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .
Осложнения самолечения
Пациенты часто пытаются самостоятельно «выдавить» комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.
Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.
Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.
Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.
Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .
Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.
Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Меры профилактики появления комедонов:
- Во время домашнего ухода за кожей использовать подобранные врачом средства.
- Регулярно посещать косметолога, чтобы скорректировать процесс салоотделения и кератинизации.
- Нормализовать питание. Пища должна содержать питательные вещества, омега-3 жирные кислоты и клетчатку. Следует ограничить потребление рафинированных, сладких и мучных продуктов, исключить фастфуд, курение и алкоголь. Стоит реже употреблять продукты из цельного молока: сметану, мороженное и сливочное масло [11] .
- Научиться правильно выходить из стрессовых ситуаций: освоить медитацию, дыхательные техники для самоуспокоения, обратиться к психотерапевту.
- Каждый день пить необходимое количество воды в зависимости от веса, соблюдать режим сна-бодрствования.
- Избавиться от дефицитных состояний, устранить хроническое воспаление.
- Избегать повышенного ультрафиолетового облучения, наносить солнцезащитный крем за 30 минут до выхода на улицу.
- Не использовать средства, в состав которых входят комедогенные вещества, например оливковое, льняное и рафинированное кокосовое масло, лауриновую кислоту, изопропил миристат, каррагинан и др.
- Не выдавливать комедоны самостоятельно, чтобы избежать осложнений.
- Нормализовать гормональный фон — только после консультации с эндокринологом или гинекологом-эндокринологом.
- Наблюдаться у дерматолога или косметолога.
За дополнение статьи благодарим врача дерматолога-венеролога Ласеева Дениса Ивановича .
Источник