- Гемангиома у новорожденных – причины возникновения и лечение
- В чем заключается суть заболевания
- Основные услуги клиники доктора Завалишина:
- Классификация
- Особенности диагностики и лечения у детей
- Гемангиома у детей — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гемангиомы у детей
- Патогенез гемангиомы у детей
- Классификация и стадии развития гемангиомы у детей
- Осложнения гемангиомы у детей
- Диагностика гемангиомы у детей
- Лечение гемангиомы у детей
- Консервативное (неинвазивное) лечение
- Оперативное (инвазивное) лечение
- Устаревшие методы лечения
- Прогноз. Профилактика
Гемангиома у новорожденных – причины возникновения и лечение
Гемангиома у новорожденных. Что это за заболевание. Причины формирования патологии. Клинические проявления. Особенности диагностики и лечения новообразования.
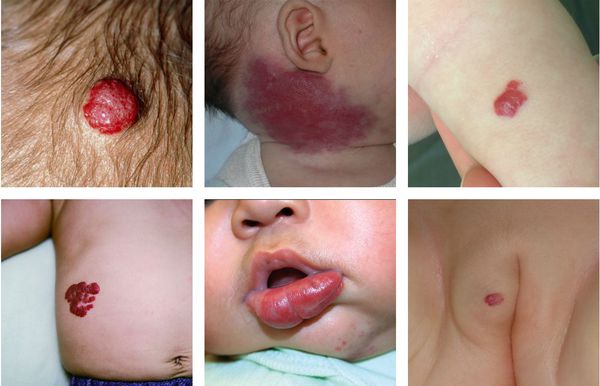
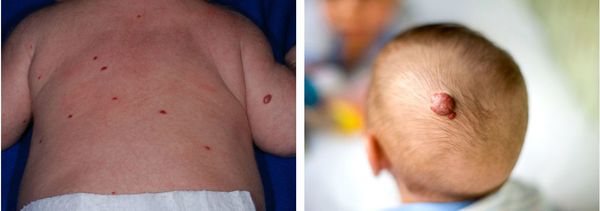
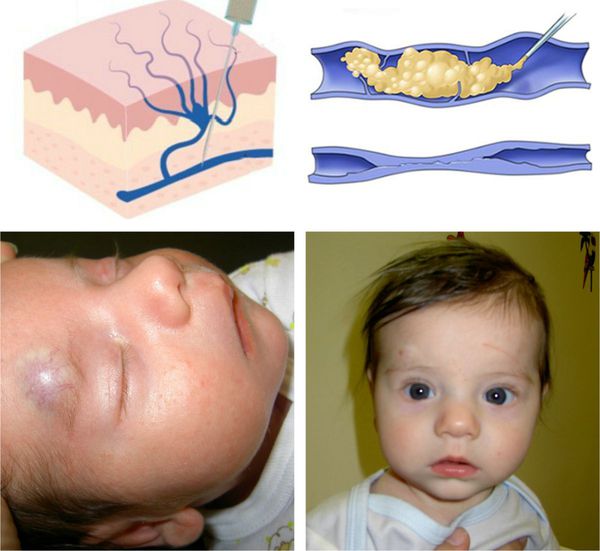
По статистике, ежегодно на каждых 100 000 младенцев приходится 14-17 больных детей. Гемангиома – это одно из наиболее частых патологических явлений, которые встречаются в этом периоде. В зоне риске находятся девочки, а также недоношенные, и дети, родившиеся с небольшим весом. Сосудистые аномалии могут быть представлены обширными клиническими проявлениями – от небольших пигментных изменений кожи, до огромных размером новообразований, поражающих конечности и даже внутренние органы ребенка, тем самым вызывая опасные для жизни состояния.
В чем заключается суть заболевания
Гемангиома – это доброкачественное сосудистое новообразование, формирование которого закладывается еще во время эмбриогенеза. Внешне представлено в виде плоского или возвышающегося над здоровой тканью пятна синюшного, красного или бардового цветов. Опухоль не имеет капсулы, а потому, разрастаясь, повреждает близлежащие ткани и органы. Характерным является быстрый, прогрессирующий рост и склонность к кровотечениям.
Наличие на коже более 3-г гемангиом может свидетельствовать об их наличии и на внутренних органах ребенка.
Факторы возникновения недуга малоизучены и до конца неизвестны. Вместе с тем, выделяют ряд причин, которые могли послужить предрасполагающим фактором к развитию болезни. К ним относятся:
Генетическая предрасположенность. По статистике у детей, родившихся в семье склонной к образованию сосудистых родинок, гораздо выше шанс формирования гемангиом.
Наличие в опухолевой ткани рецепторов эстрогена. Гормон выступает стимулятором роста.
Прием определенных групп медикаментозных препаратов матерью во время беременности.
Способствующими факторами также выступает неблагоприятная экологическая обстановка, перенесенные матерью во время беременности, инфекционные заболевания, многоплодная беременность.
Новообразование не склонно к малигнизации и при соблюдении всех рекомендации лечащего врача, при позитивной динамики патологии, примерно к 5-7 года полностью исчезает. Они не опасны и не приводят к развитию рака. В то же время крупные сосудистые разрастания могут привести к дисфункции органа или стать причиной неправильного развития организма в целом. Гемангиомы очень легко травмируются, а потому существует риск инфицирования ребенка через открытую рану. Они также способствуют снижению свертываемости крови.
Основные услуги клиники доктора Завалишина:
Классификация
В зависимости от гистологической структуры, патология подразделяется на:
Капиллярные. Внешний вид новообразований зависит от степени вовлечения в процесс дермы, глубины, диаметра и локализации поражения. Характерно проявление заболевания уже в первые месяцы жизни ребенка, а также полное излечение к 5-6 годам (примерно в 30% случаев).
Кавернозные. Представлены ограниченным подкожно-узловатым образованием с мягко-эластичной консистенцией. Основу составляют отдельные пещеры (каверны), заполненные кровью. Кожные покровы сверху редко изменены. По мере роста новообразования кожа приобретает сине-багровый оттенок.
По своей локализации все гемангиомы делятся на поверхностные и подкожные формы.
Особенности диагностики и лечения у детей
Обследование опухолевого разрастания включает в себя консультацию детского дерматолога и хирурга, рентгенографию пораженного участка, УЗИ, КТ, МРТ, ангиографию и исследование крови на свертываемость. Важны также показатели гемостаза.
С целью лечения гемангиомы проводят:
- электрофорез с хлористым кальцием;
- криотерапию;
- склерозирующая терапию;
- лучевую терапию;
- оперативное вмешательство.
В зависимости от степени поражения и формы гемангиомы, определяется тактика лечения. Первоначально за опухолью устанавливается строгий контроль, оценивается интенсивность роста, степень косметического дефекта и влияние на жизненно важные органы.
Использование в лечении электрофореза с хлористым кальцием позволяет бесследно удалить новообразование, не оставляя при этом на теле рубца. Лечение затягивается на длительное время.
Криотерапия проводится при помощи снега из углекислоты. Применение рационально при небольшом диаметре новообразований. Снег накладывается на пораженную область, захватывая при этом до 1 см здоровой ткани. Со временем формируется пузырь, покрытый струпом.
Склерозирующая терапия проводится с инъекционным применением 70% спирта и раствора хинина-уретана. После этого происходит процесс аналогичный криотерапии. Метод эффективен при локализации гемангиомы на слизистой рта или верхнем веке.
С целью лечению опухолей, локализующихся на внутренних органах ребенка, успешно применяют лучевую терапию. Но ввиду сильного воздействия на организм, метод имеет множество противопоказаний, в т.ч. и ограничение по возрасту – проводить терапию можно только детям старше 6-ти месяцев.
Быстро прогрессирующий рост опухоли – прямое показание к хирургическому вмешательству. Оперативное лечение проводится только в том случае, когда операция не повлечет за собой тяжелого косметического дефекта и не нарушит функцию внутренних органов.
Источник
Гемангиома у детей — симптомы и лечение
Что такое гемангиома у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Подшивалова О. А., детского хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
Младенческая гемангиома — это доброкачественная опухоль, возникающая в первые месяцы жизни ребёнка. Она состоит из самостоятельно инволюционирующих клеток, которые формируют кровеносные сосуды. Для неё характерны определённые фазы развития — пролиферация (рост), стабилизация и инволюция (обратное развитие).
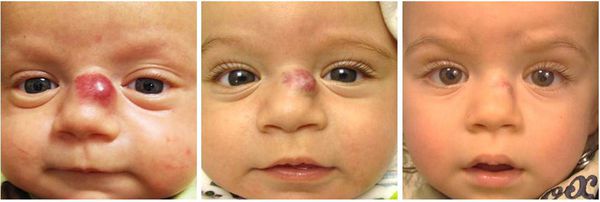
Хотя гемангиома проходит самостоятельно, в ряде случаев она может стать причиной артериального кровотечения и менее опасных осложнений, таких как косоглазие, язвы, разрушение хрящей в области век, носа, губ или ушных раковин. Иногда она может быть признаком других заболеваний, например синдромов PHACE или LUMBAR. А при расположении на видимом участке тела (например, на лице) гемангиома может значительно усложнить социализацию ребёнка в коллективе, что приведёт к психологическому дискомфорту, трудностям в общении со сверстниками и депрессии.
Именно поэтому не следует ждать, пока гемангиома пройдёт сама, а показать ребёнка специалисту. После осмотра врач подберёт оптимальный метод лечения, если оно необходимо, а при подозрении на сопутствующие заболевания назначит дополнительные методы исследования.
Гемангиомы, как правило, проявляются в первые дни или первые две недели жизни малыша (87,5 %), реже ребёнок сразу рождается с гемангиомой, или она появляется в возрасте 1-2 месяцев [29] . У девочек эти опухоли встречаются в три раза чаще, чем у мальчиков.
В большинстве случаев младенческие гемангиомы являются единичными образованиями, редко бывают множественными (гемангиоматоз). Эти опухоли могут располагаться в пределах кожного покрова на любом участке тела, чаще всего в области головы и шеи (80-83 %) [1] [24] . Очень редко они локализуются на внутренних органах: печени или гортани.
Наличие более 4-5 младенческих гемангиом на коже при отсутствии очагов в печени, селезёнки или других внутренних органах определяется как «доброкачественный неонатальный гемангиоматоз». Наличие таких очагов не только на коже, но и во внутренних органах (прежде всего в печени) определяется как «диффузный неонатальный гемангиоматоз».
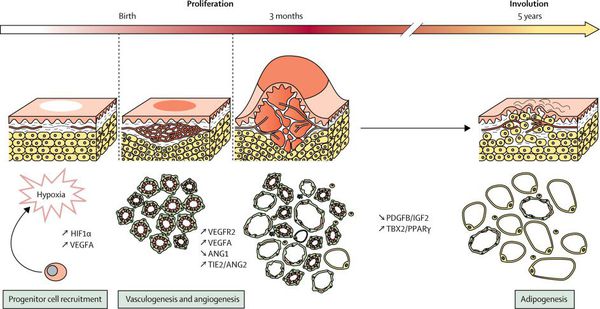
Согласно современной классификации Общества по изучению сосудистых аномалий (ISSVA), младенческую гемангиому относят к опухолям, так как она может расти асинхронно быстро (по отношению к росту организма) [2] . Но такая опухоль не является «истинной». По данным исследований, клетки гемангиомы имеют митотическую активность, т. е. достаточно быстро делятся, в результате чего их количество стремительно увеличивается. Пик роста гемангиом приходится на 2-3 месяца жизни ребёнка и может продолжаться до 6-9 месяцев (фаза пролиферации). Затем происходит стабилизация роста (фаза плато), которая сменяется периодом инволюции ткани опухоли (её обратным развитием), которая может занимать от нескольких месяцев до нескольких лет [1] [5] [7] .
К возможным провоцирующим факторам образования гемангиомы относят:
- перенесённые инфекционные заболевания в первом триместре беременности;
- повреждение плаценты в результате забора околоплодных вод или биопсии хориона (ворсистой оболочки вокруг плода);
- многоплодная беременность;
- предлежание плаценты;
- преэклампсия (предсудорожное состояние, сопровождающееся повышением артериального давления и уровня белка в моче);
- аномалии плаценты (ретроплацентарная гематома, инфаркт плаценты, расширенные сосудистые коммуникации);
- плацентарная гипоксия;
- использование матерью эритропоэтина или фертильных лекарств, а также другие факторы [1] .
По статистике, дети с младенческими гемангиомами чаще рождаются у первородящих молодых мам (до 30 лет).
Симптомы гемангиомы у детей
Младенческие гемангиомы не имеют инвазивного роста, то есть они никогда не прорастают в близлежащие органы и ткани (кости, мышцы, глаз, мозг и т. д.) . Эти сосудистые образования бывают разного размера — от 1 мм до обширных (сегментарных) опухолей.
Основной симптом заболевания — наличие сосудистого образования на коже. Если опухоль расположена на поверхности кожного покрова, то она будет красного цвета . Если гемангиома расположена под кожей, то цвет кожного покрова не меняется, иногда возможно синеватое окрашивание.
Некоторая часть младенческих гемангиом у детей обнаруживается при рождении в виде единичных сосудистых образований кожи или подкожно-жировой клетчатки. Но большинство гемангиом возникают вскоре после рождения, в основном в первые недели жизни ребёнка, растут, но со временем постепенно инволюционируют.
Патогенез гемангиомы у детей
Младенческая гемангиома возникает на 6-10 неделе беременности, когда происходит нарушение закладки тканей (сосудов). Существует около 10 теорий развития младенческих гемангиом: фиссуральная, неврологическая, травматическая, эмбриональная, гипоксическая и пр. Среди современных теорий можно выделить теорию циркулирующих эндотелиальных клеток-предшественников, плацентарную теорию (нарушение плаценты во время беременности) и др. Однако в настоящее время нет ни одной общепризнанной, подтверждённой теории, которая могла бы достоверно объяснить появление младенческих гемангиом.
Наиболее правдоподобной теорией развития младенческой гемангиомы можно считать влияние вирусного заболевания беременной женщины (возможно, вирусоносительство, контакт с вирусным больным) в период с 6 по 10 неделю беременности (в I триместре) [3] . В результате проникновения вируса в кровь беременной происходит повреждение плацентарного барьера, что приводит к миграции клеток плаценты в кожу плода. Данная теория позволяет объяснить, почему младенческая гемангиома располагается на различных участках кожи и появляется после рождения ребёнка. Как показали исследования, клетки младенческой гемангиомы иммуногистохимически идентичны клеткам плаценты. Предполагается, что патологические клеточные массы залегают в зонах с низким уровнем кровотока, активируются только после рождения ребёнка (в ходе гормонального всплеска) и начинают формировать патологическую кровеносную структуру.
Патогенез младенческой гемангиомы изучен не до конца, проводится дальнейшее изучение данного процесса. Есть теория клеточного происхождения из собственных внутренних эндотелиальных клеток-предшественников (endothelialprogenitorcells — EPCs) или ангиобластов плаценты. Также считается, что имеет значение воздействие внутренних (ангио- и васкулогенез) и внешних факторов (тканевая гипоксия и нарушения тканевого развития).
После возникновения младенческая гемангиома претерпевает ряд изменений, которые можно разделить на несколько этапов:
- фаза пролиферации (активный рост);
- фаза стабилизации (завершение активного роста);
- фаза инволюции (обратное развитие гемангиомы, сопровождающееся уменьшением её размеров).
Рост опухоли происходит за счёт быстрой клеточной пролиферации (разрастания) эндотелиальных клеток. Капиллярный эндотелий этих опухолей приобретает способность к неоангиогенезу (формированию новых кровеносных сосудов) в присутствии абиогенных факторов, которые секретируются клетками самой гемангиомы. К таким факторам относится фактор роста фибробластов (FGF-2, bFGF) и эндотелия сосудов (VEGF), коллагеназы IV типа, урокиназы и антигена пролиферации клеток.
Классификация и стадии развития гемангиомы у детей
По классификации Международного общества по изучению сосудистых аномалий (ISSVA) 2018 года заболевание относится к сосудистым опухолям. Оно делится на следующие виды:
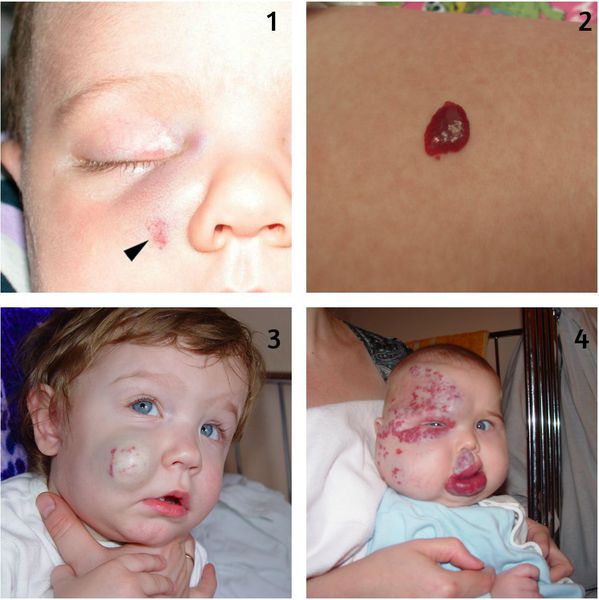
- поверхностные — патологическое разрастание сосудов только на поверхности кожи (рис. 1-2);
- глубокие — патологическое разрастание сосудов в толще кожи и подкожно-жировой клетчатке, без кожных проявлений (рис. 3);
- комбинированные — сочетание поверхностных и глубоких гемангиом (рис. 4).
Также младенческие гемангиомы разделяют п о объёму поражения кожи:
- очаговые — занимающие ограниченный участок на коже;
- многоочаговые — состоят из нескольких очаговых гемангиом ;
- сегментарные — обширные, захватывающие одну анатомическую зону.
Гемангиоматоз — это появление множественных небольших гемангиом (от 1-2 мм) . Количество образований при гемангиоматозе варьируется от 5 до 1000 элементов на коже и слизистых. Такие гемангиомы располагаются на поверхности кожи, но иногда встречается сочетание небольших поверхностных гемангиом с комбинированными.
Гемангиоматоз бывает двух видов:
- доброкачественный неонатальный гемангиоматоз;
- диффузный неонатальный гемангиоматоз, при котором гемангиомы есть не только на коже, но и в печени, селезёнке или кишечнике.
До настоящего времени по отношению к заболеванию используются устаревшие термины, такие как «кавернозная», «капиллярная», «утёсовидная» гемангиома, «клубничное врождённое пятно» и другие. Использование этих неверных терминов усложняет процесс диагностики и вносит определённую путаницу в общение между специалистами. Например, под термином «капиллярная гемангиома» может скрываться как младенческая гемангиома, так и капошиформная гемэндотелиома.
Гемангиома может быть одним из симптомов различных синдромов:
PHACE(s) — это синдром, при котором наличие сегментарной младенческой гемангиомы в области иннервации тройничного нерва сочетается с одной или более аномалиями: патологией задней черепной ямки, артериальной цереброваскулярной патологией, пороком сердца или магистральных сосудов, сердечной недостаточностью, глазными или эндокринными патологиями, расщелиной грудины или грыжей белой линии живота.
Данный синдром выявляется у 2,3 % детей с младенческими гемангиомами, в 90 % случаев болеют девочки. Чаще всего встречается цереброваскулярная аномалия (72 %). У 8 % детей отмечается инсульт во младенчестве [25] [26] .
LUMBAR — это синдром, характеризующийся сочетанием младенческой гемангиомы в области нижней половины туловища с изъязвлением, а также урогенитальными аномалиями, миелопатией, деформацией костей, аноректальными мальформациями или артериальными и почечными аномалиями. Встречается чаще у девочек (в 63 %). У 30 % пациентов имеется только одна сопутствующая аномалия. Риск появления язв достигает 70 % [27] .
Синдром Казабаха — Мерритта , известный также под названием синдрома гемангиомы с тромбоцитопенией , чаще всего проявляется наличием большого сосудистого образования (самое частое образование — капошиформная гемэндотелиома, но могут быть и другие образования), которое осложнено тромбоцитопенией, гемолитической анемией и коагулопатией. Все эти факторы приводят к тяжёлым трудно останавливаемым кровотечениям. У мальчиков и девочек синдром Казабаха — Мерритта встречается одинаково часто.
Осложнения гемангиомы у детей
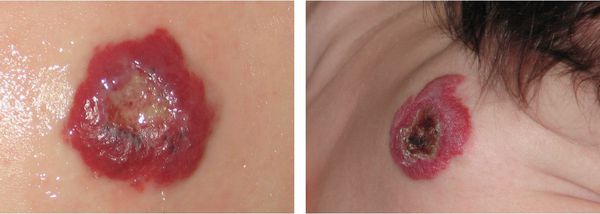
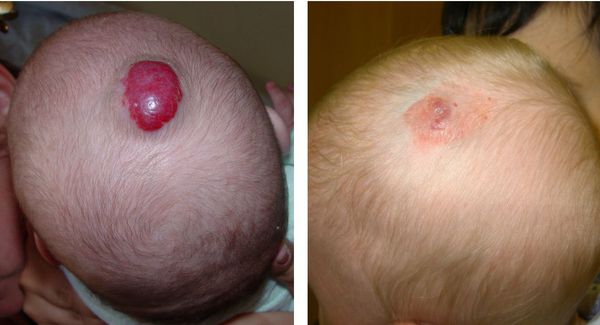
Самым частым осложнением во время пролиферации образования является изъязвление, которое возникает примерно в 16 % случаев комбинированных младенческих гемангиом. Чаще всего язвы возникают в области губ , зонах естественных складок и под подгузником, так как в этих местах постоянно влажная среда. Порой процесс изъязвления остановить сложно. Раны при этом глубокие и вяло гранулирующие. Гемангиомы заживают вторичным натяжением, с присоединением воспалительного процесса , образованием атрофического или гипертрофического рубца. При изъязвлении могут быть разрушены хрящи носа, ушей, возникает деформация губ, что приводит к появлению значительных косметических и функциональных нарушений [5] [7] [8]
Кровотечение из гемангиомы является вторым по частоте осложнением, которое возникает вследствие травмирования или на фоне появления раневого дефекта (изъязвления). Оно может быть обильным и трудно останавливаемым. В некоторых случаях не помогает даже гемостатическая губка.
Если опухоли располагаются в зонах сложной анатомической локализации, то при быстром росте они могут нарушить работу близлежащего органа:
- локализация в параорбитальной области может привести к снижению остроты зрения, появлению амблиопии , косоглазию и птозу века;
- локализация в области слизистой губ и языка нарушает процесс пищеварения, так как ребёнок из-за открытой раны отказывается от еды и не набирает вес;
- локализация в области век, ушей и носа может привести к разрушению соответствующих хрящей.
У детей с обширными младенческими гемангиомами и большим артериовенозным шунтированием (сбросом) может возникнуть застойная сердечная недостаточность. При обширных младенческих гемангиомах, расположенных в области лица, может возникнуть гипотиреоидизм (недостаточная функция щитовидной железы, сопровождающаяся снижением выработки гормонов).
Диагностика гемангиомы у детей
Для постановки диагноза «младенческая гемангиома» достаточно проведения специалистом грамотного осмотра и ультразвукового исследования (УЗИ).
При осмотре тщательно собирается анамнез (уточняются сроки появления гемангиомы и динамика изменений), визуально оценивается поверхность поражения. Пальпаторно можно определить локальную гипертермию (повышение температуры) . Все перечисленные методы исследования являются субъективными и не позволяют определить истинный размер сосудистой опухоли и её взаимоотношение с окружающими тканями. Более точную структурную характеристику образования дают инструментальные методы исследования.
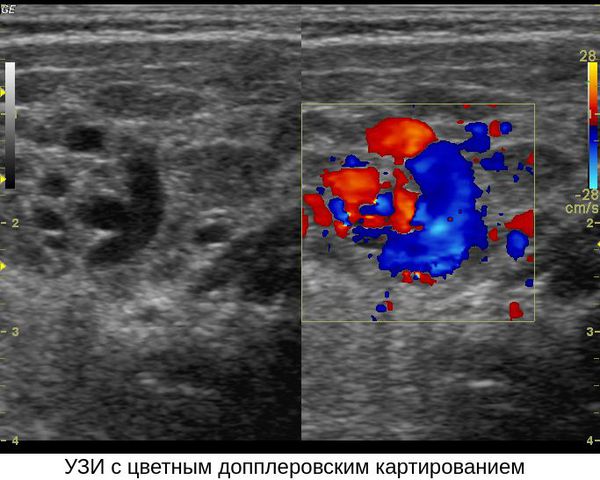
Для уточнения размеров и объёма гемангиомы применяется ультразвуковое исследование сосудистой опухоли с одновременной допплерографией сосудов, питающих ткани опухоли и входящих в её состав. Данный метод достаточно информативен и неинвазивен (не повреждает кожу). М ладенческие гемангиомы могут быть различными по плотности структурами с различным типом кровоснабжения [30] . Для определения тактики лечения не столь важно знать потоковые характеристики, сколько толщину самой опухоли.
Если после осмотра и УЗИ возникают затруднения при постановке диагноза, рекомендуется выполнять биопсию опухоли с проведением иммуногистохимического исследования для определения реакции GLUT-1 — специфического маркера для младенческой гемангиомы [31] . Но следует учитывать, что данная процедура является инвазивной и её не следует выполнять рутинно.
Также для подтверждения диагноза возможно выполнение магнитно-резонансной томографии (МРТ), иногда с внутривенным контрастированием. Но поскольку данный метод требует проведения наркоза, его также не следует использовать рутинно для диагностики младенческой гемангиомы.
Проведение компьютерной томографии (КТ) и ангиографии для диагностики младенческой гемангиомы является избыточным, поскольку КТ связано с высокой лучевой нагрузкой. Кроме того, для проведения КТ нужно выполнить внутривенное контрастирование. Маленьким детям КТ также проводится под наркозом.
Лечение гемангиомы у детей
В настоящее время есть различные способы лечения младенческих гемангиом. Многие из них уже утратили своё значение, другие успешно используются и в настоящее время. Основной вектор лечения — активное наблюдение или проведение того или иного вида терапии уже с момента установки диагноза.
При выборе тактики лечения следует руководствоваться несколькими факторами:
- возраст ребёнка (ч ем младше пациент, тем выше риск дальнейшего роста гемангиомы ) ;
- вид гемангиомы и её локализация;
- наличие осложнений;
- желание родителей проводить ту или иную терапию;
- опыт доктора [24] .
Чтобы помочь врачам определиться с тактикой лечения младенческой гемангиомы, российские хирурги Д. А. Сафин и Д. В. Романов предложили специальную оценочную шкалу. С её помощью можно оценить необходимость проведения медикаментозного лечения бета-адреноблокаторами. В данной шкале учитывается как возраст ребёнка и локализация гемангиомы, так и её размер, количество и толщина (наличие патологического объёма) [28] .
Оценочная шкала для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами
Врач проводит осмотр пациента, оценивает указанные критерии и суммирует баллы. При наборе от 9 до 14 баллов показано системное медикаментозное лечение, а при наборе от 4 до 8 баллов медикаментозная терапия не требуется.
Во время оценки расположения гемангиомы необходимо учитывать не только косметический дефект, но и риск появления различных осложнений. К таким «критическим зонам» относятся область ушей, носа, губ и век (орбиты глаза). Например, при разрушении хряща уха возникнет стойкая деформация ушной раковины, для коррекции которой потребуется пластическая операция. При расположении младенческих гемангиом в области промежности и ягодиц часто появляются изъязвления, которые трудно заживают, поэтому такая локализация также является критической.
Большой размер опухоли указывает на активный процесс пролиферации, что сопровождается риском дальнейшего роста гемангиомы и высокой вероятностью появления различных осложнений.
В тактике лечения младенческой гемангиомы также необходимо учитывать наличие глубокого (подкожного) компонента опухоли. Он не поддаётся местному лечению и воздействию лазера, что приводит к прогрессии опухоли в глубоких слоях подкожно-жирового слоя. Поэтому в данном случае рекомендуется прибегать к медикаментозной терапии.
Чем больше количество гемангиом на коже, тем сложнее проводить местную терапию. Наличие более пяти сосудистых опухолей существенно повышает риск появления гемангиомы во внутренних органах (диффузного неонатального гемангиоматоза).
Все методы лечения младенческих гемангиом условно можно разделить на две категории:
- Консервативное (неинвазивное) лечение: оральный приём лекарства, примочки, выжидательная тактика (лечение временем) и лазерное лечение.
- Оперативное (инвазивное) лечение: уколы (склерозирование) или операция (удаление гемангиомы).
Консервативное (неинвазивное) лечение
Данное лечение широко практиковалось до появления бета-адреноблокаторов. Сейчас к данному методу также можно прибегать, но необходимо учитывать: чем младше ребенок, тем выше риск роста опухоли. Выжидательная тактика требует частых и систематических контрольных осмотров для определения возможного роста гемангиомы.
Медикаментозное лечение
Бета-адреноблокаторы. В 2008 году французский дерматолог Лате-Лабрез (C. Leaute-Labreze) открыла действие пропранолола на младенческие гемангиомы. С этого периода начался «золотой век» бета-адреноблокаторов в терапии младенческих гемангиом. Учитывая низкий риск побочных эффектов и высокую эффективность лечения, они стали «первой линией» лечения данной болезни.
До настоящего времени неизвестен точный механизм действия бета-адреноблокаторов. Предположительно, он включает сужение сосудов, подавление VEGF-A (фактора роста эндотелия сосудов), стимуляцию апоптоза (естественного «разбора» патологических тканей). Исследования выявили наличие β2-адренергических рецепторов и VEGF-A в капиллярах разрастающейся младенческой гемангиомы, которые уменьшаются при подавлении β2-адренергических рецепторов.
Бета-адреноблокаторы могут использоваться местно в виде примочек или системно — введение лекарства внутрь. Для местного лечения используются глазные капли или глазной гель на основе тимолола . Для системной терапии применяются препараты Пропранолол или Атенолол . Каждый из них имеет свои особенности в дозировке, кратности приёма и риск развития побочных эффектов.
Сравнение фармакологической активности препаратов Пропранолол и Атенолол.
Стероидные гормоны — о дин из самых старых способов медикаментозного лечения младенческих гемангиом. Данный метод используется с 1960 года по настоящее время и является «второй линией» терапии. До 2008 года он был основным способом лечения гемангиом, особенно при активном росте опухоли.
Механизм влияния глюкокортикостероидов на младенческую гемангиому до сих пор до конца не ясен. Однако известно, что стероидные гормоны оказывают влияние на адипогенез, угнетают образование новых сосудов и снижают выработку проангиогенных белков (VEGF-A и пр.).
Стероидные гормоны в таблетках можно применять в виде системного медикаментозного лечения. У читывая высокий риск побочных эффектов глюкокортикостероидов и появление бета-адреноблокаторов, данный метод стал применяться гораздо реже. Основные показания к его назначению — осложнённые гемангиомы и невосприимчивость образования к лечению бета-адреноблокаторами. Средний курс лечения — от 4 до 12 недель (максимальная доза). Иногда терапия стероидными гормонами может продолжаться до 9-12 месяцев жизни ребёнка.
Также возможно введение глюкокортикоидов внутрь опухоли. Обычно для такого лечения используются инъекции Триамцинолона или смесь Триамцинолона и Бетаметазона . Как правило, такое лечение назначается для маленьких объёмных образований.
Цитостатики (Цитоксан, Винбластин и Авастин), как утверждают зарубежные авторы, способствуют прекращению деления опухолевых клеток в метафазе. Однако в России этот метод не нашёл применения, так как Цитоксан действует на рост чувствительных, быстро пролиферирующих клеток, тем самым угнетая эритроцитарный росток крови и развитие яйцеклетки. Также существует мнение, что после применения Цитоксана возникает риск развития вторичной злокачественной опухоли — ангиосаркомы.
Винкристин — это цитостатический препарат, алкалоид растения розовый барвинок (Vincarosea). Он вызывает апоптоз (регулируемый процесс клеточной гибели) эндотелиальных клеток, уменьшает выработку их факторов роста. Как правило, лечение Винкристином проводится при сосудистой патологии, которая не является истинной младенческой гемангиомой, а сопряжена с капошиформной гемэндотелиомой или пучковой ангиомой с синдромом Казабаха — Мерритта. Лекарство вводится еженедельно через центральный катетер.
Данный метод лечения может быть полезен при отсутствии эффекта терапии стероидными гормонами. Его назначение проводится при непосредственном участии онкологов. К побочным действиям препарата относятся раздражение кожи и появление сыпи, нейротоксичность, запоры, параличи черепных нервов, боль в костях, алопеция, мышечная слабость. Как правило, побочные эффекты кратковременны.
Интерфероны (Интерферон-альфа-2а, Интерферон-альфа-2b и Имиквимод — 5% мазь Алдара) стимулируют секрецию интерферонов, которые подавляют факторы роста эндотелия и фибробластов, а также способствуют некрозу опухоли. Они применяются при неэффективности стероидной терапии. Действие этих препаратов заметно только после четырёх месяцев применения.
Поскольку интерфероны вызывают массу осложнений (анемию, нейтропению, гипотиреоидизм, лихорадку, нейроплегию), их применение при лечении детей младшего возраста не оправданно.
Лазерная коррекция
Для лечения сосудистой патологии используются лазеры с длиной волны 532 и 585 нм, реже 1064 нм. Данные лазеры не повреждают кожный покров, поэтому относится к консервативному лечению.
Работа лазеров основана на теории селективного фототермолиза, которая была описана в 1980 году. Лазерное излучение имеет постоянную длину волны, но поглощается тканями по-разному. Это объясняется наличием в коже хромофоров (воды, меланина и гемоглобина). Результатом такого поглощения энергии является нагревание ткани. Например, длина волны 532 и 585 нм лучше всего поглощается оксигемоглобином, за счёт чего происходит изолированное нагревание сосуда, приводящее к повреждению его эндотелия без вреда для окружающих тканей. В результате происходит закрытие сосуда.
После лазерной обработки не остаются шрамы и рубцы.
Оперативное (инвазивное) лечение
Склерозирование гемангиомы
Данный метод можно использовать при небольших поверхностных образованиях. Для склеивания сосудов опухоли внутрь них вводится специальный препарат, который повреждает эндотелий патологических капилляров и стимулирует образование тромба. В итоге формируется фиброзный подкожный рубец [4] [5] [7] [16] .
Данный метод требует этапности — проведения курса лечения через определённые временные интервалы, например, выполнение склеротерапии раз в 1-1,5 месяца. Это связано с быстрым кровотоком в гемангиоме, который сокращает время воздействия склерозанта на эндотелий, тем самым снижая его эффект .
Предлагаемые склерозанты, например, Этоксисклерол и Фибро-вейн , предназначены для склерозирования вен нижних конечностей. Обязательным условием их применения является введение препарата в кровеносное русло. Они могут вызывать нарушение микроциркуляции вокруг гемангиомы вплоть до некроза опухоли, что приведёт к грубым рубцовым изменениям. Спирт также не следует использовать для склерозирования сосудистых образований. Он хоть и обладает выраженным склерозирующим эффектом, но часто его применение сопровождается появление побочных эффектов.
Криодеструкция (удаление жидким азотом)
Разрушить очаг опухоли можно благодаря жидкому азоту температурой −195,6 °C. Он представляет собой жидкость без цвета и запаха, которая стерильна, нетоксична, инертна по отношению к биологическим тканям и не воспламенима. Во время прижигания гемангиомы жидким азотом чётко отграничивается очаг опухоли, который к 21-30 дню после криовоздействия замещается органотипическим регенератом.
Остановить рост и полностью устранить обширные и глубокие гемангиомы, имеющие обильное кровообращение, при помощи криодеструкции невозможно. О бычно она не приносит желаемого результата, так как оставляет косметические дефекты, а во многих случаях приводит к активизации роста гемангиомы. Поэтому данный метод лучше использовать при лечении локальных необширных гемангиом [5] [8] [21] .
Хирургический метод лечения
Радикальность хирургического лечения гемангиом заключается в полном удалении всех поражённых опухолью тканей. Ранее считалось, что хирургическое удаление образование опасно осложнениями: обильным кровотечением во время операции и повреждением вовлечённых в опухоль нервов, лимфоузлов, крупных артериальных и венозных стволов. Сейчас же с возникновением современных методов исследования появилась возможность одномоментного удаления сосудистой опухоли в пределах здоровых тканей, не затрагивая при этом важные анатомические структуры [5] [7] [8] .
Хирургическому удалению подлежат не все гемангиомы: его следует использовать только при наличии жизнеугрожающих состояний, например, при кровотечении или при перекрытии дыхательных путей, но чаще всего к нему прибегают на завершающей стадии инволюции, когда кровотока в гемангиоме уже почти нет — чаще всего в 4-5 лет.
Объём операции определяется возможностью выполнить её без необратимого косметического дефекта, образования грубого рубца и риска нарушения функции близлежащих органов. В связи с этим хирургическое лечение имеет свои противопоказания [5] [7] [8] [21] .
Устаревшие методы лечения
Лучевая терапия (БФРТ)
Суть данного метода заключается в облучении участка кожи рентгеновскими лучами с небольшого расстояния. Такое излучение поглощается преимущественно в поверхностных тканях и эффективно только при младенческих гемангиомах, расположенных исключительно на поверхности кожи.
В результате рентгенотерапии в гемангиоме формируются «рубцы», а на поверхности кожи — телеангиоэктазии ( сосудистые звездочки ). В итоге для получения хорошего косметического результата в дальнейшем требуется либо пластическая операция, либо лазерная обработка области проведения близкофокусной терапии [7] [10] .
Прогноз. Профилактика
Прогноз младенческой гемангиомы зачастую благоприятный , в большинстве случаев она является косметическим дефектом, в очень редких случаях может представлять угрозу для жизни (при обильном кровотечении или при перекрытии дыхательных путей), вызывать нарушение работы некоторых органов (например, вызывать амблиопию) или стойкую деформацию (при разрушении хрящей).
У данного заболевания нет мер профилактики, но существуют некоторые ограничения, которые позволят сдерживать рост доброкачественной сосудистой опухоли. Например, не стоит стимулировать кровоток в области гемангиомы массажем или физиотерапией, так как это может спровоцировать рост опухоли. Также стоит ограничить воздействие ультрафиолета на область гемангиомы [5] [8] .
Детям с младенческими гемангиомами медотвод от проведения вакцинации не даётся. Такие пациенты должны получать прививки согласно национальному календарю. До настоящего времени нет доказательств влияния вакцины на рост гемангиомы.
Источник