- Мышцы хотят в отпуск: всё о гипертонусе лица
- [Не]достижимый идеал
- Напряжение зашкаливает
- У меня гипертонус мышц лица: что делать?
- Гипертонус мышц спины: классификация, диагностика, лечение и профилактика
- Повышенный мышечный тонус спины – что это?
- Этиология
- Методы обследования
- Методы лечения
- Профилактика заболевания
- Мышечно-тонический синдром
- Диагностика
- Лечение
Мышцы хотят в отпуск: всё о гипертонусе лица

С симптомами напряжения мышц тела знакомы многие. Слишком долго сидели за смартфоном или монитором — зажатые мышцы спины и шеи намекают, что неплохо бы размяться. Решили «прогуляться» на последний этаж или совершить первую за сезон пробежку — мышцы ног сразу дали о себе знать.
А если мы скажем, что прямо сейчас, когда вы спокойно читаете статью, мышцы на вашем лице тоже борются с напряжением. Борются — и никак не могут победить. Удивлены?
[Не]достижимый идеал
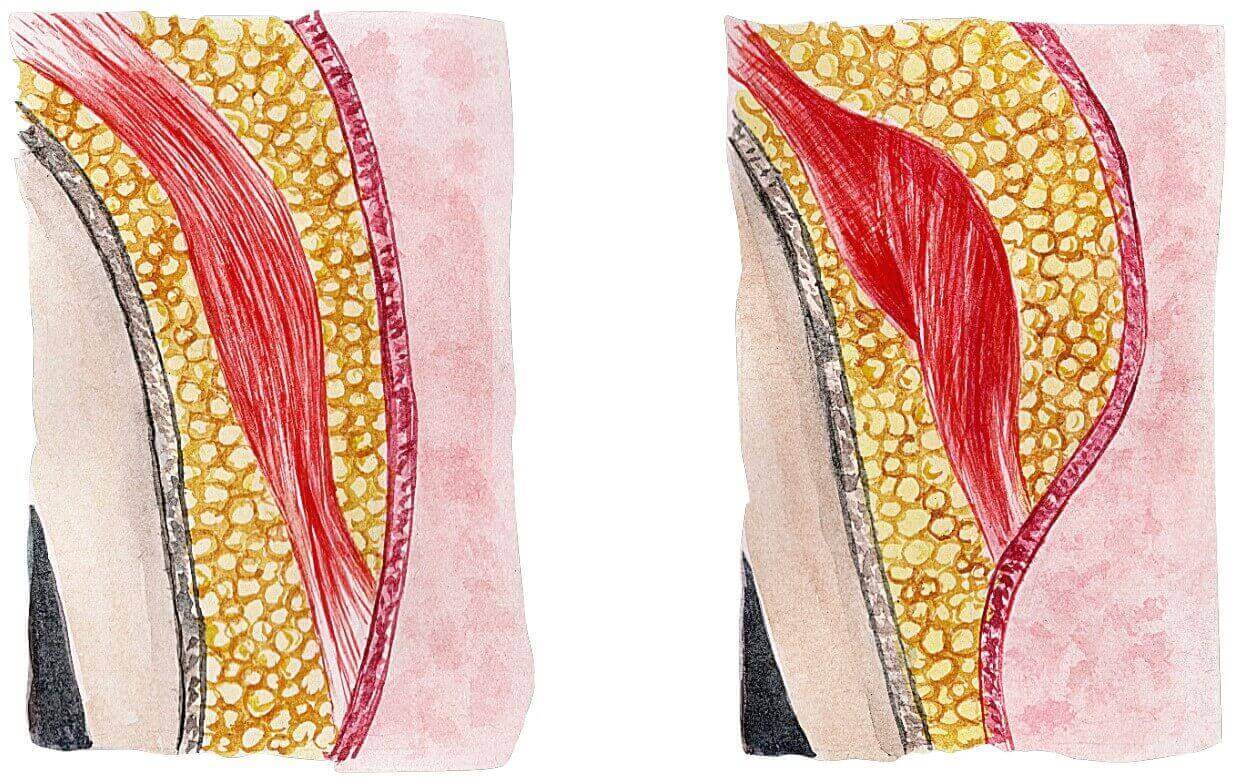
В идеале мышечное волокно должно работать, как пружина: сжиматься, когда нервные окончания командуют «давай!», а потом расслабляться и возвращаться в исходное положение.
Но гипертонус мышц меняет всё! Мышцы-пружины сокращаются или растягиваются — да так и остаются в напряжённом состоянии. Самостоятельно им уже не расслабиться.
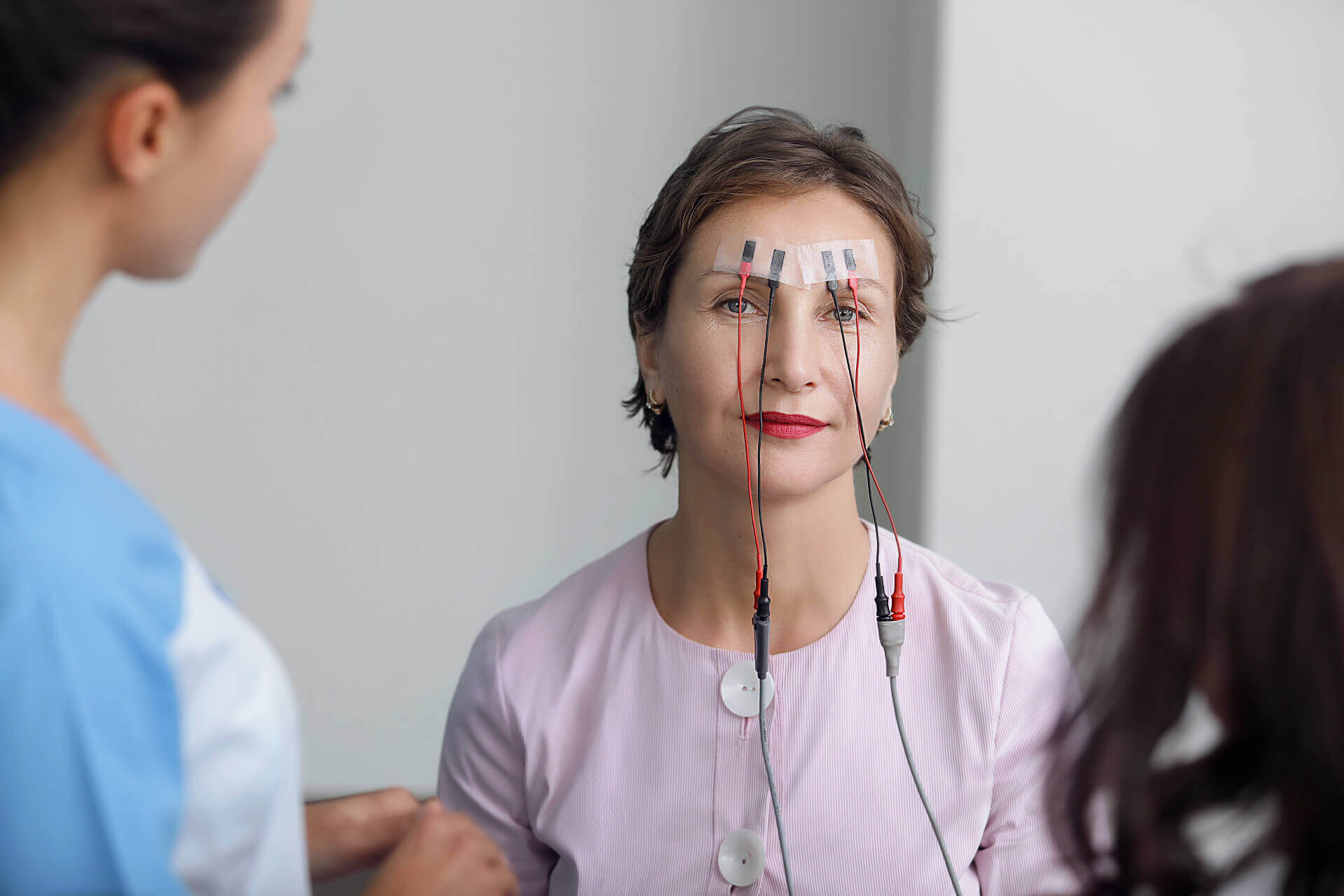
Гипертонус мышц лица — главная причина мимических морщин и заломов, отёков, впавших щёк, потери пропорций. Его можно измерить с помощью специальной аппаратуры — электромиографа. А можно определить по внешнему виду и субъективным ощущениям. Частые признаки гипертонуса — онемение лица на морозе, скрежет зубами, резкая мимика, измождённый, уставший вид, постоянно сдвинутые на переносицу брови.
Напряжённые мышцы сами себя загоняют в ловушку: они пережимают кровеносные сосуды, кровь с кислородом и питательными веществами перестаёт поступать к мышечному волокну — и мышцы просто-напросто атрофируются.
Напряжение зашкаливает
Сотрудники школы омоложения «Ревитоника» во главе с Анастасией Дубинской 3 года изучали тонус лицевых мышц у 151 женщины от 36 до 50 лет на базе Лаборатории медицинской психологии Московского научно-практического центра медицинской реабилитации, восстановительной и спортивной медицины Департамента здравоохранения. Они проводили исследование самых эмоционально-чувствительных лицевых мышц: мышцы, сморщивающей бровь, жевательной мышцы, мышцы, опускающей угол рта, и носовой мышцы.
И результаты неутешительны: если рассматривать эти мышцы по отдельности, каждая из них напряжена у 3 из 4 женщин (а в процентном соотношении даже чаще!). И это минимум: у многих женщин спазмированы сразу несколько мышц.
Как узнать, входите вы в это несчастливое число? В лекции «Топ-10 причин гипертонуса мышц» на YouTube-канале Ревитоники Анастасия Дубинская предлагает пройти 2 быстрых и простых теста, которые помогут определить наличие гипертонуса лица.
У меня гипертонус мышц лица: что делать?
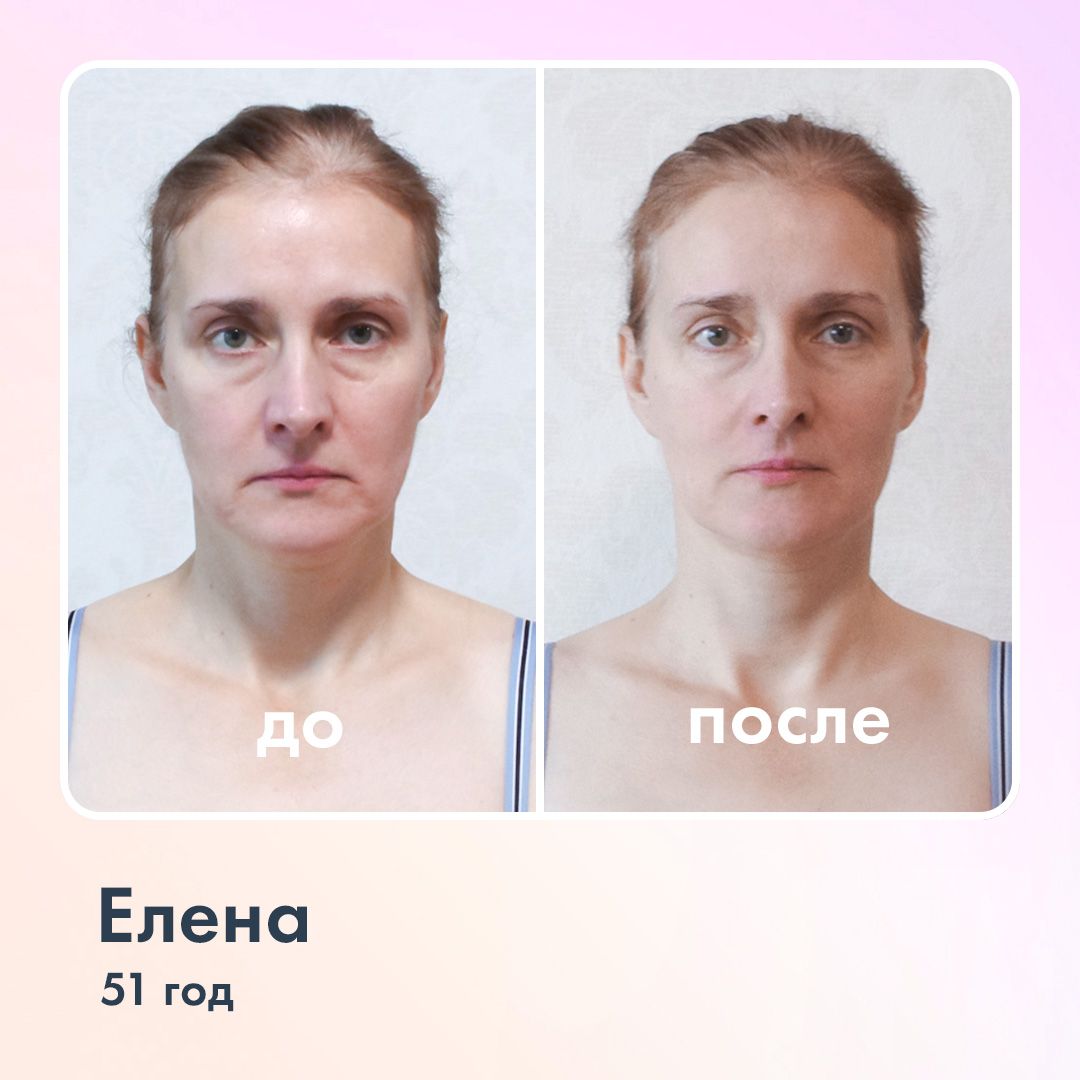
Расслаблять. Самое доступное и эффективное решение — самомассаж лицевых мышц, направленный на снижение мышечного тонуса. Проведённое сотрудниками Ревитоники исследование доказало, что всего за 2,5 месяца регулярного самомассажа лица и гимнастики для шеи гипертонус снижается на 22–55%. А значит, время действовать!
На нашем YouTube-канале мы часто публикуем полезные приёмы для лица и шеи. Смотрите, запоминайте — и применяйте!
Источник
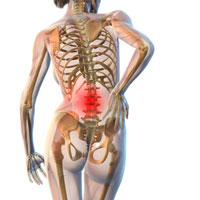
Гипертонус мышц спины: классификация, диагностика, лечение и профилактика
Эта патология встречается у всех возрастных групп населения, в том числе и у детей. Что является причиной этого недуга, как с ним бороться и что делать, чтобы предотвратить возникновение данного заболевания. Разберём в нашей статье.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
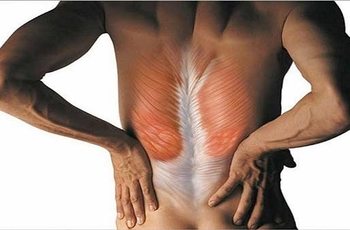
Данное состояние проявляется в виде постоянной напряженности мышц спины. Преимущественно возникают скованность и боль в спине. Помимо этих симптомов, у больных появляются непроизвольные судорожные сокращения мышечной ткани, сопровождающиеся ноющей болью, что приводит к затруднению движений.
Повышенный мышечный тонус спины – что это?
При появлении симптомов этой болезни не стоит заниматься самостоятельным лечением и постановкой диагноза. Нужно как можно скорее обратиться за квалифицированной медицинской помощью. При правильном и своевременном назначенном лечении прогноз благоприятный.
Данный процесс является обратимым, поэтому поддаётся излечиванию. Однако если длительное время игнорировать возникшее состояние и не начинать лечение, это может привести к нарушению кровотока, поступающему к мышечным волокнам, и образованию в этом участке уплотнения, определяющееся при пальпации.
Чтобы назначить необходимую терапию, важно определить причину, которая привела к повышенному тонусу мышц спины даже в расслабленном состоянии.
Этиология
Различают два фактора, вызывающие это состояние:
К физиологическим причинам можно отнести избыточные физические нагрузки и продолжительное нахождение тела в неудобном или в одном и том же положении. К возникновению патологии могут привести ушибы и травмы, функциональное изменение привычного положения тела, душевные переживания и нервные напряжения. Заболевания, сопровождающиеся резко выраженным болевым синдромом, также могут спровоцировать появление напряженности мышц. К ним относят менингит, гипоксию, инсульт и другие.
Патологические факторы основываются, как правило, на недугах, связанных с нарушением в сосудистой системе или с неврологией, а именно:
- Детский церебральный паралич;
- Эпилепсия;
- Болезнь Паркинсона, рассеянный склероз;
- Инсульт;
- Новообразования головного и спинного мозга;
- Кривошея;
- Радикулит, артроз.
В зависимости от пораженного участка, различают два вида этого патологического состояния:
- Экстрапирамидный (ригидный) – сопровождается напряжением сразу всех мышечных групп. Проявляется при различных болезнях головного и спинного мозга.
- Пирамидный (спастический) – сопровождается периодическим напряжением отдельных групп мышц спины. Возникает при поражении нейронных цепочек в пирамидной системе. К основным симптомам сюда относят нарушение речи и скованность движений.
Для определения причины заболевания необходимо провести тщательное и полное обследование, назначенное специалистом, так как гипертонус спинных мышц является одним из симптомов серьезной патологии – повреждение головного мозга. Процесс установления диагноза имеет большое значение в дальнейшем назначении лечения.
Методы обследования
Обследование больного поможет правильно установить источник болезни и вовремя устранить его.
Для начала врач выявляет жалобы, проводит сбор информации, касаемо жизни пациента и заболеваний. Затем проводит осмотр больного, а, благодаря пальпаторному методу исследования, определяет напряжение мышечных волокон, при прощупывании которых возникает боль.
Процесс установления диагноза формируется на основании объективных данных и на лабораторных методах исследования, назначенных доктором:
- Уровень содержания Mg, Ca, K, Cl, Fe, Na, P в крови определят с помощью биохимического и общего анализа крови.
- Скорость перемещения возбуждения по нервному волокну определит электромиография.
- Чёткую визуализацию структур мышц спины и мозга определит МРТ и КТ.
- Редко необходима биопсия мышц и консультация узких специалистов.
Методы лечения
Продолжительность и методы подобранного лечения зависят от вида и этиологии заболевания. Назначенная терапия имеет комплексный характер, то есть используют несколько методов одновременно. Ко всему прочему учитывается наличие патологического процесса, препятствующего применению такого лечения у больного.
Сперва назначаются медикаменты в таблетках, либо в растворах для инъекций, с целью купирования ноющей боли и предотвращения нарушения нервной системы. К этим препаратам относят мышечные релаксанты и антипсихотики. Данные лекарственные препараты следует принимать в строго указанной дозировке и продолжительности, не прекращая их прием при улучшении состояния. Рекомендованные врачом витамины, питание и ЗОЖ поспособствуют скорейшему выздоровлению.
Занятия лечебной физической культурой – следующий этап лечения. Выполнение набора несложных упражнений поможет восстановить кровоток и подвижность в мышцах.
Наклоны, растяжка и сгибание корпуса, занятия с фитболом – помогают укрепить верхний отдел опорно-двигательной системы в общем. Упражнения стоит делать по графику, но не рекомендуется перенапрягаться физически.
Для облегчения самочувствия пациента дополнительно используют:
- Занятия плаванием.
- Лечебный расслабляющий массаж.
- Аппликации парафином.
- Физиопроцедуры с миорелаксантами.
- Бани и сауны (только после острого периода).
Предотвратить возникновении повышенного мышечного тонуса вполне возможно. Следует предпринимать профилактические меры.
Профилактика заболевания
К основным мерам предупреждения болезни относят:
- ЗОЖ – соблюдать правильный режим бодрствования и сна.
- Исключить физическое переутомление.
- Избегать душевные переживания и волнения.
- Периодически проходить курсы профилактического массажа.
- Прислушиваться к своему организму и при появлении тревожных симптомов обращаться к специалистам.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
Мышечно-тонический синдром
Мышечно-тонический синдром — частое проявление остеохондроза позвоночника. Подчас боли в позвоночнике связаны не с грыжей диска или протрузией, а именно с мышечно-тоническим синдромом. Мышечно-тонический синдром – болезненный мышечный спазм, возникающий рефлекторно, и, как правило, при дегенеративных заболеваниях позвоночника, что связано с раздражением нерва иннервирующего внешнюю часть фиброзной капсулы межпозвонкового нерва (нерв Люшка) Кроме того, мышечно-тонический синдром может возникать из-за избыточной нагрузки на спину или длительной статической нагрузки (нарушение осанки и позы). Мышцы при длительной статической нагрузке находятся в постоянном напряжении, что приводит к нарушению венозного оттока и формированию отеков тканей, окружающих мышцы. Отек является следствием мышечного спазма. Плотные напряженные мышцы оказывают воздействие на нервные рецепторы и сосуды в самих мышцах, что приводит к развитию стойкого болевого синдрома. Боль в свою очередь рефлекторным путем вызывает увеличение мышечного спазма и, таким образом, еще больше ограничивает объем движений. Формируется замкнутый круг – спазм – отек тканей – болевые проявления – спазм. Но иногда мышечный спазм рефлекторного характера является защитной реакцией организма на внешнее воздействие на кости скелета (защита нервов, сосудов и внутренних органов) при различных заболеваниях. Но длительный мышечный спазм из защитной реакции превращается в патологический, и поэтому необходимо снять это состояние, так как длительный спазм может привести к изменениям в мышцах и нарушению их функций. Для мышечно-тонического синдрома характерно напряжение мышцы, уплотнение и укорочение и как следствие сокращение объема движений в опорных структурах. Повышенный тонус мышц может быть локальным с вовлечением участка мышцы и диффузным (тонус всей мышцы). Кроме того, бывает и региональный и генерализованный – спазм мышц как сгибателей, так и разгибателей. Интенсивность повышенного тонуса может быть как умеренной, так и выраженной. При умеренном гипертонусе отмечается болезненность мышцы при пальпации и отмечается наличие уплотнений в мышце. При выраженном гипертонусе вся мышца становится очень плотной, болезненной, а массаж или тепло только усиливают боль. Различают осложненный и неосложненный гипертонус мышц. При неосложненном тонусе боль локализуется только в мышце, а при осложненном боль может иррадиировать в соседние области. Механизм болей при осложненном гипертонусе связан с ишемическими проявлениями в спазмированной мышце (нарушение микроциркуляции, компрессия сосудисто-нервных образований). Нередко при мышечно-тоническом синдроме происходит формирование триггерных точек, которые являются признаком образования миофасциального болевого синдрома. Наиболее распространенными мышечно-тоническими синдромами являются следующие синдромы:
- Синдром передней лестничной мышцы. Этот синдром обусловлен повышенным тонусом этой мышцы. При гипертонусе этой мышцы возникают условия для формирования туннельного синдрома (между первым ребром и лестничной мышцей) с раздражением сосудисто-нервного пучка с нарушением по проводниковому типу в зоне иннервации локтевого нерва. При повороте и разгибании головы болезненные проявления усиливаются. Как правило, синдром встречается с одной стороны.
- Синдром нижней косой мышцы головы. Для этого синдрома характерны боли в затылке на стороне спазмированной мышцы и их усиление при повороте головы. Нередко этот синдром сопровождается ирритацией затылочного нерва и спазмом вертебральной артерии.
- Синдром передней стенки грудной клетки. Болевые проявления при этом синдроме симулируют картину стенокардии, но в отличие от истинной кардиалгии не бывает изменений на ЭКГ. Кроме того для этого синдрома характерно уменьшение болей при движении. Диагностика этого синдрома достаточно затруднительна и возможна только после точного исключения заболеваний сердца.
- Синдром малой грудной мышцы. Этот синдром проявляется при избыточном отведении плеча и смещении его к ребрам. При этом происходит сдавление плечевого сплетения и в подключичной части, и артерии, что приводит к нарушению кровоснабжения в конечности и нарушению иннервации. Как результат – онемение, парестезии и мышечная слабость в дистальных отделах верхней конечности.
- Лопаточно-реберный синдром. Для него характерны боли в верхнем углу лопатки, хруст при движении лопатки уменьшение объема движений. Причиной синдрома являются дегенеративные изменения в шейном отделе позвоночника (С3-С4 и С7). Кроме того причина этого синдрома может быть связана в синовитах мышц лопатки.
- Синдром грушевидной мышцы. Причиной этого синдрома является компрессия седалищного нерва мышцей, ротирующей бедро кнаружи в области нижнеягодичного отверстия (там проходит седалищный нерв и ягодичная артерия). Боль при синдроме грушевидной мышцы напоминает боль при радикулите. Кроме того, возможно наличие онемения нижней конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Возникновение этого синдрома связано с дегенеративными изменениями в поясничном отделе позвоночника, а также может быть рефлекторного характера при заболеваниях тазобедренного сустава или изменениях в крестцово-подвздошных сочленениях.
- Синдром подвздошно-поясничной мышцы. Формирование этого синдрома связано как с дегенеративными изменениями в поясничном отделе позвоночника, так и в связи с мышечными блоками в грудопоясничном сегменте или с заболеваниями брюшной полости и органов малого таза.
- Крампи (судорожные спазмы) икроножной мышцы. Продолжительность крампи может быть от секунд до минут. Провоцирующим фактором может быть резкое сгибание стопы. Причиной крампи считаются перенесенные травмы головы. Иногда крампи могут быть при наличии венозной или артериальной недостаточности нижних конечностей.
- Крампи разгибателей спины. Как правило, это спазмы в какой-либо части мышцы, чаще всего в области середины спины. Такие спазмы бывают длительностью до нескольких минут и боли иногда требуют необходимости дифференцировать с болями кардиального генеза (стенокардии). В мышцах разгибателях спины нередко обнаруживаются триггерные точки.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Лечение
Лечение при мышечно-тонических синдромах в основном направлено на лечение основного заболевания, послужившего причиной мышечного спазма. Но нередко снятие мышечного спазма приводит к положительной динамике и самого заболевания. Кроме того, длительный спазм мышц приводит к формированию замкнутого патологического круга. И поэтому задача пациента максимально быстрее обратиться к врачу и устранить мышечный спазм. Рекомендуются следующие лечебные мероприятия:
- Ортопедические изделия. Ношение корсета (поясничный отдел) или воротника Шанца для разгрузки соответствующих отделов позвоночника. Использование ортопедических подушек.
- Медикаментозное лечение. Для уменьшения мышечного спазма возможно применение миорелаксантов, таких, как мидокалм, сирдалуд, баклофен. НПВС (мовалис, вольтарен, ибупрофен и т. д.) помогают уменьшить болевые проявления и снять воспаление.
- Местные инъекции анестетиков иногда вместе с кортикостероидами помогают прервать патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия достаточно эффективны при мышечно-тоническом синдроме. Эти методы позволяют нормализовать тонус мышц, мобильность двигательных сегментов и таким образом устранить причину болевого синдрома.
- Иглорефлексотерапия – хорошо зарекомендовавший себя метод лечения мышечно-тонических синдромов. Метод, прежде всего, помогает минимизировать прием медикаментов, нормализует проводимость по нервным волокнам и снимает боль.
- Физиотерапия. Такие процедуры как электрофорез, магнитотерапия, ДДТ, СМТ позволяют уменьшить отек тканей, улучшить кровообращение и уменьшить болевые проявления.
- ЛФК. После уменьшения болевого синдрома комплекс упражнений помогает нормализовать мышечный корсет, тонус мышц и является профилактикой мышечных спазмов
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник