- Бактериальные инфекции кожи: какие бывают, как лечить
- Как происходит заражение кожи инфекцией
- Поверхностные бактериальные инфекции кожи
- Фолликулит
- Пузырчатка новорождённых
- Импетиго
- Бактериальная инфекция глубокого слоя кожи
- Фурункул
- Карбункул
- Акне (угри)
- Гидраденит
- Особенности инфекций кожи лица
- Лечение бактериальных инфекций кожи
- Профилактика
- Познание мира
- Все о грибковых прыщах: как определить и лечить
- Каковы причины грибковых прыщей?
- Симптомы
- Диагностика
- Лечение
- Принимайте душ чаще
- Носите свободную одежду
- Попробуйте гель для душа
- Используйте противогрибковые препараты, отпускаемые без рецепта
- Попробуйте принимать противогрибковые препараты, отпускаемые по рецепту
- Как предотвратить грибковые прыщи?
- Когда следует обратиться к врачу?
- Себорея (себорейный дерматит) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы cебореи
- Патогенез cебореи
- Классификация и стадии развития cебореи
- Осложнения cебореи
- Диагностика cебореи
- Лечение cебореи
- Прогноз. Профилактика
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
- ранки, расчесы, трещинки, потёртости;
- обезвоженность эпидермиса (кожи);
- переохлаждение, перегрев;
- снижение иммунитета;
- болезни — сахарный диабет, онкологические заболевания;
- приём кортикостероидов, контрацептивов, цитостатиков.
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
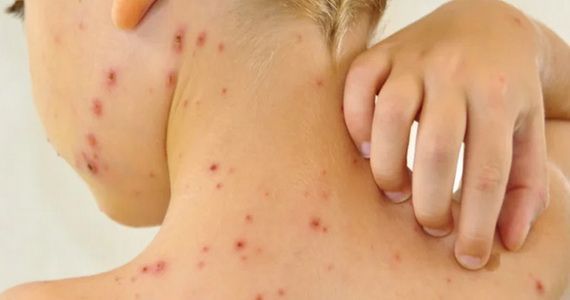
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Источник
Познание мира
Все о грибковых прыщах: как определить и лечить
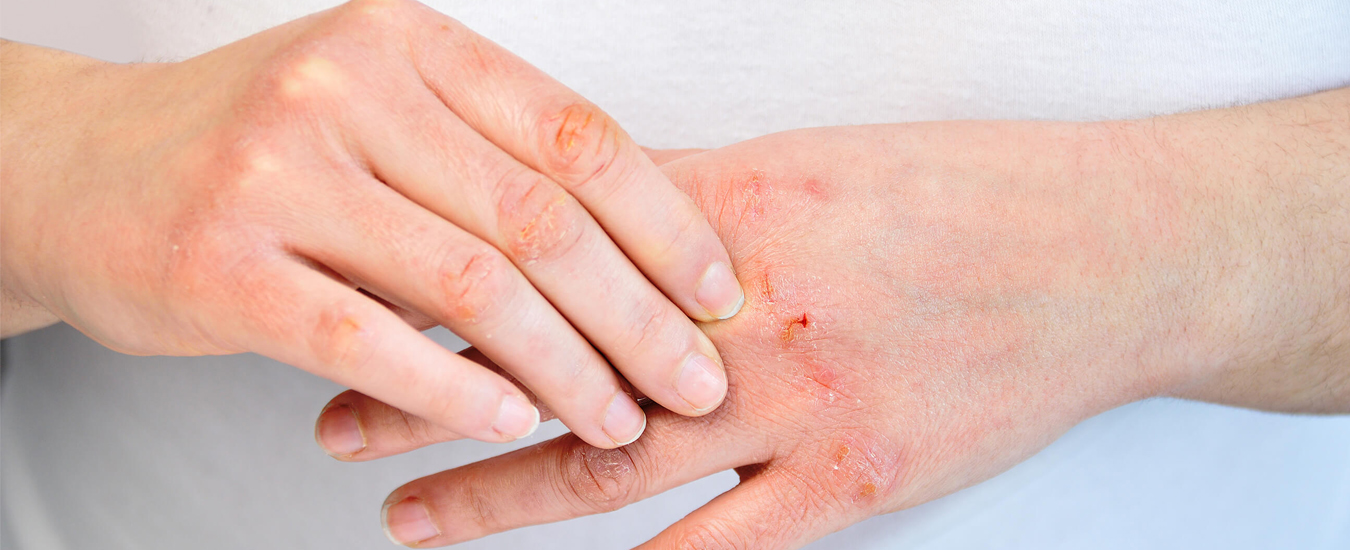
Грибковые прыщи — это тип инфекции волосяных фолликулов на коже. Чаще всего это небольшие прыщики, которые не сильно различаются по форме и размеру, часто вместе с зудом.
Грибковые акне может вызвать угри и раздражение кожи. Это тип прыщей, который чаще всего ассоциируется с угрями и белыми точками.
Но грибковые прыщи и обыкновенные угри — это два разных состояния, вызванных двумя разными причинами. Если вы продолжите использовать средства от прыщей, вы можете усугубить грибковые прыщи.
Вот почему важно понимать, как выглядят грибковые прыщи и как они развиваются.
Каковы причины грибковых прыщей?
Грибковые прыщи — это немного неправильное название. В отличие от прыщей, грибковые прыщи не вызваны в первую очередь жиром и бактериями в порах, хотя выработка кожного сала играет важную роль в питании бактерий, вызывающих грибковые прыщи.
Вместо этого прыщавые шишки и раздраженная кожа, связанные с грибковыми прыщами, вызваны чрезмерным ростом грибка.
Вот почему это иногда называют грибковыми прыщами. Это также называется фолликулит.
Дрожжи, вызывающие грибковые прыщи, всегда присутствуют на коже. Как правило, тело способно уравновесить грибки и бактерии, которые также являются частью вашей кожи.
Но если этот естественный баланс нарушен, может произойти чрезмерный рост. Именно тогда развивается инфекция волосяных фолликулов и проявляются симптомы акне.
Несколько условий могут нарушить этот баланс бактерий и грибков, в том числе:
- Влага. Слишком долгое ношение потной одежды для тренировок может способствовать росту грибка. Переодевание спортивной одежды без ее стирки также может привести к заражению кожи грибком.
- Медикаменты. Если вы принимаете антибиотики, бактерии на коже уменьшаются. Это может привести к чрезмерному росту грибка.
- Подавленная иммунная система. У людей с ослабленной иммунной системой больше шансов заболеть грибковыми прыщами.
- Изменения диеты. Грибы питаются углеводами, поэтому сбалансированное потребление сладостей и продуктов, богатых углеводами, может помочь замедлить рост грибков.
- Ношение тесной одежды. Регулярное ношение не дышащей одежды может способствовать выделению излишнего потоотделения и влаги. Это может способствовать развитию среды кожи, способствующей росту грипка.
- Теплая влажная среда. Люди, живущие в жарком климате, где потоотделение более вероятно, могут чаще испытывать грибковые прыщи.
Симптомы
Одна из причин, по которой грибковые прыщи могут сохраняться так долго, заключается в том, что грибковые прыщи похожи на обыкновенные угри или бактериальные прыщи.
Люди с грибковыми прыщами, не зная разницы, могут лечить их с помощью обычных средств ухода за кожей. Эти методы лечения не работают и могут усугубить инфекцию.
Вот как отличить грибковые и бактериальные угри:
- Размер. Гнойные шишки, вызванные грибковыми прыщами, обычно почти одинакового размера. Бактериальные прыщи могут вызвать прыщи и белые угри разного размера.
- Расположение. Грибковые прыщи часто появляются на руках, груди и спине. Это также может быть на лице, где чаще всего встречаются бактериальные прыщи.
- Зуд. Грибковые прыщи часто вызывают зуд. Бактериальные прыщи встречаются редко.
- Кластеры. Грибковые прыщи часто появляются в виде скоплений небольших белых угрей. Бактериальные прыщи менее скоплены и более редки.
Грибковые прыщи являются результатом роста дрожжей, поэтому вы можете столкнуться с другими заболеваниями, связанными с дрожжами, такими как псориаз и перхоть. Это поможет вам определить, вызваны ли высыпания дрожжами или другой причиной.
Диагностика
Если вы считаете, что у вас есть симптомы грибкового акне, вы можете обратиться к дерматологу. Дерматологи специализируются на диагностике и лечении состояний, поражающих кожу.
Чтобы определить, являются ли ваши симптомы результатом грибковых прыщей, дерматолог спросит вас о симптомах, которые вы испытываете. Скорее всего, это будет включать:
- как долго у вас прыщи;
- что вы использовали для лечения;
- какие симптомы вы испытываете.
В некоторых случаях врач может также захотеть выполнить одно из следующих действий:
- Они могут сделать простой безболезненный соскоб кожи и исследовать соскоб под микроскопом, чтобы найти дрожжи, вызывающие грибковые прыщи.
- Они могут взять образец кожи или биопсию. Образец будет отправлен в лабораторию, где его можно будет протестировать для подтверждения диагноза грибкового акне.
Лечение
Грибковые прыщи часто лечат неправильно, потому что они очень похожи на обычные прыщи. Многие люди используют против нее повседневные средства от прыщей, но они не работают.
Чтобы правильно лечить грибковую инфекцию, нужно восстановить баланс между дрожжами и бактериями на коже. В этом могут помочь несколько вариантов лечения.
Принимайте душ чаще
Если вы регулярно занимаетесь спортом или у вас есть работа, которая заставляет вас потеть, попробуйте принять душ и переодеться сразу после занятий в спортзале или работы.
Это поможет смыть излишки дрожжей, которые, возможно, начали расти в теплой влажной среде, которые развиваются в потной одежде.
Носите свободную одежду
Если вы часто носите тесную одежду, трение и слабый воздушный поток могут способствовать росту дрожжей на коже.
Регулярно выбирайте свободные дышащие ткани, чтобы улучшить кровообращение в коже и способствовать сбалансированному росту бактерий и грибков.
Попробуйте гель для душа
Шампуни от перхоти на основе пиритиона цинка или сульфида селена можно использовать для мытья тела. Эти шампуни используются не по прямому назначению, но они могут быть эффективными.
Промывайте кожу этими шампунями от перхоти несколько раз в неделю во время высыпаний.
Вы также можете использовать его регулярно, примерно раз в неделю, чтобы поддерживать здоровый баланс дрожжей и бактерий на вашей коже. Для достижения наилучшего результата дайте шампуню постоять на коже несколько минут перед смыванием.
Используйте противогрибковые препараты, отпускаемые без рецепта
Доступны различные безрецептурные противогрибковые кремы и мази.
Ищите продукты с кремом кетоконазола, бутенафина или клотримазола.
Попробуйте принимать противогрибковые препараты, отпускаемые по рецепту
Если домашние процедуры не помогают устранить высыпание, подумайте о встрече с дерматологом.
Дерматолог может назначить пероральное лекарство, такое как итраконазол или флуконазол, для воздействия на волосяные фолликулы и устранения инфекции.
Как предотвратить грибковые прыщи?
Хотя грибковые прыщи нельзя предотвратить полностью, эти шаги могут помочь снизить вероятность рецидива инфекции:
- Регулярно используйте шампунь от перхоти. Регулярное полоскание может помочь поддерживать здоровый баланс дрожжей на коже. Как только высыпание пройдет, вы можете сократить частоту использования шампуня для мытья тела до одного раза в неделю.
- Носите дышащие ткани. Дышащие ткани обеспечивают циркуляцию воздуха, что снижает температуру в теплой и влажной среде, способствующей росту грибка. Если смена одежды помогает лечить грибковые прыщи, подумайте о том, чтобы носить одежду аналогичного типа.
- Принимайте душ после потоотделения. Быстрое ополаскивание после тренировки или тяжелого рабочего дня может помочь предотвратить рост дрожжей.
- Соблюдайте сбалансированную диету. Сбалансируйте свой рацион фруктами, овощами и белками, чтобы предотвратить чрезмерный рост грибов.
Когда следует обратиться к врачу?
Если вы пытались лечить предполагаемые грибковые прыщи в домашних условиях, но высыпание сохраняется более 3 недель, посетите дерматолога.
Противогрибковые препараты, отпускаемые по рецепту, могут быть более эффективными при устранении инфекции, чем местные методы лечения.
Возможно, вам удастся подобрать лечение, которое поможет остановить рецидив и предотвратить возможные долгосрочные проблемы. Вы также можете обсудить с врачом варианты профилактики.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Себорея (себорейный дерматит) — симптомы и лечение
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.
Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название «себорейная экзема».
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
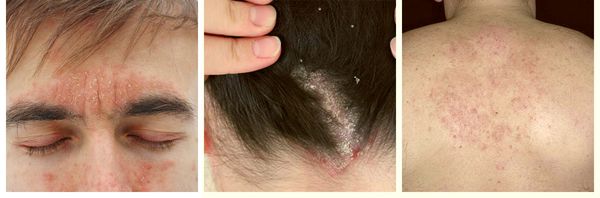
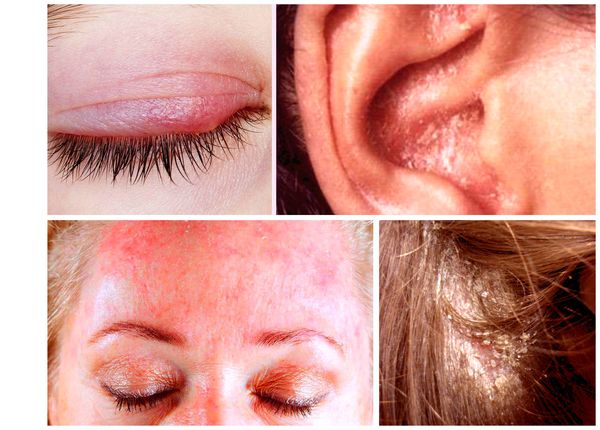
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
Патогенез cебореи
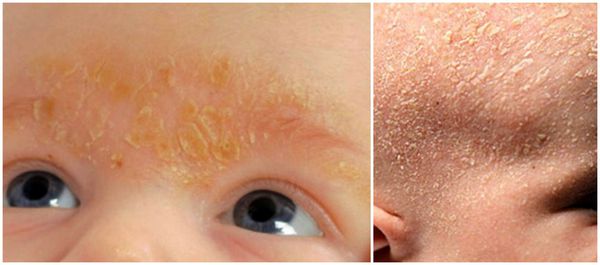
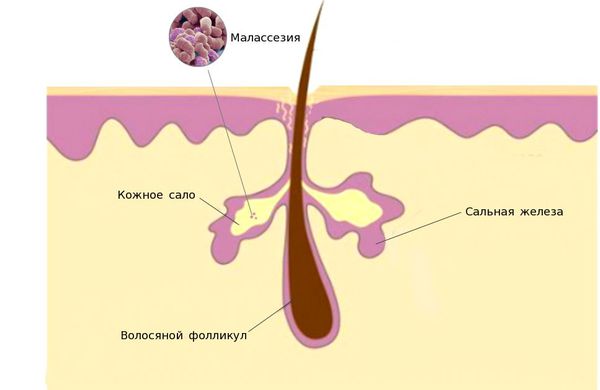
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
Выделяют такие клинические варианты данного заболевания:
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
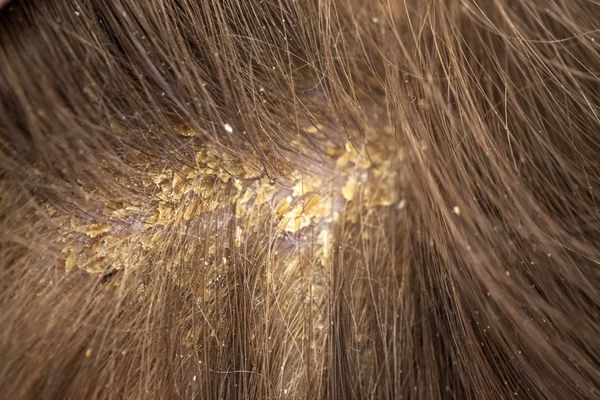
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .
Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется «псориатическая корона» [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.
Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся «Пимафукорт», «Тридерм», «Тетрадерм». Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелаиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат «Скинорен» [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав «Циновита» — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь «Себипрокс» с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь «Сульсена» подходит для частого регулярного применения. Пасту «Сульсена» (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту «Сульсену» (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.
Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например «Низоралом»). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов («Белосалик» или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют «Mustela» — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от «молочных корок».
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном «Неотанин» цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, «Мезим», «Креон»).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Источник