- Вторичный иммунодефицит — симптомы и лечение
- Определение болезни. Причины заболевания
- Когда можно заподозрить вторичный иммунодефицит
- Иммунодефицитные состояния у детей
- Симптомы вторичного иммунодефицита
- Как проявляется вторичный иммунодефицит
- Патогенез вторичного иммунодефицита
- Классификация и стадии развития вторичного иммунодефицита
- Осложнения вторичного иммунодефицита
- Диагностика вторичного иммунодефицита
- Как распознать вторичный иммунодефицит
- Лечение вторичного иммунодефицита
- Заместительное лечение вторичного иммунодефицита
- Иммунотропное лечение вторичного иммунодефицита
- Прогноз. Профилактика
- Вакцинотерапия
Вторичный иммунодефицит — симптомы и лечение
Что такое вторичный иммунодефицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Е.Ю., остеопата со стажем в 22 года.
Определение болезни. Причины заболевания
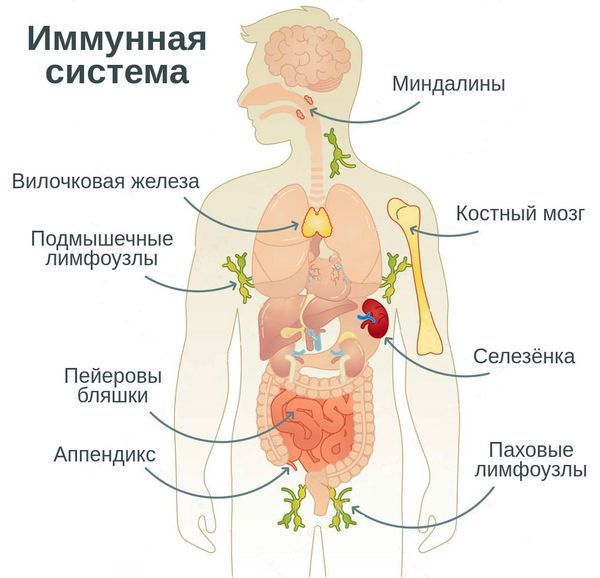
Вторичный иммунодефицит — это патологическое состояние, при котором дефект одного или нескольких механизмов иммунного ответа приводит к нарушению иммунной системы в целом. Оно развивается на фоне основного заболевания [8] .
Вторичный иммунодефицит формируется у людей старше 6 лет с исходно нормальным иммунитетом. До этого возраста происходит созревание иммунной системы, особенно полноценных механизмов противоинфекционной защиты, поэтому частое развитие инфекционных заболеваний у детей младше 6 лет не является признаком патологии.
Появление вторичного иммунодефицита обычно связано с воздействием окружающей среды или каких-либо других факторов, но у многих из пациентов можно выявить генетическую предрасположенность к нарушению иммунитета.
Иммунологически здоровый организм способен контролировать и предотвращать развитие инфекций и опухолевых процессов, то есть осуществлять иммунологический контроль внутренней среды.
Когда можно заподозрить вторичный иммунодефицит
При развитии вторичного иммунодефицита основным «маркером» проблемы становится развитие инфекций, вызванных условно-патогенными агентами (вирусами, бактериями и грибами), и активация инфекций, которые обычно не возникают у людей со здоровым иммунитетом. Поэтому основными признаками вторичного иммунодефицита являются рецидивы и обострения инфекций — острых, подострых и хронических [2] [12] .
Причины развития вторичных иммунодефицитных состояний:
- Инфекции различной природы:
- бактериальные — инфекции, вызванные золотистым стафилококком (от лёгких инфекций кожи до сепсиса), скарлатина, абсцессы, гнойные раны, менингит, инфекции мочевой системы, псевдомембранозный колит;
- вирусные — инфекции, спровоцированные вирусами семейства герпеса (простой и опоясывающий герпес);
- грибковые (кандидоз, аспергиллёз, криптококкоз, вагинит);
- вызванные простейшими микроорганизмами (токсоплазмоз и криптоспоридиоз).
- Аутоиммунные и ревматологические заболевания (системная красная волчанка, диффузный токсический зоб, ревматоидный артрит и склеродермия).
- Заболевания эндокринной системы (сахарный диабет, гипотиреоз).
- Заболевания пищеварительной системы (неспецифический язвенный колит, гепатит, печёночная недостаточность).
- Заболевания почек (почечная недостаточность).
- Онкологические заболевания (злокачественные новообразования различных органов, меланома) и болезни крови (лимфома, лимфогранулематоз).
- Лечение и манипуляции, проводимые при ряде заболеваний (антибиотикотерапия, химиотерапия, приём глюкокортикоидных гормонов, иммунодепрессантов, лучевая терапия, наркоз).
- Стресс (особенно хронический) — сопровождается повышенным уровня кортизола, одного из гормонов надпочечников. Он меняет соотношение провоспалительных и противовоспалительных цитокинов в организме (медиаторов иммунной системы), тем самым нарушая иммунный ответ [14] .
- Хирургические вмешательства, в том числе на органах иммунной системы (спленэктомия — удаление селезёнки).
- Несбалансированное питание, приводящее к дефициту белков, витаминов, макро- и микроэлементов.
- Бытовые интоксикации (курение), а также интоксикации, вызванные неблагоприятными экологическими факторами.
- ВИЧ-инфекция — уничтожает ключевые клетки иммунной системы — Т-хелперы.
- Физиологические состояния (возраст до 6 лет, беременность, «синдром пожилых») [8][11] .
Физиологический иммунодефицит у беременных обратим. Он формируется для роста и развития плода и не требует иммунокоррекции [4] .
Иммунодефицитные состояния у детей
Развитию иммунодефицита у детей, как и у взрослых, способствуют:
- дисбактериоз;
- инфекционные заболевания (в основном вирусы герпетической группы: вирус Эпштейна-Барр и цитомегаловирус, которые могут долго существовать в иммунокомпетентных клетках; реже ВИЧ-инфекция);
- злокачественные новообразования;
- трансплантация органов и аутоиммунные заболевания [15] ;
- дефицит витаминов, макро- и микроэлементов;
- избыток токсинов в быту и неблагоприятная экологическая обстановка.
Дисбактериоз у матери является причиной дисбактериоза у ребёнка с последующим замедлением и неполноценным созреванием иммунной системы. Каждый курс антибиотикотерапии может усугубить это состояние.
Проявления иммунодефицита зависят от степени его выраженности, они сопровождаются частыми ОРВИ с инфекционными осложнениями, эпизодами лихорадки, болезненностью, увеличением лимфоузлов, болью в животе, рвотой и нарушением стула.
Симптомы вторичного иммунодефицита
Как проявляется вторичный иммунодефицит
Клинические проявления вторичного иммунодефицита разнообразны. Очень часто на первый план выходят симптомы основного заболевания, которое привело к развитию иммунодефицита. Но основные проявления проблем с иммунитетом, которые указывают на необходимость иммунологического обследования, всё же присутствуют. К ним относятся:
- частые простудные заболевания — более шести раз в год у детей и более двух раз в год у взрослых;
- продолжительность каждого эпизода инфекционно-воспалительного процесса — более двух недель;
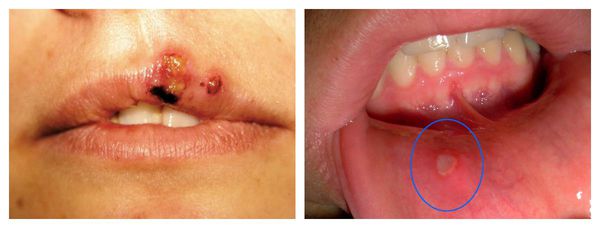
- рецидивы инфекций, которые обычно не возникают у людей со здоровым иммунитетом (герпес, кандидоз, папилломавирусные инфекции);
- рецидивы бактериальных инфекций (фурункулёз, гидраденит, гинекологические и ЛОР-заболевания);
- небольшое повышении температуры неясной природы (если исключены такие возможные причины, как туберкулёз и онкозаболевания);
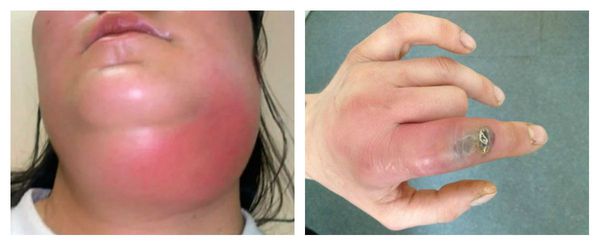
- рецидивы лимфаденитов (воспалений лимфоузлов) и лимфаденопатий (увеличения лимфоузлов без их воспаления);
- астенический синдром — слабость, утомляемость, снижение работоспособности, ощущение разбитости после 8-часового сна;
- хронические язвы и незаживающие раны.
Все хронические инфекции и воспаления протекают на фоне ослабленной иммунной защиты. Поэтому любая хронизация инфекции будет указывать на несостоятельность иммунитета, который не может справиться с болезнью в ходе острого воспалительного процесса.
Следует помнить, что оптимальный вариант иммунной защиты при острой инфекции должен заканчиваться выздоровлением в течение 2-4 недель от начала заболевания [4] .
Патогенез вторичного иммунодефицита
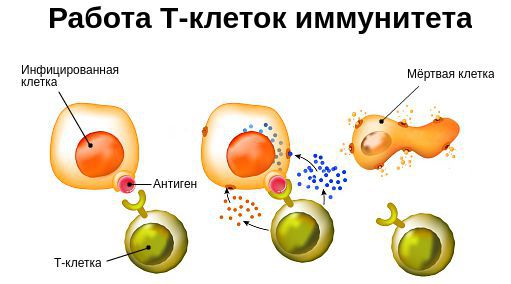
В течение жизни организм подвергается воздействию различных повреждающих факторов, вызывающих вторичный иммунодефицит. Они приводят к угнетению реакций клеточного иммунитета, снижению лейкоцитов и интерферонов — белков иммунной системы, которые вырабатываются лейкоцитами и иммунными клетками и блокируют распространение вируса. Вследствие этого появляются хронические инфекционно-воспалительные процессы, часто рецидивирующие.
Некоторые микроэлементы способны регулировать работу иммунной системы, например цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Их нехватка усугубляет дисфункцию иммунитета [5] .
Из-за нехватки витаминов, дисбаланса макро- и микроэлементов, вызванных несбалансированным питанием, нарушается работа клеточной системы иммунитета: снижается ответ лимфоцитов на митогены, которые стимулируют Т-клетки, атрофируется лимфоидная ткань, нарушается функция нейтрофилов (клеток крови, подавляющих вредоносные вещества) [5] .
Наиболее ярко механизм развития вторичного иммунодефицита можно продемонстрировать на примере вирусов герпетической группы. Некоторые вирусы (например, вирусы простого герпеса, цитомегаловирус и вирус Эпштейна — Барр) постоянно находятся в клетках организма. Периодически активируясь под влиянием стресса, несбалансированного питания, сопутствующей патологии или иммунодепрессивной терапии, они способствуют развитию различных клинических проявлений [3] .
Опухоли, возникающие в организме с ослабленной иммунной защитой, истощают иммунитет по мере своего роста, а проводимое лечение (операция, лучевая и химиотерапия) усугубляют возникший иммунодефицит. В этом случае страдает клеточное звено иммунитета:
- снижается количество Т-лимфоцитов, которые уничтожают раковые и инфицированные клетки;
- увеличивается активность клеток-супрессоров, контролирующих силу и длительность иммунного ответа;
- фагоциты начинают медленней поглощать бактерии, вирусы, мёртвые или погибающие клетки [6] .
Многие хронические заболевания также приводят к развитию вторичного иммунодефицита. Например, при сахарном диабете угнетаются хемотаксис (движение микроорганизмов в ответ на химическое вещество) и фагоцитарная активность нейтрофилов (клеток, участвующих в захвате вирусов и бактерий), нарушается защита против бактериальных инфекций, вследствие чего развиваются кожные пиодермии (гнойные болезни) и абсцессы [7] .
На стресс организм реагирует выбросом таких активных веществ, как катехоламины и глюкокортикоиды, которые воздействуют на работу клеток иммунной системы. Под их влиянием происходит выброс провоспалительных цитокинов, запускаются процессы, направленные на борьбу с возможным инфекционным агентом. При хроническом стрессе из-за продолжительного воздействия глюкокортикоидов на клетки иммунной системы снижается уровень иммуноглобулинов, активность Т-клеточного иммунитета и фагоцитоза. В результате клетки иммунной системы повреждаются: запускается процесс их окисления и программируемой гибели. Если избыточной нагрузки не было и организм достаточно отдохнул, то работа иммунной системы нормализуется [9] .
Классификация и стадии развития вторичного иммунодефицита
По причине возникновения выделяют:
- Приобретённый иммунодефицит (СПИД) — развивается на фоне ВИЧ-инфекции.
- Индуцированный иммунодефицит — возникает под воздействием конкретных факторов: радиации, инфекции, токсических веществ, медикаментов и др.
- Спонтанный иммунодефицит — причина появления клинических и лабораторных признаков иммунодефицита неизвестна [17] .
По форме вторичный иммунодефицит может быть:
- Скрытым — проявляется только при лабораторном обследовании, симптомы отсутствуют. Например, некоторые вирусы, особенно вирусы семейства герпеса, часто находятся в организме человека без проявлений патологии. Это говорит о широко распространённом вирусоносительстве. Со временем вирусы повреждают иммунную систему: сначала приводят к её гиперстимуляции, а затем к иммунодепрессии [3][10] .
- Явным — помимо лабораторных отклонений наблюдаются клинические проявления иммунодефицита.
По продолжительности выделяют два типа вторичного иммунодефицита:
- Транзиторный — обратимое состояние, при котором вторичный иммунодефицит через какое-то время сглаживается. Зависит от силы и продолжительности воздействия патогенного фактора:
- голодания или дефицита важных компонентов в рационе;
- психической депрессии;
- излечимой ожоговой болезни;
- временного дистресса (повышенного напряжения) любой природы;
- операция (если после неё не развились осложнения, состояние иммунной системы восстанавливается в течение месяца).
- Стойкий — возникает под влиянием факторов, которые повреждают лимфоидную ткань и нарушают образование иммунокомпетентных клеток:
- ВИЧ-инфекция;
- ионизирующая радиация в запороговых дозах;
- лимфопролиферативные заболевания (лимфома, лимфогранулематоз, лейкоз);
- некоторые злокачественные новообразования (меланома) [1] .
По локализации основного дефекта различают:
- комбинированный дефицит — изменения затрагивают несколько звеньев иммунной защиты;
- Т-клеточный дефицит;
- недостаточность антител — преимущественно В-клеточный дефицит;
- дефект естественных киллеров;
- недостаточность фагоцитоза — дефицит макрофагов и гранулоцитов;
- дефицит системы комплемента;
- дефицит системы интерферонов.
Установить локализацию повреждения иммунной системы, основываясь только на симптомах, без лабораторного исследования иммунного статуса, практически невозможно: сходная клиническая картина может наблюдаться при разных типах вторичного дефицита. Например, склонность к вирусным инфекциям может встречаться как при Т-клеточном дефиците, так и при дефиците системы интерферонов.
Осложнения вторичного иммунодефицита
Вторичный иммунодефицит, развивающийся на фоне инфекции и/или воспаления, становится причиной тяжёлых жизнеугрожающих состояний. Без своевременной коррекции иммунитета патологический круг замыкается: течение основной болезни ухудшается.
Наиболее частыми осложнениями вторичного иммунодефицита являются тяжёлые инфекционные заболевания: пневмония, сепсис, абсцесс и флегмона. Их основные проявления: высокая температура и признаки воспаления. При пневмонии наблюдается одышка, кашель и боль в грудной клетке. Сепсис является жизнеугрожающим состоянием, он развивается при попадании в кровь инфекции, сопровождается системной воспалительной реакцией и полиорганной недостаточностью. При абсцессах и флегмоне в организме присутствует очаг гнойного воспаления с выраженной болью, отёком и гиперемией (покраснением).
Прогноз и возможные осложнения следует определять индивидуально, исходя из течения и тяжести основного заболевания, на фоне которого возник вторичный иммунодефицит [2] .
Диагностика вторичного иммунодефицита
Диагноз «вторичный иммунодефицит» ставится на основании истории болезни, физикального обследования и оценки статуса иммунной системы.
Чтобы назначить эффективных мер по коррекции иммунитета, важно выявить факторы, которые поспособствовали развитию иммунодефицита. Поэтому на консультацию к врачу-иммунологу стоит принести все имеющиеся обследования, а врач будет очень подробно расспрашивать о перенесённых заболеваниях, проведённом лечении, операциях и образе жизни пациента.
Как распознать вторичный иммунодефицит
При подозрении на вторичный иммунодефицит врач назначает анализ крови и иммунограмму — иммунологические тесты, которые оценивают компоненты иммунной системы с точки зрения количества и качества.
Схема обследования различных звеньев иммунной системы (иммунограмма):
- лейкоцитарная формула (высокий или низкий уровень нейтрофилов, моноцитов и лимфоцитов);
- реакция бласттрансформации лимфоцитов (РБТЛ) — исследование субпопуляций и функциональной активности Т- и В-лимфоцитов (повышение или понижение СД4-, СД8-, СД16-, СД95-клеток);
- оценка неспецифической защиты — фагоцитоза и комплемента (снижение бактерицидной активности макрофагов, гранулоцитов, фагоцитарного числа, индекса завершённости фагоцитоза и содержания комплемента);
- показатели работы интерферонового звена (снижение уровня α- и γ-интерферона);
- реже исследуют продукцию цитокинов (фактор некроза опухоли альфа, интерлейкин-1, -2, -4 и др.) и более углубленно изучают функциональную активность отдельных клеточных субпопуляций [1][9][13] .
На вторичный иммунодефицит могут указывать как пониженные, так и повышенные показатели иммунограммы.
Так как иммунная система работает по системе модулей, нарушение иммунитета на ранних этапах может сопровождаться, например, повышенными показателями Т-звена или дефицитом маркеров интерферонового статуса. Такая картина наблюдается в начале хронического течения герпетических инфекций. На более поздних этапах вторичного иммунодефицита снижаются показатели сразу двух модулей: такое часто бывает в иммунограммах пациентов с распространёнными онкозаболеваниями [1] .
При подозрении на дисбаланс ключевых нутриентов (витаминов, микроэлементов и т. д.) врач-иммунолог может назначить исследования:
- белковых фракций (альбумин, глобулин);
- показателей углеводного и жирового обмена (глюкоза, инсулин, омега 3- и 6-жирные кислоты);
- витаминов (Д, С, Е) и минералов (цинк, медь, магний, железо, кремний). Дефицит этих витаминов и микроэлементов часто выявляется у людей с вторичным иммунодефицитом [5] .
В своём заключении врач-иммунолог может указать «вторичный иммунодефицит» как основной или сопутствующий диагноз. Всё зависит от клинической картины.
Лечение вторичного иммунодефицита
Лечение пациента с вторичным иммунодефицитом проводится совместно с врачом, который курирует пациента по поводу основного заболевания. Задача врача-иммунолога заключается в подборе иммунокорригирующей терапии.
«Коррекция иммунитета» в данном случае подразумевает восстановление ослабленной иммунной защиты, исправление дисбаланса её компонентов и иммунных реакций, ослабление патологических иммунных процессов и подавление аутоиммунных реакций.
Лечение вторичного иммунодефицита начинают с определения и устранения его причины. Например, при нарушении иммунитета, вызванном инфекционно-воспалительным процессом, устраняются очаги хронического воспаления.
Если вторичный иммунодефицит возник в результате витаминно-минеральной недостаточности, то назначаются комплексы, содержащие дефицитные компоненты. Например, при истощении лимфоузлов и старении вилочковой железы назначают витамины В6. При обострении или начале аутоиммунных и лимфопролиферативных заболеваний показаны витамины Е.
Важными минералами для иммунной системы являются цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Эти микроэлементы помогают активировать ферменты, которые участвуют в иммунных реакциях. К примеру, цинк предотвращает гибель клеток иммунной системы.
Заместительное лечение вторичного иммунодефицита
Заместительная терапия помогает предотвратить инфекции. Для этого применяют:
- внутривенное введение иммуноглобулина (ВВИГ) — эффективный метод при большинстве форм недостаточности антител;
- подкожное введение иммуноглобулина (ПКИГ) — вызывает меньше системных побочных эффектов, иногда назначают вместо ВВИГ;
- трансплантация кроветворных стволовых клеток, полученных из костного мозга, пуповинной крови или стволовых клеток периферической крови взрослого [16] .
Иммунотропное лечение вторичного иммунодефицита
Иногда иммунная система не справляется с патологическим процессом из-за дефицита каких-либо факторов защиты (клеток и цитокинов). В таких случаях врач-иммунолог назначает иммуностимулирующие препараты. Они активизируют работу иммунитета и ускоряют выздоровление [2] .
При остром инфекционном воспалении иммуностимуляторы позволяют:
- уменьшить глубину повреждений в воспалённых тканях;
- сократить сроки лечения и выздоровления;
- снизить риск смертельных осложнений в тяжёлых случаях;
- предотвратить хронизацию заболевания и формирование устойчивых штаммов возбудителей инфекций.
При хроническом инфекционном воспалении иммуномодуляторы:
- значительно ослабляют симптомы болезни или способствуют полному выздоровлению;
- существенно увеличивают срок ремиссии между обострениями инфекции.
На степень эффективности иммунокоррекции влияет кратность приёма и стадия заболевания. Срок действия иммуномодуляторов зависит от характера препарата, показателей иммунного статуса и вида заболевания, вызвавшего вторичный иммунодефицит.
Устранение дефицита одного звена иммунитета может привести к компенсации другого звена, так как иммунная система работает по принципу взаимосвязанных модулей.
Может быть назначен как один иммуномодулятор, так и несколько, то есть их комбинация. При комбинированной иммунокоррекцией последовательно или одновременно принимают несколько модуляторов, обладающих разными механизмами действия. Таких иммуномодулирующих препаратов сейчас довольно много.
Показаниями для комбинированной иммунотерапии являются:
- хронизация основного заболевания (когда болезнь длится больше трёх месяцев);
- частые рецидивы (более четырёх раз в год);
- наличие осложнений основной болезни;
- выраженный синдром интоксикации;
- нарушенный обмен веществ;
- безуспешная иммунокоррекция одним препаратом в течение месяца;
- поражение нескольких звеньев иммунитета (фагоцитоза, Т- и В-звеньев);
- необходимость в разнонаправленном воздействии на звенья иммунитета — стимуляция одного звена и сдерживание другого.
ВАЖНО: Самостоятельно назначать себе иммунокорректоры нельзя, так как их бесконтрольное применение может спровоцировать развитие вторичного иммунодефицита.
Прогноз. Профилактика
При вторичном иммунодефиците работа иммунной системы нарушена слабее, чем при первичном. В большинстве случаев выявляется несколько факторов, подавляющих иммунный ответ.
Прогноз определяется тяжестью основного заболевания. Например, если иммунодефицит возник из-за нехватки витаминов или нарушения режима труда и отдыха, он намного легче компенсируется, чем иммунодефицит, спровоцированный опухолевым процессом, сахарным диабетом или ВИЧ-инфекцией.
У детского организма отдельные звенья иммунной системы ещё незрелы: Т-лимфоциты только начинают «знакомиться» с различными инфекциями, поэтому ребёнок часто болеет ОРВИ. Со временем нарабатываются «клетки памяти». По мере взросления формируется широкий «репертуар» Т-лимфоцитов, способных распознавать и быстро запустить иммунный ответ, в связи с чем заболеваемость снижается.
С возрастом иммунная система стареет: в ответ на новые антигены участвует меньше Т-клеток, ухудшается кооперация между клетками иммунной системы, фагоциты хуже поглощают вирусы и мёртвые клетки. Поэтому многие инфекционно-воспалительные заболевания у пожилых людей протекают значительно тяжелее и чаще дают осложнения.
Первичная профилактика вторичного иммунодефицита заключается в ведении здорового образа жизни, сбалансированном питании, отказе от курения. Всё это позволяет предупредить развитие различных заболеваний.
Вторичная профилактика направлена на своевременное лечение инфекционных и общесоматических заболеваний.
Людям с вторичным иммунодефицитом нужны «особые условия», которые не позволят усугубить нарушение иммунитета. Пациентам следует:
- наблюдаться у врача-иммунолога, при необходимости — пройти дообследование, включающее иммунограмму, и пройти курсы иммунокоррекции по её результатам [1] ;
- снизить содержание патогенной и условно-патогенной флоры: не находиться в больших коллективах, плохо вентилируемых помещениях, своевременно проходить вакцинацию, очищать воздуха и воду;
- придерживаться здорового образа жизни;
- принимать профилактические курсы витаминно-минеральных комплексов, индивидуально подобранных врачом [2] .
Вакцинотерапия
Вакцинация проводится в соответствии с национальным календарем прививок. Перед введением вакцины нужно скомпенсировать иммунодефицит: пропить курс витаминов, минералов и иммуномодуляторов по назначению врача. Это позволит сформировать иммунный ответ на прививку и снизить риск осложнений.
Источник