Как избавиться от конъюнктивита у новорожденного
Неонатальный конъюнктивит является воспалением или инфекцией конъюнктивы, которые развиваются в первые месяцы жизни. Выделяют три вида этого заболевания: химический, бактериальный и вирусный. Многие формы неонатального конъюнктивита разрешаются самостоятельно и не угрожают зрению, однако некоторые разновидности сочетаются с серьезными системными нарушениями или могут приводить к слепоте.
Конъюнктивальная инъекция, хемоз, выделения и отек век могут наблюдаться при всех разновидностях неонатального конъюнктивита. На специфические причины конъюнктивита указывают дополнительные клинические признаки, такие как латерализация, тяжесть инъекции и хемоза, характер выделений, наличие конъюнктивальных псевдомембран или кожных везикул.
История болезни, в том числе пренатальный анамнез матери, помогает назначить соответствующие лабораторные исследования.
Неонатальный конъюнктивит — самая распространенная инфекция в первый месяц жизни, ее частота составляет от 1% до 24%.
Crede впервые сообщил о профилактике офтальмии новорожденных: применение нитрата серебра снижало частоту офтальмии новорожденных с 7,8% до 0,17%. До широкого применения профилактических мер офтальмия новорожденных была распространенным диагнозом в школах для слепых детей. Рубцевание роговицы, в том числе вызванной офтальмией новорожденных, остается основной причиной детской слепоты в Африке.
К средствам профилактики относятся: нитрат серебра 1%, повидон-йод 2,5%, мазь с эритромицином 0,5% и мазь с тетрациклином 1%. Эти препараты применяются на нижний свод конъюнктивы обоих глаз в течение часа после рождения ребенка. Нитрат серебра среди профилактических средств обладает наибольшей вероятностью вызвать химический конъюнктивит. Нитрат серебра и тетрациклин обладают равной эффективностью (83-93%) в профилактике гонококковой офтальмии новорожденных.
В контролируемом исследовании 3117 новорожденных в Кении повидон-йод 2,5% оказался более эффективным, чем эритромицин и нитрат серебра в профилактике инфекционного конъюнктивита. Однако в рандомизированном контролируемом исследовании 410 новорожденных в Израиле повидон-йод был чуть менее эффективным в профилактике инфекционного конъюнктивита, но с большей вероятностью вызывал химический конъюнктивит по сравнению с тетрациклином.
В США в качестве местного профилактического средства применяется эритромицин 0,5%. Другие препараты в торговой сети здесь отсутствуют. Во время нехватки эритромицина в 2009 году Центр контроля и профилактики заболеваний США рекомендовал применение местного раствора азитромицина 1% или, при его отсутствии, местную мазь гентамицина 0,3% или мазь тобрамицина 0,3%. Азитромицин стоит в 10 раз дороже чем повидон-йод, приготовлен ный в больничной аптеке. Местный гентамицин может вызвать периокулярный язвенный дерматит.
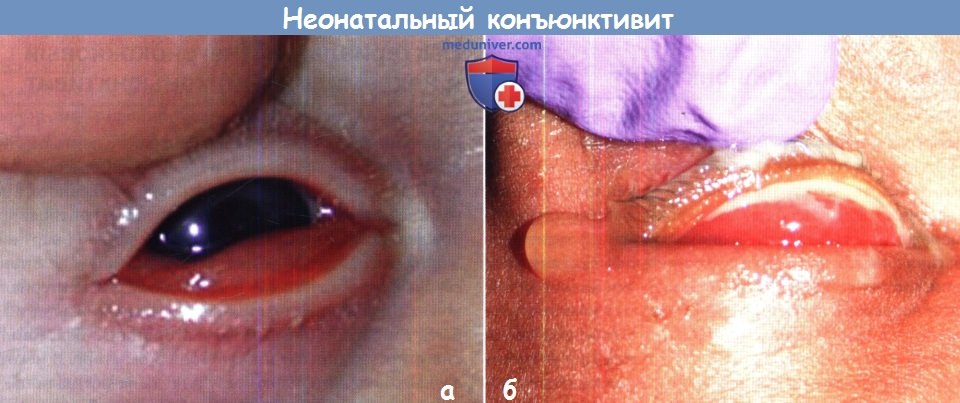
(Б) Выраженный пальпебральный конъюнктивит с гнойными выделениями вследствие инфекции Neisseria gonorrhoeae и ко-инфекции Chlamydia trachomatis у четырехдневного младенца.
а) Химический конъюнктивит у новорожденных. Химический конъюнктивит возникает в течение 1-2 дней после назначения местного препарата и развивается билатерально. Окрашивание по Граму показывает лейкоцитоз и отсутствие бактерий. Отмена виновного препарата приводит к разрешению симптомов в течение двух дней.
б) Хламидийный конъюнктивит у новорожденных. Распространенность Chlamydia trachomatis среди беременных женщин составляет от 2% до 20%, более высокий процент отмечается у молодых женщин, а также у женщин, не находившихся во время беременности под контролем врача. Вероятность развития симптоматического конъюнктивита у ребенка, рожденного от матери с нелеченой инфекцией С. trachomatis составляет от 20% до 50%.
Хламидийный конъюнктивит обычно развивается в течение 5-14 дней после родов. Хотя он чаще встречается у детей после вагинальных родов, но может встречаться и после кесарева сечения.
Конъюнктивит бывает односторонним или двусторонним, а выделения слизисто-гнойными. Возможно образование псевдомембран. При отсутствии лечения конъюнктивит разрешается в течение недель и месяцев, но может приводить к рубцеванию конъюнктивы и роговицы. Диагноз устанавливается при выделении Chlamydia в культуре клеток эпителия, полученных при соскобах пальпебральной конъюнктивы. Внутриклеточные включения обнаруживаются при окрашивании по Гимзе. Эквивалентным культуральному методу определения С. trachomatis в материале, взятом с конъюнктивы, является метод ПЦР. Хламидийный конъюнктивит ассоциируется с заложенностью носа, отитом среднего уха и пневмонией, развивающейся на 4-12 неделе жизни.
При хламидийном конъюнктивите назначают внутрь эритромицин (50 кг/день, разделенных на 4 дозы) в течение 14 дней. Бессимптомным младенцам, родившимся у матерей с нелеченой инфекцией С. trachomatis, профилактическая терапия не назначается, отчасти потому, что эритромицин может вызвать у новорожденных гипертрофический стеноз привратника. У детей с конъюнктивитом при отсутствии системных признаков пневмонии прием эритромицина можно отложить в ожидании результата диагностических тестов, подтверждающих наличие Chlamydia. Альтернативной терапией является прием азитромицина внутрь (20 мг/кг ежедневно в течение 3 дней), хотя опыт его применения у новорожденных ограничен.
Мать и ее половой партнер должны получить однократную дозу азитромицина (1 г) внутрь и пройти обследование на другие заболевания, передаваемые половым путем.
в) Гонококковый конъюнктивит у новорожденных детей. Распространенность цервикальной гонококковой инфекции у женщин в развитых странах, как правило, менее 1%; однако в некоторых странах распространенность инфекции достигает 22%. Вероятность развития конъюнктивита у новорожденных от матерей с гонококковой инфекцией после вагинальных родов при отсутствии профилактического лечения составляет 30-47%. Передача гонококковой инфекции возрастает до 68%, если у материи имеется также хламидийная инфекция. Гонококковый конъюнктивит возможен также у детей, родившихся в результате кесарева сечения. Симптомы у младенцев обычно проявляются через 2-5 дней после родов.
Конъюнктивит протекает агрессивно, с обильными гнойными выделениями, тяжелой конъюнктивальной инъекцией, хемозом и отеком век. Гонококки могут проникать в роговицу через интактный эпителий. Поражение роговицы начинается с плотных белых периферических инфильтратов. На второй неделе инфекции может развиться изъязвление. Серьезной проблемой является рубцевание роговицы в результате неоваскуляризации и перфорации роговицы. В одном исследовании у 4 из 25 пациентов (16%) с гонококковым конъюнктивитом развилось поражение роговицы.
Дети, рожденные от матерей, инфицированных N. gonorrhoeae, независимо от наличия или отсутствия конъюнктивита, должны получить внутримышечно или внутривенно профилактическую однократную дозу цефтриаксона (25-50 мг/кг до максимально 125 мг) или цефотаксима (100 мг/кг внутримышечно или внутривенно), если у ребенка отмечается гипербилирубинемия.9 При подозрении на гонококковый конъюнктивит детям, до назначения антибиотиков, проводится культуральный анализ с окрашиванием по Граму и применением модифицированной среды Тайера-Мартина.
Чувствительность грамотрицательных диплококков при окрашивании по Граму на наличие гонококкового конъюнктивита составляет 86%, а специфичность 90%. Культуральное исследование крови и спинномозговой жидкости проводится для обследования на бактериемию и менингит, проводится клинический контроль ребенка на наличие септического артрита. Поскольку у матери часто имеется сопутствующая хламидийная инфекция, проводится окрашивание по Гимзе и культуральный анализ на Chlamydia. При наличии системной инфекции курс цефалоспорина продлевается до 7-14 дней. В местных антибиотиках необходимости нет, однако рекомендуется частое промывание гнойных выделений физиологическим раствором.
Мать и ее половой партнер должны получить лечение по поводу гонококковой и предположительной хламидийной инфекции, а также пройти обследование на наличие других заболеваний, передающихся половым путем.
г) Бактериальный (негонококковый и нехламидийный) конъюнктивит. В большинстве случаев бактериального конъюнктивита, вызванного не Chlamydia и не Gonococcus, имеет место микробная колонизация носоглотки новорожденного, а не влагалища матери. По сравнению с группой контроля у новорожденных с конъюнктивитом чаще всего обнаруживают Staphylococcus aureus, Streptococcus pneumoniae, Streptococcus viridans, Enterococcus и Haemophilus. Бактериальный конъюнктивит начинается на 5-14-й день жизни и может быть односторонним или двухсторонним. Бактерии культивируют на шоколадном и кровяном агаре. В некоторых случаях положительный результат означает наличие колонизации, но не вызывающих заболевание бактерий.
До получения результатов культурального анализа можно применять местный антибиотик широкого спектра действия, но многие случаи разрешаются без терапии.
д) Герпетический конъюнктивит. В редких случаях неонатальный конъюнктивит может вызываться вирусом простого герпеса (ВПГ). Новорожденные инфицируются во время вагинальных родов или в результате восходящей внутриматочной инфекции, если у матери имеется генитальная инфекция ВПГ. Риск инфекции намного выше, если у матери первичная герпетическая инфекция, а не случай реактивации генитальной инфекции ВПГ: 25-60% по сравнению с 2%. Новорожденные могут заразиться при прямом контакте с ухаживающим персоналом, имеющим лабиальный герпес или герпетический панариций.
Офтальмологические проявления неонатального ВПГ включают эритему и везикулы на веках, конъюнктивит, кератит и передний увеит. Кератит может захватывать все слои роговицы и протекает по-другому, чем у взрослых. Глазные симптомы обычно появляются через 5-14 дней после контакта с вирусом. Неонатальный герпетический кератоконъюнктивит обычно протекает на фоне системного заболевания, которое может быть диссеминированной инфекцией (пневмонит, гепатит), менингоэнцефалитом или заболеванием кожи, глаз и слизистых оболочек. Начало системного заболевания может запаздывать до шестой недели жизни.
При подозрении на герпетический кератоконъюнктивит у новорожденных проводятся культуральный анализ на ВПГ (соскобы конъюнктив, эпителия роговицы или кожных везикул), анализ спинномозговой жидкости, в том числе ПЦР (полимеразно-цепная реакция) на ВПГ, а также функциональные пробы печени. К ускоренным диагностическим методам относятся прямое иммунофлюоресцентное окрашивание антител или обнаружение методом иммуноферментного анализа антигенов ВПГ в соскобах. ПЦР на определение ВПГ может также проводиться на материале мазков и соскобов. Тестирование на антитела ВПГ у новорожденных бесполезно.
Бессимптомные младенцы профилактически получают ацикловир внутривенно, если они рождены от матерей с первичной инфекцией генитального ВПГ на момент вагинальных родов, или если в материале поверхностных соскобов растет ВПГ. Для лечения неонатальной инфекции назначают ацикловир внутривенно (60 мг/ кг в день в 3 приема) в течение 14 дней или в течение 21 дня при наличии диссеминированной инфекции или поражения ЦНС. Рекомендуется вспомогательная терапия местным трифлуридином 1%, йоддезоксиуридином 0,1% или видарабином 3%. В случае поражения стромы и эндотелия можно добавить местный стероид, в случае увеита — местный стероид и циклоплегию. У детей с неонатальной инфекций ВПГ высок риск смертности, их госпитализируют на период внутривенной терапии.
У таких детей высок также риск реактивации ВПГ, поэтому профилактический прием ацикловира следует продолжать как минимум шесть месяцев после выписки из больницы.
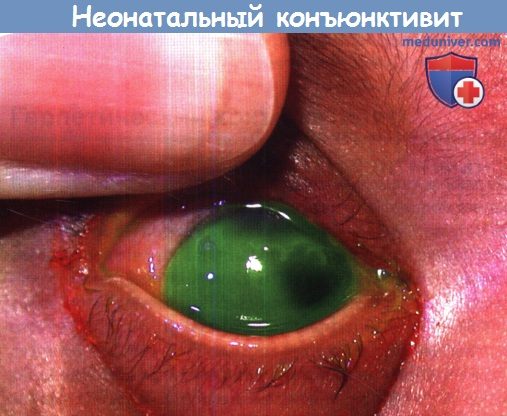
Дендрит роговицы в верхне-назальном направлении соседствует с географическим дефектом эпителия по направлению к центру и к виску.
Несмотря на внутривенное введение ацикловира у пациента развился герпетический энцефалит.
е) Госпитальный неонатальный конъюнктивит. Госпитализированные новорожденные приобретают конъюнктивит от больничного персонала и инструментов, а также при искусственной вспомогательной вентиляции легких, которая, как считается, повышает контакт флоры носоглотки с глазами. Кроме того, большинство таких младенцев недоношенные или имеют множество сопутствующих заболеваний. В проведенном в США исследовании у 200 новорожденных, находившихся в отделении неонатальной интенсивной терапии, чаще всего обнаруживали коагулазонегативные стафилококки, а также Staphylococcus aureus и Klebsiella. Вспышки конъюнктивита в отделениях интенсивной терапии новорожденных вызывал метициллин-резистентный Staphylococcus aureus частота которого возрастает.
ж) Лабораторные тесты при конъюнктивите новорожденных детей. Назначение соответствующих лабораторных тестов зависит от истории заболевания. Если в дифференциальный диагноз включены несколько инфекционных причин, следующие тесты помогают исключить наименее вероятные причины:
— Окрашивание по Граму.
— Окрашивание по Гимзе.
— Культуральное исследование на хламидии или ПЦР.
— Культуральное исследование на гонококки на среде Тайера-Мартина.
— Бактериологические исследования на шоколадном и кровяном агаре.
— Культуральное исследование на ВПГ, ПЦР, прямое иммунофлюоресцентное окрашивание антител или обнаружение антигенов методом иммуноферментного анализа.
Примерно в половине клинически выраженных случаев неонатальных конъюнктивитов результаты культуральных исследований отрицательные.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Глазные КАПЛИ при различных формах конъюнктивита
Конъюнктивит — это воспалительный процесс в слизистой оболочке склеры и век. Природа заболевания может быть разной, но для лечения используются в основном глазные капли с разными действующими веществами. Рассмотрим лучшие капли от конъюнктивита для детей и взрослых.
Симптомы и причины возникновения конъюнктивита

- жжение, зуд, раздражение, болевые ощущения;
- покраснение белков глаз;
- слезотечение;
- слизистые или гнойные выделения из органов зрения;
- сухость век.
- Вирусный. Для этого вида характерно сильное покраснение склеры, зуд. Глаза становятся водянистыми, отечными.
- Бактериальный. При бактериальном происхождении белки глаз краснеют, наблюдается гнойное отделяемое. После ночного сна часто слипаются веки.
- Аллергический. При аллергическом происхождении гной не выделяется, наблюдается покраснение, зуд. К этим симптомам добавляется заложенность носа, чихание, светочувствительность, отечность. Аллергический конъюнктивит всегда поражает оба глаза, в то время как остальные виды могут поражать только один.
Определять, какое происхождение имеет заболевание, и назначать лечение должен только офтальмолог. Иначе лекарства не помогут, и могут начаться осложнения.
Виды капель от конъюнктивита

- Антибактериальные. Основное действующее вещество в них — антибиотик, который уничтожает бактерии. Но некоторые микроорганизмы бывают нечувствительны к определенным группам антибиотиков, поэтому капли в процессе лечения приходится заменять на другие.
- Противовирусные. В составе препаратов обязательно есть вещество, которое пагубно влияет на вирусы: интерферон и его производные, а также другие компоненты.
- Противоаллергические. В составе присутствуют антигистаминные вещества, которые устраняют неприятные симптомы, вызванные аллергенами.
- Комплексные. В этой группе капель присутствует сразу несколько действующих веществ, которые устраняют конъюнктивиты, имеющие разную природу происхождения.
В таблице собраны лучшие глазные капли от конъюнктивита из разных ценовых категорий, которые избавляют от симптомов заболевания за 3-7 дней.
Источник
