- Аллергия на коже: лечение красных пятен и других проявлений
- Симптомы
- Виды кожной аллергии
- Лечение
- Советы пациентам-аллергикам
- Итоги
- Бактериальные инфекции кожи: какие бывают, как лечить
- Как происходит заражение кожи инфекцией
- Поверхностные бактериальные инфекции кожи
- Фолликулит
- Пузырчатка новорождённых
- Импетиго
- Бактериальная инфекция глубокого слоя кожи
- Фурункул
- Карбункул
- Акне (угри)
- Гидраденит
- Особенности инфекций кожи лица
- Лечение бактериальных инфекций кожи
- Профилактика
- Воспаление кожи на руках
- Почему?
- Воспаление кожи на руках может быть следствием:
- Как бороться?
- О коже, склонной к воспалению, необходимо бережно заботиться:
- Цинокап ®
- Благодаря содержащемуся в его составе пиритиону цинка, Цинокап ® обладает:
Аллергия на коже: лечение красных пятен и других проявлений
Как может проявляться кожная аллергия. Ее разновидности их описание. Как их правильно лечить, какие рекомендации выполнять.
Отдельным видом аллергической реакцией на определенные вещества-аллергены является кожная аллергия. Последняя затрагивает кожу генерализованно (по всему телу) или локализовано (отдельными участками). Аллергические высыпания, волдыри, зуд, жжение кожи у взрослых могут быть вызваны телесным контактом с раздражителем, медикаментозными средствами, пищевыми аллергенами, химическими веществами и так далее.
Симптомы
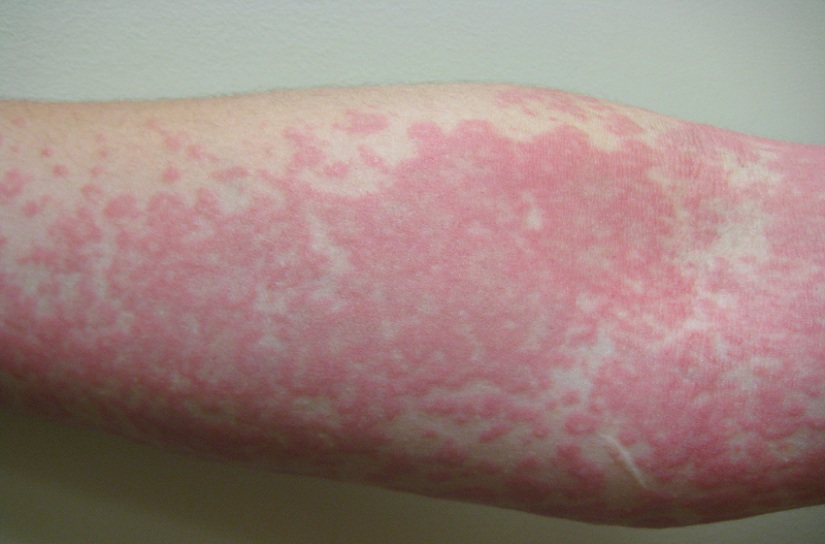
Красные пятна, отеки и жжение кожи – результат увеличения в крови гистамина, который остро реагирует на отдельный аллерген. Ярко выраженная аллергическая реакция организма приводит к образованию сильных отеков кожи и нестерпимому кожному зуду.
Симптомы кожной аллергии (экзема, крапивница, нейродермит) могут проявляться в острой и хронической форме, локально или по всему телу.
Виды кожной аллергии
Аллергические проявления на коже выражаются следующими заболеваниями:
- Крапивница – симметричные бледно розовые или красные пятна (иногда волдыри). Диаметр бляшек колеблется от 1-2 мм до нескольких сантиметров. Острая форма крапивницы появляется сразу после контакта с аллергеном, причем обострение, как правило, приходится на первые 3-6 часов. Проявления этого вида аллергии на коже проходят самостоятельно в течение 1-7 дней, при хронической форме красные зудящие пятна не исчезают несколько месяцев. Важно! Ряд медикаментозных препаратов может усиливать симптомы.
Есть несколько видов аллергической крапивницы:
- холинергическая – мелкоточечные пузырчатые пятна, сопровождающиеся сильным зудом. Как правило, этот вид крапивницы локализуется в области шеи и груди и может быть спровоцирован сильным эмоциональным стрессом;
- холодовая аллергия (на мороз, холодную воду, лед) появляется через несколько часов после контакта с раздражителем;
- пигментная крапивница – красные (коричневые) зудящие пятна на коже, постоянное расчесывание которых приводит к образованию мокнущих волдырей.
- ангионевротический отек Квинке – самое опасное проявление крапивницы. Он глубоко поражает кожу, сопровождается болью и жжением. Ангионевротический отек имеет свойство самостоятельно исчезать в течение 1-2 часов, но, как правило, умеренная и тяжелая форма требует срочной госпитализации и немедленного лечения.
Важно! Рецидивы крапивницы и зуда часто возникают у пациентов с гастритом и язвенной болезнью.
Фотодерматиту подвержены взрослые со светлой кожей, а также дети с ослабленным иммунитетом. Заболевание может возникать на фоне резкой смены климата или длительного нахождения на солнце. Основное направление лечения – избегание причинного аллергена.
Лечение
При появлении любого вида кожной аллергии основной принцип лечения заключается в устранении причинного фактора.
Лечение также включает в себя:
- Гипоаллергенную диету. Пациентам-аллергикам следует тщательно следить за своим питанием, избегать продуктов-аллергенов – орехов, яиц, рыбы, морепродуктов, цитрусовых.
- Антигистамины снимают проявления аллергической реакции на коже (зуд, красные пятна, отечность), а также блокируют выработку гистамина. Их назначают в виде таблеток, капель и мазей (возможен комбинированный прием).
Важно! Выбор лекарственной формы препарата — задача врача, который исходит из выраженности симптомов аллергии на коже, а также общего состояния пациента. - Гормональные кортикостероиды – неотложное лечение аллергии на коже внутреннего и внешнего применения (строго по назначению врача). Препараты быстро снимают зуд, устраняют красные пятна, но длительное применение приводит к побочным реакциям организма.
- Иммуномодуляторы – препараты для укрепления иммунитета, ведь сбои именно этой системы провоцируют аллергические реакции.
Для лечения легких форм кожной аллергии достаточно приема вышеперечисленных медикаментозных средств. При осложнениях дополнительно назначаются глюкокортикоиды с анаболическими стероидами.
Для устранения внешних проявлений показаны мази-кортикостероиды, противозудящие кремы, травяные ванны.
Советы пациентам-аллергикам
Для облегчения состояния и аллергических проявлений на коже пациенты должны придерживаться следующих рекомендаций:
- для уменьшения симптомов избегайте расчесывания проблемных мест, даже если сильно чешется;
- временно откажитесь от косметических средств, дезодорантов, духов;
- мойте руки в теплой, желательно кипяченой воде;
- используйте гипоаллергенное мыло и мягкое полотенце;
- одевайте легкую не обтягивающую одежду из натуральных материалов (особенно при обострении аллергии);
- пейте травяные отвары;
- соблюдайте гипоаллергенную диету.
Итоги
В нашей клинике принимают квалифицированные аллергологи-иммунологи, а также дерматологи. По результатам обследования аллергии на коже наши специалисты подбирают для вас подходящую схему лечения, дают рекомендации относительно образа жизни и питания. С нами вы навсегда избавляетесь от зудящих красных пятен на теле!
Лечение аллергический заболеваний в МЦИК им. Р.Н. Ходановой проводят:
Кандидат медицинских наук, врач терапевт, аллерголога-иммунолог Удалова Валентина Александровна;
Врач аллерголог-иммунолог Якубов Дмитрий Маратович;
Врач аллерголог-иммунолог Кожелупенко Мария Владимировна
Записаться на прием
Заявка на прием
Заполните все обязательные поля, пожалуйста
Источник
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
- ранки, расчесы, трещинки, потёртости;
- обезвоженность эпидермиса (кожи);
- переохлаждение, перегрев;
- снижение иммунитета;
- болезни — сахарный диабет, онкологические заболевания;
- приём кортикостероидов, контрацептивов, цитостатиков.
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
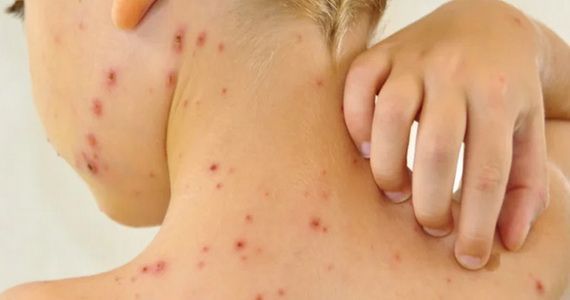
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Источник
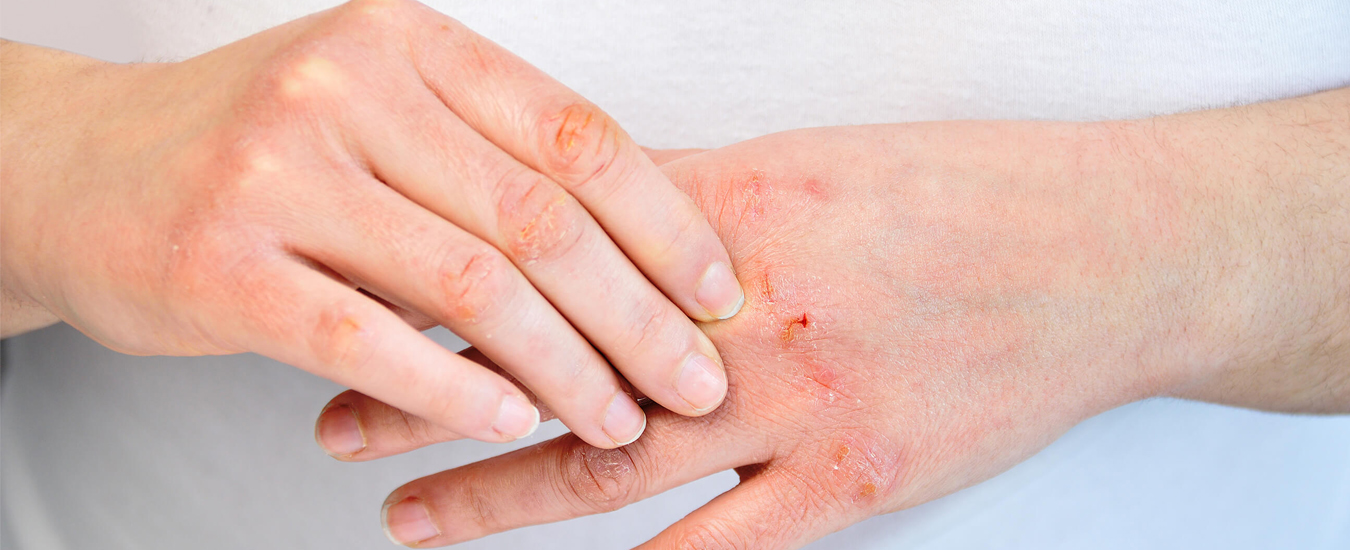
Воспаление кожи на руках
Воспаление кожи, локализованное на руках, встречается довольно часто, поскольку именно открытые участки тела постоянно подвергаются воздействию внешних факторов. Но не только неблагоприятные влияния извне могут стать причиной дерматита.
Почему?
Воспаление кожи на руках может быть следствием:
- воздействия химических средств (мыло, бытовая химия, лакокрасочные изделия и т. д.), ношения перчаток из синтетических волокон, попадания на кожу рук пыльцы и сока растений и т. д.;
- аллергических реакций (крапивница, отек Квинке) и хронических заболеваний кожи (экзема, атопический дерматит на ладонях и коже рук), при которых часто появляются зудящие высыпания и покраснения;
- влияния физических факторов, таких как: ожоги, обморожения, облучение и др.;
- болезней внутренних органов. Эндокринные заболевания, а также нарушения работы желудочно-кишечного тракта могут провоцировать воспаление на коже;
- заболеваний нервной системы. Зуд и воспалительные процессы нередко отмечаются при неврозах, стрессах, депрессии.
Как бороться?
О коже, склонной к воспалению, необходимо бережно заботиться:
- защищать руки от негативных внешних физических и химических воздействий (надевать перчатки при контакте с бытовой химией, красителями, во время работы в саду и т. д.);
- очищать кожу специальными средствами для чувствительной кожи, не допуская пересушивания;
- применять гипоаллергенные ухаживающие средства за кожей рук, хорошо впитывающиеся и не оставляющие на руках жирной пленки (чтобы кожа «дышала»);
- наносить на поврежденные поверхности кожи защитные кремы с противовоспалительным и антибактериальным эффектом, чтобы локализовать воспаление и не допустить присоединения инфекции при случайном расчесывании.
- при этом важно помнить, что гормональные наружные мази с противовоспалительным эффектом имеют достаточно много побочных действий: длительность их применения ограничена, их нельзя применять на больших площадях поражения, к тому же, при частом использовании они могут привести к истончению кожи и вызвать «дерматит отмены»2. Поэтому применять их рекомендуется только строго по назначению и под контролем врача, при подтверждении соответствующего диагноза.
Цинокап ®
Крем Цинокап ® — это негормональное средство для защиты и восстановления кожи при любых воспалительных процессах на ней.
Благодаря содержащемуся в его составе пиритиону цинка, Цинокап ® обладает:
- антибактериальным;
- противогрибковым;
- противовоспалительным эффектом;
- борется с зудом 1;
- защищает кожу от присоединения инфекции.
D-пантенол в составе и специальная основа крема способствуют восстановлению кожи, стимулируют ее регенерацию (устраняя шелушение, стянутость) и ускоряет процесс заживления расчесов и трещин 1.
- 1. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест. Клиническая эффективность и безопасность наружной терапии атопического дерматита// Медицинский совет. — № 1 — 2013. — С18-22.
- 2. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест, Е.В. Гришаева, Я.В. Кащеева, И.А.Куклин. Оптимизация наружной терапии стериодчувствительных дерматозов// Вестник дерматологии и венерологии. — 2007. — № 4. — С.45-51.
Источник