Лечение маловодия при беременности

Чтобы предупредить или контролировать осложнение беременности, обратитесь в МЖЦ. Квалифицированные врачи дадут консультацию в отношении профилактики и лечения маловодия, назначат необходимые анализы. У нас вы можете пройти УЗИ, КТГ, допплерографию.
Стоимость контроля осложненной беременности
- 3 500 Р Первичная консультация акушера-гинеколога + УЗИ
- 114 000 Р Контракт на ведение беременности
- 136 000 Р Контракт на ведение многоплодной или осложненной беременности
Расчет стоимости лечения Все цены
Причины и симптомы
Причинами маловодия при беременности могут стать:
- инфекционные заболевания;
- эндокринные отклонения;
- болезни жизненно важных органов;
- прием алкоголя, никотина, наркотических веществ.
Симптомами ярко выраженного маловодия могут быть болезненные проявления в области живота, тошнота (рвота), общее недомогание.
Очень часто, особенно на поздних сроках беременности, встречается умеренное маловодие. Этот вид патологии не так опасен, как выраженный, но требует не меньшего внимания со стороны врачей и будущей мамы.
Чем грозит маловодие при беременности? В первую очередь, патологиями развития плода. Может образоваться задержка физического развития ребенка, кислородное голодание, нарушения ЦНР (центральной нервной системы).
Количество околоплодных вод можно вычислить только при помощи специальных методов обследования. Самым распространенным и эффективным методом является УЗИ и доплерография, при помощи которых определяется индекс амниотической жидкости (ИАЖ).
Как лечить маловодие при беременности и с чего начать диагностику?
Источник
Как избавиться от маловодья
Мы в социальных сетях:
Как лечить маловодие

Она участвует в процессе обмена веществ, в сохранении стабильного температурного режима в среде ребенка, в насыщении плода. Химический состав жидкости насыщен жирами, белками и различными микроэлементами, необходимыми для комфортного пребывания ребенка в утробе.
Кроме того, чудо-жидкость обеспечивает безопасность ребенка: околоплодные воды смягчают механическое воздействие, сохраняя в спокойном состоянии плод и пуповину; уменьшает шумовое воздействие, является барьером от проникновения инфекций, устанавливает оптимальный режим давления в околоплодном пузыре и обеспечивает удобное передвижение плода внутри матери.
Именно поэтому количество и состояние амниотической жидкости непосредственно влияет на протекание беременности, состояние здоровья и матери, и ребенка, а также процедуру родов.
Количество жидкости постоянно изменяется на протяжении всех 9 месяцев: например, в 10 недель — 30 миллилитров, а к 37-38 неделе объем колеблется уже в пределах от 600 миллилитров до полутора литров (все зависит от размеров, веса плода и особенностей женского организма). А вот при выявлении объема ниже нормы медики диагностируют маловодие. Недостаток амниотической жидкости является хоть и редкой, но весьма опасной патологией, угрожающей не только здоровью, но даже жизни ребенка.
Данная патология делится на 2 вида: умеренная и выраженная. При умеренном маловодии объем жидкости колеблется от 500 до 200 миллилитров. В этом случае дети рождаются с мышечной гипотрофией разной степени тяжести, но при своевременном выявлении и проведении адекватной терапии медики могут прогнозировать удовлетворительное состояние ребенка на момент рождения.
При выраженном маловодии речь идет об объеме менее чем 200 миллилитров. При данном диагнозе во втором триместре специалистами поднимается вопрос о целесообразности сохранения беременности, так как существует большая вероятность развития дефектов развития плода и возникновение угрозы выкидыша.
На фоне маловодия у детей развивается хроническая гипоксия, что и приводит к асфиксии плода и новорожденного. Данная патология усложняет течение родов: возикновение вторичной слабости, вероятность получения родовых травм. Кроме того, маловодие может стать причиной внутриутробной задержки развития плода (ВЗРП).
Причинами развития патологии могут стать недостаточное развитие эпителия, покрывающего околоплодные воды, полное предлежание плаценты, нарушение секреторной функции оболочки. К этиологическим факторам маловодия плода относят аномалии развития ребенка в перинатальном периоде, выражающиеся в генетической наследственности, патологии формирования почек, лица и т.д.
Еще несколько причин маловодия: долговременное повышенное давление при нефропатии беременных и наличие инфекционных заболеваний генитального или экстагенитального типа.
Программа лечения маловодия определяется в зависимости от вида патологии, срока беременности и наличия имеющихся заболеваний. При обнаружении любого рода инфекций врачи начинают антибиотикотерапию препаратами, не обладающими возможностью проникать через плаценту. Лечение ифекционного заболевания, ставшего причиной возникновения маловодия у женщин в период беременности, является важным условием лечения самойм патологии.
При лечении умеренного типа маловодия проводится комплексная терапия при сохранении и пролонгации беременности (продление срока беременности для обеспечения полноценного развития ребенка). Медикаментозное лечение направлено на улучшение маточно-плацентарного кровотока, поднятия показателей плацентарного метаболизма и газообмена в комплексе мать — плацента — ребенок.
В период лечения патологии УЗИ проводится каждые 3 — 7 дней, КТГ (кардиотокография проводится для выявления показателей внутриутробной жизнедеятельности плода) — каждый день, а доплерография — каждые 3 дня. Результатом лечения у пациенток с 1 и 2 стадией ВЗРП наблюдается увеличение объема амниотической жидкости с одновременным улучшением показателей ребенка, увеличение его веса и роста.
При лечении выраженного типа маловодия врач обязан предупредить пациентку о всех возможных рисках. В случае раннего выраженного типа патологии или при выраженной стадии на более поздних сроках целесообразнее прервать беременность.
А при возникшем и развивающемся маловодии с 36 недели и позднее врачи прибегают к преждевременному родоразрешению, применяя кесарево сечения. Для этого плод к родам готовят заранее, вводя препараты, способствующие дозреванию легочной ткани, чтобы избежать или максимально сократить риск возникновения острой асфиксии.
На сегодняшний день в лечении маловодия разного типа и степени тяжести в нашей стране наблюдаются вполне благоприятные прогнозы, так как уровень репродуктивной, перенатальной (ведение внутриутробного развития) и неонатальной (ведение организма в первые минуты. часы и дни жизни – до месяца) медицины является ведущим в мире, ведь израильские специалисты владеют самыми эффективными методиками и техниками по сохранению и пролангации беременности, что позволяет им спасать жизни младенцев.
ЧИТАЙТЕ ТАКЖЕ:
БЛАГОДАРИМ, ЧТО ВЫ ДО КОНЦА ДОЧИТАЛИ НАШУ СТАТЬЮ. Возможно Вам будет интересно подписаться на нашу еженедельную рассылку «Рецепты здоровья мировой медицины» чтобы быть в курсе самых современных технологий мировой медицины по лечению, диагностике и профилактики в области гинекологии и акушерства, гастроэнтерологии, дерматологии, кардиологии, хирургии, пластической хирургии, стоматологии, офтальмологии, ортопедии и онкологии, а также здорового образа жизни. Кроме этого, все подписчики нашей рассылки имеют право на получение льгот при лечении и диагностике в Израиле. С перечнем льгот, Вы можете ознакомиться по этой ссылке
Источник
Маловодие при беременности
Общие сведения
Что такое маловодие у беременных (медицинский термин олигогидрамнион)? Это патологическое состояние, при котором уменьшается количество околоплодных вод (меньше 500 мл) при целости плодных оболочек и без признаков подтекания вод. Околоплодные воды (синоним амниотическая жидкость) окружают плод и являются средой, которая связывает его и организм матери. Основная их функция — обеспечение жизнедеятельности плода, питания и его развития, защита от инфекций и травм, облегчение движений развивающегося плода. Циркуляция амниотической жидкости является тренирующим фактором для выделительной и дыхательной системы плода.
Маловодие расценивается как проявление патологии беременности, что в последствии влияет на ее исход. Оно косвенно указывает на врожденные аномалии, наличие внутриутробной инфекции и даже гибель плода, приводит к осложнениям беременности и родов, связи с чем является актуальной проблемой акушерства. Можно сказать, что недостаточное количество околоплодных вод — это ответ организма женщины на любые изменения со стороны ее здоровья или плода, которые могут быть связаны с инфекциями или эндокринной патологией. Однако, только уменьшение вод ниже нормы без изменений УЗИ, доплерографии и кардиотокографии не рассматривается как маркер патологии плода. Довольно часто (20-50% случаев) встречается идиопатическое маловодие, когда какая-либо патология у женщины или у плода не выявляется.
Амниотическая жидкость появляется на третьей неделе и в норме ее объем меняется со сроком беременности: в 10 недель он составляет 30 мл, потом постепенно увеличивается и к 37-38 неделям достигает 1500 мл, а к концу срока снова уменьшается. Обычно в конце беременности умеренное маловодие является физиологическим и не представляет опасности. Большую часть вод выделяет амниотический пузырь (часть плаценты), плод в процессе своей жизнедеятельности тоже выделяет до 500 мл жидкости. Если беременная здорова, то плацента производит нормальное по срокам беременности количество амниотической жидкости. Нормальный ее объем — это показатель правильного функционирования плодных оболочек и мочевыделительной системы плода. Данная патология может появиться в любом триместре, но чаще развивается в ІІІ триместре (к 37-38 неделе), что связано со старением плаценты и снижением ее функции. Есть случаи развития олигогидрамниона до 20-й недели.
Патогенез
Продукция околоплодных вод и поддержание их объема — это процесс образования и всасывания, который происходит постоянно. В этом процессе задействованы плодные оболочки, эпителий пуповины, поверхность плаценты, легкие, кишечник плода и его мочевыделительная система. До 5 недель воды продуцирует хорион, потом — амниотическая оболочка, начиная с ІІ триместра функцию берут на себя почки (моча) и легкие плода (альвеолярная жидкость). Основной источник жидкости – моча. При доношенной беременности плод выделяет от 400 до 1200 мл мочи. Легкие доношенного секретируют 300–400 мл в день. Околоплодные воды обновляются каждые три часа, смена растворенных веществ происходит за 5 суток.
На объем жидкости влияют:
- Мочеиспускание плода — основной источник во 2-ой половине беременности, если есть аномалии почек амниотической жидкости образуется очень мало. При нормальной доношенной беременности плод выделяет 700-900 мл мочи в день.
- Проглатывание вод плодом. В доношенном сроке он проглатывает 230-750 мл в день.
- Секреция жидкости легкими.
- Развившаяся нехватка околоплодных вод отражается на ребенке — его кожа становится морщинистой и сухой, он начинает отставать в росте. Стенки матки сдавливают его, поскольку плотно прилегают к плодному мешку, а сам плод соприкасается с амнионом. В результате тесного соприкосновения с амнионом между внутренней поверхностью амниона и плодом образуются тяжи (симонартовы связки или перетяжки). Тяжи могут вызвать дефекты или ампутацию пальцев, а в некоторых случаях — ампутацию конечностей. Также развиваются косолапость и искривления позвоночника. Если симонартовы связки сжимают пупочные сосуды, наступает гибель.
Классификация
- Раннее, развившееся от 16 до 20 недель и связанное с неполноценной функцией плодных оболочек. Может свидетельствовать об аномалиях развития плода.
- Позднее, выявляемое во II-III триместре (после 26 недель). Развивается эта форма на фоне заболеваний матери, патологии плаценты и патологии беременности. Причиной его также может быть частичный дородовый разрыв плодной оболочки.
- Хроническое — формируется медленно и прогрессирует. Для подтверждения его УЗИ и другие исследования проводят в динамике в течение 1-2 месяцев. При прогрессировании выставляется окончательный диагноз.
- Острое (преходящее) — возникает остро и временно, развивается после респираторной инфекции, ангины или отравления. Эта форма доброкачественная и исчезает после того, как беременная выздоравливает.
По степени тяжести:
- Легкой тяжести (ІАР — индекс амниотической жидкости 5-10 см).
- Средней тяжести (индекс амниотической жидкости 2-5 см).
- Тяжелой степени (ІАР меньше 2 см).
Умеренное маловодие при беременности (околоплодная жидкость определяется в количестве 400-500 мл) выявляется случайно на УЗИ, поскольку умеренное маловодие не сопровождается какими-либо объективными симптомами. Выраженное маловодие диагностируется в том случае, если недостаток жидкости превышает 700 мл. Выраженное маловодие уже сопровождается симптомами — боль при движении плода, головокружение, тошнота или рвота, может быть сухость слизистых оболочек.
Как влияет маловодие на развитие беременности и состояние плода? В любом триместре оно сопряжено с рисками для беременной и плода. Маловодие при беременности 20 недель часто сопряжено с летальным исходом плода. Длительное наличие олигогидрамниона в этом сроке увеличивает риск аномалий грудной клетки, недоразвития легочной артерии и деформаций конечностей. Обычно в этом сроке олигогидрамнион развивается после инфекционно-воспалительных заболеваний и сочетается с недостаточностью плаценты и аномалиями развития. У беременных в анамнезе выявляется цитомегаловирусная инфекция, герпетическая инфекция или парагрипп. Если выявляется маловодие, воспаление плаценты и плодных оболочек, нарушения эмбриогенеза, решается вопрос о целесообразности сохранения беременности.
Если выявлено маловодие на 32 неделе беременности ее пролонгируют. Умеренное маловодие на этом сроке не опасно, но для уточнения состояния плода проводится кардиотокография на 32-33 неделе гестации и ежемесячный контроль УЗИ. При выраженной форме маловодия и наличии повышенного тонуса матки на 34 неделе показана госпитализация. Лечение включает седативные препараты, спазмолитики, препараты, улучшающие плацентарный кровоток, и по показаниям — гормоны. Усилия врачей направлены на пролонгацию беременности и созревание малыша, поэтому беременной предлагается госпитализация с целью сохранения беременности.
В 36 недель-37 продолжают активно наблюдать за плодом, назначается лечение, улучшающее метаболизм в плаценте и газообмен, а также витамины. При гипертонусе назначаются токолитики. Если консервативное лечение не дает результатов, количество околоплодных вод по-прежнему уменьшается, а состояние плода ухудшается, рекомендуется родоразрешение независимо от срока беременности. С учетом высокого риска осложнений при родах предпочтение отдается кесареву сечению.
38 или 39 недель — это срок, на котором можно родоразрешать беременную, поэтому выполняется плановое кесарево сечение. Маловодие на 40 неделе и 41 связано с переношенной беременностью, поскольку к 40 неделе количество вод в норме уменьшается до 0,6 л — это показание для родоразрешения.
Причины маловодия при беременности
В большинстве случаев причиной недостаточного количества околоплодных вод является:
- Недоразвитие амниотического эпителия, вследствие чего нарушается продуцирование жидкости в необходимом количестве.
- Поражение плодных оболочек при инфекционно-воспалительных заболеваниях: вульвовагиниты, аднекситы, эндометриты. При выявленном маловодии у беременных в анамнезе отмечаются хламидиоз, трихомониаз, ВПЧ-инфекция, микоплазмоз, гонорея или сифилис.
- Экстрагенитальная патология женщины — хронические заболевания почек, коллагенозы, сердечно-сосудистые заболевания.
- Нарушение обмена у беременной (ожирение, сахарный диабет). Женщины данной патологией составляют группу риска, и недостаточная выработка околоплодных вод отмечается с первого триместра.
- Первичная плацентарная недостаточность, связанная с пороками ее развития или инфарктами.
- Аномальное прикрепление, преждевременная отслойка, преждевременное старение плаценты.
- Аномалии развития мочевыделительной системы у плода (поликистоз почек, недоразвитие почек, различные виды атрезий и обструкций мочевой системы).
- Задержка развития плода или его гибель, хромосомные патологии (трисомия 13,21,18).
- Перенашивание беременности, которое является причиной в 20-30% случаев. Объем жидкости увеличивается до 36-37 недель, а потом начинает уменьшаться и сходи к минимуму при переношенной беременности.
- Олигогидрамнион часто наблюдается у одного из близнецов, если у другого в это время развивается многоводие. Это связано с тем, что кровь, циркулирующая в общей плаценте, распределяется неравномерно.
- Применение нестероидных противовоспалительных средств беременной, которое повышает риск патологии почек у плода. В данном случае олигогидрамнион может развиться быстро (за два дня приема) или в течение нескольких недель от начала лечения НПВС. Обычно это состояние является обратимым — исчезает при отмене препарата.
- В 25% встречается идиопатическое маловодие без видимых причин.
В первом триместре недостаточное количество вод — редкая находка, но связана с неблагоприятным прогнозом (угроза выкидыша). Причины развития данной патологии в этот период: аномалии сердца, нарушение числа хромосом, разрыв плодных оболочек и внутриутробная гибель плода. Не исключаются и ятрогенная причина — медицинские манипуляции (биопсия ворсин хориона).
Олигогидрамнион во втором триместре связан чаще всего с обструкцией мочевых путей плода, разрывом плодных оболочек, отслойкой плаценты и ранней задержкой развития плода. Иногда выявить отклонение в количестве вод удается только в третьем триместре: в предродовом сроке (37-38 недель) маловодие выявляется в 3%-5% случаев, а в 40-41 неделю — в 5%-11%.
Причины маловодия в 3 триместре беременности:
- преждевременный разрыв плодных оболочек;
- задержка внутриутробного развития;
- отслойка плаценты;
- ятрогенные причины (прием беременной ингибиторов АПФ или нестероидных противовоспалительных средств).
Симптомы
Клинические признаки маловодия умеренной степени не выражены и установить патологию можно только при УЗИ. Признаки выраженного олигогидрамниона включают:
- плохое шевеление плода;
- болезненные ощущения или дискомфорт при шевелении;
- боль внизу живота;
- тошнота по утрам и сухость во рту;
- беспокойный сон;
- слабость и апатия;
- самопроизвольный выкидыш.
При осмотре выявляют недостаточный по сроку размер матки, плотная консистенция ее, малоподвижный плод и положение его неправильное.
Роды при маловодии осложненные: схватки болезненные и не эффективные, отмечается медленное раскрытие шейки, слабая родовая деятельность и гипоксия плода. При сдавлении пуповиной часто наступает гибель плода во время родов. При вскрытии плодного пузыря изливается незначительное количество густой жидкости, окрашенной калом. В последовом периоде часто наблюдаются кровотечения. Роды ведут с ранним искусственным разрывам пузыря. Постоянно проводят кардиомониторинг плода. Обязательно выполняется профилактика кровотечений (окситоцин, метилэргометрин). При начавшейся в родах гипоксии показано родоразрешение кесаревым сечением. У новорожденных отмечается снижение адаптации.
На форум, посвященный данной теме, часто обращаются беременные в сроке 32-33 недели, когда чаще всего выявляют маловодие, задают вопросы и делятся своим опытом. Многие сообщают, что обязательно делают кардиотокографию и если результаты обследования плохие, то назначается госпитализация. Если есть значительное маловодие и выраженная задержка развития плода, то несмотря на срок гестации выполняется кесарево сечение.
Анализы и диагностика
- Проводится наружное акушерское исследование — измеряется окружность живота и стояние дна матки. В связи с уменьшением амниотической жидкости эти показатели отклонены в меньшую сторону, а подвижность плода ограничена.
- При вагинальном исследовании — матка в тонусе и плоский плодный пузырь.
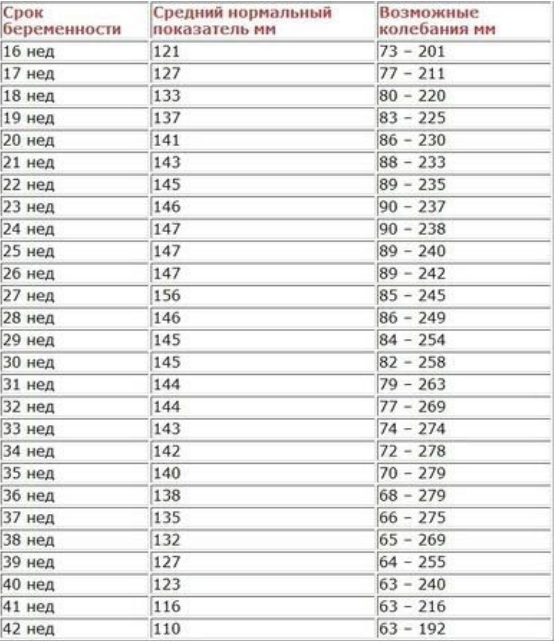
- Важным исследованием является УЗИ оценка околоплодных вод. Вычисляется индекс амниотической жидкости: полость матки мысленно разделяют на 4 квадранта и в каждом определяют глубину кармана амниотической жидкости. Сумма значений в четырех квадрантах — это индекс амниотической жидкости. Если глубина кармана меньше 2 см, а индекс меньше 5 см, то это свидетельствует о маловодии.
- Обследование беременной на наличие инфекций (исследование мочи, крови, мазков из на патогенную флору, ПЦР исследование на инфекции).
- Оценка длины цервикального канала (определяет риск преждевременных родов).
- УЗИ плода, которое позволяет определить аномалии развития.
- Кардилтокография. Оценивает состояние плода его сердцебиению. Проводится исследование только в третьем триместре (после 32 недели).
Лечение маловодия
Как лечить маловодие? До настоящего времени проводится поиск методов лечения — рассматривается консервативное поддерживающее лечение, гидратация беременной, трансабдоминальная амниоинфузия. Тактика ведения беременной зависит от выраженности маловодия. При незначительном и умеренном снижении количества вод беременность не отличается от нормальной.
- покой;
- достаточный сон;
- ограничение физической нагрузки;
- диету с высоким содержанием витаминов и минералов;
- достаточный питьевой режим (соки, вода, морсы).
Беременность пролонгируют до положенного срока, но обязательно выполняют УЗИ контроль состояния плода и амниотической жидкости. УЗИ проводят каждые 4 недели или каждые 1-2 недели, если плод отстает в развитии. Допплерография выполняется раз в 3 дня для контроля плацентарного кровообращения. При выраженном маловодии беременность протекает с осложнениями (угроза прерывания), что требует медикаментозной коррекции. Выраженное маловодие во II триместре, задержка развития могут вызвать прерывание беременности. При выявлении пороков развития, несовместимых с жизнью, проводится прерывание беременности.
В третьем триместре при незначительном или умеренном олигогидрамнионе и отсутствии аномалий у плода беременность пролонгируют, но при обязательном наблюдении и терапии. Лечение на 32 неделе может включать:
- Препараты, улучшающие плацентарное кровообращение (Трентал, Агапурин, Курантил, Персантин).
- Препараты метаболического действия (Актовегин, Витамин В6, Магний В6, Кокарбоксилаза, Картан, фолиевая кислота, Рибоксин). К средствам, которые улучшают метаболизм и газообмен в плаценте, относятся также препараты железа, оксигенотерапия и гипербарическая оксигенация.
Гепатопротекторы (Глутаргин, Эссенциале Н). - Коррекцию реологических показателей крови (Реополиглюкин, Реосорбилакт).
- Устранение гипоксии плода (Инстенон + Кокарбоксилаза + Пиридоксина гидрохлорид + Кислота аскорбиновая + Раствор глюкозы).
- При задержке развития плода лечение дополняют Метионином, а беременная должна принимать питательную смесь Энпит белковый как дотацию к пище. При выявлении задержки развития плода в III триместре лечение эффективно только в 12%.
- Антибактериальная терапия (при урогенитальной инфекции).
Дополнительно рассматривается метод амниоинфузии — трансцервикальной (жидкость вводят через влагалище) или трансабдоминальной (через брюшную полость в матку). Это могут быть солевые растворы или фильтрат плазмы матери.
Источник