- Ощущение соринки в глазу
- Настоящая соринка или симптом: как определить?
- Травмы глаз
- Попадание инородного тела
- Можно ли удалять инородное тело самостоятельно?
- Можно ли промывать глаза?
- Ушибы
- Ожоги
- Чувство соринки в глазу как симптом заболеваний
- Когда нужно обращаться к врачу?
- Что нельзя делать при ощущении соринки в глазу?
- Возможные осложнения
- Профилактика травм и заболеваний глаз
- Раствор «Гилан» при синдроме сухого глаза
- Мушки перед глазами: причины и лечение
- Признаки
- Причины появления мушек перед глазами
- Диагностика
- Лечение мушек перед глазами
- Лекарственное лечение
- Хирургическая операция
- Деструкция стекловидного тела — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы деструкции стекловидного тела
- Патогенез деструкции стекловидного тела
- Классификация и стадии развития деструкции стекловидного тела
- Осложнения деструкции стекловидного тела
- Диагностика деструкции стекловидного тела
- Лечение деструкции стекловидного тела
- Прогноз. Профилактика
Ощущение соринки в глазу
Оглавление
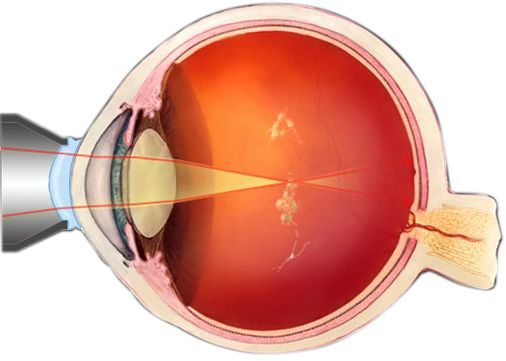
Глазное яблоко чувствительно к любому внешнему воздействию. Наиболее уязвимой его частью является роговица, которая не окружена твёрдыми тканями и костями. Защитную функцию выполняет тонкий слой слёзной плёнки. При его отсутствии на поверхности роговицы появляются микротрещины, которые и становятся причиной раздражения и ощущения инородного тела. Схожую реакцию вызывает механическая травма или, действительно, попадание на роговицу крупных частиц пыли, что может усложнить диагностику заболевания.
Настоящая соринка или симптом: как определить?
Без специального оборудования определить, что стало причиной раздражения глаза, затруднительно. Косвенным признаком того, что в глаз попала соринка, является внезапное ощущение боли и дискомфорта при моргании.
Травмы глаз
Различают несколько видов травм глаза: ранение, тупая травма, химический ожог. Повреждения могут быть как поверхностными, так и проникающими, с инфицированием или без.
Попадание инородного тела
При попадании в глаз инородного тела степень травмирования глаза может быть разной: от раздражения роговицы до выраженного конъюнктивита, кератита, помутнения и разрыва роговицы. Чем дольше в глазу остаётся инородное тело, тем выше риск инфицирования и гнойного воспаления наружных и внутренних структур глазного яблока.
Как правило, речь идёт о попадании в глаз микрочастиц мусора, декоративной косметики, волоса, шерсти животных. При несоблюдении техники безопасности на производстве в глаз попадают мелкие фрагменты строительных материалов: кусочки металлической или древесной стружки, бетона, пластика.
Можно ли удалять инородное тело самостоятельно?
Как поступить, если в глаз попало инородное тело? Попробовать удалить его самостоятельно или обратиться к специалисту? Соринки, ворсинки ткани, ресницы, как правило, удаляются самостоятельно при быстром моргании. Из-за раздражения начинается усиленная выработка слезы, которая вымывает инородное тело с роговицы, не повреждая её.
Если инородное тело находится в труднодоступном месте, например, в уголке глаза или застряло глубоко под веком, то разумнее обратиться к офтальмологу.
Можно ли промывать глаза?
Если чувство соринки в глазу не проходит, то интуитивно возникает желание промыть глаза. Делать это в домашних условиях не рекомендуется, поскольку велик риск более глубокого травмирования роговицы и занесения инфекции.
Ушибы
При ушибах рекомендуется наложить на глаз повязку, а сверху приложить лёд. Это поможет уменьшить боль. Обезболивающим действием обладают некоторые виды глазных капель.
Ожоги
При химическом ожоге – то есть при попадании в глаза чистящих средств, клея, краски, иных производственных или бытовых жидкостей или испарений — в качестве первой помощи можно с большой осторожностью промыть глаза проточной водой, раскрыв пальцами оба века, и наклонив голову вниз и вбок – чтобы вода могла свободно стекать. После нужно наложить стерильную повязку и обязательно обратиться к врачу.
Чувство соринки в глазу как симптом заболеваний
Ощущение, что в глазу что-то мешает, появляется при некоторых глазных заболеваниях, например, при конъюнктивите или синдроме сухого глаза. На самом деле в глазу нет инородного тела, а чувство дискомфорта появляется из-за раздражения роговицы, которое возникает в результате её недостаточного увлажнения и снабжения кислородом.
Если во время работы за компьютером, на открытом воздухе колет в глазу, ощущается резь и жжение, появляется чувство сухости или напротив, усиливается слезотечение, можно говорить о развитии синдрома сухого глаза (ССГ).
Заболевание характеризуется снижением качества и скорости выработки слезы и может привести к тяжёлым последствиям, вплоть до потери зрения. Нарушение работы зрительного аппарата провоцирует несколько факторов:
- работа в тяжёлых условиях, в офисах, на вредных производствах;
- использование контактных линз с низкой газопроницаемостью;
- неблагоприятная окружающая среда;
- экстремальные погодные условия;
- глазные заболевания;
- хирургические операции на глазах;
- возраст старше 45 лет.
Когда нужно обращаться к врачу?
Синдром сухого глаза (ксерофтальмия) опасен своими последствиями. Без адекватного лечения заболевание переходит в хроническую форму, что не только снижает общее качество жизни, но и приводит к необратимым структурным изменениям глаза. Обращаться к врачу надо при появлении нескольких симптомов сразу: ощущение, как будто в глазу застряла соринка, быстрая утомляемость глаз, снижение остроты или чёткости зрения.
Что нельзя делать при ощущении соринки в глазу?
Если появилось чувство «песка» в глазах, не надо тереть их руками или промывать водой. При попадании на раздражённую поверхность роговицы инфекции быстро развивается воспаление, которые может затронуть внутренние структуры глаза.
Возможные осложнения
Синдром сухого глаза трудно поддаётся лечению, если процесс запущен. Распространённым осложнением заболевания является эрозия роговицы, хроническое нарушение качества слёзной жидкости, что приводит к невозможности носить контактные линзы, водить автомобиль, выполнять определённые работы.
Профилактика травм и заболеваний глаз
Офтальмологи отмечают, что синдрому сухого глаза меньше всего подвержены люди с крепким иммунитетом. Соблюдение гигиены при ношении контактных линз, ограничение времени использования гаджетов и работы за компьютером, поддержание общего здоровья снижают риск возникновения сухости глаз. Для снижения негативного влияния окружающей среды рекомендуется использовать увлажняющие капли на основе натуральных компонентов.
Раствор «Гилан» при синдроме сухого глаза
Препарат «Гилан» содержит гиалуроновую кислоту, которая является естественным источником увлажнения роговицы. Он относится к группе слезозаменителей, которые показывают эффективность в лечении ССГ. Раствор «Гилан» совместим со всеми видами контактных линз, защищает глаза от пересыхания, быстро снимает боль и раздражение при травмах роговицы.
Источник
Мушки перед глазами: причины и лечение
«Летающие мушки» перед глазами или плавающие помутнения – это чёрточки или пятнышки небольшого размера, которые образуются в поле зрения человека. Они легко обнаруживаются, при направлении взгляда на какой-нибудь однородный светлый фон, например, на небо или белые поверхности. Само по себе это явление не является вредным и не ухудшает зрение, хотя мушки в глазах могут доставлять некоторый дискомфорт или раздражение. Довольно редко, но все же случается большое помутнение, вследствие которого при определенном освещении может проявляться некоторое затемнение зрения, но оно незначительно.
Нужно сказать, что после появления размер мушек может сильно уменьшиться через несколько месяцев. Офтальмологическая помощь требуется только в очень редких случаях. Чаще всего человек очень быстро привыкает к «летающим мушкам» и перестает обращать на них внимание.
Признаки
Мушки обычно перемещаются в соответствии с движением глазных яблок. Если попытаться сфокусироваться на них, то они исчезают из поля зрения.
Мушки перед глазами различаются по форме:
- в виде серых и чёрных точек;
- в виде крупитчатых или полупрозрачных нитевидных полосок;
- в виде колец;
- в виде кривых линий;
- в виде паутинок.
Физически летающие мушки остаются в стекловидном теле глаза, перемещаясь из поля зрения, и сами собой исчезают крайне редко.
Причины появления мушек перед глазами
Почти всегда мушки перед глазами появляются вследствие возрастных изменений. Пожилые люди старше 50 лет, особенно страдающие близорукостью, находятся в группе риска.
С возрастом происходит распад отдельных составляющих стекловидного тела глаза, а также разрыв коллагеновых волокон. Может происходить накапливание лоскутов и обрывков, вследствие чего происходит уменьшение количества света, получаемого сетчаткой. Офтальмологи дали этому процессу название – деструкция стекловидного тела (ДСТ). Она то и является основной причиной, по которой возникают мушки в глазах.
Реже мушки перед глазами появляются вследствие:
- травмы глазных структур;
- попадания инородного тела;
- мигренозных приступов;
- отравления некоторыми ядами;
- интраокулярных онкологических заболеваний;
- сахарного диабета (ретинопатия);
- кристалловидных отложений в массе стекловидного тела.
Также причинами, по которым возникает мелькание мушек перед глазами, могут быть серьезные патологии. В случае увеличения количества помутнений, ухудшения периферийного зрения, возникновения вспышек и искр в глазах необходимо как можно скорее показаться специалисту. Это может происходить по причине:
- кровоизлияния в глазные структуры;
- разрывов или отслоения сетчатой оболочки глаза;
- гемофтальма;
- вирусных, аутоиммунных, грибковых поражений сетчатой оболочки и стекловидного тела;
- отслоения стекловидного тела.
Диагностика
Не стоит обращаться за медицинской помощью в случае, если у вас есть несколько мушек или помутнений, которые не вызывают особого дискомфорта.
Симптомы, при которых необходимо обязательно обратиться к врачу:
- количество мушек перед глазами резко увеличилось;
- помимо замутнений возникают вспышки, искры и молнии в глазах;
- летающие мушки появились после глазной травмы или операции на глазах;
- помимо мушек возникают болезненные ощущения в глазах;
- помимо помутнений происходит раздвоение «картинки»;
- резко ухудшилось зрение.
Для точной диагностики в этих случаях необходимо получить консультации офтальмолога и невролога. Кроме того, следует провести обследования при помощи специальных инструментов.
Лечение мушек перед глазами
Метод лечения плавающих помутнений перед глазами зависит от причины их появления. Деструкцию стекловидного тела можно лечить двумя методами:
Лекарственное лечение
На данный момент не существует препаратов, которые могли бы полностью устранить мушки перед глазами. Врач-офтальмолог, как правило, назначает лекарственные средства, которые активизируют процессы метаболизма, например: глазные капли Эмоксипин 1%, Вобэнзим, нейрометаболические стимуляторы (ноотропы), а также различные иммуномодуляторы. Это приводит к тому, что помутнения уменьшаются в размерах. Эту терапию также могут дополнять минерально-витаминные комплексы, содержащие лютеин.
Хирургическая операция
Хирургическое вмешательство, хотя и является весьма эффективным методом, связано с большим риском развития осложнений после операции. Среди них – катаракта, отслойка и разрыв сетчатой оболочки, поэтому его применяют крайне редко, только в очень тяжелых случаях. Мушки в глазах хирургическим путем могут быть устранены двумя методами:
- лазерный витреолизис – точное локальное воздействие лазера на замутненные участки стекловидного тела, которое приводит к их дроблению;
- витрэктомия – полное или частичное удаление стекловидного тела и заполнение появившегося пространства специальным раствором.
Несмотря на то что мушки перед глазами весьма распространены, современная медицинская наука пока так и не разработала единого эффективного и безопасного метода избавления от этой проблемы.
Источник
Деструкция стекловидного тела — симптомы и лечение
Что такое деструкция стекловидного тела? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сагоненко Д. А., офтальмолога-хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
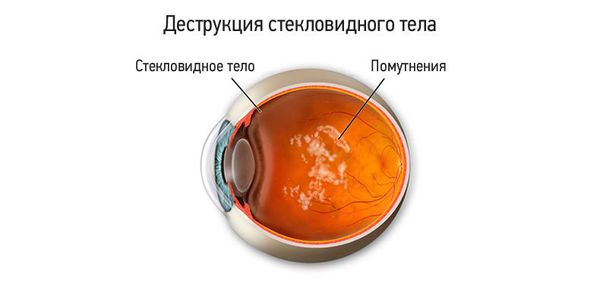
Деструкцией стекловидного тела (ДСТ) называют появление в гелеобразной структуре, наполняющей глазное яблоко, различных включений, помутнений, тяжей или уплотнений, которые тянут внутреннюю оболочку глаза — сетчатку [1] .
Данное состояние часто называют задней отслойкой стекловидного тела (ЗОСТ) и не делают различий между этими двумя диагнозами, так как причины и проявления сходны. При ЗОСТ ввиду склеротических процессов (уплотнения нормальной ткани и снижения её эластичности) в стекловидном теле происходит его сморщивание и отслаивание от прилежащей сетчатки. Патологию можно выявить при проведении инструментальных обследований: офтальмоскопии, ультразвуковом исследовании глазного яблока, оптической когерентной томографии.
Для пациентов деструкция стекловидного тела проявляется различными плавающими «мушками» и «червячками» при взгляде на однородную хорошо освещённую поверхность, например на светлый потолок, стену или небо в солнечную погоду.
Если не убрать причину, которая привела к заболеванию, то его прогрессирование может привести к «тянущему» воздействию на сетчатку, её разрывам и отслоению от подлежащего слоя (пигментного эпителия). Такая ситуация грозит полной и безвозвратной потерей зрения.
Заболевание встречается у каждого четвёртого человека в возрасте после 50-59 лет, и у 87 % людей старше 80 лет [2] . Деструкция стекловидного тела может возникнуть и раньше, особенно при наличии таких патологий, как:
- травмы глаза (контузии, проникающие ранения);
- острые и хронические воспалительные заболевания глаз (например, при хориоретините и увеите);
- близорукость (особенно высокой степени, когда происходит увеличение передне-заднего размера глазного яблока);
- периферические дистрофии и разрывы сетчатки;
- сахарный диабет (первого и второго типа, особенно некомпенсированный) — при заболевании повышается проницаемость стенок капилляров сосудистой оболочки, что приводит к выпотам в полость стекловидного тела, а иногда вызывает массивные кровоизлияния;
- заболевания сердечно-сосудистой системы (атеросклероз, гипертоническая болезнь);
- нарушение кровоснабжения головы в целом и глазного яблока в частности (например, при шейном остеохондрозе и стенозе коронарных артерий);
- интоксикации и лучевая болезнь, для которых характерны кровоизлияния в сетчатку и стекловидное тело;
- общие инфекционные заболевания (токсоплазмоз, сепсис), сопровождающиеся тромбозом сосудов сетчатки и воспалением хориоидеи (задний увеит);
- авитаминозы, недостаток микроэлементов, при которых увеличивается проницаемость и ломкость сосудов сетчатки, в следствие чего плазма и форменные элементы крови выходят в стекловидное тело;
- внутриглазные опухоли;
- паразитарные заболевания (цистицеркоз, эхинококкоз), при которых личинки паразитов с током крови попадают в стекловидное тело.
Причинами нарушения структуры стекловидного тела бывают и развивающиеся серьёзные внутриглазные патологии — кровоизлияние (гемофтальм) или отслойка сетчатки глаза. Эти состояния могут привести к необратимой слепоте.
Симптомы деструкции стекловидного тела
Основная жалоба пациентов — появление в поле зрения на светлом фоне плавающих «мушек», «стеклянистых червячков», «паутинки», которые перемещаются при движении глаз.
При первом возникновении таких симптомов пациенту следует быть особенно настороженным, так как причиной «мушек» может быть разрыв сетчатки, приводящий к её отслоению, или лопнувший сосуд на глазном дне. При продолжении кровотечения глаз может полностью залить кровью и разовьётся опасное состояние, называемое «гемофтальмом».
Данные симптомы обычно носят постоянный характер. Если «точки» появляются периодически и сопровождаются другими проявлениями, например головной болью и слабостью, то можно предположить сосудистую причину заболевания [3] .
Если деструкция сопровождается задней отслойкой стекловидного тела или разрывами сетчатки, то периодически могут возникать «искры», «молнии» или «вспышки». Это происходит из-за уменьшения стекловидного тела в объёме, что в свою очередь, ведёт к «оттягиванию» сетчатки и возбуждению светочувствительных клеток — палочек и колбочек.
Патогенез деструкции стекловидного тела
Для того, чтобы лучше понимать механизм развития деструкции стекловидного тела, обратимся к его строению и составу.
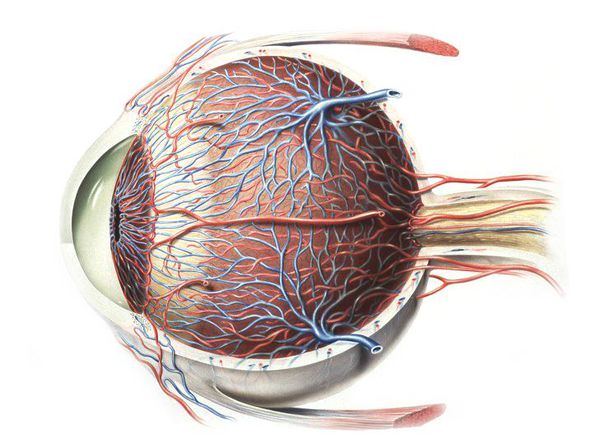
По своей структуре стекловидное тело представляет гелеобразную массу, которая заполняет глаз изнутри и занимает примерно 2/3 его объёма. Его фиксация к внутренним оболочкам осуществляется около хрусталика глаза и диска зрительного нерва. Стекловидное тело содержит до 99 % воды, небольшое количество клеток (гиалоцитов) и белковые коллагеновые волокна. Содержащаяся в нём гиалуроновая кислота обеспечивает вязкость. Кровеносных сосудов в стекловидном теле нет, обменные процессы происходят за счёт осмоса и диффузии — переноса веществ, благодаря разнице в концентрации.
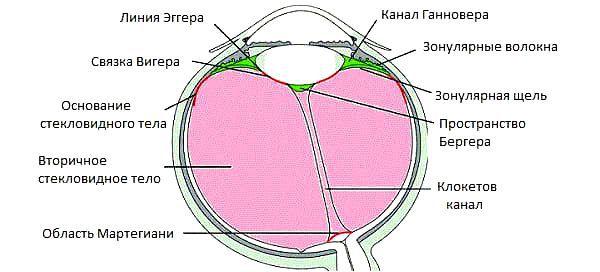
По своей структуре стекловидное тело неоднородно, в нём выделяют следующие образования [4] :
- центральный (Клокетов) канал;
- канал Петри;
- канал Ганновера;
- цинновы связки;
- связку Вигенера;
- пространство Бергера;
- область Мартегиани;
- цистерны (полости)
По составу стекловидное тело — это водный раствор гиалуроновой кислоты, в котором имеются растворимые белки (альбумины и глобулины), неорганический фосфор, аскорбиновая и лимонная кислоты и другие неорганические соединения, присутствующие в крови человека [5] .
К факторам, приводящим к деструкции стекловидного тела, относят возрастные изменения, сахарный диабет, близорукость, увеит, травмы и паразитарные заболевания.
Возрастные изменения. В основе патологических процессов лежит нарушение обмена веществ — снижение доставки кислорода и глюкозы к клеткам, синтезирующим коллаген и гиалуроновую кислоту. При этом в стекловидном теле уменьшается содержание воды, что приводит к его сморщиванию, уплотнению и нарушению первоначальной структуры и прозрачности.
Влияние сахарного диабета. Одним из осложнений сахарного диабета является образование тяжей, при котором не только нарушается прозрачность стекловидного тела, но и возникает тянущее воздействие на сетчатку, которое приводит к её отслойке. Причина развития таких серьёзных нарушений состоит в повышении проницаемости гематоофтальмического барьера, в результате чего в стекловидном теле в разы возрастает содержание белков, глюкозы и мочевины. Коллагеновые волокна при этом уплотняются и становятся основой для образования тяжей [4] .
Близорукость. При близорукости, помимо растяжения сетчатки, из-за увеличения передне-задней оси глаза появляются круги светорассеяния — под действием повышенного светового излучения усиливается перекисное окисление липидов, что ведёт к сбою биохимических и гемодинамических процессов в стекловидном теле. В результате этого в стекловидном теле возникает деструкция, а в сетчатке — очаги периферической дистрофии [7] .
Изменения при увеитах. Проведённые клинические исследования показывают, что у детей с врождёнными увеитами наблюдаются фиброз и помутнения стекловидного тела [7] . Патогенез обусловлен выходом белков в стекловидное тело из окружающей его сосудистой оболочки глаза [8] .
Травмы стекловидного тела. При механических травмах глазного яблока (например, ушибах и контузиях), которые сопровождаются кровоизлияниями в стекловидное тело, основным повреждающим фактором является активация свободно-радикальных процессов с повреждением клеточных мембран, гипоксией, нарушением выработки межклеточного вещества [9] .
Паразитарные заболевания. Личинки ленточных червей попадают в глаз с током крови через сосуды хориоидеи. По мере роста паразитов наблюдается как помутнение стекловидного тела, так и воспалительные явления (иридоциклит, панувеит), которые могут привести к слепоте [10] .
Классификация и стадии развития деструкции стекловидного тела
В зависимости от вида деструкции выделяют следующие формы [20] :
- нитевидная (в стекловидном теле видны волокна) — развивается у пожилых людей при миопии и атеросклерозе;
- зернистая (видны плавающие точки, пузырьки, в том числе сливающиеся в крупные образования) — зачастую появляется на фоне воспалительных заболеваний глаз;
- кристаллическая (видна взвесь из кристаллов) — отложения кристаллов холестерина, тирозина или кальция.
Если патологический процесс захватывает только определённый участок стекловидного тела, то говорят о частичной деструкции, если всю структуру — о полной. Со временем частичная деструкция может перейти в полную.
Стадии заболевания:
- Начальная (разжижение стекловидного тела) — происходит образование оптически пустых пространств, заполненных жидкостью.
- Развитая (сморщивание) — стекловидное тело уплотняется и уменьшается в объёме, утрачивает свою структуру, теряет «каркас», и в нём уже свободно плавают грубые помутнения.
- Задняя отслойка стекловидного тела — стекловидное тело отслаивается от заднего полюса глазного яблока.
Осложнения деструкции стекловидного тела
Осложнения заболевания связаны с воздействием на сетчатку, окружающую стекловидное тело. Уменьшение объёма стекловидного тела, отслоения его от сетчатки или появления в нём тяжей ведёт к разрыву или отслоению сетчатой оболочки.
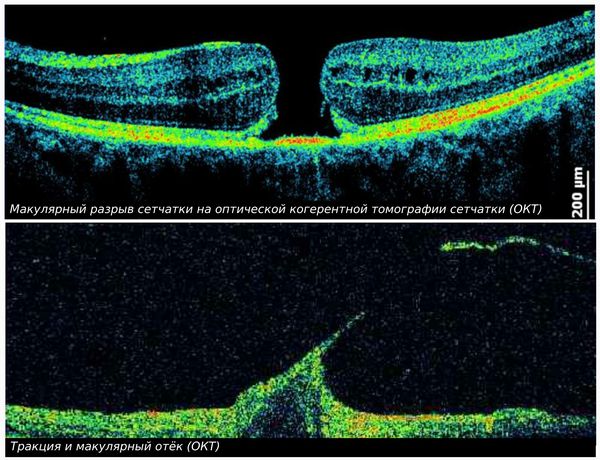
Особенно это опасно при локализации разрыва в центральной части сетчатки — макуле (витреомакулярный тракционный синдром). В результате такого разрыва образуется макулярное отверстие или кистовидный макулярный отёк, существенно ухудшающий центральное зрение человека [11] .
При этом пациент ещё способен ориентироваться в пространстве, так как выпадает центральное поле зрение, а способность видеть по периферии остаётся. Если процесс распространяется и на периферию сетчатки, то зрение теряется полностью. Как правило, это происходит при изменениях на фоне сахарного диабета или как исход воспалительных заболеваний глаз.
Диагностика деструкции стекловидного тела
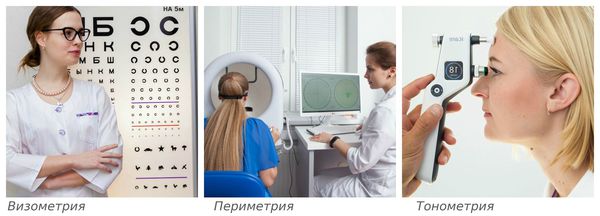
Зачастую постановка диагноза особых сложностей не представляет. Помимо характерных жалоб пациента на плавающие в поле зрения «мушки», «червячки» и «паутинки», выявить заболевание помогут инструментальные методы: визометрия, периметрия, тонометрия и другие исследования.
Визометрия — определение максимально высокой остроты зрения вдаль с коррекцией и без. Исследование проводится с помощью специальных таблиц с буквами или цифрами. Для диагностики детей используют изображения животных и предметов.
Периметрия — исследование полей зрения с помощью периметра. Периметр представляет собой полусферу, внутри которой загораются световые метки. Задача пациента состоит в том, чтобы не отрывая взгляд от центра этой полусферы, увидеть все «огоньки».
Тонометрия — измерение внутриглазного давления. Обследование проводят с помощью помещения на роговицу специальных грузиков (тонометрия по Маклакову) или бесконтактно (пневмотонометром). Суть процедуры cостоит в том, чтобы определить ответ роговицы на внешнее воздействие — чем выше внутриглазное давление, тем сильнее сопротивляемость оболочек глаза к внешнему давлению.
Три исследования, перечисленные выше, не являются специфическими и входят в стандартный осмотр врача-офтальмолога.
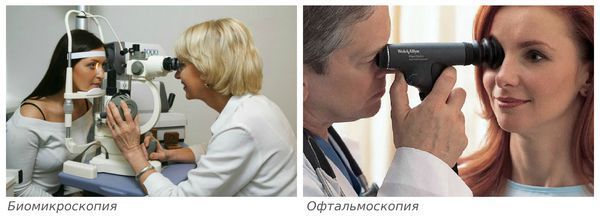
Биомикроскопия — осмотр глаза в щелевую лампу (микроскоп). Определяется изменение однородной структуры стекловидного тела, плавающие помутнения, нити и тяжи.
Офтальмоскопия — осмотр заднего отдела глаза (стекловидного тела и сетчатки), при котором помимо признаков деструкции можно увидеть разрывы и отслоение сетчатки. Офтальмоскопию следует провести при первом появлении плавающих помутнений и установлении диагноза деструкции стекловидного тела. Исследование желательно проводить с применением линзы Гольдмана для исключения дистрофий, разрывов и отслоения сетчатки в периферических отделах [19] .
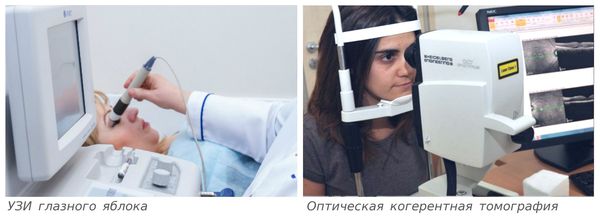
УЗИ глазного яблока — исследование, которое можно проводить при непрозрачности оптических сред. Непрозрачность возникает при помутнении роговицы, катаракте, кровоизлиянии в стекловидное тело. Этим способом можно выявить не только плавающие помутнения и тяжи стекловидного тела, но и отслоение сетчатки, опухоли и инородные тела глаза и окружающих тканей [12] .
ОКТ (оптическая когерентная томография) — метод с наибольшей разрешающей способностью, однако не применимый при непрозрачности оптических сред глаза. Показывает размер, форму и структуру стекловидного тела, мельчайшие изменения в сетчатке, особенно это важно при патологии центральных отделов [13] . В основе метода лежит световое сканирование внутренних структур глаза в высокоточном разрешении (менее 10 микрон) с высокой скоростью (до 100 000 сканов в секунду), которое после компьютерной обработки позволяет получить 2D или 3D модель сетчатки и диска зрительного нерва.
Лечение деструкции стекловидного тела
Целесообразность проведения терапии определяется индивидуально в зависимости от тяжести состояния пациента и выраженности симптомов.
Эффективных методов лечения на данный момент не существует. При отсутствии рисков развития осложнений могут быть назначены витаминные препараты в виде капель и таблеток и средства, улучшающие обмен веществ. Однако данные об их концентрации, накоплении в стекловидном теле и избирательном воздействии на коллагеновые волокна отсутствуют, поэтому клиническая эффективность остаётся недоказанной [14] .
Основное медикаментозное лечение направлено на устранение причин, вызвавших деструкцию стекловидного тела. К таким мерам относят нормализацию уровня сахара и холестерина, устранение воспалительных заболеваний. Терапия проводится смежными профильными специалистами, которые назначают витаминные препараты, средства для улучшения метаболизма и нормализации углеводного и холестеринового обмена.
При выраженных помутнениях и появлении тяжей возможно хирургическое лечение. Лазерная хирургическая операция, направленная на лечение деструкции стекловидного тела, называется витреолизисом.
YAG-лазерный витреолизис — непроникающая процедура, при которой с помощью направленного лазерного излучения крупные плавающие фрагменты расщепляются на более мелкие [15] .
Для проведения одного сеанса витреолизиса потребуется 300-400 вспышек. В зависимости от характера и выраженности деструкции понадобится от одной до пяти процедур.
Витреолизис проходит под местной капельной анестезией. После расширения зрачка и закапывания анестетика лазерный хирург-офтальмолог устанавливает на глаз специальную линзу, которая будет фокусировать луч лазера на фрагментах, которые требуется разрушить.
Перед процедурой нужно тщательно взвешивать все «за» и «против», так как у витреолизиса имеются осложнения и противопоказания [14] .
Противопоказания:
- психические заболевания, эпилепсия;
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- выраженное разрастание сосудов роговицы;
- отслойка сетчатки или сосудистой оболочки.
Осложнения:
- кровоизлияния в сетчатку;
- отслойка сетчатки;
- временное повышение внутриглазного давления;
- катаракта;
- аллергическая реакция на препараты.
Микроинвазивная витрэктомия — полноценное хирургическое вмешательство, при котором собственное стекловидное тело заменяется на силиконовое масло, физиологический раствор или специальный газ [17] . Применяется при наличии сопутствующей глазной патологии (кровоизлиянии в стекловидное тело, разрыве и отслоении сетчатки). Для пациентов, у которых выявлена только деструкция, не используется. Причина состоит в том, что процедура имеет выраженные побочные эффекты и осложнения, в результате которых зрение может стать хуже, чем до операции. Кроме того, витрэктомия в большинстве случаев проводится под общим наркозом, что нужно также учитывать, если у больного есть сопутствующие заболевания, особенно такие как гипертония и сахарный диабет [18] .
Противопоказания к операции:
- непрозрачность оптических сред (помутнение роговицы, катаракта);
- риски общего наркоза;
- заболевания сетчатки и зрительного нерва, значительно снижающие зрительные функции.
Осложнения витрэкомии:
- внутриглазные кровотечения;
- отслоение сетчатки;
- вторичная глаукома;
- воспалительная реакция;
- изменения в роговице;
- развитие катаракты;
- непроходимость сосудов сетчатки.
При выявлении разрывов и дистрофий («решетчатой», «следа улитки» и других) требуется провести профилактическую ограничительную лазерную коагуляцию для снижения будущих рисков развития отслоения сетчатки. При наличии отслоения сетчатки может быть проведено лазерное лечение или операции эписклерального пломбирования или витрэктомии. Выбор процедуры зависит от расположения и объёма нарушений.
Прогноз. Профилактика
Как правило, прогноз при заболевании благоприятный. В большинстве случаев пациент быстро привыкает к появившимся «мушкам» и перестаёт их замечать. Особую категорию составляют больные с тревожно-мнительным типом личности и заболеваниями психики — для них плавающие «паутинки» могут стать неразрешимой проблемой. Такие пациенты настойчиво требуют назначения медикаментозного лечения и проведения хирургической операции, а также активно заниматься самолечением, в том числе с применением сомнительных методик нетрадиционной медицины. В этом случае проблема должна решаться с привлечением смежных специалистов.
Специфической профилактики, предотвращающей деструкцию стекловидного тела, не существует. Важно соблюдать здоровый образ жизни, следить за питанием и лечить сопутствующие заболевания, в первую очередь — атеросклероз, сахарный диабет и воспалительные заболевания глаз.
Источник