- Пневмоторакс
- Пневмоторакс — что это такое?
- Причины пневмоторакса
- Симптомы пневмоторакса
- Диагностика пневмоторакса
- Лечение пневмоторакса
- Опасность пневмоторакса
- Группа риска
- Профилактика пневмоторакса
- Спонтанный пневмоторакс — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска спонтанного пневмоторакса
- Катамениальный (менструальный) пневмоторакс
- Симптомы спонтанного пневмоторакса
- Патогенез спонтанного пневмоторакса
- Патогенез катамениального пневмоторакса
- Классификация и стадии развития спонтанного пневмоторакса
- Осложнения спонтанного пневмоторакса
- Диагностика спонтанного пневмоторакса
- Анамнез
- Осмотр и физикальное обследование
- Инструментальная диагностика
- Лабораторная диагностика
- Дифференциальная диагностика
- Лечение спонтанного пневмоторакса
- Консервативное лечение
- Плевральная пункция
- Дренирование плевральной полости
- Хирургическое лечение
- Лечение катамениального (менструального) пневмоторакса
- Послеоперационный период
- Возможные послеоперационные осложнения
- Прогноз. Профилактика
- Спонтанный пневмоторакс и перелёты
- Спонтанный пневмоторакс и погружение под воду
Пневмоторакс
Пневмоторакс — что это такое?
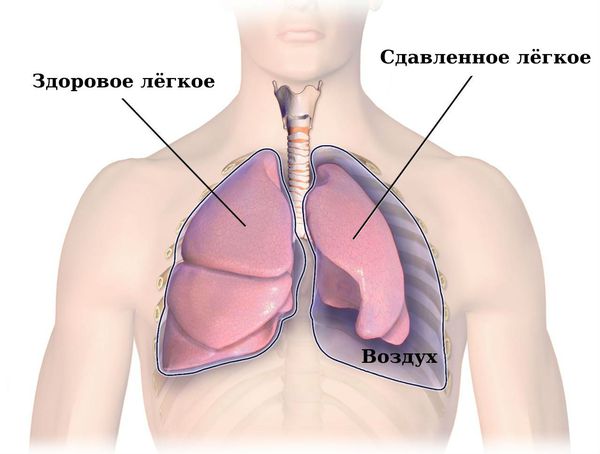
Пневмоторакс — это скопление воздуха/газа в плевральной полости, обусловленное нарушением герметичности легкого или повреждением грудной клетки. Заболевание ведет к спадению ткани легкого, смещению пространства, расположенного между левой и правой плевральными полостями (средостение), в здоровую сторону. В результате происходит сдавливание кровеносных сосудов средостения, опущение купола диафрагмы. Возникают расстройства функций кровообращения и дыхания.
Воздух при пневмотораксе может проходить между листками париетальной и висцеральной плевры через дефект, имеющийся в грудной клетке или на поверхности легкого. Это приводит к повышению внутриплеврального давления (должно быть в норме ниже атмосферного), полному либо частичному коллапсу легкого.
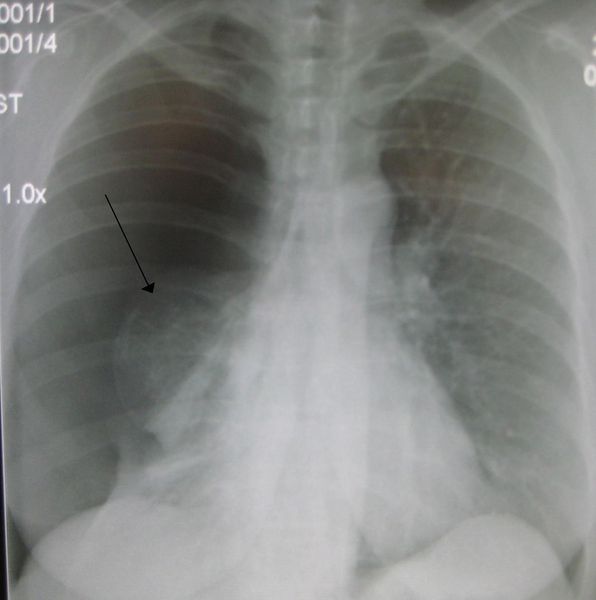
На фото рентгенограммы пневмоторакс выглядит как просветление с осветлением легочного рисунка. Длительное течение патологии приводит к ателектазу — легочная ткань спадает частично или полностью, нарушается вентиляция.
Заболевание встречается не только у взрослых, но и у новорожденных детей. У младенцев его вызывает перерастяжение альвеол или их разрыв.
Виды пневмоторакса
Существует несколько классификаций пневмоторакса, в основе которых — провоцирующий фактор.
1. По происхождению пневмоторакс легких делят на:
- Травматический. Является следствием закрытых/открытых травм грудной клетки, из-за которых произошел разрыв легкого.
- Спонтанный. Развивается внезапно по причине самопроизвольного нарушения целостности легочных тканей. Может быть:
— первичным (идиопатическим) — является следствием буллезной болезни легкого либо врожденной слабости плевры, из-за которой легкое разрывается при кашле, нырянии, выполнении физической работы, смехе, глубоком дыхании;
— вторичным (симптоматическим) — возникает по причине деструкции легочной ткани из-за тяжелых патологических процессов (прорыв каверн при туберкулеза, абсцесс, гангрена и др.);
— рецидивирующим (повтор возникновения спонтанной формы).
- Искусственный. В плевральную полость специально вводят воздух при проведении диагностики либо во время лечения болезни легкого.
2. По объему воздуха, попавшего в плевральную полость, и выраженности спадения легкого пневмоторакс бывает:
- тотальным (полным) — легкое поджимается полностью;
- субтотальным — коллапс легкого не превышает 2/3 всего объема;
- частичным (ограниченным, парциальным) — легкое спадает на 1/3 от своего объема или менее.
3. По распространению пневмоторакс условно делят на:
- двусторонний (наблюдается поджатие сразу двух легких);
- односторонний (полностью/частично спадает только одно легкое — правое или левое).
Для двусторонней формы пневмоторакса характерно критическое нарушение дыхательной функции, что может привести к быстрому летальному исходу.
4. По возникшим осложнениям пневмоторакс бывает:
- неосложненным (протекает как самостоятельное заболевание);
- осложненным (возникает кровотечение, плеврит, подкожная или медиастинальная эмфизема и др.).
5. По возрастному фактору:
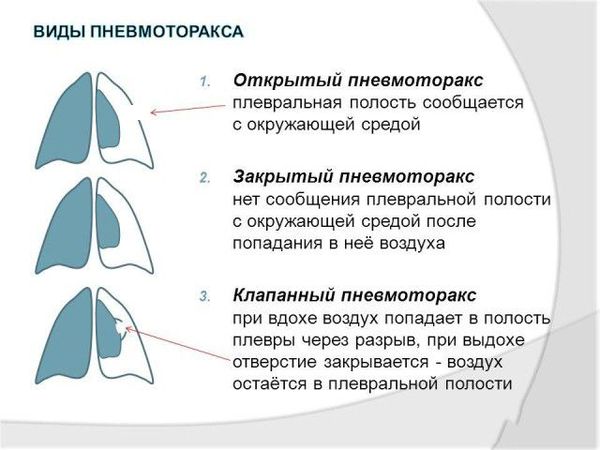
6. По наличию сообщения с внешней средой патология бывает:
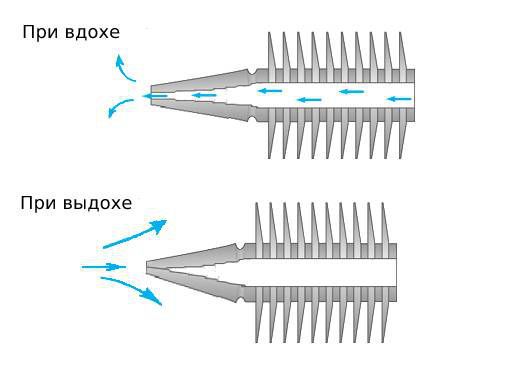
- Открытой. В грудной клетке имеется дефект, через который внутрь плевральной полости «засасывается» воздух из окружающей среды. При вдохе воздух поступает внутрь, при выдохе — выходит наружу. Давление внутри плевральной полости становится равным атмосферному. В результате развивается коллапс легкого, орган перестает участвовать в процессе дыхания.
- Закрытой. Полость плевры не сообщается с окружающей средой. Объем воздуха, попавшего внутрь нее, не увеличивается. Это самое легкое течение заболевания, поскольку небольшое скопление газа способно рассосаться самостоятельно.
- Клапанной (напряженной). Формируется особая клапанная структура, при которой воздух может входить в полость легкого, но не может из нее выходить. Объем газа постепенно увеличивается. Возникает острая дыхательная недостаточность, плевропульмональный шок, смещаются органы средостения, сдавливаются и перестают нормально функционировать крупные кровеносные сосуды.
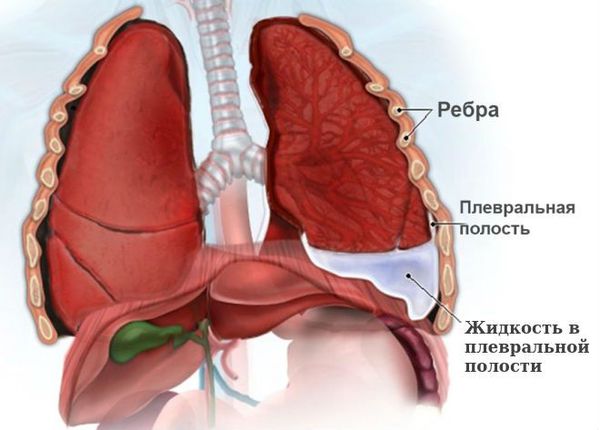
Особая форма пневмоторакса — гидропневмоторакс. Для него характерно скопление в плевральной полости не только газа/воздуха, но и жидкости.
Причины пневмоторакса
Пневмоторакс провоцируют две группы причин:
- Механические повреждения легких/грудной клетки.
- Заболевания органов грудной клетки, легких.
К первой относятся:
- закрытые травмы грудной клетки, которые сопровождаются повреждением легких отломками ребер;
- осложнения, возникшие в результате диагностических/лечебных мероприятий (ятрогенные);
- открытые травмы грудной клетки;
- искусственный пневмоторакс, проводимый с диагностической (торакоскопия) либо лечебной (туберкулез легких) целью.
К заболеваниям, вызывающим пневмоторакс легкого, относятся:
- разрыв каверн, прорыв казеозных очагов при туберкулезе;
- разрыв воздушных полостей при буллезной болезни, спонтанный разрыв пищевода (пневмоторакс кишечника), прорыв абсцесса легкого в плевральную полость (пиопневмоторакс).
Симптомы пневмоторакса
То, насколько выражены симптомы пневмоторакса, зависит от степени сдавления легкого и причин, спровоцировавших заболевание. Спонтанный пневмоторакс обычно развивается остро:
- неожиданно возникает сильный приступ кашля;
- больной начинает задыхаться;
- на стороне пораженного легкого появляется колющая боль, которая иррадиирует в шею, руку, за грудину;
- при дыхании и совершении любых движений боль усиливается;
- возникает страх смерти;
- лицо бледнеет.
Через некоторое время одышка и интенсивность боли уменьшаются. Не исключено развитие медиастинальной/подкожной эмфиземы: при выдохе воздух проникает в подкожную клетчатку шеи, лица, средостения, грудной клетки. В указанных зонах образуется характерное вздутие. При его пальпации слышен легкий хруст. Аускультативно на стороне пораженного легкого дыхание не выслушивается либо сильно ослаблено.
Примерно через 6 часов после начала спонтанного пневмоторакса плевра воспаляется. Через несколько суток плевральные лепестки начинают уплотняться из-за отека и фибриновых наложений. Это препятствует расправлению тканей легкого, способствует формированию выраженных плевральных сокращений.
Если речь об открытом пневмотораксе, больной принимает вынужденное положение — все время лежит на поврежденном боку, зажимая рану рукой. Воздух с шумом засасывается в плевральную полость, наружу выделяется кровь с пеной (примесь воздуха).
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика пневмоторакса
Диагностика пневмоторакса состоит в проведении первичного осмотра, во время которого выявляются характерные симптомы заболевания.
При спонтанной форме — перкуторно определяют коробчатый звук на стороне патологии, уменьшение размеров абсолютной и относительной сердечной тупости, пальпаторно — отсутствие голосового дрожания.
При клапанной форме — диагностируется смещение сердечной тупости в сторону здорового легкого, резкое ослабление дыхания (вплоть до полного отсутствия дыхательных шумов) в пораженной зоне.
Окончательный диагноз врач ставит после проведения рентгенологического исследования, томографии. Рентгенография в прямой проекции позволяет понять, есть ли пневмоторакс, и каков его характер. Она является основанием для выбора дополнительных методов диагностики.
Главный рентгенологический признак пневмоторакса — участок просветления, на котором отсутствует легочный рисунок. Он расположен по периферии легочного поля и отделен от спадшего легкого четкой границей.
Рентгенография позволяет выявить наличие связи между образовавшейся плевральной полостью и внешней средой. При открытом пневмотораксе на вдохе увеличивается газовый пузырь, легкое спадает, купол диафрагмы смещается книзу, органы средостения — в здоровую сторону.
При закрытой форме заболевания рентгенологическая картина напрямую зависит от количества газа, скопившегося в плевральной полости, и внутриплеврального давления:
Если давление низкое, количество газа минимально, легкое мало коллабировано. При вдохе увеличивается в объеме, а во время выдоха — уменьшается.
Если давление высокое, легкое резко коллабировано, органы средостения смещены в сторону здорового органа, диафрагма — книзу, дыхательные экскурсии почти не заметны.
В ситуации, когда давление в плевральной полости уравнялось с атмосферным, легкое коллабировано только частично, средостение смещено незначительно, дыхательные экскурсии сохраняются.
При развитии клапанного пневмоторакса больное легкое не меняет размеров и конфигурации в процессе дыхания, степень его спадения максимальна, средостение смещено в здоровую сторону и немного перемещается в сторону поражения только на выдохе. При длительном нагнетании воздуха в плевральную полость обнаруживается уплощение и опущение диафрагмы, газ в мягких тканях грудной клетки. При тотальной форме воздух занимает всю плевральную полость, поэтому на снимке тень средостения перемещена в здоровую сторону, а купол диафрагмы — книзу.
Лабораторные исследования при диагностике пневмоторакса не проводятся, так как самостоятельного значения не имеют — состав мочи и крови могут абсолютно не измениться на фоне данного заболевания.
Лечение пневмоторакса
При спонтанном пневмотораксе требуется неотложная медицинская помощь. Оказать ее может человек, не имеющий специального образования. Необходимо:
- успокоить больного;
- обеспечить поступление свежего воздуха в помещение;
- вызвать врача.
Если пневмоторакс открытый, нужно быстро наложить окклюзионную повязку, которая герметично закроет имеющийся в грудной клетке дефект. Для изготовления повязки можно использовать чистый полиэтилен, целлофан, вату и марлю для фиксации.
При клапанной форме пневмоторакса, когда воздух накапливается в полости и не выходит наружу, нужно провести плевральную пункцию и удалить свободный газ.
Квалицированная медицинская помощь при пневмотораксе
Больных с пневмотораксом госпитализируют в хирургический стационар в отделение пульмонологии. Лечение заключается в:
- проведении пункции плевральной полости;
- отсасывании воздуха;
- нормализации внутреннего давления.
В результате лечения в пространстве между висцеральным и париетальным листками плевры, окружающем легкое, создается отрицательное давление.
Если пневмоторакс закрытой формы, в малой операционной осуществляется аспирация газа через пункционную систему. Для этого используется специальная длинная игла с присоединенной к ней трубкой. Иглу вводят со стороны поврежденного легкого по среднеключичной линии в области второго межреберья, по верхнему краю нижерасположенного ребра.
Тотальный пневмоторакс требует установки дренажа и пассивной аспирации воздуха по Бюлау. Также возможно проведение активной аспирации с помощью электровакуумного аппарата. Манипуляции выполняются для того, чтобы исключить быстрое расправление легкого и предотвратить шоковую реакцию больного.
Открытый пневмоторакс лечат по следующей схеме: переводят его в закрытую форму, ушивая имеющийся на грудной клетке дефект, а затем проводят те же процедуры, что и при закрытом виде патологии. Клапанный пневмоторакс сначала превращают в открытый, чтобы снизить давление внутри плевральной полости. Для этого используют толстую иглу. Потом прибегают к хирургическому лечению.
При лечении заболевания важно осуществить грамотный подбор обезболивающих препаратов, чтобы облегчить состояние пациента в период спадения и расправления легкого. Чтобы не случился рецидив, врач может назначить больному плевродез нитратом серебра, тальком, глюкозой и иными склерозирующими препаратами, которые искусственным образом вызывают спаечный процесс в плевральной полости.
Если спонтанный пневмоторакс, обусловленный буллезной эмфиземой, рецидивирует, производится плановое удаление воздушных кист.
Опасность пневмоторакса
При условии своевременно оказанной грамотной медицинской помощи и достаточном объеме реабилитационных мероприятий пневмоторакс в большинстве случаев имеет благоприятные прогнозы. Смерть при данной патологии наступает только при развитии обширной напряженной клапанной формы, к которой присоединяется расстройство центральной гемодинамики и тяжелая гипоксия.
Среди наиболее распространенных опасных для жизни осложнений легочной патологии:
- экссудативный плеврит (в плевральной полости накапливается жидкость);
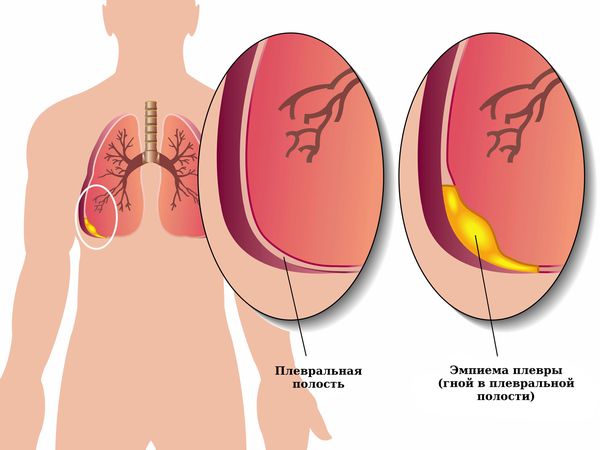
- эмпиема плевры (присоединяется инфекционное воспаление);
- ригидное легкое (легкое не может расправиться из-за образовавшихся соединительных тяжей);
- острая дыхательная недостаточность;
- анемический синдром (уровень гемоглобина резко понижается);
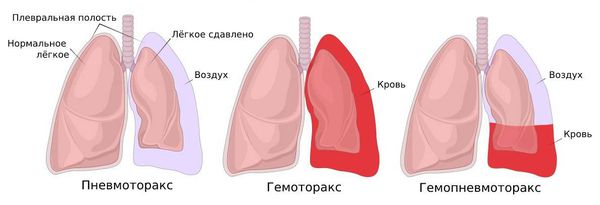
- гемопневмоторакс (кровь забрасывается в плевральную полость).
Согласно статистическим данным, названные осложнения развиваются у 50% больных с диагнозом «Пневмоторакс».
Группа риска
К группе риска по заболеванию пневмотораксом относятся пациенты:
- болеющие бронхиальной астмой;
- с приобретенным/врожденным дефектом тканей легкого либо плевральной полости;
- с доброкачественными новообразованиями на тканях плевры;
- перенесшие пневмоторакс в прошлом.
Также к развитию легочного заболевания склонны спортсмены (пауэрлифтеры и бодибилдеры), курящие, люди с избыточной массой тела в возрасте от 20 до 40 лет.
Профилактика пневмоторакса
Специфических методов профилактики пневмоторакса нет. Необходимо:
- своевременно проводить лечение при болезнях легких;
- обследоваться на наличие неспецифических заболеваний легких, туберкулеза;
- отказаться от курения;
- проводить больше времени на свежем воздухе;
- заниматься дыхательной гимнастикой.
Людям, перенесшим заболевание, рекомендуется избегать физических нагрузок. Сразу после операции по устранению патологии нельзя в течение двух недель летать на самолете, заниматься дайвингом, совершать прыжки с парашютом. Важно не допускать травмы грудной клетки.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник
Спонтанный пневмоторакс — симптомы и лечение
Что такое спонтанный пневмоторакс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поветкина А. П., хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
Спонтанный пневмоторакс — это скопление воздуха между лёгкими и грудной стенкой, не связанное с травмой, хирургическим вмешательством или иным воздействием на грудную клетку или лёгкое (например, баротравмой).
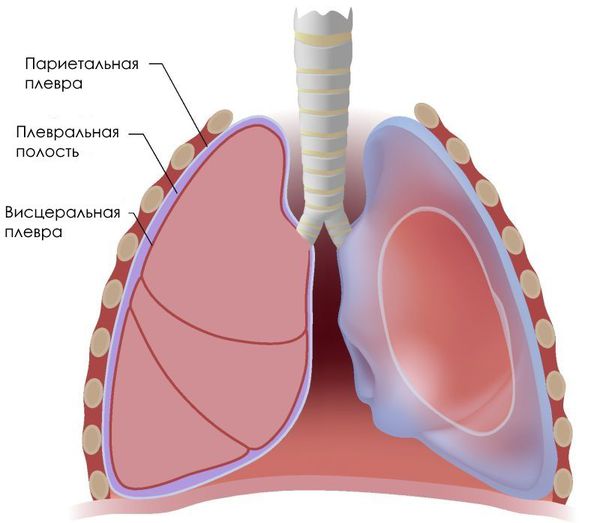
Щель между лёгкими и грудной стенкой называется плевральной полостью. Она покрыта плеврой — серозной оболочкой, которая состоит из двух листков: висцерального и париетального (пристеночного). Висцеральный листок покрывает лёгкие, а париетальный — внутреннюю стенку грудной клетки.
Можно представить, что плевра — это своего рода мешок, в который вдавлено лёгкое. Такая картина напоминает человека, сидящего в пуф-мешке. В норме этот мешок-плевра герметичный, давление в нём всегда ниже атмосферного, то есть отрицательное (в норме воздух там отсутствует). За счёт этого лёгкие всё время находятся в расправленном состоянии, полноценно наполняются вдыхаемым воздухом и кислородом и выделяют углекислый газ. При спонтанном пневмотораксе воздух из лёгких проникает в плевральную полость из-за нарушения целостности висцеральной плевры.
При этом у человека внезапно возникает боль в грудной клетке, ему становится трудно дышать, появляется сухой кашель, учащается сердцебиение. С прогрессированием пневмоторакса могут возникнуть другие симптомы, а стремительное его развитие приводит к смерти [47] [48] .
Чаще всего спонтанный пневмоторакс возникает у худощавых высоких мужчин молодого и среднего возраста, точные причины этого неизвестны. Частота встречаемости среди мужчин — 18-28 случаев на 100 000 человек в год. У женщин этот показатель ниже — 1,2-6 случаев на 100 000 человек в год [42] [49] .
Факторы риска спонтанного пневмоторакса
Спонтанный пневмоторакс возникает без очевидной причины, но существуют некоторые факторы риска:
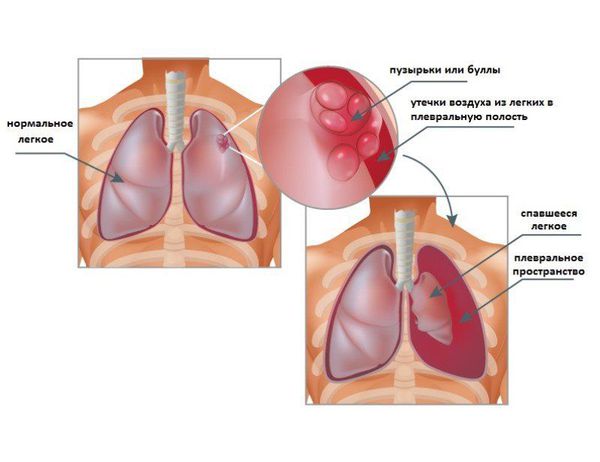
- Заболевания лёгких, например хроническая обструктивная болезнь лёгких (ХОБЛ), при которой лёгочная ткань изменяется в виде эмфиземы, т. е. повсеместно истончается и разрушается. В некоторых местах ткань исчезает и формируются воздушные пузырьки: блебы ( менее 1 см) или буллы ( более 1 см) [45] .
- Воздушные пузырьки между висцеральной плеврой и лёгким, не связанные с болезнью лёгких. Пузырьки обычно располагаются в области верхушки лёгких [50] .
- Спайки (сращения) между лёгкими и окружающими тканями , которые могут образоваться в результате воспаления при травме, хирургическом вмешательстве, пневмонии и т. д. При наличии спаек лёгкое как бы подвешено на них, поэтому при резком смещении лёгкого может произойти отрыв такой спайки и надрыв плевры с формированием пневмоторакса [48] .
- Генетические факторы. Есть основания предполагать генетическую предрасположенность к развитию пневмотораксов (семейный анамнез), в том числе в рамках ряда генетических синдромов и заболеваний, например синдрома Бёрта — Хога — Дьюба , синдрома Марфана, или альфа-1-антитрипсиновой недостаточности [51] .
- Перепады атмосферного давления могут провоцировать возникновение пневмоторакса. Это касается музыкантов, играющих на духовых инструментах, и тех, кто часто совершает перелёты или погружается под воду (дайверы, подводники и т. д.).
- Физическая нагрузка, как правило, не приводит к спонтанному пневмотораксу, однако «натуживание», например при подъёме большого веса, повышает давление в плевральной полости и в лёгких, а это может спровоцировать надрыв плевры и возникновение пневмоторакса [48] .
- Курение табака, марихуаны или других курительных смесей, в том числе электронных сигарет. У курильщиков спонтанный пневмоторакс возникает в 20 раз чаще [48] .
Впервые возникший спонтанный пневмоторакс сам по себе является фактором риска повторного возникновения пневмоторакса (рецидива): после первого эпизода риск рецидива через полгода составляет 25-50 %, и с каждым последующим случаем этот риск возрастает [47] [48] .
Катамениальный (менструальный) пневмоторакс
Особое значение при рассмотрении спонтанного пневмоторакса имеет так называемый катамениальный пневмоторакс. Это рецидивирующий спонтанный пневмоторакс, который связан с менструациями, он возникает в течение суток до их начала или в последующие 72 часа. По некоторым данным, его регистрируют у 7,3-36,7 % женщин, оперированных по поводу спонтанного пневмоторакса. Частота рецидивов достигает 71 % [11] [33] . Катамениальный пневмоторакс возникает у женщин молодого и среднего возраста с наличием очагов эндометриоза в грудной полости. Иногда это состояние называют грудным эндометриозом [12] . Очаги могут быть как в плевре, так и в лёгких.
Иногда симптомами грудного эндометриоза служат боли в груди во время менструаций и в предменструальном периоде. Если очаги располагаются в бронхах, то синхронно с менструальными кровотечениями из половых путей может наблюдаться также кровохарканье. В тот же период (за сутки до начала менструации и в течение 72 часов после) возможно появление воздуха в плевральной полости — развитие пневмоторакса.
Симптомы спонтанного пневмоторакса
Чаще всего первым симптомом пневмоторакса является острая боль на стороне поражения и кашель. Непосредственно над плевральной полостью проходят нервы плечевого сплетения, поэтому боль может «отдавать» в плечо на стороне поражения. Но иногда пациенты просто чувствуют дискомфорт либо какое-то непонятное ощущение, которое обычно описывают как «клокотание в груди». Если пневмоторакс уже был, то многие пациенты сразу говорят: «У меня снова внутри воздух».
Иногда стёртость симптоматики является причиной того, что пациенты с пневмотораксом не обращают на это особого внимания или лечатся от других заболеваний. Чаще всего ставится диагноз «остеохондроз» из-за схожих симптомов: болей в грудной клетке с иррадиацией («отражением») в плечо, которые усиливаются на вдохе и при движении и часто появляются после нагрузки, резкой смены температуры или влажности. Вместе с болью часто возникает сухой кашель без мокроты [47] .
Если воздуха скопилось мало, то симптомов может практически не быть. Когда воздуха становится больше, повышается давление в плевральной полости, возникает учащённое сердцебиение (тахикардия), иногда вены на шее набухают и не спадаются, грудная клетка расширяется на стороне поражения, увеличиваются межрёберные промежутки.
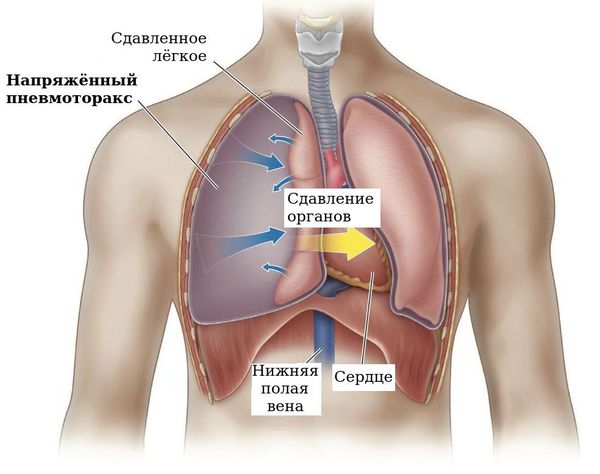
Движение грудной клетки ограничено скопившимся воздухом, с усилением одышки активнее работают мышцы пресса, снижается артериальное давление, прогрессирует слабость, возникает головокружение, возможна потеря сознания. Такая картина характерна для «напряжённого пневмоторакса», когда лёгкое, сердце и сосуды грудной полости сдавливаются скопившимся воздухом. Происходит значительное нарушение функции дыхания и кровообращения, что может стать причиной остановки сердца и смерти [48] .
Если воздух выходит за пределы плевральной полости и проникает в мягкие ткани средостения, возникает пневмомедиастинум. Также воздух может выходить в мягкие ткани и под кожу шеи, грудной клетки и лица, в этом случае развивается подкожная (тканевая) эмфизема. Контуры тела и лица сглаживаются, при прикосновении кожа напоминает подушку, которая хрустит, как будто набита снегом. Возможны изменения тембра голоса и нарушения при глотании [36] [48] .
Патогенез спонтанного пневмоторакса
Многие исследователи считают, что разделение спонтанного пневмоторакса на первичный и вторичный условно, так как если найдена причина пневмоторакса (какая-то болезнь лёгкого), то он может быть реклассифицирован из «первичного» во «вторичный» [52] . Однако с точки зрения патогенеза всё-таки имеет смысл их разделять, так как механизмы развития различны:
- Первичный спонтанный пневмоторакс возникает у пациентов без основного лёгочного заболевания. Он связан с формированием между висцеральной плеврой и тканью лёгкого небольших воздушных пузырьков, возникающих во время диспропорционального роста организма и лёгких у человека.
- Вторичный спонтанный пневмоторакс связан с разрушением лёгочной ткани из-за болезни лёгкого, например у пациентов с тяжёлой хронической обструктивной болезнью лёгких , муковисцидозом или любым сопутствующим заболеванием ткани лёгких.
Несмотря на разные причины возникновения пневмоторакса, организм реагирует одинаково. При проникновении воздуха из лёгких в плевральную полость дыхательная функция лёгких нарушается, человеку трудно дышать, у него возникает одышка. Сердце старается пропустить через лёгкие больше крови, чтобы получить больше кислорода и вывести углекислый газ, как следствие возникает учащённое сердцебиение [45] .
С увеличением количества воздуха в плевральной полости повышается и давление, лёгкое сжимается, в результате чего оно может перестать выполнять свою функцию. Лёгкое уже не может полноценно вентилироваться вдыхаемым воздухом и обеспечивать газообмен. Сдавливаются сердце и сосуды. Возникает порочный круг:
- Вены сдавливаются, крови в них становится меньше, поэтому в сердце поступает недостаточное её количество.
- Сердце сжато и не может выбросить в лёгкие необходимый объём крови, из-за чего они не получают достаточное количество кислорода и не могут вывести лишний углекислый газ.
- Само лёгкое уменьшается в размерах из-за пневмоторакса и не может вместить в себя необходимый объём воздуха, чтобы обеспечить газообмен.
Единственный выход для организма — это стараться глубоко и часто дышать и увеличить частоту сокращения сердца. Так возникает одышка и тахикардия [47] .
В последующем в спавшемся лёгком возникают воспалительные процессы, которые в ряде случаев могут носить необратимый характер.
Иногда место, где произошёл разрыв плевры, работает как клапан, то есть воздух из лёгкого поступает в плевральную полость, а обратно не идёт. Такое состояние называется клапанный пневмоторакс, оно приводит к напряжённому пневмотораксу.
Патогенез катамениального пневмоторакса
Пути проникновения клеток эндометрия в грудную полость до конца не известны. Описаны случаи эндометриоза головного мозга, поэтому возможно метастатическое распространение с кровью.
Другой путь — это циркуляция клеток эндометрия через маточные трубы в малый таз, затем из малого таза с жидкостью в брюшной полости по ходу ободочной кишки под правый купол диафрагмы и дальше через диафрагму в грудную полость [18] . В некоторых случаях диафрагма содержит отверстия, похожие на дырки в швейцарском сыре (порозная диафрагма), через которые также возможно проникновение этих клеток [10] .
Классификация и стадии развития спонтанного пневмоторакса
По наличию провоцирующего фактора:
- Спонтанный пневмоторакс — патология возникает внезапно, без каких-либо провоцирующих факторов в момент его возникновения.
- Травматический пневмоторакс — возникает в случае ранения плеврального мешка при несчастных случаях или хирургических вмешательствах [48] .
По этиологии:
1. Первичный — это пневмоторакс, который случается без очевидных причин у прежде здоровых людей.
2. Вторичный — это пневмоторакс, возникающий на фоне имеющихся заболеваний, среди которых:
- Прогрессирующие заболевания лёгких: хроническая обструктивная болезнь лёгких, бронхиальная астма, муковисцидоз, интерстициальные заболевания лёгких (саркоидоз органов дыхания, идиопатический фиброзирующий альвеолит, гистиоцитоз Х, лимфангиолейомиоматоз, пневмокониозы) [30] .
- Инфекционные заболевания лёгких: пневмоцистная пневмония у больных СПИДом [38][44] , паразитарные заболевания, грибковые инфекции [22][23] .
- Болезни соединительной ткани — коллагенозы: ревматоидный артрит, анкилозирующий спондилит, полимиозит/дерматомиозит, системная склеродермия, синдром Mарфана, синдром Элерса — Данлоса[8][32][39] .
- Особая форма экстрагенитального эндометриоза — грудной эндометриоз. Приводит к развитию катамениального (менструального) пневмоторакса [1][17][19][35] .
По механизму:
- Закрытый пневмоторакс — возникает при спонтанном пневмотораксе, когда воздух попадает в плевральную полость из лёгких, плевральная полость при этом не сообщается напрямую с окружающей средой.
- Открытый пневмоторакс — возникает при травматическом пневмотораксе, когда существует дефект грудной стенки, воздух проникает в плевральную полость через этот дефект.
- Клапанный пневмоторакс — воздух движется в одном направлении в плевральную полость, создавая в ней повышенное давление.
По кратности возникновения:
- Первый эпизод пневмоторакса.
- Рецидивный пневмоторакс — при последующих эпизодах.
- Попеременный пневмоторакс — возникает сначала на одной стороне, а потом на другой.
Имеет значение, когда возник рецидивный пневмоторакс (после консервативного лечения, дренирования или операции) и сколько эпизодов было до этого, потому что после каждого эпизода пневмоторакса в плевральной полости формируются всё новые и новые рубцовые изменения как плевры, так и лёгких, которые в дальнейшем в той или иной мере затрудняют лечение. Поэтому лечение пневмоторакса должно происходить своевременно и наиболее оптимальными методами.
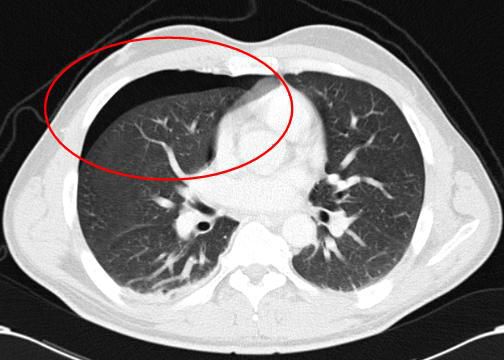
Тяжесть пневмоторакса определяется как общеклиническими проявлениями (степенью развития дыхательной и сердечно-сосудистой недостаточности), так и степенью коллапса лёгкого, которую выявляют по данным рентгенографии либо компьютерной томографии органов грудной клетки. По степени коллапса лёгкого выделяют:
- Верхушечный пневмоторакс — количество воздуха в плевральной полости невелико и определяется в виде небольшой полоски над ключицей (1/6 объёма лёгкого).
- Малый пневмоторакс — воздуха в плевральной полости несколько больше. Он находится на уровне верхушки и средней части лёгкого (его корня). Толщина полоски воздуха в области верхушки — до 3 см, в области грудной стенки — до 2 см. Лёгкое при этом спадается на 1/3 объёма.
- Средний пневмоторакс — лёгкое спадается на 1/2 своего объёма, толщина полоски воздуха на уровне корня лёгкого 2-4 см.
- Большой пневмоторакс — коллапс лёгкого больше 1/2 объёма, полоска воздуха на уровне корня лёгкого больше 4 см.
- Тотальный пневмоторакс — лёгкое полностью спадается [47][48][49] .
Как правило, при верхушечном и малом пневмотораксе общее состояние организма практически не страдает, и в этой ситуации возможно консервативное лечение.
В результате перенесённых воспалительных процессов, хирургического лечения или травм в плевральной полости образуется множество сращений между лёгким и окружающими тканями. В этом случае скопление воздуха может быть ограничено этими сращениями и не приводить к коллапсу лёгкого [28] .
Классификация по стороне поражения. Всего в организме человека две плевральных полости, которые в норме не сообщаются между собой, поэтому в зависимости от того, где скопился воздух, различают:
- Правосторонний пневмоторакс — если воздух скопился справа.
- Левосторонний пневмоторакс — если воздух скопился слева.
- Двусторонний пневмоторакс — при одновременном возникновении с обеих сторон.
- Пневмоторакс одного лёгкого — после удаления или при врождённом отсутствии одного лёгкого [26][48] .
По наличию осложнений:
- Неосложнённый.
- Пневмоторакс с осложнениями.
В национальных клинических рекомендациях по лечению спонтанного пневмоторакса представлена такая классификация [48] :
Осложнения спонтанного пневмоторакса
Напряжённый пневмоторакс — самое грозное осложнение спонтанного пневмоторакса [22] . Частота его возникновения относительно невелика: около 1-2 %. Однако именно это осложнение может стать причиной непоправимых последствий, так как у большинства врачей отсутствует настороженность по выявлению данного осложнения и нет отработанных навыков по оказанию экстренной помощи в сложившейся ситуации [47] .
Напряжённый пневмоторакс требует экстренного хирургического вмешательства — пункции плевральной полости. Пункция позволяет как можно скорее вывести воздух из плевральной полости и снизить давление, иначе такое состояние может в считанные минуты привести к смерти.
Если пневмоторакс не лечить, то на фоне нерасправленного лёгкого может прогрессировать воспаление плевры, в плевральной полости скапливается жидкость (гидропневмоторакс), возникает экссудативный плеврит, т. е. воспаление плевры с выделением жидкости. Появление жидкости на фоне воспаления плевры можно расценивать как начальную стадию эмпиемы плевры — появления гноя в плевральной полости.
Со временем в прозрачной жидкости в плевральной полости скапливается воспалительный белок — фибрин. Если инфекция не присоединяется, то фибрин замещается соединительной тканью, формируются спайки.
Отрыв спайки в дальнейшем может привести к разрыву плевры и возникновению рецидива пневмоторакса. Если разрыв большой, то велика вероятность кровотечения в плевральную полость и формирования гемоторакса. Сочетание в плевральной полости крови и воздуха называют гемопневмотораксом [6] . В ряде случаев это состояние требует хирургического лечения через большой разрез на грудной стенке — торакотомии.
Сами по себе спайки фиксируют спавшееся лёгкое и не дают ему свободно расправиться. В лёгком возникают воспалительные процессы с последующим замещением нормальной ткани лёгкого соединительной тканью, которая не участвует в газообмене. Как следствие, дыхательная функция лёгкого снижается. Формируется ригидный пневмоторакс [34] .
Если к жидкости присоединяется инфекция, которая может попасть из верхних дыхательных путей, то фибрин нагнаивается и формируется эмпиема плевры. Сочетание воздуха с гноем в плевральной полости называется пиопневмотораксом. Это тяжёлое заболевание, при котором образующиеся в результате гнойного воспаления токсины всасываются в кровь и разносятся по всему организму. Возникает общая интоксикация и сепсис, при котором страдают все органы и ткани.
Лечение эмпиемы плевры может быть разным, однако ткани лёгкого всё равно замещаются соединительной тканью, даже в большей степени, чем при воспалении без нагноения, и функция лёгких страдает. У ослабленных пациентов эмпиема плевры может прогрессировать и привести к смерти.
Развитие дыхательной недостаточности также расценивается как осложнение спонтанного пневмоторакса. Основной показатель дыхательной недостаточности — это степень насыщения крови кислородом, то есть возможность организма обеспечивать полноценное «дыхание» в органах и тканях. Для определения данного показателя требуется анализ артериальной крови и, как правило, его выполняют у пациентов в тяжёлом состоянии в условиях реанимации либо во время больших операций. При невыраженной дыхательной недостаточности ориентируются на частоту дыхательных движений в минуту (выраженность одышки), частоту сердечных сокращений (выраженность тахикардии), артериальное давление (повышение давления), уровень сознания, состояние кожи (бледность, синюшность, повышенная потливость) [37] .
Подкожная эмфизема — проникновение воздуха под кожу — в большинстве случаев не приводит к каким-либо последствиям. Если эмфизема нарастает, то в качестве варианта лечения делают прокол кожи множеством обычных инъекционных игл, чтобы вывести воздух из тканей [36] .
Пневмомедиастинум — проникновение воздуха в область вокруг сердца и магистральных сосудов — обычно тоже разрешается без последствий, однако иногда возможно развитие состояния, напоминающего напряжённый пневмоторакс: напряжённый пневмомедиастинум. При этом воздух под большим давлением скапливается в средостении, сдавливая сердце и сосуды, что может привести к остановке сердечной деятельности и смерти.
Диагностика спонтанного пневмоторакса
У пациентов и врачей всех специальностей должна быть настороженность по отношению к спонтанному пневмотораксу. Появление внезапных болей в грудной клетке, кашля, одышки, учащённого сердцебиения — это повод обратиться к врачу.
Анамнез
Сведения о заболеваниях лёгких и дыхательной системы в прошлом, о наличии факторов риска, системных заболеваний, операций на плевральной полости и лёгких являются ценной информацией.
Осмотр и физикальное обследование
При осмотре врач оценивает общий вид пациента. Обращают на себя внимание высокий рост и худощавость молодых пациентов как факторы риска, бледность кожи и слизистых, повышенная влажность кожи, учащённое дыхание, вынужденное положение сидя, при котором руки могут быть расставлены в стороны, чтобы механически расширить грудную клетку, вовлечение вспомогательной мускулатуры в дыхании, активное дыхание «животом», отставание половины грудной клетки на стороне пневмоторакса с расширенными межрёберными промежутками, набухание вен шеи [47] .
При развитии подкожной эмфиземы будет сглаженность кожных контуров на грудной стенке, в области надключичных ямок или на шее.
Во время пальпации (ощупывания) при наличии подкожной эмфиземы определяется крепитация (ощущение «хруста снега»). Если попросить пациента что-то сказать, то возможно нарушение тембра голоса. Если при этом положить руку на грудную стенку на стороне пневмоторакса, можно определить феномен уменьшения «голосового дрожания» по сравнению с противоположной стороной. Это связано с тем, что звуковая волна прерывается из-за прослойки воздуха между лёгким и грудной стенкой [37] [47] [48] .
При перкуссии (постукивании по грудной клетке) звук на стороне пневмоторакса, напротив, будет усилен и носить «коробочный оттенок».
Аускультация (выслушивание с помощью фонендоскопа) выявит ослабление дыхания на стороне пневмоторакса. Учащение пульса также один из частых признаков болезни.
Инструментальная диагностика
Основной инструментальный метод исследования, который выполняется на первом этапе диагностики — это рентгенография органов грудной клетки в двух проекциях. Делается два снимка на вдохе: один во фронтальной проекции («ансфас»), другой в боковой проекции («профиль») тем боком, на стороне которого предполагается пневмоторакс.
В сомнительных случаях, когда на снимках не видно воздуха, но вероятность пневмоторакса всё же есть (например, при ранее перенесённом пневмотораксе), возможно выполнение рентгенографии на выдохе. При этом лёгкое сжимается, и возможно увидеть полоску воздуха на снимке [48] .
В последнее время широко обсуждается применение ультразвукового исследования для диагностики заболеваний плевральных полостей и лёгких, в том числе и при пневмотораксе. Однако у этого метода есть ограничения: его используют в особых условиях у небольшой группы пациентов, как правило, это лежачие больные, которым невозможно выполнить рентгенологическое исследование [16] [20] [29] .
Наиболее точным методом диагностики спонтанного пневмоторакса является мультиспиральная компьютерная томография (МСКТ). Это исследование помогает не только определить с достаточной точностью истинный объём пневмоторакса, но и в целом оценить органы грудной клетки, в первую очередь лёгкие [9] . Однако и здесь существует «подводный камень», о котором нельзя забывать. При пневмотораксе лёгкое как бы «сдувается», при этом его рентгенологическая картина может нарушиться, поэтому лучше выполнить КТ после расправления лёгкого.
Как правило, контрастирование при проведении КТ не используют, если того не требуют особые обстоятельства, например обнаружение новообразования в лёгких или средостении или подозрение на тромбоэмболию лёгочной артерии (ТЭЛА).
Лабораторная диагностика
При развитии спонтанного неосложнённого пневмоторакса у практически здорового человека изменений в лабораторных анализах крови и мочи, как правило, не происходит. Однако всегда необходимо выполнять полный первичный лабораторный скрининг, который помогает выявить скрытые заболевания либо оценить степень компенсации сопутствующих болезней. Результаты лабораторных исследований являются «отправной точкой» для оценки динамики состояния пациента.
Дифференциальная диагностика
Иногда заболевание может проходить практически бессимптомно. Этим же характеризуются другие болезни органов грудной клетки и смежных областей, которые могут иметь схожую симптоматику со спонтанным пневмотораксом [48] .
В первую очередь это все острые нарушения дыхания, которые в короткий промежуток времени могут привести к смерти пациента, а также заболевания сердца, особенно инфаркт миокарда.
Первичные заболевания лёгких и плевры могут сопровождаться признаками спонтанного пневмоторакса: пневмония, плеврит и т. д.
Лечение спонтанного пневмоторакса
Лечение спонтанного пневмоторакса преследует четыре цели:
- удаление воздуха из плевральной полости;
- прекращение поступления воздуха в плевральную полость;
- полное расправление лёгкого с восстановлением его жизненно важных функций;
- предупреждение повторного пневмоторакса [15][48] .
При вторичном пневмотораксе необходимо лечение основного заболевания у пульмонолога, ревматолога паразитолога или инфекциониста. Спонтанный пневмоторакс проявляется как осложнение, поэтому роль торакального хирурга здесь больше имеет вспомогательный характер.
Консервативное лечение
Консервативное лечение допустимо при наличии двух условий:
- Если у пациента малый пневмоторакс, то есть расстояние от лёгкого до грудной стенки не более 2 см на уровне корня лёгкого и не более 3 см на уровне его верхушки по данным рентгенографии в положении стоя во фронтальной проекции (анфас), коллапс лёгкого до 15 %.
- Если отсутствуют признаки дыхательной недостаточности: одышка, тахикардия, снижение насыщения крови кислородом [14] .
Если есть боль, то назначаются анальгетики. Помогает кислородотерапия: если в среднем воздух из плевральной полости всасывается плеврой со скоростью 2 % в сутки, то при ингаляции кислородной смесью этот процесс ускоряется в 4 раза.
Как правило, назначаются антибиотики с целью профилактики инфицирования и развития эмпиемы плевры, однако абсолютных доказательств необходимости антибиотикопрофилактики нет и в каждом случае вопрос решается индивидуально [24] .
Плевральная пункция
С целью более быстрого расправления лёгкого допустима однократная пункция плевральной полости (прокол стенки грудной клетки для удаления воздуха) с последующим динамическим наблюдением и консервативным лечением [31] . Такая тактика может быть оправдана при пневмотораксе, который возник впервые у практически здоровых людей до 50 лет. Коллапс лёгкого при этом не более 15-30 % и нет выраженных нарушений дыхания. То есть это уже не малый пневмоторакс, но жизненно важные функции организма ещё компенсированы.
Считается, что самой безопасной точкой для прокола грудной стенки при пневмотораксе является промежуток между вторым и третьим ребром на уровне середины ключицы. Однако с хирургической и анатомической точки зрения более безопасные точки для плевральной пункции — это промежутки между третьим и четвёртым или четвёртым и пятым рёбрами по линии на середине подмышечной впадины. Там промежутки достаточно широкие, грудная стенка наиболее тонкая и отсутствуют крупные сосуды. К тому же в этом месте расстояние от лёгкого до грудной стенки при наличии пневмоторакса максимально. В любом случае, перед пункцией анализируются рентгеновские снимки и выбирается оптимальное для пункции место [48] .
Плевральную пункцию выполняют под местной анестезией, выраженных болей во время процедуры не возникает. Пациенты обычно хорошо переносят эту процедуру.
Дренирование плевральной полости
В настоящее время существуют специальные системы, сочетающие в себе небольшую иглу, в которую вставляется мягкий катетер. Благодаря этому при проколе грудной стенки сразу устанавливается катетер. После этого игла убирается и можно безопасно, без риска поранить иглой лёгкое откачать воздух из плевральной полости.
Если такой системы нет, то при откачивании воздуха с использованием иглы есть риск повредить лёгкое, так как оно будет расправляться и приблизится к грудной стенке и, соответственно, к игле. Кроме этого, после обычной пункции понять, есть ли рецидив пневмоторакса, можно только при выполнении контрольной рентгенограммы или по ухудшению состояния пациента. Другие методы осмотра носят вспомогательный характер, так как после пункции остатки воздуха в плевральной полости ещё сохраняются и можно обнаружить признаки пневмоторакса. Также известно, что при повторных пункциях успеха удаётся добиться лишь в одной трети случаев. Поэтому рекомендуется выполнять дренирование плевральной полости c помощью катетера.
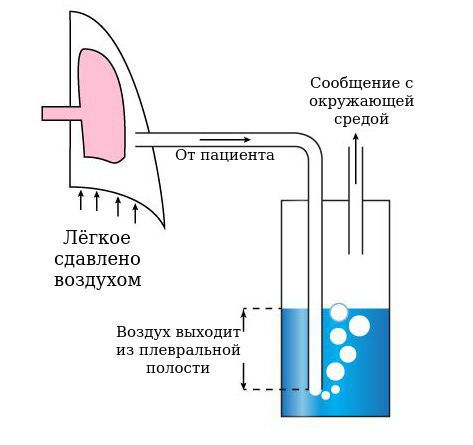
Как уже было описано выше, через специальную иглу, которая служит стилетом-проводником, в плевральную полость устанавливается катетер диаметром менее 3 мм и фиксируется к коже. К катетеру присоединяется трубка, которая подключается к банке с водой. Конец трубки опускается под воду. Из банки выходит другая трубка, которая делает банку негерметичной, то есть сообщает полость банки с окружающей средой. Таким образом создаётся водный клапан, который выпускает воздух из плевральной полости и не даёт ему всосаться обратно. Чтобы ускорить процесс, банка присоединяется к активному аспиратору-отсосу, который откачивает воздух и создаёт отрицательное давление в плевральной полости, за счёт чего лёгкое расправляется.
Когда в банке перестают появляться пузырьки воздуха, значит дефект в плевре закрылся и воздух больше не поступает. То есть врач может непосредственно контролировать процесс лечения, что нельзя сделать при обычной пункции [40] .
Если в течение 72 часов при контрольной рентгенограмме лёгкое полностью расправлено, признаков пневмоторакса нет, продувания воздуха в течение 24 часов в банке нет, то лечение на данном этапе можно считать завершённым. Дренаж удаляется. Через сутки выполняется контрольная рентгенография органов грудной клетки. При отсутствии рецидива пневмоторакса пациент выписывается [48] .
Если же по прошествии трёх суток воздух поступает, то показано проведение хирургического лечения.
Хирургическое лечение
В редких случаях, если пациент ослаблен, имеет множество тяжёлых сопутствующих заболеваний, сами лёгкие сильно изменены (например, при хронической обструктивной болезни лёгких), решается вопрос о применении малоинвазивной помощи — установке бронхоблокатора.
Бронхоблокатор представляет собой клапан, который вставляется в бронх при бронхоскопии. Операция проводится под местной анестезией и достаточно хорошо переносится пациентами. Клапан обеспечивает выход воздуха из плевральной полости обратно через верхние дыхательные пути наружу и препятствует его проникновению внутрь [48] .
Недостатком такого лечения является то, что клапан можно установить только на 10-14 дней, иногда он смещается, не всегда удаётся найти тот бронх, из которого происходит утечка воздуха.
Радикальным лечением спонтанного пневмоторакса считается атипичная резекция лёгкого и субтотальная плеврэктомия.
Атипичной резекцией называют отсечение небольшого участка лёгкого. Как правило, это верхушка лёгкого, потому что она часто содержит буллы. Резекцию проводят специальными степлерами с титановыми скрепками, которые аккуратно и герметично отсекают патологический участок бескровно и без утечки воздуха. Эта процедура в дальнейшем способствует фиксации лёгкого к грудной стенке, что препятствует смещению лёгкого при возможном рецидиве. Но, как уже было отмечено, причиной спонтанного пневмоторакса чаще всего служит поражение всего лёгкого, поэтому удаление только одного участка не может предостеречь от возникновения нового разрыва плевры в другом месте. Решением может стать операция — плевродез, в результате которой происходит сращение между листками плевры за счёт чего лёгкое фиксируется к грудной клетке [37] [48] .
Плевродез может быть механическим и химическим. При механическом плевродезе выполняется коагуляция плевры электрокоагулятором, который делает ожоги на плевре. Также возможно царапание её абразивным материалом [7] .
При химическом плевродезе плевра фиксируется к грудной стенке за счёт распыления в плевральной полости склерозирующих агентов, таких как тальк, доксициклин, блеомицин и др. Эти вещества часто применяются за рубежом [53] .
Всё больше клинических данных показывают, что химический плевродез — это простой и безопасный метод лечения спонтанного пневмоторакса. Тальк иногда вызывает системное воспаление и дыхательную недостаточность, однако такие побочные эффекты, как правило, связаны с высокими дозами склерозанта и мелким размером частиц.
При лечении пациентов, которые страдают интерстициальной пневмонией и принимают кортикостероиды, тальк следует применять с осторожностью во избежание осложнений [54] .
Как уже было отмечено, оптимальным и всемирно признанным методом хирургического плевродеза является субтотальная плеврэктомия [13] . Операция заключается в удалении той части плевры, которая располагается на рёбрах. В этом месте в дальнейшем лёгкое фиксируется к грудной стенке. Даже если на каком-либо участке, не фиксированном к грудной стенке, возникает новый разрыв плевры, то лёгкое достаточно фиксировано, чтобы предупредить его коллапс.
Три основных метода, обеспечивающих выполнение атипичной резекции лёгкого и плеврэктомии:
- Торакотомия — через большой разрез грудной стенки. Такие операции выполнялись раньше, после них было меньше всего рецидивов, однако они сопровождались значительной травмой и болями.
- Через три торакопорта, которые устанавливаются в разрезы 5-15 мм. Методика появилась с развитием эндохирургических технологий. В плевральную полость вводится видеокамера, и все манипуляции на плевре и лёгком производятся с использованием специальных инструментов.
- Через единый разрез размером не более 3 см. В последнее время этот метод хирургических вмешательств набирает популярность. Его преимущество в том, что травмируется только один участок в одном межрёберье, поэтому боли после операции не так выражены и риск возникновения хронических болей меньше по сравнению с методикой, в которой применяются три порта [4] .
Лечение катамениального (менструального) пневмоторакса
Особую категорию составляют пациентки с катамениальным пневмотораксом. Они должны проходить лечение у гинеколога. Считается, что радикальное лечение катамениального пневмоторакса возможно только при подавлении менструальной функции. Если женщина в дальнейшем не планирует беременность, то решается вопрос о перевязке маточных труб.
При наличии дефектов в диафрагме существует несколько методов хирургического вмешательства.
- Если дефектов немного и они относительно небольшого диаметра, то возможно их ушивание.
- При распространённом поражении производится иссечение области с дефектами линейным степлером, как это делается при атипичной резекции лёгкого [33] .
- Другим вариантом устранения дефектов диафрагмы служит закрытие их специальной «заплатой», которая может состоять из синтетических и природных материалов [17][48] .
Больших исследований, подтверждающих преимущество того или иного метода лечения катамениального пневмоторакса, не существует, поэтому решение в каждом конкретном случае принимается индивидуально [25] .
Все операции выполняются под общей анестезией с использованием раздельной интубации, которая позволяет отключить лёгкое на той стороне, где проводится вмешательство.
По завершении операции в плевральную полость устанавливается один или два дренажа, которые подключаются к активной аспирационной системе. В зависимости от ситуации дренажи оставляются на период до 5-7 суток, что обеспечивает полное расправление лёгкого, эвакуацию жидкости, возникшей в ответ на операционную травму, а также надёжную фиксацию лёгкого к грудной стенке [46] .
Если на контрольной рентгенограмме отсутствуют признаки пневмоторакса и наличия жидкости в плевральной полости, дренажи удаляются и пациент выписывается домой.
Послеоперационный период
Швы снимаются на 5 сутки после удаления последнего дренажа. Минимум на месяц после операции необходимо ограничить физическую нагрузку. На этот же период рекомендован особый охранительный режим. Нельзя переохлаждаться и простужаться.
Через три месяца рекомендуется проведение контрольной КТ органов грудной клетки с последующей консультацией торакального хирурга и определением дальнейшей тактики лечения.
Возможные послеоперационные осложнения
Как правило, операция протекает без ранних и поздних осложнений. В единичных случаях наблюдается подкожная эмфизема в области хирургических доступов, что не требует дополнительного лечения, так как эмфиземы проходят самостоятельно [37] [48] .
При использовании современных технологий хирургические доступы имеют минимальные размеры. У пациентов с нарушением свёртываемости крови иногда встречаются гематомы, которые, как правило, рассасываются самостоятельно и не требуют хирургических вмешательств.
Нагноения со стороны операционных ран также случаются редко, как правило, у ослабленных пациентов с иммунодефицитом и сахарным диабетом. Это особая категория больных, требующая другого подхода в лечении.
У пациентов, перенёсших множество рецидивов пневмоторакса и имеющих выраженные спаечные сращения и рубцовые изменения со стороны плевры, возможна повышенная кровоточивость во время операции. После операции иногда количество раневого отделяемого больше, чем у пациентов с непродолжительной историей заболевания. Чтобы предупредить скопление раневого отделяемого и формирования сгустков крови в плевральной полости, у данных пациентов длительно (до недели) проводится активная аспирация, обеспечивающая санацию плевральной полости и надёжную фиксацию лёгкого к грудной стенке.
Как правило, инфекционные осложнения со стороны плевральной полости при первичном спонтанном пневмотораксе не возникают. Исключения составляют также пациенты с сахарным диабетом и тяжёлым иммунодефицитом.
Осложнения, связанные с плевральной пункцией, такие же, как и при проведении радикальной операции. Нагноение и эмпиема плевры возникают в 1-3 % случаев, ранение лёгкого — в 0,2-0,6 %, ранение диафрагмы — в 0,4 % [37] .
Прогноз. Профилактика
В течение первого года после первичного спонтанного пневмоторакса частота рецидивов при консервативном лечении может превышать 20-30 %. После установки плеврального дренажа частота рецидивов варьирует в пределах 11-17 %. После атипичной резекции лёгкого и субтотальной плеврэктомиии — 0,5-1,5 % [5] .
Таким образом, своевременное хирургическое лечение позволяет достигнуть хорошего результата и предотвратить неожиданные проблемы в дальнейшем.
Чтобы предотвратить развитие спонтанного пневмоторакса, необходимо избегать факторов риска, которые способствуют его возникновению. В первую очередь это касается курения.
Для людей, которые часто совершают перелёты или погружаются под воду, существуют особые указания.
Спонтанный пневмоторакс и перелёты
- После перенесённого пневмоторакса как минимум две недели запрещены перелёты. А незадолго до полёта необходимо выполнить рентгенограмму органов грудной клетки, чтобы исключить рецидив пневмоторакса.
- При наличии пневмоторакса перелёты запрещены, потому что воздух в плевральной полости на высоте расширяется и формируется напряжённый пневмоторакс.
- В исключительных случаях (доставка пациента в лечебное учреждение из отдалённых мест при отсутствии других способов передвижения и т. д.) возможен перелёт только после дренирования плевральной полости.
Если пневмоторакс возник в полёте, то своевременно оказать необходимую медицинскую помощь, как правило, невозможно. Единственный выход для пациента — постараться успокоиться, принять полусидячее положение, спокойно дышать, обеспечить доступ к кислороду.
Если всё-таки воздушные поездки неизбежны, то пациентам, у которых ранее был пневмоторакс либо имеется буллёзная эмфизема лёгких, необходимо обсудить с торакальным хирургом плановое хирургическое лечение, чтобы обезопасить себя в дальнейшем.
Спонтанный пневмоторакс и погружение под воду
Наличие спонтанного пневмоторакса в анамнезе является абсолютным противопоказанием для погружений под воду. Уже на глубине 1,5 м лёгкие начинают испытывать повышенную нагрузку, а при погружении на 10 м объём лёгких сокращается вдвое. Возникновение пневмоторакса в таких условиях с большой вероятностью может привести к смерти.
Погружения разрешены только пациентам, у которых был травматический пневмоторакс и нет проблем с лёгкими и плеврой, что может стать причиной рецидива пневмоторакса. В этом случает перед планируемыми погружениями всё-таки следует проконсультироваться у торакального хирурга и выполнить рентгенографию органов грудной клетки, чтобы исключить остаточный пневмоторакс.
Если же пациент всё-таки хочет совершать погружения при наличии риска развития спонтанного пневмоторакса, то необходимо также рассмотреть вопрос о проведении хирургического лечения.
Плановое хирургическое лечение стоит рассмотреть и тем людям, чья деятельность связана с условиями и местами, в которых они не смогут получить своевременную медицинскую помощь: полярники, альпинисты, мореплаватели, шахтёры и др. К этой же категории можно отнести женщин, которые планируют беременность. Известны случаи лечения пневмоторакса у беременных женщин, однако любые вмешательства могут негативно сказаться на плоде, поэтому при риске возникновения пневмоторакса решение вопроса о плановом хирургическом лечении до наступления беременности весьма актуален [2] [3] .
Источник