- Покраснение и шелушение кожи лица
- Почему?
- Причинами, провоцирующими появление высыпаний, раздражения, сухости, стянутости, покраснения и шелушения кожи лица могут быть:
- Как бороться?
- Общие рекомендации грамотного ухода за кожей лица, подверженной проявлениям дерматита, следующие:
- Цинокап ®
- Содержащийся в его составе пиритион цинка обладает:
- Красное лицо
- Что делать при временном покраснении кожи лица?
- Можно ли предупредить покраснение лица?
- Вечно красное лицо
- Что такое розацеа?
- Клинические проявления розацеа
- Внешние факторы развития розацеа
- Внутренние факторы развития розацеа
- Влияние микроорганизмов
- Что происходит в коже?
- Лечение розацеа
- Для нормализации состояния сосудов и кожи лица, необходимо:
- Всеми этими качествами обладает физиотерапия
- Отличия розацеа от купероза
Покраснение
и шелушение кожи лица
Периодически нас всех беспокоят те или иные проблемы с кожей: высыпания, раздражение, сухость, стянутость, покраснение и шелушение кожи лица. Их появление на лице, которое является нашей «визитной карточкой», доставляет не только физический дискомфорт, но и эмоциональную зависимость, вынуждающую маскировать, прятать неэстетические «метки» и следы на коже. Уход за кожей лица в этот период особенно сложный, ведь косметика, аллергенные ткани и прочие «приемы маскировки» могут лишь усиливать симптомы, замедляя процесс восстановления кожи.
Почему?
Причинами, провоцирующими появление высыпаний, раздражения, сухости, стянутости, покраснения и шелушения кожи лица могут быть:
- чувствительность кожи — врожденная особенность кожи, склонность реагировать раздражением, зудом, сухостью, покраснением кожи лица на самые обычные факторы (недосыпание, стресс, декоративную косметику и т. п.);
- агрессивные внешние воздействия — ультрафиолетовое облучение, мороз, жара, ветер, холодная и горячая вода, сухой воздух и т. п.;
- неправильный уход — например, использование увлажняющих кремов перед выходом на улицу зимой (вода в них на морозе быстро кристаллизуется, повреждая эпидермис), применение неподходящей косметики и т. д.;
- аллергия — покраснение кожи лица, появление пятен или шелушения на коже может быть следствием пищевой или контактной аллергии (на декоративную косметику, лечебные, гигиенические средства, хлорированную воду и пр.);
- заболевания кожного покрова — экзема, лишай, псориаз, различные дерматиты, ихтиоз;
- некоторые болезни внутренних органов — покраснение кожи лица часто возникает на фоне гипертонической болезни, проблем с печенью, а также при эндокринных расстройствах.
Как бороться?
Устранять симптомы дерматита (высыпания, раздражение, сухость, стянутость, покраснение и шелушение кожи лица), безусловно, рекомендуется после того, как будет выявлена причина, вызвавшая их. Поэтому при любых настораживающих проявлениях на коже лица, все-таки рекомендуется для начала проконсультироваться со специалистом: врачом-косметологом, дерматологом или терапевтом.
Общие рекомендации грамотного ухода за кожей лица, подверженной проявлениям дерматита, следующие:
- обеспечивать защиту от неблагоприятных внешних воздействий. Зимой стараться не наносить на лицо крем непосредственно перед выходом на улицу, либо использовать жирные крема (не увлажняющие); при интенсивном солнечном свете применять средства с УФ-фильтром; умываться теплой водой, близкой к температуре тела (желательно не сильно хлорированной);
- подбирать в соответствии с возрастом и типом кожи гигиеническую и декоративную косметику, не вызывающую аллергических реакций и раздражения.
- использовать специальные, защищающие и восстанавливающие кожу средства (дерматопротекторы) — особенно на проблемных участках.
Цинокап ®
Современным и удобным в использовании является дерматопротекторный крем Цинокап.
Содержащийся в его составе пиритион цинка обладает:
- антибактериальным;
- противогрибковым;
- противовоспалительным эффектом;
- борется с зудом 1;
- защищает кожу от присоединения инфекции.
D-пантенол в составе и специальная основа крема способствуют восстановлению кожи, стимулируют ее регенерацию (устраняя шелушение, стянутость) и ускоряет процесс заживления расчесов и трещин 1.
- 1. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест. Клиническая эффективность и безопасность наружной терапии атопического дерматита// Медицинский совет. — № 1 — 2013. — С18-22.
Источник
Красное лицо
Иногда мои пациенты жалуются: «Всегда, когда я волнуюсь, начинаю краснеть. Когда долго смотрю в глаза другому, тоже начинаю краснеть. Когда смеюсь, то опять краснею. Что мне делать, как от этого избавиться? Это мешает мне жить». Доказано: внезапное покраснение кожи лица на сегодняшний день беспокоит каждого пятого человека. И оно имеет медицинское название— блашинг-синдром. Недуг связан с изменением тонуса сосудов, а именно с их расширением, в результате чего по сосудам кожи лица протекает больше крови, чем положено, что внешне проявляется покраснением. Диагностика блашинг-синдрома обычно не вызывает трудностей. Однако следует иметь в виду, что покраснение лица может быть следствием болезней внутренних органов, ЦНС. Эффективным методом лечения этого заболевания для 98% пациентов может стать симпатэктомия, которая заключается в рассечении симпатических нервов с помощью высокочастотного коагулирующего электрического тока. Она с успехом проводится и в нашей стране.
Также причиной временного покраснения кожи лица могут быть:
- Воздействие высоких (солярий, солнце, ожог) или низких температур (мороз, холодная вода).
- Воздействие каких-либо веществ, провоцирующих аллергическую реакцию.
Что делать при временном покраснении кожи лица?
- Выпить валерьянки
- Ополоснуть лицо прохладной водой — это быстро сузит сосуды.
- Каждое утро делать компрессы: три примочки горячим махровым полотенцем, а в завершение одна примочка холодным. Такие мази, как арника и троксевазин, очень эффективны при покраснении кожи лица. Правда, перед применением необходимо посоветоваться с дерматологом и ни в коем случае не следует наносить мазь на поврежденную кожу или кожу с высыпаниями.
- Сделать маску из соевой муки и сметаны с высоким содержанием жира и оставить ее на лице 15 минут. Или маску из петрушки, смешенной с жирной сметаной. Наложить на кожу лица также на 15 минут.
Можно ли предупредить покраснение лица?
Конечно, можно. Для этого нужно защищать кожу солнцезащитными средствами. А зимой помогут специальные зимние защитные кремы с высоким содержанием жиров.
И напоследок расскажу один случай. Несколько лет назад ко мне на прием пришла симпатичная женщина. Она жаловалась на покраснение кожи лица, от которого мучительно и безуспешно пыталась избавиться многие годы. Чего она только не пробовала! Больше всего меня впечатлили рекомендации одного врача, к которому она попала по большому блату. «Вы, милочка, должны полностью исключить из рациона помидоры и оральный секс! От этого все ваши проблемы!» — безапелляционно заявил он, едва выслушав жалобы пациентки. До сих пор остается загадкой, чем руководствовался этот специалист и какие цели преследовал. Могу лишь заметить, что подобные методы «лечения» успехом не увенчались, зато подняли настроение всему нашему коллективу.
Следует различать:
- Временную красноту лица (от мороза, от ожогов в том числе солнечного)
- Постоянную красноту кожи лица (стойкую гиперемию кожи лица из-за каких-либо отклонений)
Постоянное покраснение кожи лица также может быть следствием таких заболеваний кожи, как розацеа и демодекоз.
Демодекоз — это поражение кожи, вызываемое клещом — угревой железницей. Клещи обитают в волосяных фолликулах, в глубине сальных желез кожи лица взрослого человека и откладывают яйца вокруг волосяных фолликул ресниц. Заражение происходит от человека-носителя.
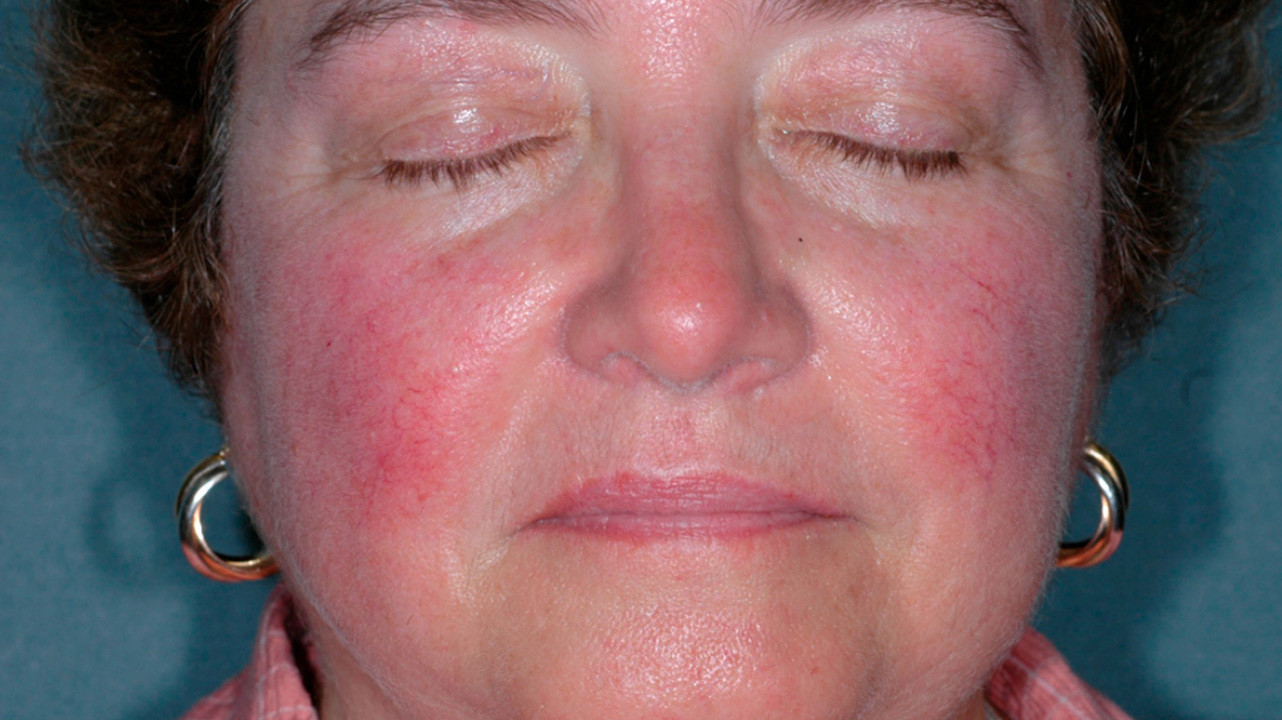
Розацеа — это неинфекционное хроническое заболевание кожи лица, встречающееся преимущественно у людей зрелого возраста. Покраснения локализуются на крыльях носа, щеках, подбородке, реже на лбу.
Напечатано в журнале «ОК!» Скачать
8 Февраля 2011
Источник
Вечно красное лицо
Что такое розацеа? Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Что такое розацеа?
Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
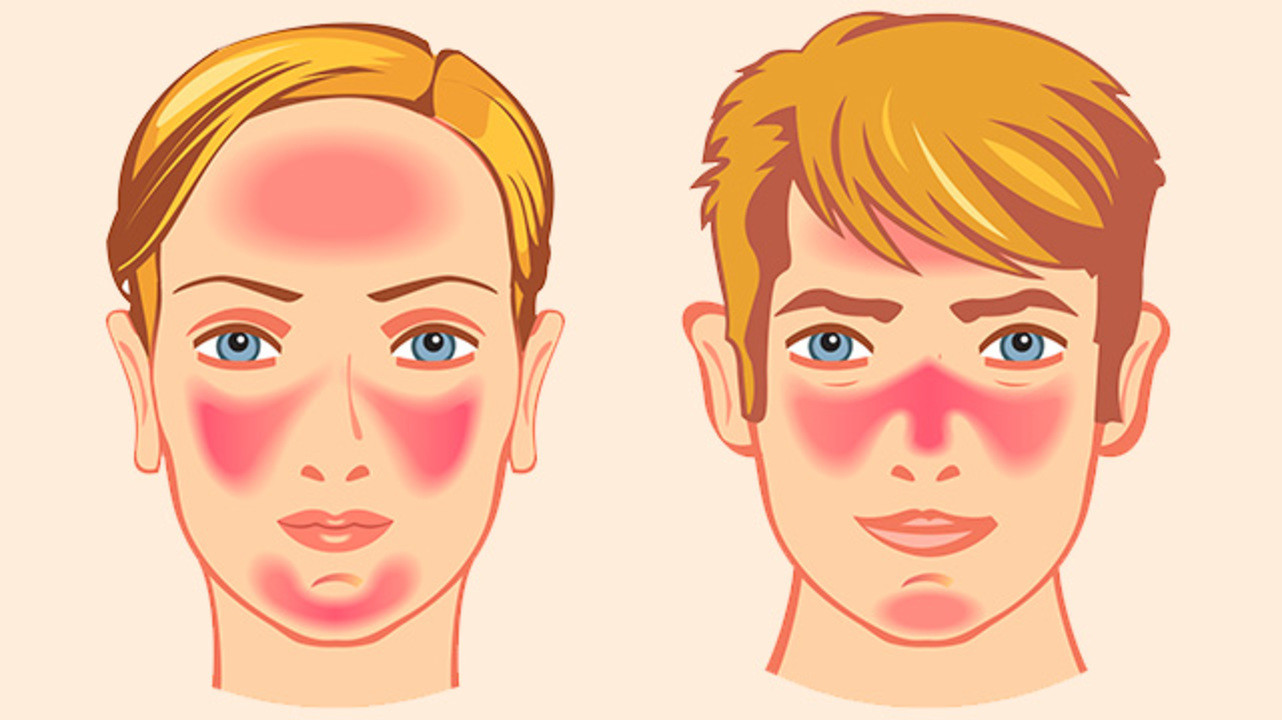
Клинические проявления розацеа
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).

Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.
Внешние факторы развития розацеа
Перепады температур (сауна, жара, мороз), длительное пребывание на солнце, сильном ветре. Физические нагрузки, приготовление горячей пищи, использование декоративной косметики.
Внутренние факторы развития розацеа
Питание: алкоголь, горячие напитки (выше 60 градусов), пряности, цитрусовые. «Острые» эмоциональные реакции (злость, ярость, напряжение, волнение и т.д.).
Влияние микроорганизмов
При микроскопии и посевах соскобов кожи у пациентов с розацеа может определяться как нормальная микрофлора, так и патогенные микроорганизмы. Болезнетворные микробы обнаруживаются у пациентов с розацеа далеко не всегда. В некоторых случаях розацеа может сочетаться с демодекозом — заболеванием кожи, вызываемым клещом демодексом.
Что происходит в коже?
Покраснения, независимо от того, чем они вызваны, представляют собой усиление кровотока в коже. Сосуды сильно расширяются и с трудом сокращаются. Часть жидкости из переполненных сосудов может просачиваться в окружающие ткани — возникает отёк.
Также могут просачиваться белки и клетки крови. Ухудшается состояние волокон соединительной ткани и мышц, помогающих сосудам сокращаться и отводить кровь и лимфу от кожи. В сосудистой стенке и вокруг нее возникает застой и вялотекущее воспаление. К этому воспалению, ослабляющему защитные силы кожи, могут присоединяться условно-патогенные и патогенные микроорганизмы.
Лечение розацеа
Терапия этого заболевания зависит от совокупности проявлений и особенностей у конретного человека. Существует классическая схема лечения розацеа, принятая в дерматологии. Это антибиотики, метронидазол, ретиноиды, антигистаминные препараты, местная терапия.
Местно применяются кремы, гели, мази содержащие азелаиновую кислоту, метронидазол, ретиноиды, пимекролимус, антибиотики. Лечение длится несколько месяцев. По назначению врача могут использоваться различные комбинации лекарственных средств, их чередование. Исторически широко использовались мази и пасты с ихтиолом, дегтем, серой, салициловой кислотой. Зачастую они и сейчас применяются из-за невысокой цены , но все эти средства раздражают кожу.
Основное лечение должно быть направлено на устранение провоцирующих факторов и восстановление нормального состояния сосудов. Провоцирующие факторы индивидуальны, но несомненный лидер — это чрезмерные эмоциональные реакции.
Для нормализации состояния сосудов и кожи лица, необходимо:
— уменьшить отек в коже вокруг сосудов;
— укрепить сосудистую стенку;
— нормализовать работу нервно-мышечного аппарата, отвечающего за сокращение сосудов;
— усилить местный иммунитет кожи.
Всеми этими качествами обладает физиотерапия
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.
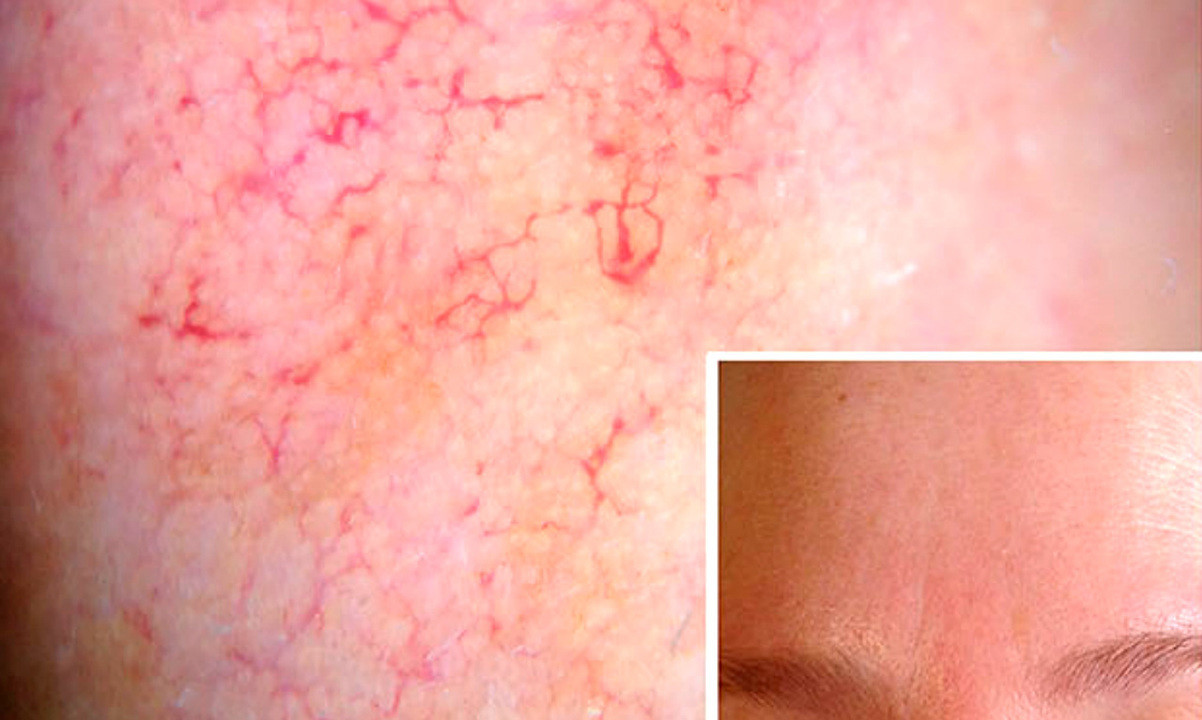
Отличия розацеа от купероза
Купероз — появление на лице и теле «лопнувших» сосудиков (телеангиоэктазий). Это может быть начальным проявлением розацеа или самостоятельным заболеванием. Отличие от розацеа в том, что нет прогрессирования в виде воспаления и появления элементов сыпи. Беспокоит не столько стойкое разлитое покраснение, сколько наличие «сосудиков». Если купероз слабовыражен, проявлен единичными сосудами, то лечение ограничивается их удалением. Если наличие «сосудиков» сопровождается «приливами» к лицу, тяжестью и отеками в ногах и т.д., надо обратиться к врачу, чтобы он провел консультацию и выяснил, нет ли признаков розацеа или, если «сосудики» расположены наногах, варикоза.
Редакция благодарит специалистов клиники БиоМИ Вита за помощь в подготовке материала.
Источник