- Петушиная походка
- Особенности петушиной походки
- Почему возникает степпаж
- Невропатия малоберцового нерва
- Полиневропатии
- Рассеянный склероз
- Полиомиелит
- Синдром Гийена-Барре
- Диагностика
- Лечение
- Консервативная терапия
- Хирургическое лечение
- Нарушение походки
- Общая характеристика
- Классификация
- Диагностика
- Лечение
- Консервативная терапия
- Хирургическое лечение
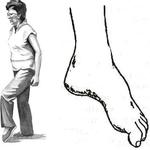
Петушиная походка
Петушиная походка (степпаж) наблюдается при патологиях, сопровождающихся нарушением тыльного сгибания стопы: полинейропатиях, полиомиелите, синдроме Гийена-Барре, рассеянном склерозе, сдавлении или механическом повреждении малоберцового нерва. Причина нарушения устанавливается по данным опроса, физикального обследования, неврологического осмотра, УЗИ нерва, нейрофизиологических исследований, других методик. Лечение петушиной походки включает НПВС, ингибиторы холинэстеразы, иммуномодуляторы, иммунодепрессанты, гормональные препараты.
Особенности петушиной походки
Из-за пареза мышц, осуществляющих тыльное сгибание стопы, при поднятии ноги носок ступни отвисает. Чтобы не цепл яться носком за землю, пациент сильно сгибает ногу в коленном суставе, поднимает ее кверху и выбрасывает вперед, а затем резко опускает. Ступня опирается на пальцы, потом – на наружный край и в последнюю очередь – на пятку. Свои названия петушиная походка (степпаж) получила из-за внешнего сходства с шагом петуха и особой рысью лошади в конном спорте.
Почему возникает степпаж
Невропатия малоберцового нерва
Наряду с петушиной походкой для данной патологии характерны невозможность или затруднение стояния и ходьбы на пятках, приподнимание наружного края подошвы. Выявляются нарушения чувствительности на тыле стопы и в нижней части голени. Мышцы передненаружной поверхности голени и тыла ступни со временем атрофируются, поэтому больная нога выглядит более тонкой в голени, с запавшими межкостными промежутками на стопе. Причиной невропатии становятся:
- Травматические повреждения: травмы коленного сустава и костей голени, надрывы и разрывы связок голеностопного сустава.
- Ятрогенные повреждения: случайное нарушение целостности нерва во время хирургических вмешательств на колене и голеностопе, при репозиции лодыжек.
- Сосудистые патологии: атеросклероз сосудов нижних конечностей, облитерирующий эндартериит.
- Локальные разрастания соединительной ткани: деформирующий артроз, ревматоидный артрит, склеродермия, дерматомиозит.
- Болезни позвоночника: остеохондроз, грыжа диска, спондилоартроз, спондилолистез.
Частым провоцирующим фактором невропатии с развитием степпажа является компрессия нерва в области стопы или головки малоберцовой кости вследствие длительного нахождения в вынужденном положении у представителей некоторых профессий. Кроме того, сдавление нерва иногда наблюдается при иммобилизации. Редкой причиной невропатии считается опухоль в зоне прохождения нерва.
Полиневропатии
При полиневропатиях поражается не одна нога, а обе, выявляется слабость кистей рук. Степпаж наблюдается не у всех больных, развивается при значительной слабости мышц перонеальной группы. Выраженность двигательных, чувствительных и вегетативных расстройств варьируется. Особенностью многих полиневропатий является асимметричность петушиной походки и других двигательных нарушений при симметричности вегетативной и сенсорной симптоматики. С учетом этиологии различают следующие множественные поражения нервов:
- Наследственные: болезнь Рефсума, синдром Русси-Леви, невральная амиотрофия Шарко-Мари-Тута.
- Метаболические: при сахарном диабете, печеночной и почечной недостаточности.
- Аутоиммунные: парапротеинемические, при паранеопластическом синдроме.
Кроме того, полиневропатии развиваются при острых и хронических интоксикациях. Наиболее распространенным примером токсического поражения нерва является алкогольная полиневропатия. Множественное поражение нервов выявляется при некоторых инфекционных заболеваниях, иногда обнаруживается в период беременности.
Рассеянный склероз
Заболевание нередко дебютирует слабостью в ногах, у некоторых больных петушиная походка формируется еще на ранних стадиях заболевания. В последующем выраженность степпажа варьируется в зависимости от фазы болезни. Возможны онемение и парестезии в разных частях тела, оптический неврит, головокружения, нарушения функций тазовых органов. Затем центральное место в клинической картине РС занимают парезы и мозжечковые расстройства.
Полиомиелит
Петушиная походка возникает при спинальной и смешанной формах полиомиелита, развивается на 3-6 день болезни, не является обязательным симптомом. В большинстве случаев степпаж имеет односторонний характер, сочетается с парезами и параличами других мышечных групп. В исходе возможно полное или частичное исчезновение симптоматики. У некоторых пациентов петушиная походка и другие нарушения сохраняются в течение всей жизни.
Синдром Гийена-Барре
Синдром Гийена-Барре манифестирует сенсорными нарушениями и мышечной слабостью в нижних конечностях. Следствием слабости мышц становится петушиная походка. Проявления быстро прогрессируют, неврологические расстройства распространяются на верхние конечности. Выраженность симптоматики колеблется от незначительной мышечной слабости до полного тетрапареза. У 30% пациентов возникает дыхательная недостаточность.
Диагностика
Определением причины формирования степпажа занимается врач-невролог. На начальном этапе специалист выясняет жалобы, собирает анамнез, исследует динамику появления и развития симптомов. Затем врач оценивает общее состояние больного. Специальное обследование пациента с признаками петушиной походки включает следующие диагностические методики:
- Неврологический осмотр. Предусматривает детальное исследование двигательной и чувствительной сферы пораженной зоны или зон. В ходе осмотра проводятся определение рефлексов, тесты для оценки силы мышц, специальные пробы для изучения сенсорной сферы.
- Электрофизиологические методы. В процессе электронейрографии и электромиографии оценивается скорость проведения электрических потенциалов, что позволяет уточнить уровень и степень повреждения нерва. Изучение вызванных потенциалов дает возможность подтвердить вовлечение различных афферентных систем при рассеянном склерозе.
- УЗИ нерва. Рекомендовано при мононевропатиях. Подтверждает наличие рубцов и разрастаний соединительной ткани, вызывающих компрессию нерва.
- Рентгенография. Рентгенологическое исследование голени, коленного или голеностопного сустава показано при травматическом генезе повреждения нервного ствола.
- МРТ головного мозга. Методика необходима при подозрении на рассеянный склероз, используется для обнаружения и определения расположения очагов демиелинизации.
- Лабораторные анализы. Тесты на сахарный диабет, изучение функции печени и почек, выявление специфических антител помогают дифференцировать полиневропатии различного генеза. Комплексные общеклинические исследования информативны при диагностике синдрома Гийена-Барре. При полиомиелите проводятся анализы для обнаружения вируса.
Лечение
Консервативная терапия
Схема медикаментозного лечения заболеваний, сопровождающихся развитием петушиной походки, может включать лекарственные средства следующих групп:
- НПВС. Применяются при невропатиях и полиневропатиях. Обладают противоотечным, противоболевым и противовоспалительным эффектами. Способствуют уменьшению выраженности симптомов.
- Ингибиторы ацетилхолинэстеразы. Показаны пациентам с полиневропатиями, невритами, рассеянным склерозом. Улучшают нервно-мышечную передачу, стимулируют проведение возбуждения по нервным волокнам.
- Гормональные средства. Рекомендованы больным рассеянным склерозом. Лечение осуществляется в рамках пульс-терапии с последующим постепенным снижением дозы.
- Иммуномодуляторы и иммунодепрессанты. Стабилизируют течение рассеянного склероза, предупреждают переход ремитирующей формы в прогрессирующую.
- Другие препараты. Возможно использование антидепрессантов, стимуляторов ЦНС, витаминов группы В, антиконвульсантов, медикаментов для улучшения кровообращения.
При вторичных поражениях необходимо лечение основной патологии. При прогрессирующих генерализованных неврологических расстройствах производят реанимационные мероприятия, ИВЛ. Лекарственную терапию при степпаже дополняют немедикаментозными методиками. Применяют ЛФК, массаж, мануальную терапию. Назначают электромиостимуляцию, парафинолечение, электрофорез. Больных направляют на магнитотерапию, амплипульстерапию, ультрафонофорез.
Хирургическое лечение
Тактика оперативного вмешательства определяется причиной степпажа и последствиями основного заболевания. При невропатиях проводятся шов или пластика нерва, выполняются невролиз или декомпрессия нервного ствола. Пациентам с вторичными деформациями опорно-двигательного аппарата могут быть показаны хирургические вмешательства по устранению контрактур, артролиз, артродез в функционально выгодном положении. Возможны перемещение сухожилий, тенодез, различные виды остеотомии.
Источник
Нарушение походки
Нарушение походки (дисбазия) – это изменение цикла ходьбы, включающее нарушение длины, ширины, ритма и симметричности шага, продолжительности циклов опоры и маха, положения туловища и конечностей. Выявляется при поражениях центральной и периферической нервных систем: паркинсонизме, инсультах, невропатиях, черепно-мозговых травмах, демиелинизирующих, дегенеративных патологиях. Диагностируется на основании исследования походки, неврологического осмотра, визуализационных и лабораторных методик. Лечение включает медикаментозную терапию, операции, реабилитационные мероприятия.
Общая характеристика
Ходьба – сложный двигательный акт, требующий согласованной работы центральных мозговых структур, проводящих путей, периферических нервов, мышц корпуса и конечностей. Участие нервных структур разного уровня обуславливает разнообразие этиологических факторов нарушения походки. Многие неврологические и некоторые ортопедические заболевания сопровождаются развитием типичных изменений ходьбы. Оценка патологического паттерна походки является важной частью предварительной диагностики.
Встречаемость нарушений походки увеличивается по мере старения. У детей и молодых людей симптом наблюдается редко, большинство случаев связано с травматическими повреждениями, инфекциями, гнойными процессами. После 40 лет количество людей, страдающих данным нарушением, начинает расти, главным образом, в связи с инсультами. В возрастной группе 60-69 лет распространенность достигает 15%, старше 70 лет – 35%, старше 80 лет – 60%, что объясняется развитием дегенеративно-атрофических патологий, увеличением доли комплексных расстройств.
Классификация
Существует более 20 видов нарушения походки. Изменения классифицируются с учетом причин развития и внешних признаков. Основные варианты:
- Шаткая (атактическая). Формируется при вовлечении мозжечка и таламуса. Из-за нарушений равновесия пациент пошатывается, широко расставляет ноги. Пошатывание выявляется как во время ходьбы, так и в неподвижном положении.
- Штампующая. Отражает снижение глубокой чувствительности при поражении проводящих путей (чаще – задних рогов спинного мозга). Ноги с усилием «впечатываются» в поверхность, опускаются сразу на всю подошву, ходьба контролируется зрением.
- Шаркающая. Выявляется в старческом возрасте, при некоторых неврологических расстройствах, общей слабости. Длина шага уменьшена, подошвы не отрываются или слабо отрываются от поверхности.
- Петушиная (степпаж). Наблюдается при поражении малоберцового нерва, ряде других патологий. Во время подъема ноги стопа свисает книзу, человек сильно сгибает колено, чтобы не цеплять носком пол, и выбрасывает ногу вперед.
- «Утиная». Определяется у больных с парезом либо механическим повреждением отводящих мышц бедра. При двустороннем нарушении походки пациент переваливается из стороны в сторону, при одностороннем поражении таз перекашивается в направлении двигающейся ноги.
- Паретическая. Обнаруживается при парезах мышц нижних конечностей. Характер изменений определяется вовлечением различных мышечных групп.
- Гемипаретическая. Характерна для гемипарезов различной этиологии. Больная рука прижата к корпусу, больная нога разогнута и двигается по полуокружности, тело отклоняется в здоровую сторону.
Наряду с перечисленными вариантами нарушений походки выделяют застывание при ходьбе (фризинг-дисбазию) и пропульсии – непреодолимое ускорение при ходьбе либо после небольшого толчка. Оба варианта встречаются у больных паркинсонизмом. Иногда фризинг-дисбазия возникает после мультилакунарных инсультов или формируется у пациентов старческого возраста без признаков неврологических заболеваний.
Диагностика
Установлением вида и причин нарушения походки занимается врач-невролог. Обследование включает изучение анамнеза, оценку объективных данных, инструментальные и лабораторные исследования. Диагностическая программа предусматривает проведение следующих процедур:
- Объективное обследование. Осуществляется клиническое исследование походки с определением характеристик ходьбы (скорость, ритм, длина и ширина шага, положение туловища, движения конечностей, тип контакта стопы с поверхностью), дополнительными тестами. Производится неврологический осмотр.
- Визуализационные методики. В качестве базовых исследований в ряде случаев используют эхоэнцефалографию и рентгенографию. На этапе окончательной диагностики воспалительных, ишемических и геморрагических очагов наиболее информативна МРТ головного мозга. Для уточнения локализации, характера и распространенности опухолевых процессов и травматических повреждений применяют КТ черепа и КТ головного мозга.
- Лабораторные анализы. Показательны при определении инфекционных процессов, аутоиммунных патологий, токсических поражений, неврологических нарушений, развившихся на фоне тяжелых соматических заболеваний. В перечень анализов могут входить тесты на антитела, биохимические пробы для оценки уровня глюкозы, функций печени и почек, исследования ликвора, ПЦР, ИФА, РИФ.
Лечение
Консервативная терапия
Требуются патогенетические и симптоматические лечебные мероприятия. С учетом причины нарушения походки, наличия других проявлений больным могут быть назначены антибиотики, НПВС, миорелаксанты и противосудорожные средства. Применяются препараты для улучшения кровообращения и нервной проводимости. Значимую роль на всех этапах лечения играют немедикаментозные методы.
Обязательной частью терапии считаются занятия лечебной физкультурой с использованием классических методик, механотерапии, специальных тренажеров. Целью занятий является максимально возможное восстановление функции конечностей, выработка новых двигательных стереотипов. ЛФК дополняется массажем, мануальной терапией, рефлексотерапией. Пациентов направляют на грязелечение, тепловые процедуры, электростимуляцию.
Хирургическое лечение
При наличии показаний больным с нарушениями походки проводят следующие операции:
- Объемные процессы: удаление или аспирация абсцессов и гематом, иссечение опухолей.
- Нарушения кровообращения: удаление, окклюзия и эмболизация аневризм и артериовенозных мальформаций, тромболизис, реконструкция артерий, создание анастомозов при цереброваскулярной недостаточности.
- Травматические повреждения: декомпрессивная трепанация, удаление вдавленных переломов черепа, пластика или шов нерва, вертебропластика, корпорэктомия, стабилизирующие операции на позвоночнике.
Некоторым пациентам требуются ортопедические вмешательства для устранения вторичных нарушений со стороны костно-мышечной системы. Возможны перемещение мышц и сухожилий, редрессация контрактур, артродез, другие операции.
Источник