- О чем говорят прыщи* на груди?
- Почему на груди появляются прыщи*?
- Как убрать и предотвратить прыщи* на груди?
- Прыщи* на груди: какой орган может работать неправильно?
- Лечение прыщей* на груди гелем Клиндовит®
- Бактериальные инфекции кожи: какие бывают, как лечить
- Как происходит заражение кожи инфекцией
- Поверхностные бактериальные инфекции кожи
- Фолликулит
- Пузырчатка новорождённых
- Импетиго
- Бактериальная инфекция глубокого слоя кожи
- Фурункул
- Карбункул
- Акне (угри)
- Гидраденит
- Особенности инфекций кожи лица
- Лечение бактериальных инфекций кожи
- Профилактика
- Акне на спине и в зоне декольте: как лечить?
- Причины возникновения прыщей на теле
- Как справиться с акне на спине и груди?
- Какие средства использовать в борьбе с акне на спине и зоне декольте?
- У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
- Пиодермия у взрослых и детей
- Возбудители гнойничковых болезней
- Причины гнойничковых болезней
- Гидраденит как разновидность пиодермии
- Образование на коже фурункулов
- Везикулопустулез у новорожденных детей
- Развитие сикоза у взрослых
- Рожистое воспаление кожи
- План обследования больных
- Методы лечения и профилактика
- Пиодермия у взрослых и детей
- Возбудители гнойничковых болезней
- Причины гнойничковых болезней
- Гидраденит как разновидность пиодермии
- Образование на коже фурункулов
- Везикулопустулез у новорожденных детей
- Развитие сикоза у взрослых
- Рожистое воспаление кожи
- План обследования больных
- Методы лечения и профилактика
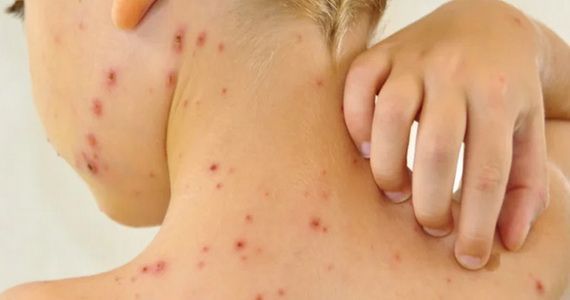
О чем говорят прыщи* на груди?
Появление прыщей* на груди – явление не менее распространенное, чем на лице. При возникновении акне в этой зоне возникает желание ее скрыть. Но ношение гольфов, закрытых кофт не спасет ситуацию, а в некоторых случаях даже может усугубить ее, если одежда неудобная или не пропускает воздух. Когда речь идет не о нескольких прыщах*, а о систематически появляющейся угревой сыпи, необходимо обратиться к специалисту. Дерматолог выяснит причины высыпаний и подберет методы лечения.
Почему на груди появляются прыщи*?
У появления прыщей* на груди может быть несколько причин [4, 50, 29]:
- Гормональный дисбаланс. Наличие гинекологических заболеваний, половое созревание у подростков, определенные периоды менструального цикла вызывают всплеск гормонов, провоцирующий высыпания.
- Неправильное питание. Хотя влияние алиментарного фактора на образование акне не имеет достоверных доказательств, есть мнение, что некоторые продукты способны опосредованно провоцировать обострение акне. В частности, к ним относятся молоко, торты, конфеты, жирная, соленая пища.
- Ношение тесной, неудобной одежды. На грудной клетке могут возникать высыпания из-за ношения синтетической одежды, которая не дает коже дышать, усиливает потоотделение. Также высыпания могут появляться из-за постоянных натираний или сдавливаний.
- Косметика с комедогенными ингредиентами. Ее использование приводит к закупорке пор, развитию акне.
Угревая сыпь возникает по разным причинам – наследственность, механическое воздействие, длительный прием некоторых медицинских препаратов, стрессы [4, 50, 29]. Перед тем как лечить прыщи* на груди, необходимо пройти обследование у специалиста.
Как убрать и предотвратить прыщи* на груди?
Хотя средств профилактики акне нет, существует несколько полезных рекомендаций, соблюдение которых позволит снизить риск образования высыпаний в области грудной клетки:
- После тренировок и физических нагрузок необходимо сразу принимать душ. Высыпания могут быть спровоцированы обильным потоотделением.
- Не используйте агрессивную косметику в зоне декольте. Кожа здесь тонкая, она требует деликатного подхода.
- Не пренебрегайте специальным уходом. Большинство девушек игнорирует зону декольте при уходе за кожей, а зря. Для этой части тела существуют специальные средства, учитывающие ее особенности.
- Если на груди появляются прыщи*, пересмотрите свое питание. Исключите из него быстрые углеводы, откажитесь от фаст-фуда, газированных напитков, кофе, алкоголя.
- Отдавайте предпочтение одежде из натуральных тканей, убедитесь, что вещи вам не натирают, не сдавливают кожу.
- Постарайтесь уменьшить количество стрессовых ситуаций. Под действием кортизола сальные железы могут выделять больше себума.
Помните, что акне – это хроническое заболевание. Его невозможно вылечить раз и навсегда, но можно снизить риск его обострения.
Прыщи* на груди: какой орган может работать неправильно?
Существует теория, согласно которой высыпания в зоне декольте и на шее могут говорить о таких проблемах [208]:
- нарушения эндокринной системы;
- болезни пищеварительной системы;
- простудные заболевания.
Никаких научных подтверждений этой теории нет, поэтому полагаться на нее при лечении акне не стоит. Лучше пройти комплексное обследование и проконсультироваться со специалистом, который определит точную причину угревой сыпи.
Лечение прыщей* на груди гелем Клиндовит®
Гель Клиндовит® – противоугревой препарат, используемый при акне легкой и средней степени тяжести. В его состав входит клиндамицина фосфат, гидролизующийся с образованием клиндамицина. Он проявляет противомикробную активность в отношении бактерий возбудителей акне. Гель Клиндовит® необходимо наносить на кожу 2-3 раза в день, предварительно очистив ее. [6, 18]
Источник
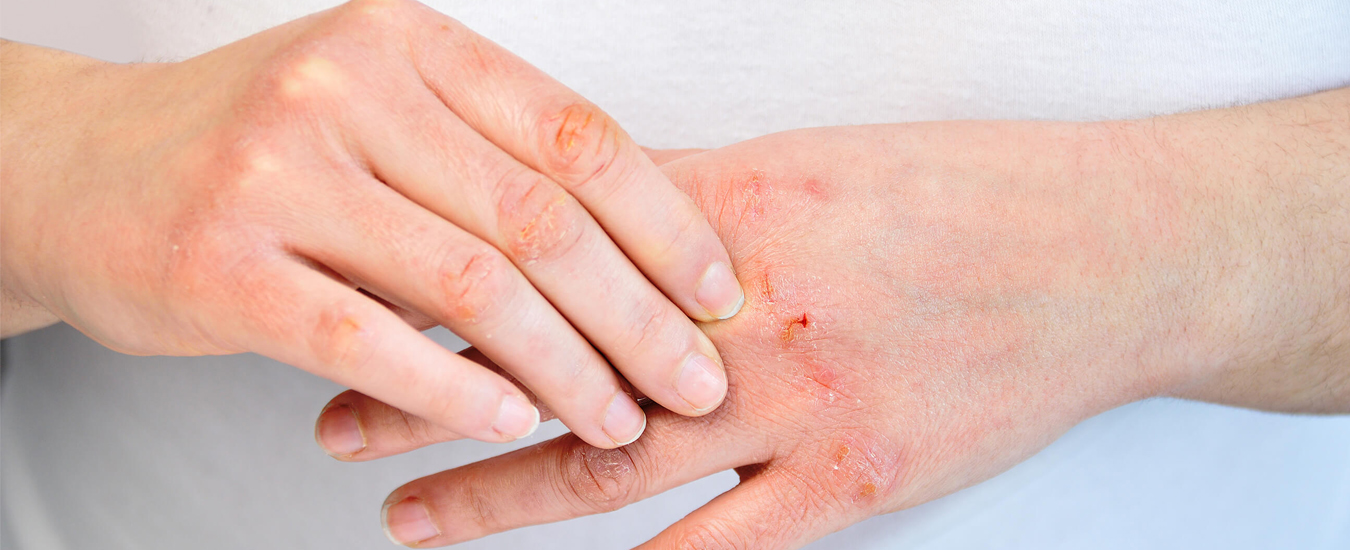
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
- ранки, расчесы, трещинки, потёртости;
- обезвоженность эпидермиса (кожи);
- переохлаждение, перегрев;
- снижение иммунитета;
- болезни — сахарный диабет, онкологические заболевания;
- приём кортикостероидов, контрацептивов, цитостатиков.
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Источник
Акне на спине и в зоне декольте: как лечить?
Кожа тела может подвергаться воспалениям в любом возрасте. Давайте разберемся, почему так происходит, как и с помощью каких средств с этим можно бороться.
Причины возникновения прыщей на теле
Акне — хроническое заболевание, которое обостряется от внешних и внутренних факторов.
Факторами, влияющими на появление акне на теле могут служить одежда из ненатуральных тканей, усиливающая потоотделение, неправильный уход за кожей тела или вообще его отсутсвие.
-Заболевания
Так как физиологической нормой появление прыщей считается возраст 12-19 лет, то если прыщи продолжают вас беспокоить после 25 лет, то мы можем наблюдать гормональный дисбаланс. Таким образом причинами воспалений могут послужить проблемы с желудочно-кишечным трактом, а также дисбиоз.
-Активная выработка кожного сала
Активность выработки сальных желез зависит от генетики, поэтому акне является генетической предрасположенностью.
-Внешние факторы
Это может быть смена климата, неправильный уход и многое другое
-Микроб Р. Acnes
Он провоцирует распространённый вид акне Аcne Vulgaris. У некоторых людей этот микроорганизм не может прижиться. Поэтому возникает среда для питания и размножения возбудителя заболевания.
Как справиться с акне на спине и груди?
-Измените свой рацион питания
Если вы устраивайте себе голодовки, а потом резко срываетесь и способны съесть все подряд, то стоит срочно отучить свой организм от этого. Ваш организм не может самостоятельно вывести продукты распада жиров через ЖКТ. Так как кожа является органом выделения, то она берет на себя часть этих функций. В результате происходит чрезмерное выделение сальных желез и появляются воспаления.
Что делать: исключите рафинированный сахар, переедание и быстрые углеводы.
-Неподходящий для вас уход
Если вы пользуйтесь средствами, которые вам не подходят, то у вас могут возникнуть проблемы с регенерации кожи. Для ухода за кожей спины и зоны декольте нужно использовать средства, сходные по составу с теми, которые вы используете для лица.
Что делать:
1)проконсультируйтесь с косметологом. Подберите те препараты, которые подходят именно вашему типу кожи
2)изучите этикетки средств, которыми пользуйтесь. Откажитесь от косметики, в состав которой входят камедогенные компоненты: вазелин, ланолин, силикон, некоторые масла (кокосовое, какого, пшеницы)
3)правильно очищайте кожу. Выбирайте средства на гелевой основе, а раз в 2 недели стоит пользоваться пилингом.
Высокая влажность и резкие перепады температур способны еще больше усугубить акне.
Что делать: возможно стоит отказаться от загара и снизить количество потребления солнечных лучей, потому что это способно снизить иммунитет, усилить секрецию кожного сала, высушить роговой слой кожи и как следствие обострить акне.
Какие средства использовать в борьбе с акне на спине и зоне декольте?
Самые эффективные средства, которые реально работают от Image Skincare
Очищающий скраб, убивает бактерии и удаляет мертвые клетки вместе с избыточным кожным салом, обновляет и освежает кожу. Очищает кожу с помощью микрогранул, при этом фитокомплекс из тщательно подобранных антимикробных и успокаивающих экстрактов смягчает кожу и оказывает противовоспалительное действие.
Подходит для использования в душе при акне на декольте и спине.
Обязательный препарат для коррекции акне любой степени тяжести, действует на все причины возникновения акне. Салициловая кислота уменьшает продукцию кожного сала и удаляет ороговевшие клетки. Фитоэкстракты и эфирное масло чайного дерева уменьшают воспаление, заживляют и успокаивают кожу.
Эффективные препараты Image Skincare помогут вам справиться с акне на спине и в зоне декольте. Вы можете приехать в один из SPA-центров Image Skincare и получить консультацию квалифицированного специалиста.
Источник
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Возбудители гнойничковых болезней
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Причины гнойничковых болезней
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Гидраденит как разновидность пиодермии
Образование на коже фурункулов
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Везикулопустулез у новорожденных детей
Развитие сикоза у взрослых
Рожистое воспаление кожи
План обследования больных
Методы лечения и профилактика
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.
Источник