Как избавится от синих волос
Врач косметолог, трихолог
Мирошникова Е.Ю.
Каждый из нас обладает уникальными, неповторимыми характеристиками волос. У одних вьющиеся рыжие волосы, у других гладкие и блестящие черные волосы. Все мы хотим сохранить их такими как можно дольше. Жизнь современного человека наполнена стрессами и волнениями и всё это не проходит бесследно и отображается на нашем внешнем виде и внутреннем состоянии.
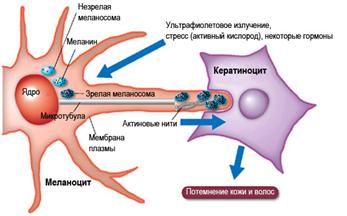
В нашем сознании появление седых волос — несомненный признак надвигающейся старости. Однако на самом деле поседеть можно и в двадцать пять лет, и даже раньше. За цвет волос отвечает особый пигмент — меланин. Его вырабатывают особые клетки, расположенные в волосяных луковицах. Меланин у всех одинаков, цвет волос зависит только от его количества. Чем его больше, тем темнее волосы.
В волосяных луковицах находятся и клетки, синтезирующие белок, из которого «получаются» волосы. Под действием фермента тирозиназы пигмент (меланин) соединяется с белком (кератином), волосы окрашиваются. Так что внутри нашего организма постоянно действует «красильное» производство. Если эти меланоциты прекратят производить новые пигменты, волосы будут утрачивать свой цвет. Волосы в которых нет меланина на самом деле прозрачные, но, из-за преломления света, нам кажется, что они серые.
Как правило, чем человек старше, тем меньше вырабатывают его волосяные луковицы тирозиназы. Но время начала процесса заложено генетически, так что, бывает, и у молодых людей пробивается седина.
У европейцев, например, первая седина пробивается на четвертом десятке лет, у азиатов — немного раньше, а у представителей негроидной расы — на пятом десятке лет. Седые волосы заметнее, конечно, у темноволосых людей. Но это не значит, что они раньше седеют. Наоборот, раньше седеют блондины. Просто седина на фоне светлых волос практически не видна. У мужчин седые волосы появляются сначала в бороде и усах, у женщин — на висках и челке.
Причины появления седых волос:
Стресс — вот мощнейший «двигатель» процесса обесцвечивания. Внутри каждого волоса находится тончайший проток, по которому может циркулировать жидкость. Ученые полагают, что, когда во время стресса в нашем организме резко увеличивается количество адреналина, организм начинает вырабатывать нейропептиды. По кровеносным сосудам они подходят к волосяной луковице, потом попадают в проток и мешают соединению белка и меланина.
А так же:
• затяжная депрессия — это наиболее частая причина в появлении седых волос. Человек, у которого нервная система в постоянном напряжении рискует получить нервный срыв, в результате чего всё отражается на внешности;
• плохая экология. С развитием разных технологий окружающая среда всё больше загрязняется и наносит большой вред здоровью людей. Поэтому влияние плохой экологии вполне реальная причина преждевременно поседеть;
• нарушение в роботе органов пищеварения;
• заболевание щитовидной железы;
• неправильное питание. Последнее время всё больше людей имеют проблемы со здоровьем из-за вредной пищи. И при этом страдают не только внутренние органы, но и нарушается кровообращение, от чего зависит появление седины;
• не здоровый образ жизни не только приводит к преждевременному старению, но и укорачивает жизнь человека;
• авитаминоз есть довольно частой причиной появления седины, поскольку нехватка организму витаминов проводит к его сбою;
• генетическая предрасположенность. Если у человека генетическая склонность к появлению седины, то вероятность её появления составляет 99 %. Если у кого-то из родных появились седые волосы в раннем возрасте, скорее всего вас ждёт та же участь.
• употребление медицинских препаратов, а в особенности частое лечение антибиотиками. Организм страдает от химических веществ и все защитные механизмы не действуют;
• изменение гормонального фона, например, беременность или послеродовой период. Именно в это время женщины поддаются не только стрессам и волнениям, а также в большом напряжении находится вся робота внутренних органов.
Как сохранить здоровье волос, рекомендации трихолога:
При появлении ранней седины ни в коем случае не нужно паниковать. В настоящее время существует много средств, которые помогут устранить этот недостаток или сделать его незаметным для окружающих. Все зависит от того, сколько времени и сил вы готовы потратить, чтобы устранить седину.
Если вы заметили у себя несколько седых волосков, то это является сигналом к действию. В первую очередь нужно пройти комплексное обследование организма, чтобы определить, есть ли у вас серьезные заболевания. Если все в порядке, то узнайте, имеется ли у вас генетическая предрасположенность. Но даже если она есть, процесс поседения можно существенно замедлить.
Уделите внимание питанию. В вашем рационе должны быть:
1. Витамины группы В. Увеличьте потребление гороха, гречки, овсянки, дрожжей, печени, почек, свинины, сухого обезжиренного молока, орехов, чая, чеснока, шпината, томатной пасты.
2. Медь. Она содержится в маковых зернах, кунжуте, орехах, тыквенных семечках, отрубях, овсе, ячмене, гречке, бараньей печени.
3. Фолиевая кислота. Чаще употребляйте печень трески, шпинат, грецкие орехи.
4. Железо. Включайте в рацион пшено, рисовые отруби, соевую муку, кунжут, какао, бобовые.
5. Селен. Он содержится в камбале, хлебе грубого помола, куриных яйцах, свиной печени.
МЕТОДЫ ВОССТАНОВЛЕНИЯ СОДЕРЖАНИЕ МЕЛАНИНА
1. Массаж головы. Правильный и регулярный массаж поможет улучшить состояние волос, предотвратит раннее поседение и облысение, восстановит зрение и концентрацию внимания. Благодаря этой процедуре увеличится приток крови к волосяным луковицам, что улучшит поступление кислорода, необходимых витаминов и микроэлементов.
2. Мезотерапия — это метод, при котором в кожу волосистой части головы с помощью инъекций вводят полезные витамины и микроэлементы, восстанавливающие структуру волос и усиливающие их рост. Данная процедура не вызывает болевых ощущений и имеет
3. Плазмолифтинг. Для этой процедуры берется кровь пациента, которая особым образом обрабатывается и очищается, в результате чего из нее выделяется плазма, без форменных элементов. Плазма посредством специальных шприцев вводится в кожу головы по принципу мезотерапии. Считается, что процедура запускает процессы самовосстановления клеток кожи, в т.ч., меланоцитов.
4. Лазеротерапия способствует нормализации снабжения волосяных луковиц кислородом и полезными веществами. В некоторых случаях этот метод способен творить настоящие чудеса, если обратиться к нему при первых признаках появления седых волос.
5. Частое расчесывание щеткой из натуральной щетины помогает улучшить кровообращение кожи головы. Благодаря щетинкам происходит легкий массаж головы, который дает хороший эффект, если этот метод применять каждый день.
6. Занятия спортом благотворно влияют на волосы и организм в целом. Благодаря физическим упражнениям улучшается приток крови к голове.
Как было сказано выше, появление седины зависит только от внутренних факторов организма (генетика, частые переживания и так далее). Именно поэтому, если вы заметили седину на своих волосах, не стоит искать способы вылечить её — их просто-напросто не существует. При этом следует отметить, что убрать седину, которая уже появилась, можно с помощью стрижки или окрашивания волос.
Появление седины говорит о старении организма или нарушение его правильного функционирования. И конечно, избежать процесса старения не возможно, но предотвратить преждевременное поседение в силу каждому. Для этого необходимо вести здоровый образ жизни, беречь себя от стрессов и помнить, что именно в молодости мы строим фундамент нашего здоровья!
На консультации наши врачи подберут вам профессиональные средства по уходу за волосами и назначат курс лекарственных препаратов, направленных на улучшение структуры волос и предотвращение преждевременного их выпадения.
Запись по телефону 89041559501
Источник
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Источник