- Что такое сонный паралич и как его лечить
- Сонный паралич бывает двух видов:
- Причины возникновения сонного паралича.
- Лечение сонного паралича.
- Рекомендации при возникновении сонного паралича.
- Сонный паралич: что это на самом деле и как справиться с ночным кошмаром
- Что такое сонный паралич
- Как это выглядит
- Причины паралича сна
- Симптомы и лечение
- Что можно сделать самому
- Почему нельзя специально вызвать сонный паралич
- Комментарий врача
- «Ночной кошмар», или Явление сонного паралича
- Конкурс «Био/Мол/Текст»-2020/2021
- Раздел 1. Эпидемиология сонного паралича
- Раздел 2. Нейрофизиологические основы возникновения явления
- 2.1. Механизмы перехода в быстрый сон
- 2.2. Как нарушение механизмов перехода в быстрый сон может приводить к СП?
- Раздел 3. Методы исследования сонного паралича
- 3.1. Опросы
- 3.2. Полисомнография
- Раздел 4. Факторы риска при явлении паралича сна
- Заключение
Что такое сонный паралич и как его лечить
Сонный паралич – это состояние во сне, при котором человек не может пошевелиться, что, безусловно, вызывает приступ паники. В том случае, если такие приступы возникают все чаще, то это повод обследоваться в медицинском центре «НАТАЛИ-МЕД» и начать лечение.
Сонный паралич бывает двух видов:
- Гипнагогический, возникающий во время засыпания.
- Гипнопомпический, появляющийся сразу после пробуждения.
Сонный паралич возникает из-за сбоя медиаторов головного мозга, которые отвечают за процесс отключения моторики организма во время сна, что необходимо для спокойного отдыха. В результате этого сбоя моторика либо поздно включается, либо отключается раньше, приводя к возникновению сонного паралича.
Причины возникновения сонного паралича.
- Нарколепсия – это спонтанное и непреднамеренное засыпание.
- Сомнамбулизм – хождение во сне.
- Биполярное расстройство, для которого характерна чрезмерная активность, чередующаяся с глубокой депрессией.
- Что провоцирует сонный паралич.
- Нарушение режима дня.
- Бессонница.
- Продолжительный прием антидепрессантов.
- Вредные привычки: токсикомания, наркомания, алкоголизм.
- Синдром беспокойных ног.
- Привычка спать на спине.
При постоянном возникновении сонного паралича необходимо обследоваться у невролога в медицинском центре «НАТАЛИ-МЕД», также рекомендуется посетить психиатра и психотерапевта.
Лечение сонного паралича.
Врач, проведя обследование, выдаст медицинское заключение, а также правила, которые помогут нормализовать сон и избавиться от этой патологии:
- Привычка ложиться спать и просыпаться в одно и то же время.
- Выполнение зарядки и физической активности днем, прогулки на свежем воздухе.
- Отказ от вредных привычек.
- Проветривание помещения перед сном.
- Сон на боку.
- Необходимо установить необходимое то количество часов для сна, которое нужно именно вам, как правило, это 8-9 часов.
Рекомендации при возникновении сонного паралича.
Сонный паралич предотвратить невозможно, главное, осознать, что происходящее вокруг – это временно, не обращайте внимание на галлюцинации, не нужно впадать в панику, не старайтесь в спешке избавиться от слабости в мышцах, нельзя задерживать дыхание, попытайтесь мысленно расслабиться, дышать глубоко и ровно, применять упражнения для ума: алфавит, счет, вспоминание событий прошедшего дня и обязательно обратитесь к специалисту.
Источник
Сонный паралич: что это на самом деле и как справиться с ночным кошмаром
Материал проверил и прокомментировал Михаил Полуэктов, кандидат медицинских наук, доцент, невролог, сомнолог клиники GMS Сlinic.
6 фактов о сонном параличе
- приступ длится от нескольких секунд до нескольких минут;
- сопровождается неспособностью двигаться и говорить;
- иногда провоцирует галлюцинации и удушье;
- чаще встречается у подростков, но возможен в любом возрасте;
- обычно возникает из-за стресса и сбоев в режиме сна;
- не угрожает жизни, но иногда требует вмешательства врача.
Что такое сонный паралич
Сонный паралич — состояние, которое возникает в момент пробуждения или засыпания. Несколько секунд или минут на грани сна и бодрствования человек:
- находится в сознании, но не способен пошевелиться и заговорить;
- ощущает чужое присутствие в комнате;
- чувствует, как кто-то или что-то давит на грудь, душит, тащит вниз;
- переживает сильный испуг.
Согласно исследованиям, 7,6% населения земли хотя бы однажды переживали такой опыт. А почти 35% людей, у которых диагностированы панические атаки, испытывают сонный паралич постоянно [1], [2].
Как это выглядит
Рассказы пострадавших о сонном параличе эксперты делят на три категории:
- «Незваный гость»: звук шагов и открывающейся двери, тень человека, ощущение чужого присутствия и угрозы;
- «Демон»: чувство тяжести на груди, трудности с дыханием, ощущение удушения или сексуального насилия, страх смерти;
- «Странные телесные ощущения»: ощущение выхода из тела, свободного падения и полета, вращения кровати в воздухе и другие вестибулярные галлюцинации.
У всех типов видений одинаковые культурологические корни. В сказках и верованиях разных народов есть истории о злобных существах — от ведьм и домовых до демонов, джиннов и оживших покойников, которые по ночам пробираются в комнату, садятся человеку на грудь и начинают пугать, мучить или душить его [3], [4], [5].
Современный исследователь сонного паралича, клинический психолог из Университета Вашингтона, Брайан Шарплесс упоминает пациентку, которая видела маленькую девочку-вампира с окровавленным ртом. Та садилась на кровать, хватала женщину за руки и угрожала утащить в ад [6]. В XX веке к мифологическим персонажам добавились рассказы о пришельцах — похитителях людей.
Яркий пример сонного паралича показан в 8-м сезоне сериала «Доктор Хаус». Это история о мальчике китайской народности мяо, который страдал от удушья по ночам и видел кошмары — в его комнату приходил демон в облике старухи, садился ребенку на грудь и душил его. Пока Хаус искал медицинское решение задачи, дед мальчика провел шаманские обряды и принес в жертву свинью, чтобы изгнать злого духа. В основу эпизода легла реальная история о внезапной ночной смерти от удушья: эмигранты из Южной и Юго-восточной Азии, сохранившие веру в демона-душителя, умирали после переезда в США, так как теряли возможность проводить защитные обряды [7].
Режиссер Родни Ашер снял документальный фильм «Ночной кошмар», основанный на рассказах людей, которые страдают от сонного паралича. Герои картины рассказывают, что в трансовом состоянии на грани сна и яви они не могли пошевелиться, заговорить или закричать. Кто-то слышал голоса, стоны и плач, другие видели сгустки тьмы или черные тени, которые открывали двери, подходили к кровати и душили скованного ужасом человека [8].
Причины паралича сна
«Паралич» — естественная часть сна. Сон состоит из циклов, внутри которых последовательно чередуются фаза медленного сна (Non-REM-сон) и фаза быстрого сна (REM-фаза). В NREM-стадии, которая занимает 75% цикла сна, организм отдыхает и восстанавливается, а в REM-стадии появляются сновидения. В этой фазе мозг частично парализует мышцы, чтобы человек не мог навредить себе.
Обычно переход между фазами незаметен, но иногда происходит сбой, сознание фиксирует невозможность пошевелиться, сновидения смешиваются с реальностью и возникает паника. Выделяют гипнагогический паралич сна, который случается в момент засыпания, и более редкий гипнопомпический паралич, характерный для пробуждения [9], [10], [11].
Причиной нарушения фаз сна и сонного паралича могут стать [12]:
- сбой режима сна — из-за сменной работы, джетлага, долгого дневного сна или отсутствия привычки ложиться и вставать в одно и то же время;
- бессонница;
- длительный недосып;
- привычка спать на спине;
- определенные лекарства (например, от синдрома гиперактивности);
- употребление алкоголя, табака или кофеина незадолго до сна;
- наследственность.
Такие приступы случаются у четверых из десяти здоровых людей любого возраста и пола. Этот паралич не входит в перечень медицинских диагнозов, не является симптомом болезни, не угрожает жизни и не всегда сопровождается галлюцинациями, удушьем и паническими атаками [13], [14]. Такой синдром называется изолированный паралич. С точки зрения врачей, он неприятен, но безопасен [1], [2], [3], [15].
Однако сонный ступор может быть симптомом другой проблемы — нарколепсии (приступов дневной сонливости), клинической депрессии, мигреней, обструктивного апноэ (остановки дыхания во время сна), артериальной гипертензии, посттравматического синдрома и тревожных расстройств [16], [17].
Симптомы и лечение
Медицинские симптомы сонного паралича [15]:
- невозможность пошевелиться, заговорить или открыть глаза, которая длится от нескольких секунд до нескольких минут;
- сохранность сознания;
- ощущение давления на грудь и шею, удушье;
- вестибулярные, слуховые и зрительные галлюцинации, неспособность отделить реальность от вымысла;
- паническая атака — сильный испуг, интенсивное потоотделение, ощущение надвигающейся смерти;
- головная и мышечная боль.
Если приступы повторяются часто и сопровождаются высоким уровнем тревоги и ощущением постоянной усталости из-за недостатка сна — нужно обратиться к врачу, чтобы определить причину, которая их вызывает. В этом случае сонный паралич лечится вместе с основной болезнью [2]. Одновременно, чтобы улучшить качество и продолжительность сна, врач может [16]:
- рекомендовать вести дневник сна в течение нескольких недель;
- направить пациента к сомнологу — специалисту по сну, чтобы провести исследование;
- назначить антидепрессанты.
Что можно сделать самому
Периодические случаи изолированного сонного паралича можно контролировать самостоятельно. Специального лечения для сонного ступора не предусмотрено, но эксперты рекомендуют обычные методы по снижению стресса и налаживанию режима сна [18], [17]. Разберем, какие привычки стоит приобрести и от каких отказаться.
ДА
- регулярно спать не меньше 6-8 часов в сутки;
- следить за тем, чтобы в спальне было темно, чисто и прохладно;
- позаботиться об удобном месте для сна;
- ложиться и вставать каждый день в одно и то же время;
- использовать приглушенное освещение по вечерам;
- регулярно заниматься физкультурой, но не позже, чем за четыре часа до сна;
- придумать расслабляющие вечерние ритуалы — например, слушать приятную музыку, читать, принимать душ, медитировать, устраивать ароматерапию.
НЕТ
- отказаться от привычки спать на спине;
- не пользоваться гаджетами за час до сна;
- не работать в спальне или лежа в кровати;
- постараться не спать днем после 15:00 дольше 90 минут;
- отказаться от плотного ужина, алкоголя, табака и кофеина перед сном.
Почему нельзя специально вызвать сонный паралич
Некоторые люди во время паралича вместо страха испытывают блаженство и стремятся пережить его снова. С точки зрения медицины, это объясняется предрасположенностью к вестибулярным галлюцинациям. Кроме того, рассказы о демонах, необычном внетелесном опыте и возможности испытать осознанные сновидения иногда вызывают любопытство и желание спровоцировать приступ сонного ступора [19], [20].
Однако попытки специально вызвать сонный паралич опасны для здоровья, поскольку один из основных методов — прерывание ночного отдыха или полный отказ от сна приводят к истощению организма и нарушениям в работе нервной системы.
Комментарий врача
Михаил Полуэктов
невролог, сомнолог, к.м.н, доцент
Паралич сна — довольно частое состояние, в одном из исследований хотя бы раз он наблюдался у 25% опрошенных студентов. Возникает он очень редко, длится очень короткое время и не несет опасности для жизни.
Не допускать и лечить его не нужно. Строго говоря, это не болезнь, а сбой нормального физиологического механизма смены стадий сна. Если человек зацикливается на проблеме этих приступов и страдает от этого, то проблема не в них, а в его психическом состоянии. Скорее всего, психолог здесь найдет много проблем, с которыми нужно работать. А приступы паралича сна — только повод для проявления психического неблагополучия.
Источник
«Ночной кошмар», или Явление сонного паралича
Одна из картин серии «Ночной кошмар» Генри Фюзели (1741–1825) — картина «Кошмар», 1781.
Автор
Редакторы
Статья на конкурс «Био/Мол/Текст»: Демон у кровати«, «инкуб, сидящий на груди», «сонный ступор» — все это не просто термины мифологии, а сложное явление, в основе которого лежат многие физиологические процессы. Давно красочно описанное с обывательской точки зрения, но мало изученное наукой — именно такое впечатление о себе оставляет сонный паралич (СП). В нашей статье мы углубимся в физиологические основы явления, при котором практически все скелетные мышцы теряют способность к движению, а разум остается ясным, и постараемся доказать, что наука уже давно не стоит на месте в изучении механизмов паралича сна.
Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Свободная тема» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Представьте, что вы открываете глаза незадолго до рассвета, пытаетесь перевернуться в постели — и внезапно понимаете, что полностью парализованы. Беспомощно лежа на спине и не в силах кричать о помощи, вы замечаете зловещие фигуры, скрывающиеся в вашей спальне. По мере того, как они подходят к кровати, ваше сердце начинает биться сильнее, и вы чувствуете, что задыхаетесь. Вы слышите жужжание и ощущаете электрические импульсы, разносимые по всему телу. Через мгновение видения исчезают, и вы снова можете двигаться. В ужасе вы думаете о том, что только что произошло. Вышеупомянутый опыт представляет собой эпизод сонного паралича, сопровождаемый гипнопомпическими галлюцинациями [1]. Это пугающее описание со времен древних греков интерпретировалось в различных культурных контекстах, сопровождаясь разнообразными духовными и сверхъестественными пояснениями — начиная от колдовства и злых духов, заканчивая инопланетянами [2], [3]. Современные медицинские объяснения СП не так красочны, однако помогают нам понять проблему гораздо глубже.
Художник Генри Фюзели посвятил этому явлению серию из четырех картин — «Ночной кошмар». Воплощение кошмара олицетворяет распутный демон мифологии средневековых легенд — инкуб, сидящий на груди юной девушки. Тон картины вызывает гнетущее чувство, погружая наблюдателя в атмосферу безысходности и ужаса, заставляя прочувствовать всю тяжесть состояния очаровательной девушки под давлением «сонного ступора».
Раздел 1. Эпидемиология сонного паралича
По данным исследований, проведенных американскими и белорусскими учеными, распространенность явления паралича сна варьирует среди психически здорового населения в основном от 5 до 30%, но по некоторым данным может достигать и 62% [1]. Так, большинство опрошенных отмечают единичные или редкие эпизоды, но у некоторых паралич рецидивирует [4]. Средний возраст возникновения первого эпизода явления — 17±1 лет [5]. Чаще явление наблюдается у лиц женского пола (18,8%), чем у мужского (15,7%) [2]. Показатели могут варьировать также в зависимости от этнической принадлежности. Здесь степень распространенности явления самая высокая у лиц негроидной расы, а представители азиатской расы в наименьшей степени подвластны сонному параличу [6]. Среди людей, принадлежащих к европеоидной расе, наибольшую «популярность» явление получило у студентов и лиц среднего возраста. Однако выявить достоверную зависимость от этнической принадлежности среди всего населения на данный момент представляется затруднительным, так как исследователям не удается найти достаточного количества испытуемых чистой расы [2].
Данное состояние может передаваться по наследству при мутации гена PER2, отвечающего за проявление циркадных ритмов у человека [7]. Этот ген принадлежит к семейству генов Per и является одним из ключевых генов биологических часов. Показан четкий циркадианный ритм его экспрессии в нейронах супрахиазматических ядер. Гены этого семейства кодируют компоненты циркадных ритмов двигательной активности, метаболизма и поведения. Было показано, что у людей мутация в гене PER2 вызывает семейный синдром продвинутой фазы сна (FASPS) [8].
Еще несколько столетий назад, в конце эпохи Средневековья, ученые задумались над механизмами паралича сна. К этому времени уже накопилось достаточно описаний данному явлению. Каждый народ по-своему объяснял это состояние: одни люди верили в существование ведьм, другие — в шаманов, отнимающих жизни, третьи же считали, что так «развлекаются» демоны. Первый задокументированный случай паралича описан врачом голландского происхождения Исбрандом ван Димербреком в трактате 17 века [9]. Автор изложил историю пятидесятилетней физически и психически здоровой женщины, испытывающей приступы паралича сна: «Когда она пыталась уснуть, иногда верила, что дьявол лежит и держит ее. Иногда она задыхалась от большой собаки или вора, которые лежали на груди». Автор писал, что испытуемая не могла даже пошевелиться, чтобы прогнать воображаемых гостей. С того времени внешние проявления паралича не изменились, однако ученым удалось описать явление с научной точки зрения.
Раздел 2. Нейрофизиологические основы возникновения явления
2.1. Механизмы перехода в быстрый сон
Структура нашего сна включает две чередующиеся фазы: быструю REM-фазу (фаза быстрого сна, или стадия быстрых движений глаз — rapid eye movement) и медленную NREM-фазу (non-rapid eye movement sleep, т.е. сон без быстрых движений глаз — медленный сон). В этой статье мы подробнее затронем первую из этих фаз, так как именно она играет ключевую роль в возникновении явления сонного паралича. Эту фазу также называют парадоксальной, так как она характеризуется повышенной активностью головного мозга, усилением мозгового кровотока и увеличением уровня серотонина, что сопровождается повышением артериального давления и частоты пульса; отмечаются учащенное и поверхностное дыхание, а также интенсивные движения глазных яблок, сокращения мимических мышц. Сновидения возникают, как правило, в фазу быстрого сна.
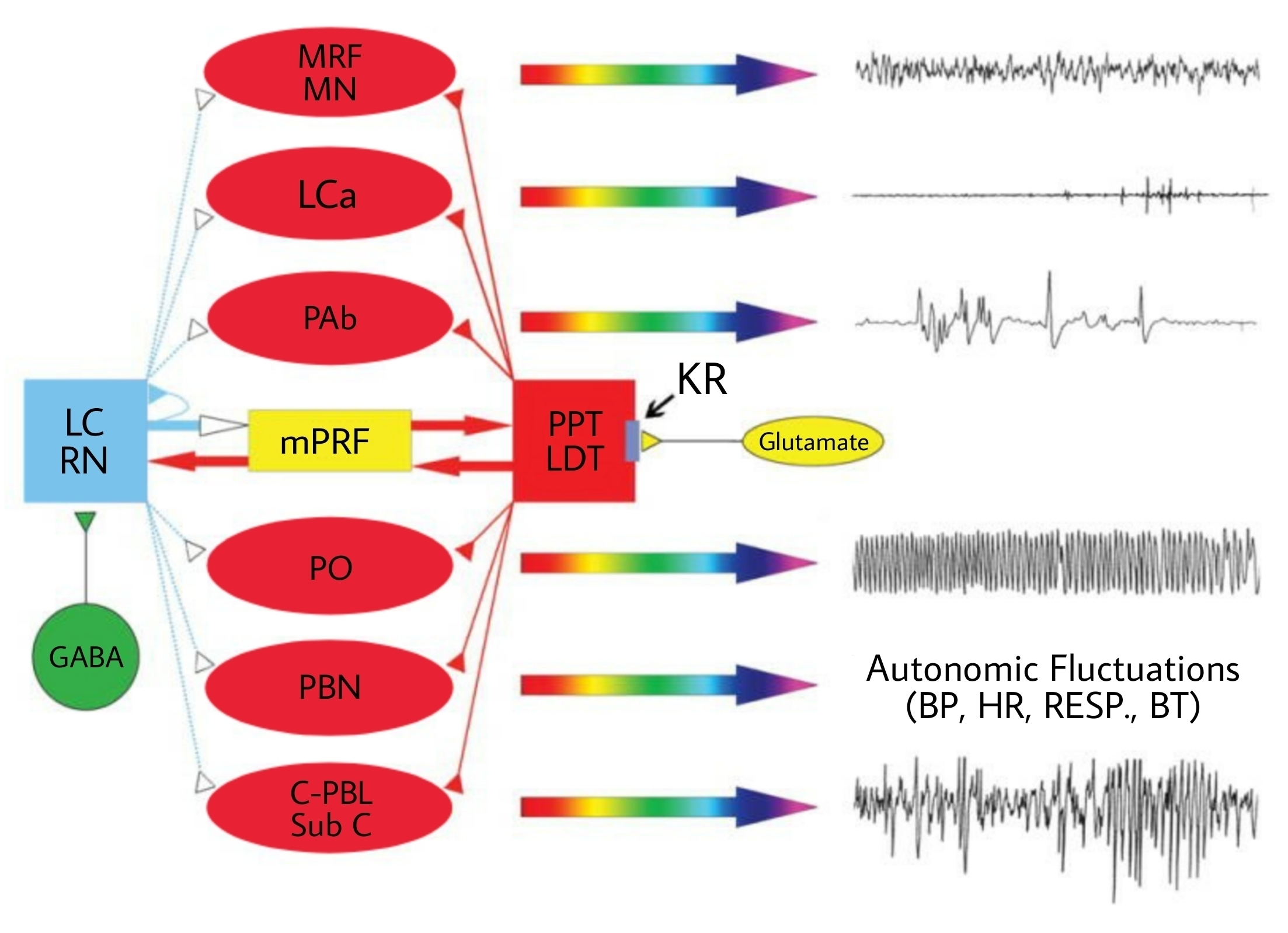
Одна из теорий предполагает, что инициаторами быстрого сна выступают небольшие скопления клеток, расположенные в области варолиева моста и продолговатого мозга. Основные медиаторы данных структур — ацетилхолин и глутамат [10]. Группы этих клеток не скомпонованы в единый «центр» быстрого сна, а работают как отдельные компоненты широкой сети (рис. 1) [11]. Например, активация нейронов голубого пятна (LCα) приводит к развитию атонии мышц; быстрые движения глаз инициируют нейроны ретикулярной формации (РФ), расположенные вблизи ядра отводящего нерва (PAb); мышечные сокращения возникают при активации нейронов гигантоклеточного ядра [11], [12].
Активация определенной группы клеток ствола мозга (овалы красного цвета) вызывает изменение соответствующих показателей организма в фазу быстрого сна, которые регистрируются в виде кривых (рис. 1, правый столбец). Например, ЭЭГ признаки активации коры в период REM-сна реализуются благодаря одновременной активации нейронов РФ среднего мозга (MRF) и нейронов крупноклеточного ядра (MN) в продолговатом мозге; генерацию тета-ритма в гиппокампе инициируют нейроны орального ретикулярного ядра моста (PO); повышение температуры мозга и цикличные колебания показателей кардиореспираторной системы обеспечивают нейроны парабрахиального ядра (PBN).
Рисунок 1. Клеточно-молекулярно-сетевая модель физиологических механизмов формирования быстрого сна.
Голубой квадрат: LC — нейроны голубого пятна, RN — нейроны ядер шва;
Зеленый круг: GABA — локальные ГАМК-ергические нейроны;
Красные овалы: MRF — нейроны ретикулярной формации среднего мозга, MN — нейроны крупноклеточного ядра продолговатого мозга, LCα — нейроны голубого пятна альфа, PAb — нейроны, расположенные вблизи ядра отводящего нерва, PO — нейроны орального ретикулярного ядра моста, PBN — нейроны арабрахиального ядра; C-PBL — нейроны заднелатеральной перибрахиальной области, Sub C — нейроны, расположенные под голубым пятном;
Желтый прямоугольник: mPRF — медиальная ретикулярная формация моста;
Красный квадрат: PPT — нейроны педункулопонтинного ядра, LDT – нейроны заднебоковой части покрышки; над стрелкой: KR — каинатные рецепторы;
Желтый овал: Glutamate — глутамат [13];
Кривые справа (сверху вниз): ЭЭГ крысы в фазу REM-сна, ЭМГ крысы в фазу REM-сна, ЭОГ крысы в фазу REM-сна, тета-ритм гиппокампа в фазу REM-сна, цикличные колебания (BP — артериального давления, HR — частоты сердечных сокращений, RESP — частоты дыхательных движений, BТ — температуры тела), PGO-волны.
Данные группы клеток ствола мозга, отвечающие за запуск REM-сигналов, активируются при повышенном высвобождении холинергических нейромедиаторов, в то время как количество аминергических нейромедиаторов либо снижено, либо полностью отсутствует. Источниками ацетилхолина (рис. 1, стрелки красного цвета) являются холинергические нейроны педункулопонтинного ядра (PPT) и заднебоковой части покрышки (LDT). Источниками аминергических нейромедиаторов (рис.1, стрелки синего цвета) являются норадренергические нейроны голубого пятна (LC) и серотонинергические нейроны ядра шва (RN). На мембране первых находятся каинатные рецепторы, необходимые этим нейронам для начала работы. Похожую систему образуют и ГАМК-ергические, и аминергические нейроны.
Развитие фазы быстрого сна начинается с повышенного высвобождения глутамата (рис. 1, желтый овал); вследствие этого активируются каинатные рецепторы холинергических нейронов (KR), что приводит к их возбуждению и увеличивает высвобождение ацетилхолина в каждом из генераторов сигналов быстрого сна (рис. 1, красные стрелки). Также запускается двусторонняя связь холинергических нейронов педункулопонтинного ядра (PPT) и группы клеток заднебоковой части покрышки (LDT) с нейронами медиальной ретикулярной формации моста (mPRF). Одновременно с описанными процессами активируются и локальные ГАМК-ергические клетки (рис. 1, зеленый круг), что приводит к активному торможению аминергических нейронов голубого пятна и ядер шва и снижает или полностью прекращает высвобождение аминергических нейромедиаторов в структурах, отвечающих за генерацию быстрого сна.
Ключевая роль аминергической системы состоит в том, чтобы вовремя прекратить свою активность при высвобождении холинергических нейромедиаторов. Для дальнейшего поддержания эпизодов REM-сна повышенное высвобождение ацетилхолина в нейронах mPRF активирует глутаматергические нейроны, которые продолжают высвобождать глутамат в PPT и LDT для поддержиания активности холинергических нейронов. Таким образом, холинергические клетки PPT и LDT и глутаматергические клетки LC и RN образуют петлю положительной обратной связи для поддержания циклов REM-сна [11].
Другой механизм возникновения REM-сна предложили Жуве и Томпсон и назвали его «гипотезой активации-синтеза». По мнению ученых, сны — так же, как и в механизме, описанном выше, — являются результатом неспецифической активации нейронов стволовой части мозга. Но на этом анализ не заканчивается, и сигнал далее передается в кору больших полушарий и подкорковые образования для последующего синтеза полученной информации. Ученые разделили все нервные клетки на две категории: холинергические и моноаминергические нейроны «быстрого сна». Быстрый сон является результатом реципрокного взаимодействия этих нервный клеток [9].
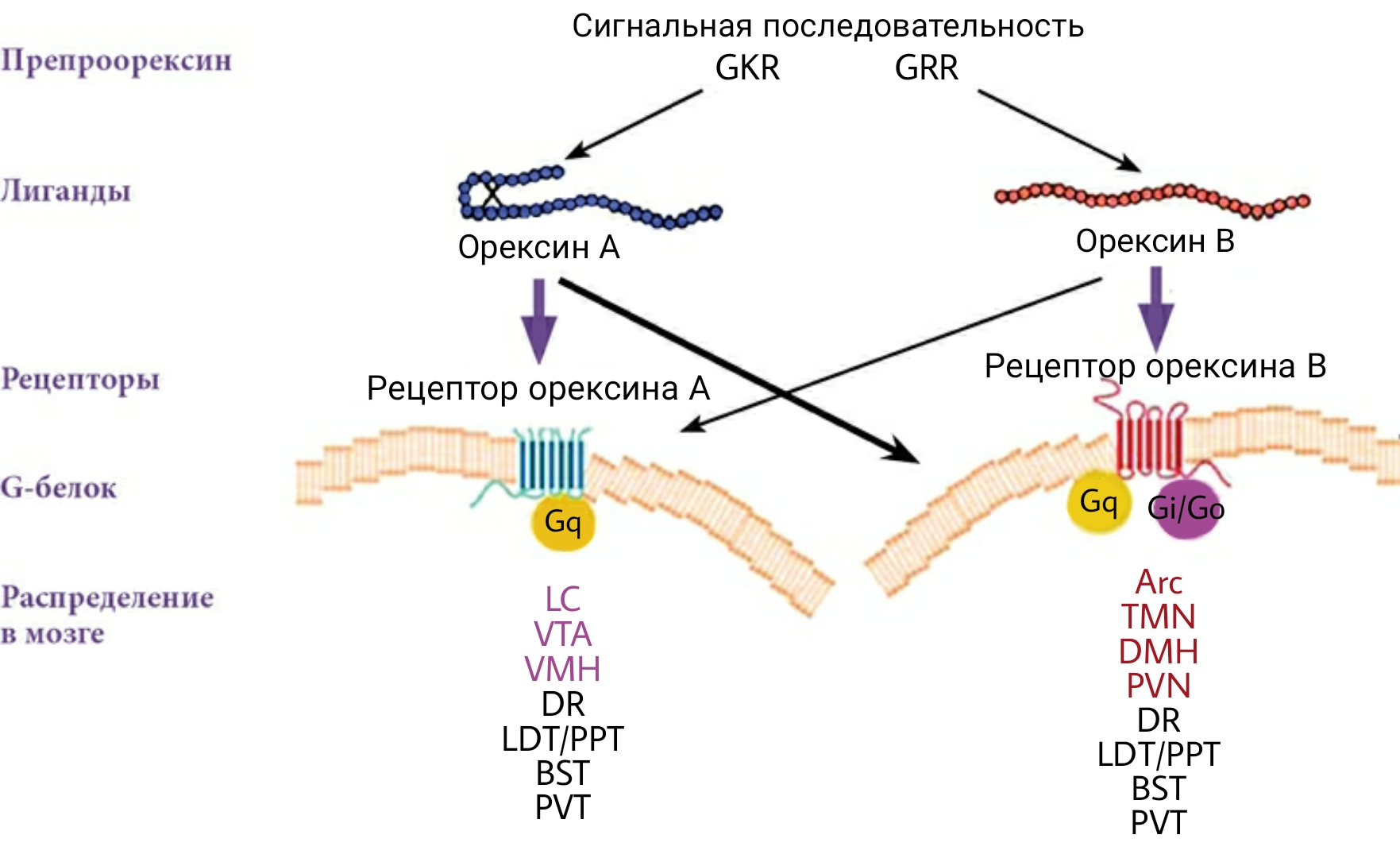
Однако нервные центры регуляции сна заложены не только в стволе, но и в промежуточном мозге. ГАМК-ергический «центр NREM-сна» заложен в переднем гипоталамусе, а орексинергические нейроны, обеспечивающие процесс включения «центра REM-сна», — в срединной его части (рис. 2).
Практически одновременно две группы исследователей из Японии и США обнаружили две последовательности аминокислот, похожих друг на друга, но назвали их по-разному [14]. Вскоре выяснилось, что это одно и то же вещество — олигопептиды орексин А, содержащий 33 остатка аминокислот, и орексин B, состоящий из 28 аминокислот [15]. От препроорексина отщепляется белок проорексин, из которого и происходят орексины А и В. Эффект последних предопределяется двумя связанными с G-белком метаботропными рецепторами. OX1R — рецептор 1-го типа, который выборочно связывается только с орексином А, а OX2R — рецептор 2-го типа — не избирателен и связывается с обоими орексинами. Рецептор орексина А связан только с подклассом Gq гетеротримерных G-белков, рецептор орексина B — с подклассами Gq или Go и Gi белками (рис. 2) [16]. Орексинергические нервные клетки взаимодействуют с нейронами голубого пятна, тормозя их [14].
Рисунок 2. Орексины и рецепторы к ним.
LC — синее пятно, VTA — вентральная покрышка, VMN — вентромедиальный гипоталамус, DR — ядра шва, LDT/PPT — дорсолатеральная латеродорсальная/педункулопонтинная покрышка, BST — ядро ложа терминальной полоски, PVN — паравентрикулярное гипоталамическое ядро, Arc — полукружное ядро, TMN — туберомамиллярное ядро, DMH — дорсомедиальное ядро, PVT — паравентрикулярное таламическое ядро.
2.2. Как нарушение механизмов перехода в быстрый сон может приводить к СП?
Исследования американских ученых университета Пенсильвании показали, что в основе СП лежит персеверация REM-активности, то есть нарушение переключения из сна в бодрствование [2].
— Персеверация (лат. perseveratio — «настойчивость», «упорство») — устойчивое повторение чего-либо, в данном случае — REM-активности.
В REM-фазу сна системы нашего мозга активно работают, в чем мы удостоверились выше, однако тело при этом остается неподвижным [6]. Но иногда в этот период происходит пробуждение, и, если структуры мозга не успевают синхронизироваться между собой, возникает паралич [17]. На молекулярном уровне пробуждение опосредуется следующими механизмами. Считается, что холинергическая и глутаматергическая системы в основном связаны с биоэлектрическими и поведенческими проявлениями процесса пробуждения [18]. Ядра ствола головного мозга, отвечающие за возбуждение и содержащие ацетилхолин, дофамин, серотонин или норадреналин, активируют таламус, гипоталамус, двигательные нейроны спинного мозга, передний мозг и оказывают подавляющее воздействие на вентролатеральную преоптическую область (ГАМК, галанин); возбуждающие центры гипоталамического и таламического активируют кору и связанные с возбуждением области в базальной части переднего мозга и стволе мозга [19].
Один из наиболее примечательных аспектов СП — это яркие гипногогические или гипнопомпические галлюцинации [1]. Они могут возникать во время резкого пробуждения наряду с видением демонических образов, состоянием панического ужаса и чувством присутствия посторонних [20]. Возможным объяснением данного явления может быть то, что во время быстрого сна происходит снижение активности дыхательных мышц; это связано с угнетением двигательных нейронов. Во время быстрого сна дыхание становится нерегулярным, возникает гипотония скелетных мышц, что приводит к значительному снижению вентиляции легких и дыхательного объема, что приводит к избыточному накоплению углекислого газа в крови — гиперкапнии — и снижению количества кислорода — гипоксии [21]. Кроме того, олигодендроциты — миелинпродуцирующие клетки ЦНС — избирательно чувствительны к гипоксии и фрагментации сна [22].
— Гипногогические галлюцинации — зрительные обманы восприятия, появляющиеся перед засыпанием.
— Гипнопомпические галлюцинации — зрительные обманы восприятия, появляющиеся после пробуждения.
Столетие назад американский невролог Вейр Митчелл описал состояние «ночного паралича» следующим образом: «Субъект просыпается и осознает, что его окружает, но не может двигать мышцами; лежит, по всей видимости, все еще спит. Он действительно вовлечен в борьбу за движение, чреватую острым психическим расстройством; если бы он успел пошевелиться, заклинание исчезло бы мгновенно» [23].
Предполагается, что кроме вторичной (а иногда и первичной) сенсорной коры, нарушение функций в других областях — премоторной области коры, в области поясной извилины, подкорковой и мозжечковой областях — также способствует возникновению галлюцинаций. Нарушение, в результате которого возникают галлюцинации, почти всегда локализовано в областях мозга, связанных с сенсорными системами. Предполагается, что компенсаторная сверхактивация мозговых участков, окружающих эти пути, также является причиной возникновения галлюцинаций [24]. Однако в течение нескольких секунд или минут после пробуждения перцептивные, когнитивные и двигательные компоненты цикла сна синхронизируются, галлюцинации исчезают, и подвижность восстанавливается, когда человек просыпается полностью.
Механизмы REM-on и REM-off систем блокируют импульсы, поступающие по входящим сенсорным волокнам, снабжая кору внутренними стимулами, формирующими содержание сновидений. Они блокируют также активность моторных нейронов коры, тем самым обездвиживая сновидца [1].
Таким образом, при возникновении сонного паралича во время внезапного незапланированного пробуждения в фазу быстрого сна, глазные движения остаются неизменными, проявляя прежнюю высокую активность, а сенсорные ощущения — ясными.
Раздел 3. Методы исследования сонного паралича
3.1. Опросы
Важными методами исследования и диагностики явления сонного паралича считают опрос и обследование людей, испытавших подобный опыт, а также проведение полисомнографии [25], [26].
Опросы проводятся среди здоровых людей, которым задают различного рода вопросы об их ощущениях в период возникновения явления [27]. В основном оценивают состояние нервной системы человека в период возникновения паралича, наличие сопутствующей патологии или повышенной тревожности, темп жизни, место работы или учебы. Сегодня в исследованиях часто используют следующие опросы:
- FISPI — fearful isolated sleep paralysis inventory;
- ISPQ — isolated sleep paralysis questionnaire[28];
- SEQ — sleep experiences questionnaire;
- SPQ — sleep paralysis questionnaire[6];
- USEQ — Unusual sleep experiences questionnaire;
- WUSEQ — Waterloo unusual sleep experiences questionnaire.
Полуструктурированное интервью (FISPI) оценивает частоту эпизодов сонного паралича, наличие страха и конкретные галлюцинации, опасные варианты СП и наличие повторяющихся эпизодов. Благодаря этому опросу, можно провести и общую оценку дистресса как во время СП, так и после за последние 6 месяцев [6].
Анкета ISPQ, созданная учеными госпиталя Сакре-Кёр де Монреаль и Университета Монреаля, оценивает частоту эпизодов СП, используя шкалу от «никогда» до «более чем 10 раз». Часть вопросов анкеты касается наличия ощущения чьего-либо присутствия, которое может, например, описываться следующим образом: «Непосредственно перед сном или после пробуждения я почувствовал присутствие, не обязательно что-то видя и слыша, в комнате, где я лежал» (перевод с французского оригинала) [29].
Тестовый опрос USEQ был разработан американскими учеными с целью проведения оценки феноменологии СП. Для начала опрашиваемым предлагается вводный вопрос, после ответа на который часть испытуемых обычно прекращает участие в опросе: «У некоторых людей был опыт, когда они ложились спать или просыпались, когда они не могли пошевелить руками или ногами, или говорить, даже если они этого хотели. У вас когда-нибудь был такой опыт?». Участники, которые отрицали наличие подобных ощущений, прекращали заполнение анкеты. Важность такого вводного вопроса состоит в том, что иногда люди могут ошибочно интерпретировать полученный опыт. Если опрос продолжается, то испытуемых просят вспомнить свой самый яркий эпизод паралича и описать его по основным характеристикам: продолжительность, давность эпизода, события, ему сопутствующие и т.д. Анкета также содержит вопросы, с вариантами ответа по 4-балльной шкале — от 1 («никогда») до 4 («всегда») и по 5-балльной — от 1 («совсем нет») до 5 («сильно») [29].
Опросник Ватерлоо (WUSEQ) также использует описанную выше 4-балльную шкалу для выявления частоты возникновения явления. Таким же образом оцениваются яркость и интенсивность переживаний, но уже в 7-балльном диапазоне: от 1 (испытание нечетких признаков явления) до 7 (испытание очень отчетливого впечатления от явления). Всего анкета состоит из 42 пунктов [30].
Существует также форма опроса, при которой испытуемый делится своим опытом в формате полного описания происходящего с ним в момент протекания сонного паралича: «Однажды, во время сна раздался резкий неприятный шум. Я вроде бы проснулся, но в каком-то другом мире. Дрожь сковала с головы до ног. Следом я почувствовал сильное давление на грудь; было ощущение, что кто-то сидит сверху и, пытаясь задушить, вдавливает меня в кровать. Стало тяжело дышать. Меня охватили ужас и страх. Я пытался кричать, но тщетно, — ни единого звука издать не смог. Какие только мысли не проносились у меня в голове: „я сейчас умру“, „я уже умер“, „я в коме“ и т.д. Происходящее казалось вечностью, давление становилось невыносимым. Но вдруг, дрожь резко отпустила, шум исчез» [20].
Несмотря на то, что у многих людей, ощутивших это явление на себе, остаются не очень приятные ощущения, есть и те, кому новый опыт доставляет позитивные эмоции. Так, исследования группы чешских ученых показали, что более открытые люди с меньшей вероятностью будут негативно интерпретировать часто аномальные переживания, связанные с СП, и с большей вероятностью будут получать удовольствие от новых ощущений и галлюцинаций [25].
Согласно рекомендациям, любую оценку СП необходимо проводить более широко в диагностическом контексте других психических состояний. Например, с использованием структурированного клинического интервью — диагностическое и статистическое руководство по психическим расстройствам 5-го издания DSM-5 (Diagnostic and Statistical Manual of mental disorders, fifth edition) [3].
3.2. Полисомнография
Метод полисомнографии применяют для диагностики некоторых заболеваний, проявление которых можно заметить только во время ночного сна. Это исследование безболезненно, практически не ощущается пациентом и не имеет противопоказаний к применению [26].
Полисомнография представляет собой комплекс исследований изменений физиологических показателей организма во время сна, который включает: электроэнцефалографию (ЭЭГ), электроокулографию (ЭОГ), электромиографию (ЭМГ), электрокардиографию (ЭКГ) и пульсоксиметрию [3]. Параллельно ведется запись аудио и видео, что дает представление обо всех изменениях в поведении, которые могут происходить из-за нарушений сна, воздействия на сон терапии и других факторов.
Процедура полисомнографии чаще всего проводится в стационарных условиях, однако может проводиться и дома у пациента [26], [31].
В литературе описаны изменения, зарегистрированные у лиц, испытавших эпизоды СП [32]. Так, при полисомнографическом исследовании ночного сна у одной из испытуемых с периодичностью в 2 минуты были выявлены следующие изменения: эпизоды изменяющегося ритма на ЭЭГ и ЭОГ, характерные для парасомний, то есть нарушения сна, а также удлиненные по сравнению с нормой эпизоды микропробуждений в фазу быстрого сна, которые могут провоцировать развитие парасомний и часто встречаются при нарколепсии; удлинение фазы S4 глубокого сна до 20%, что нарушает архитектуру всего ночного сна и порядок смены фаз сна.
Раздел 4. Факторы риска при явлении паралича сна
Эпизоды паралича могут возникать во время засыпания или после пробуждения [1]. Ученые Великобритании и США подтвердили, что чаще всего патология возникает во время сна на спине [6]. Возможным объяснением этому может быть то, что кровь отливает от лобных долей головного мозга, что провоцирует возникновение галлюцинаций. Риск также увеличивается при ночном апноэ, когда мозг испытывает кислородное голодание [33]. При этом, как уже было описано выше, развивается гипоксия. Тяжелая и продолжительная ее форма провоцирует поражение центров дыхания и кровообращения, расстройство дыхательных рефлексов, появление судорог и т.д.
Сонный паралич может возникать на фоне частых и длительных стрессовых ситуаций, снижения продолжительности сна до критических пределов, при физическом перенапряжении [5].
Заключение
Несмотря на относительно низкую частоту встречаемости явления сонного паралича в популяции, пережитый индивидуальный опыт оставляет настолько яркие и неизгладимые впечатления у людей, испытавших СП даже единожды, что это вдохновляет ученых на протяжении многих веков искать потенциальные механизмы развития сонного паралича, а также находит воплощение в многочисленных произведениях искусства. Одним из потенциальных объяснений считают нарушение переключения из сна в бодрствование, то есть персеверацию REM-активности, в основе которой лежит нарушение сложных взаимодействий холин-, амин- и ГАМК-ергических подкорковых структур и коры больших полушарий на фоне генетической предрасположенности или наличия факторов риска, таких как стресс, повышенный уровень тревожности и систематическое недосыпание.
Источник