- Гинеколог о болях в животе при беременности. Всё, что нужно знать пациентке
- Эклампсия — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины эклампсии
- Симптомы эклампсии
- Предсудорожный период
- Период тонических судорог
- Период клонических судорог
- Разрешение судорожного припадка
- Атипичное течение эклампсии
- Патогенез эклампсии
- Классификация и стадии развития эклампсии
- Осложнения эклампсии
- Диагностика эклампсии
- Дифференциальная диагностика
- Лечение эклампсии
- Прогноз. Профилактика
- Меры профилактики
Гинеколог о болях в животе при беременности. Всё, что нужно знать пациентке
Ведущий гинеколог клиники Личный доктор Татьяна Валерьевна Имидоева отвечает на вопросы пациентов.
Следует сразу оговориться, что боль как правило это сигнал, который посылается организмом в кору головного мозга, чтобы сообщить, о том что в вашем теле есть какая то проблема. Поэтому при малейших сомнениях беременной женщине следует немедленно обращаться к врачу-гинекологу в клинику Личный доктор. В нашей клинике работает центр лечения боли. Здесь собраны врачи разных специальностей, которые работают в команде и помогают пациентам избавиться от болевого синдрома, устранив его причины.
Мы имеем колоссальный опыт работы с беременными пациентками на разных сроках.
Поэтому жизненно важное правило беременной: «Беспокоят боли в животе при беременности, есть сомнения — немедленно обращайся к гинекологам клиники Личный доктор. » Наши доктора выполнят необходимые обследования, УЗИ, анализы и однозначно выявят причины болей, а также профессионально оценят риски для будущей мамы и плода.
КАКАЯ БОЛЬ НОРМАЛЬНА ВО ВРЕМЯ БЕРЕМЕННОСТИ?
Одной из наиболее распространенных острых болей, о которых сообщают женщины, является колющая боль в области матки, живота или паха. Хотя это может быть неудобно, во многих случаях это можно объяснить обычными изменениями, которые происходят во время беременности.
НОРМАЛЬНО ЛИ ИМЕТЬ БОЛЬ В ЖИВОТЕ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ?
В большинстве случаев легкие спазмы в животе являются нормальной частью ранней беременности. Они обычно связаны с нормальными физическими изменениями, через которые проходит ваше тело, поскольку оно готовится к переноске вашего ребенка. У некоторых женщин возникают колики с небольшим кровотечением, когда эмбрион внедряется в стенку матки.
ЧТО ВЫЗЫВАЕТ БОЛЬ В ЖИВОТЕ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ?
Примерно через неделю после овуляции у некоторых женщин возникают спазмы в нижней части живота, известные как «имплантационные спазмы» из-за недавней имплантации оплодотворенной яйцеклетки в стенку матки. Женщины могут также испытывать спазмы в животе в первые недели беременности из-за растяжения и роста матки.
НОРМАЛЬНО ЛИ ЧУВСТВОВАТЬ ОСТРЫЕ БОЛИ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ?
Некоторые общие причины включают:
Колики — вы можете испытывать острую боль из-за колик, возникающих при расширении матки.
Газ и вздутие живота.
Боль в круглой связке матки — может возникнуть во втором триместре и может вызвать острую боль в животе с обеих сторон.
ОСТРЫЕ БОЛИ НОРМАЛЬНЫ НА 6 НЕДЕЛЕ БЕРЕМЕННОСТИ?
Хотя эти колики являются нормальной частью процесса беременности, в течение первого триместра вам следует обратиться к врачу, если у вас возникнут какие-либо из следующих симптомов:
Спазмы возникают после первых 6 недель, но до 12 недели. Вы испытываете острую боль, сопровождающуюся кровотечением.
НОРМАЛЬНО ЛИ ИМЕТЬ ОСТРЫЕ БОЛИ НА 7 НЕДЕЛЕ БЕРЕМЕННОСТИ?
Симптомы беременности в семь недель. Хотя легкие колики являются нормальным явлением во время беременности, посоветуйтесь с врачом -гинекологом, если вы беспокоитесь, ОСОБЕННО ЕСЛИ У ВАС ЕСТЬ КРОВОТЕЧЕНИЕ . К сожалению, КРОВОТЕЧЕНИЕ И БОЛЬ В ЖИВОТЕ МОГУТ БЫТЬ ПРИЗНАКАМИ РАННЕГО ВЫКИДЫША .
ЯВЛЯЮТСЯ ЛИ ЕЖЕДНЕВНЫЕ КОЛИКИ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ НОРМАЛЬНЫМИ?
Нормальные спастические боли на ранних сроках беременности. В течение первого триместра ваше тело готовится к растущему ребенку. Эти изменения могут вызвать спазмы, которые можно было бы считать нормальными. Спастические боли также могут возникать во время упражнений, указывающих на то, что вам нужно немного отдохнуть, или после секса и оргазма.
ЯВЛЯЮТСЯ ЛИ СПАСТИЧЕСКИЕ БОЛИ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ НОРМАЛЬНЫМ ПРИЗНАКОМ?
Спазмы на ранних сроках беременности.
Хорошая новость заключается в том, что спазмы без кровотечения обычно не являются признаком выкидыша. Спазмы или кратковременные боли в нижней части живота могут возникнуть в начале нормальной беременности, когда матка приспосабливается к имплантированному плоду. Эти боли, могут быть слабые и краткие.
Дорогие пациентки, не забывайте: с наступлением беременности вы несете двойную ответственность за вашу жизнь и жизнь вашего будущего малыша.
Поэтому, доверьте ваше здоровье в руки профессионалов с международным опытом работы. Обращайтесь в клинику личный доктор по телефону или записывайтесь через сайт (круглосуточно). Также вы можете записаться на платную консультацию наших гинекологов по Скайп (SKYPE) , чтобы быстро посоветоваться со специалистом перед визитом в клинику.
Записывайтесь, звоните, задавайте вопросы в Скайп! Ждем, поможем в трудную минуту!
Стоимость первичной консультации опытного гинеколога высшей категории с международным сертификатом GCP всего 1800 рублей (1500 рублей при оплате банковской картой прямо сейчас через сайт. )
УЗИ органов малого таза 1700 рублей
тест на беременность (по крови) 580 рублей
Прием с осмотром и рекомендациями врача высшей категории
всего 1800 рублей!
У нас нет скрытых платежей! Звоните!
Единый номер: 426-15-05
Источник
Эклампсия — симптомы и лечение
Что такое эклампсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Эклампсия — приступ судорог или серия судорожных припадков во время беременности и в первые дни после родов, в основе которого лежит расстройство общего кровообращения. Эклампсия возникает на фоне преэклампсии и характеризуется полиорганной недостаточностью (нарушением функций нескольких органов) [5] .
В настоящее время эклампсия у беременных в условиях стационара развивается редко. Это связано с тем, что современные методы терапии позволяют предупредить развитие судорожной стадии. Однако пациентки могут поступить в больницу уже с приступом эклампсии. В этом случае эклампсия часто становится причиной материнской смертности в результате полиорганной недостаточности и отёка мозга.
Частота встречаемости эклампсии — от 1:1700 до 1:2000 родов [5] .
Причины эклампсии
Эклампсия — это мультифакторное заболевание, пусковым механизмом в развитии которого является эндотелиальная дисфункция. При этой патологии эндотелиальные клетки, выстилающие сосуды изнутри, выделяют вещества, которые приводят к спазму сосудов и образованию тромбов. В результате повышается сосудистый тонус и нарушается кровоснабжение во всех органах, и что опаснее всего — в головном мозге, что в итоге приводит к судорогам.
Группы риска по развитию эклампсии:
- женщины с первой беременностью;
- беременные старше 40 лет;
- пациентки с многоплодной беременностью;
- с преэклампсией при предыдущей беременности;
- с артериальной гипертензией;
- с ожирением;
- с болезнями почек — хроническим пиелонефритом, гломерулонефритом, мочекаменной болезнью;
- с сахарным диабетом;
- с сосудистыми и аутоиммунными заболеваниями — системной красной волчанкой, антифосфолипидным синдромом;
- с проблемами гемостаза, например с наследственной тромбофилией [5] .
Как правило, эклампсии предшествует преэклампсия — осложнение беременности с глубоким расстройством функций всех систем организма. Однако в 30 % случаев эклампсия возникает без преэклампсии [7] . Согласно последним исследованиям, генетическая предрасположенность к гипертонии — это основной фактор риска преэклампсии [14] .
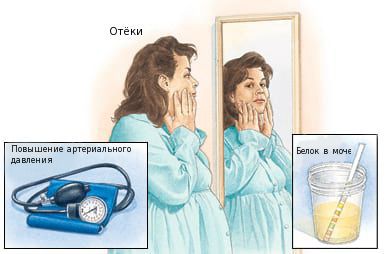
Для преэклампсии характерна артериальная гипертензия на сроке после 20 недель беременности и присутствие белка в моче.
Умеренная преэклампсия — повышение артериального давления (АД) от 140/90 до 160/110, а также более 0,3 г белка в моче за сутки.
Тяжёлая преэклампсия — АД выше 160/110, более 5 г белка в моче за сутки.
Дополнительные критерии тяжёлой преэклампсии:
- внезапное появление или нарастание массивных отёков;
- головная боль;
- зрительные расстройства в виде «мелькания мушек» перед глазами;
- боль в верхней половине живота;
- тошнота и рвота;
- уменьшение количества мочи.
Тяжёлая преэклампсия сопровождается изменениями в биохимическом анализе крови:
- уменьшается количество тромбоцитов;
- повышается уровень печёночных ферментов АлАт, АсАт и креатинина.
Симптомы эклампсии
Эклампсия проявляется судорожным припадком, который может быть одиночным, либо происходит серия судорожных припадков, следующих друг за другом через короткие интервалы времени. Серию судорожных припадков называют эклампсическим статусом.
Припадок длится 1-2 минуты.
Предсудорожный период
Во время предсудорожного (вводного) периода отмечаются мелкие подёргивания мышц лица, взгляд становится неподвижным, зрачки расширяются, а затем уходят под верхнее веко, и становится виден белок. Углы рта опускаются. Быстрые подёргивания мышц лица, в том числе век, распространяются сверху вниз — с лица на верхние конечности. Кисти рук сжимаются в кулаки. Дыхание сохранено. Предсудорожный период продолжается 30 секунд.
Период тонических судорог
Затем наступает период тонических судорог, во время которого тетанически сокращаются мышцы всего тела. Тетаническое мышечное сокращение — это непрерывное напряжение мышцы без расслабления между последовательными одиночными сокращениями. Вслед за подёргиванием верхних конечностей, голова пациентки откидывается назад. Всё туловище напрягается, позвоночник изгибается, челюсти сжимаются, дыхание прекращается, кожа лица синеет. Период длится 30 секунд.
Период клонических судорог
Далее следует период клонических судорог — пациентка, неподвижно лежавшая до этого, начинает биться в непрерывных судорогах. Судороги распространяются по телу сверху вниз. В результате пациентка как бы подпрыгивает на кровати, резко двигая руками и ногами. Всё тело сотрясает бурными судорогами, захватывающими мышцы лица, рук, ног, туловища. Пациентка не дышит, пульс не ощутим. Постепенно судороги стихают, появляется хриплое дыхание, изо рта вытекает пена, окрашенная кровью вследствие прикуса языка. Длительность клонических судорог составляет от 30 секунд до 1,5 минуты, иногда дольше.
Разрешение судорожного припадка
Пациентка делает шумный вдох с храпом, переходящий в глубокое редкое дыхание. Изо рта выделяется окрашенная кровью пена. Лицо розовеет, появляется пульс, зрачки постепенно сужаются. Затем возвращается сознание, но о случившемся женщина ничего не помнит.
Длительная утрата сознания после судорожного припадка называется «эклампсической комой». Её продолжительность свидетельствует о тяжёлой эклампсии. Эклампсическая кома может длиться более 4-6 часов.
Во время приступа эклампсии происходит спазм дыхательной мускулатуры, западение языка, нарушается дыхание. Усиливается выделение слюны и бронхиального секрета, что закрывает дыхательный просвет. Кашлевой рефлекс во время приступа отсутствует. Начинается гипоксия — нехватка кислорода. Учитывая, что приступ эклампсии возникает на фоне повышенного давления, усиливается нагрузка на сердце. Этим объясняется нарушение ритма сердца и изменения на ЭКГ. Нарушается кровообращение и развивается отёк лёгких, что приводит к ещё большей сердечной недостаточности [2] .
Рост артериального давления и нарушение кровообращения провоцирует повышение внутричерепного давления и, как следствие, учащение приступов. Если порочный круг не разорвать, то происходит кровоизлияние в мозг, остановка дыхания, остановка сердца и смерть пациентки.
Атипичное течение эклампсии
При атипичном течении, или «бессудорожной эклампсии», пациентка внезапно теряет сознание без приступа судорог. Для атипичной формы характерна следующая клиническая картина: сначала возникает сильная головная боль, темнеет в глазах, начинают подёргиваться мышцы лица. Внезапно может наступить полная слепота, и пациентка впадает в коматозное состояние при высоком артериальном давлении. Очень часто такая форма эклампсии связана с кровоизлиянием в мозг.
В основе эклампсии лежит нарушение функции центральной нервной системы, поэтому её возбудимость резко повышается, и такие раздражители, как шум, свет, боль могут вызвать новый приступ судорог.
Перед началом эклампсии усиливается головная боль, возникает беспокойство, растёт артериальное давление и ухудшается сон [1] [6] .
Следует помнить, что эклампсия может возникнуть не только во второй половине беременности, но и в первые дни после родов. Поэтому динамическое наблюдение важно как во время беременности, так и после родов (от 48 часов до 4 недель после родов) [2] [7] [8] .
Патогенез эклампсии
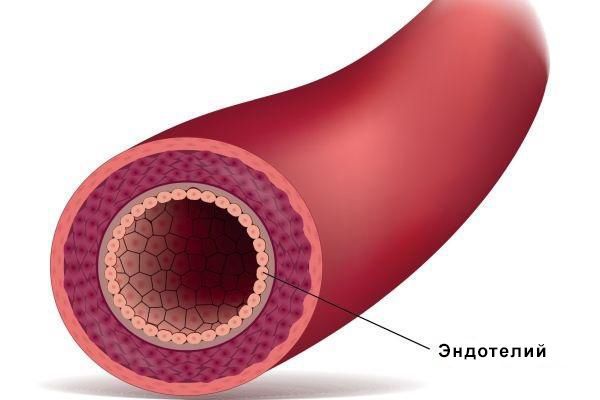
Ключевым звеном патогенеза эклампсии является эндотелиальная дисфункция. Эндотелий — это пласт клеток, выстилающий внутреннюю поверхность кровеносных и лимфатических сосудов. Он обеспечивает целостность сосудистой стенки и выборочную проницаемость для различных субстанций. Также эндотелий вырабатывает множество биологически активных веществ и влияет на все системы организма.
Согласно теории плацентарной ишемии, во время инвазии трофобласта (наружного слоя клеток эмбриона человека), происходит неполное «врастание» трофобласта. Нарушение отражается на строении артерий матки и приводит к недостаточному кровоснабжению формирующейся плаценты [13] .
Гипоксия, развивающаяся при этом, приводит к повреждению эндотелия сосудов сначала локально, затем генерализованно. При этом эндотелий начинает выделять множество биологически активных веществ. Повышается проницаемость сосудистой стенки, увеличивается чувствительность к сосудосуживающим веществам, активируются механизмы тромбообразования.
На фоне спазма сосудов возникает нехватка кислорода и нарушаются функции всех органов. Отмечается повышение общего сосудистого сопротивления сосудов, артериальная гипертензия, нарушение проницаемости сосудов, гиповолемия — уменьшение объёма циркулирующей крови, централизация кровообращения за счёт сужения периферических сосудов, снижение сердечного выброса.
Также повышается вязкость крови, склонность к тромбообразованию и подавление фибринолиза — растворения кровяных сгустков. Уменьшается число тромбоцитов, так как они задействованы в образовании тромбов. В результате развивается ДВС-синдром — образование тромбов в сочетании с несвёртываемостью крови, приводящей к массивным кровоизлияниям.
Спазм сосудов также приводит к снижению мозгового кровотока. Повышается возбудимость центральной нервной системы, и появляются судороги. В тяжёлых случаях развиваются субарахноидальные кровоизлияния (кровоизлияние в полость между мозговыми оболочками), геморрагический и ишемический инсульт.
При мозговой форме эклампсии доминирующие повреждения в виде отёка, кровоизлияния и некроза происходят в головном мозге, при печёночной и почечной форме преобладают повреждения печени и почек соответственно.
Классификация и стадии развития эклампсии
Классификация, принятая в 2005 году на Всероссийском научно-образовательном форуме «Мать и дитя», основана на выраженности тех или иных патогенетических и клинических симптомов.
- Судорожную форму эклампсии, которая подразделяется на:
- почечную эклампсию — ведущим симптомом является поражение почек и отсутствие мочи;
- печёночную (гепатопатию) — поражение печени;
- мозговую (энцефалопатию) — поражение центральной нервной системы.
- Бессудорожную (эклампсическую кому) [5] .
Осложнения эклампсии
Эклампсия — это угрожающее жизни женщины и плода состояние. Осложнением эклампсии может стать мозговая кома, возникшая в результате кровоизлияния в мозг.
Кровоизлияние в мозг может стать причиной паралича дыхательного центра и остановки дыхания, остановки сердца, шока, сердечной недостаточности, приводящей к отёку лёгких. Всё это может закончится летальным исходом.
Если смерть наступила не сразу после приступа, а через несколько дней, то причиной её являются, как правило:
- печёночная кома — поражение ткани печени массивными кровоизлияниями и очагами некроза;
- острая почечная недостаточность — некроз, то есть гибель коркового вещества почек и почечных канальцев на фоне резкого нарушения кровообращения;
- ДВС-синдром — сменяющие друг друга эпизоды кровотечений и тромбозов, которые приводят к поражению всех тканей и органов.
После перенесённой эклампсии пациентке могут угрожать осложнения со стороны центральной нервной системы:
- паралич;
- психоз;
- эпилепсия;
- головная боль;
- нарушение памяти.
А также патологии со стороны других органов и систем — отслойка сетчатки глаза и слепота.
Со стороны плода самые грозные осложнения при эклампсии — это отслойка плаценты и антенатальная гибель [3] [8] .
Диагностика эклампсии
При сборе анамнеза врачу важно обратить внимание на следующие жалобы:
- головная боль;
- «мелькание мушек» перед глазами;
- боль в верхней половине живота;
- быстро увеличивающиеся отёки;
- затруднённое носовое дыхание.
При осмотре — на отёки на теле женщины.
Артериальное давление при эклампсии повышено:
- систолическое АД — 160 мм рт. ст и выше;
- диастолическое АД — 110 мм рт. ст. и выше.
Повышенное давление при эклампсии сочетается с лабораторными показателями:
- протеинурией — появление белка в моче 3 г/сут и выше;
- олигурией — малое количество мочи, объём за сутки менее 400 мл;
- тромбоцитопенией — снижение тромбоцитов менее 100*10 9 ;
- гипокоагуляцией — отклонения в показателях свёртывающей системы крови;
- высоким уровнем печёночных ферментов в биохимическом анализе крови;
- увеличением уровня билирубина в биохимическом анализе крови;
- увеличением уровня креатинина более 90 мкмол/л.
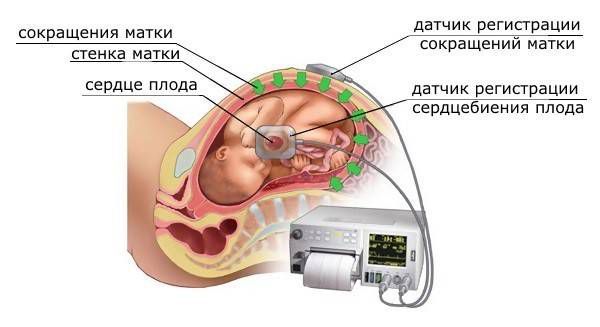
Со стороны плода — задержка внутриутробного развития, отслойка плаценты, гипоксия, внутриутробная гибель. Данные состояния диагностируются с помощью ультразвукового исследования (УЗИ), ультразвуковой допплерографии (УЗДГ) и кардиотокографии плода (КТГ) [11] .
Дифференциальная диагностика
Эклампсию следует отличать от эпилепсии, инсульта, внутричерепной аневризмы и кровоизлияния в мозг, опухоли головного мозга и абсцессов, инфекций, острых интоксикаций [2] [7] .
По данным вскрытия больных, погибших от эклампсии, наиболее часто повреждается печень. В ней отмечаются очаги кровоизлияний и некроза (гибель клеток в результате резкого нарушения кровоснабжения из-за сосудистого спазма и перекрытия просвета тромбом). Тромбоз и кровоизлияния приводят и к повреждению почек — нарушается выделение мочи, вплоть до полного её отсутствия.
Лечение эклампсии
Первая помощь при развитии судорог:
- Больную укладывают на ровную поверхность, её голову отводят в сторону.
- Удерживая женщину, быстро освобождают дыхательные пути, осторожно открывая рот с использованием шпателя или ложки, вытягивают вперёд язык. Если это возможно, аспирируют содержимое полости рта и верхних дыхательных путей. Аспирацией называют процедуру, в которых используется вакуум для забора биологического материала или жидкости при помощи специального устройства — аспиратора.
- При сохранении и быстром восстановлении самостоятельного дыхания после судорожного припадка дают кислород. При длительном отсутствии дыхания немедленно начинают вспомогательную вентиляцию (с помощью мешка Амбу, маски дыхательного аппарата) или переводят больную на искусственную вентиляцию лёгких (ИВЛ).
- При остановке сердечной деятельности параллельно с искуственной вентелицией лёгких проводят закрытый массаж сердца и осуществляют все приёмы сердечно-сосудистой реанимации.
- Для прекращения судорог внутривенно вводят противосудорожные и седативные препараты.
Эклампсия является показанием к экстренному родоразрешению путём операции кесарева сечения.
Лечение и восстановление после приступа эклампсии осуществляется в отделении интенсивной терапии. Все манипуляции проводятся под наркозом на фоне искусственной вентиляции лёгких. При этом необходимо постоянно контролировать функции жизненно важных органов.
Также проводят комплексное лечение с применением:
- магнезиальной терапии — оказывающей противосудорожное, гипотензивное, противоотёчное действие;
- инфузионной терапии — для того, чтобы восполнить объём циркулирующей крови и наладить кровообращение в жизненно важных органах;
- гипотензивной терапии — с целью снижения артериального давления;
- дезагрегантной терапии — направленной на предотвращение образования тромбов в сосудистом русле;
- антиоксидантной терапии — восстановительное лечение, направленное на ослабление действия повреждающих веществ;
- диуретической терапии — оказывающей противоотёчное действие.
ИВЛ прекращают только при стабильном улучшении состояния пациентки и восстановлении самостоятельного дыхания [1] [12] .
Прогноз. Профилактика
Эклампсия не приходит внезапно, она начинается постепенно и может быть предотвращена опытным клиницистом. Если беременная находится в группе риска по развитию эклампсии, это ещё не даёт полного прогноза, но должно насторожить врача.
В таком случае необходимо обратить особенно пристальное внимание на клинические критерии:
- быстрое увеличение массы тела, не соответствующее сроку беременности;
- повышенное артериальное давление;
- появление белка в моче;
- субъективные симптомы — головная боль, «мелькание мушек» перед глазами, отёки;
- изменения в биохимических анализах крови в виде снижения белка, повышения печёночных проб, билирубина, азотистых соединений;
- снижение количества тромбоцитов;
- нарушения в свёртывающей системе крови.
Приведённых данных достаточно для перевода беременной из группы «норма» в группу «патологического состояния» [6] .
Меры профилактики
- Снижать вес.
- Отказаться от вредных привычек.
- Спать не менее 8 часов ночью и отдыхать 1-2 часа днём. Некоторые авторы отмечают, что дозированный постельный режим способствует улучшению маточно-плацентарного кровотока и снижению периферического сосудистого сопротивления. Метод заключается в пребывании беременных в положении на левом боку с 10 до 13 и с 14 до 17 часов, т. е. времени, которое соответствует повышенным пикам артериального давления [1][5] .
- Гулять на свежем воздухе.
- Устранить источник отрицательных эмоций.
- Рационально питаться с достаточным количеством белка (до 120 г/сут), углеводов (до 350 г/сут) и жиров (до 80 г/сут) и общей энергетической ценностью до 2800 ккал.
- Профилактически принимать фолаты и витамины, содержащиеся в нутриентных комплексах, таких как Фемибион, Витажиналь, Берламин-Модуляр и других [2] .
- Получать не менее 1 г кальция в день [2] .
Всем беременным из группы риска по развитию преэклампсии, начиная с 12 недель беременности, необходим профилактический приём аспирина. Препарат улучшает кровоток в артериях матки. Дозировку следует уточнить у доктора [1] [4] [7] .
Источник