- Симптомы Covid — 19
- COVID-19 и болезни органов пищеварения — что надо знать пациенту в период пандемии?
- Структура статьи
- Желудочно-кишечный тракт – входные ворота для вируса.
- Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
- Если Вы все-таки заболели COVID-19
- Последствия COVID-19 у больных с заболеваниями органами пищеварения
- Тошнота и рвота при коронавирусе
- Интоксикация при коронавирусе
- Есть ли тошнота при коронавирусе
- У детей
- У взрослых
- Может ли быть рвота при коронавирусе
- Частота рвоты
- Причины рвоты
- После кашля
- При температуре
- Если с желчью
- Опасность для людей с гастроэнтерологическими заболеваниями
- Как отличить от других заболеваний
- Как снять интоксикацию при коронавирусе
- Лекарственные средства
- Народные средства
- Диета
- Питьевой режим
- Постельный режим
- Гигиена больного при COVID-19
- Тошнота и рвота после коронавируса
- Профилактика тошноты и рвоты
- Советы врачей при интоксикации из-за коронавируса
- Отзывы переболевших коронавирусом с тошнотой и рвотой
- Видео о тошноте и рвоте при коронавирусе
Симптомы Covid — 19
Симптомы и течение Covid 19 у взрослых
Какие симптомы коронавируса возникают у заболевшего и как отличить их от обычного ОРВИ, разберем в статье.
- С 1 по 3 день. Человек чувствует первые признаки коронавируса, испытывает дискомфорт в мышцах, слабость. Температура тела может достигать субфебрильных отметок 37-37,5 градусов. Возможна заложенность носа. Общее состояние схоже с началом обычной ОРВИ.
- С 3 по 5 дней. В этот период вирус проявляется уже легким кашлем. У многих заболевших пропадает обоняние, они перестают чувствовать вкус пищи, либо он меняется. Больше половины заболевших испытывают в этот период небольшие боли в животе, возникает диарея. Температура тела продолжает повышаться.
- С 5 по 10 день. В этот период пациенты, чья иммунная система смогла справиться с вирусом, начинают идти на поправку. Симптомы постепенно сходят на нет. В противном случае, особенно на фоне хронических заболеваний, симптомы не только не уходят, но и усиливаются. Возникает сильный лающий кашель, боль в грудной клетке, насморк, одышка, тахикардия.
- С 10 по 13 день. В этот период болезнь сильно прогрессирует. Боль в груди усиливается, дыхание становится частым, кожные покровы бледными. Уровень кислорода в крови может упасть до критических отметок, поэтому так важно постоянно его измерять. Диагностируется поражение легких от 20 до 60%. Больному требуется госпитализация.
- С 13 по 15 день. В этот промежуток времени возможны два варианта: дальнейшее течение болезни — пневмония, при которой требуется уже искусственная вентиляция легких, либо выздоровление при правильно подобранном лечении.
- С 15 по 30 день. В процессе выздоровления, даже при значительном улучшении состояния продолжает сохраняться одышка. Обоняние и вкус могут еще долгое время не вернуться. За норму берется промежуток от месяца до полугода.
- пневмония с острой дыхательной недостаточностью;
- пневмония без дыхательной недостаточности;
- поражение верхних дыхательных путей;
- септический шок;
- тромбоз, нарушение свертываемости крови.
- повышение температуры тела до субфебрильных отметок;
- сухой кашель почти без отделяемого;
- слабость в теле.
- потеря вкуса и обоняния;
- заложенность носа;
- першение в горле;
- головная боль, мигрень;
- конъюнктивит;
- диарея;
- кожная сыпь.
- одышка;
- сильный кашель с отделяемым, возможно с кровью;
- потеря аппетита;
- сильная боль в грудной клетке;
- высокая температура, 38 и более градусов;
- лихорадочное состояние, потеря сознания;
- резкое падение уровня кислорода в крови по данным пульсоксиметрии.
- раздражительность, тревожность;
- судороги;
- тахикардия;
- сильный дефицит витамина Д.
ОРВИ и коронавирус
- кашель;
- насморк;
- боль в горле;
- повышенная температура тела.
- длительный инкубационный период. ОРВИ развивается стремительно, тогда как Covid-19 переходит в острую фазу только через 2 недели.
- субфебрильная температура тела, которая держится до недели. В то время как при ОРВИ температура повышается до фебрильных отметок уже на 2-3 день.
- кашель при коронавирусе затяжной, чаще сухой, лающий, сопровождается болью в грудине. При ОРВИ кашель становится продуктивным с отделяемой мокротой.
- во время ковида часто наблюдаются диарея и рвота, в то время как при ОРВИ такие признаки отсутствуют, если только респираторное заболевание не сопровождается отравлением.
В чем отличие коронавируса от гриппа
- озноб, ломота в теле, общее состояние разбитости;
- диарея;
- грипп также передается контактным и воздушно-капельным путем.
- в отличие от коронавируса грипп развивается стремительно, температура тела повышается до отметок в 39-40 градусов;
- больной чувствует головную боль, боль в глазах, может ощущаться свето и звукобоязнь.
Особенности клинических проявлений коронавируса у детей и симптомы у беременных
- лихорадка;
- сухой кашель без отделяемого;
- тошнота и рвота;
- першащая боль в горле;
- диарея.
Симптомы ковид у беременных
- головная боль, боль в мышцах;
- усталость;
- потеря обоняния и вкуса;
- небольшое повышение температуры.
- повышенное давление;
- сильная отечность;
- боль в животе;
- кровотечение;
- резкое падение сатурации.
- сахарный диабет;
- астма или другие заболевания легких;
- болезни сердца и сосудов;
- заболевания почек или печени.
Сатурация, как важный показатель заражения коронавирусом
Источник
COVID-19 и болезни органов пищеварения — что надо знать пациенту в период пандемии?
Структура статьи
Хотя новая коронавирусная инфекция (COVID-19) наиболее тяжело поражает легкие, сейчас хорошо известно, что эта инфекция характеризуется высокой активностью воспаления, поражением кровеносных сосудов с образованием в них тромбов и поражением различных органов и систем организма.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом гастроэнтерологом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной жировой болезнью печени , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, сахарный диабет , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени. Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и лечения сахарного диабета , гипертонии.
Пациентам, страдающим гастроэзофагеальной рефлюксной болезнью ( ГЭРБ ), хроническим гастритом , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе гастроскопию ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах.
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, язвенная болезнь , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу — более безопасным в плане риска лекарственных взаимодействий. Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др).
Последствия COVID-19 у больных с заболеваниями органами пищеварения
Перенесенная тяжелая инфекция может привести к обострению и декомпенсации хронического заболевания печени, особенно на стадии цирроза печени. Редко наблюдается тяжелая реакция на применяемые препараты для лечения COVID-19 в виде лекарственного гепатита. Такое заболевание может развиться и у пациентов с прежде здоровой печенью. Еще реже вирус и лекарства могут спровоцировать развитие впервые аутоиммунного заболевания печени.
Поэтому все пациенты, перенесшие COVID-19, должны контролировать биохимический анализ крови после разрешения инфекции и при сохранении отклонений в биохимических показателях обратиться к врачу-гепатологу.
Перенесенный COVID-19 и лекарственная нагрузка могут привести к обострению и осложнениям (например, кровотечение, диарея) других заболеваний органов пищеварения. Прием антибактериальных препаратов может привести к нарушению микрофлоры кишечника с развитием послабления стула (так называемая антибиотик-индуцированная диарея). Такая диарея проходит самостоятельно и при применении лекарств — пробиотиков, адсорбентов. Однако в ряде случаев при наличии особой бактерии (клостридии) в кишечнике может развиться тяжелая и опасная форма диареи, которая называется псевдомембранозный колит.
Поэтому во всех случаях развития после COVID-19 болей в животе, изжоги, тошноты, диареи и вздутия кишечника следует обратиться к врачу гастроэнтерологу и провести полное обследование для уточнения причины и проведения соответствующего лечения.
Источник
Тошнота и рвота при коронавирусе
Важное о коронавирусе
При второй волне КОВИД-19 преимущественно наблюдается поражение ЖКТ. На фоне типичных симптомов патологии появляется тошнота, которая иногда сочетается со рвотой.
Интоксикация при коронавирусе
Примерно на 3-4 день после заражения у человека появляются симптомы интоксикации:
- першение в горле;
- сухой кашель (на 6-7 сутки);
- полное отсутствие аппетита;
- расстройство ЖКТ (вздутие живота, диарея, легкая тошнота);
- абдоминальные боли.
Есть ли тошнота при коронавирусе
Тошнота – реакция организма на коронавирус. Ее появление обусловлено тем, что рецептор ангиотензин-конвертирующего фермента, являющийся “точкой входа” коронавируса в организм, встречается и в желудочно-кишечном тракте.
Выраженность желудочно-кишечных симптомов чаще всего коррелирует с тяжестью COVID-19: чем тяжелее протекает коронавирусная инфекция, тем ярче проявляются симптомы поражения ЖКТ.
У детей
Тошнота у детей провоцируется высокой температурой и интоксикацией организма.
Маленьких детей может тошнить при кашле: при сильном приступе спазмируются брюшные мышцы. Кашлевой и рвотный центры у них находятся рядом, поэтому тошнота часто сопровождается рвотой.
У взрослых
У взрослых тошнота часто возникает на фоне патологий ЖКТ.
В группе риска находятся люди с хроническим:
- атрофическим гастритом;
- дуоденитом;
- заболеванием печени;
- заболеванием кишечника.
Кишечная симптоматика у них протекает ярче и серьезнее.
Не менее неблагоприятным фоном для прогрессирования coronavirus являются функциональные расстройства и воспалительные заболевания кишечника.
Может ли быть рвота при коронавирусе
Рвота при КОВИД19 в 90% случаев появляется при поражении пищеварительного тракта.
Также ее провокатором может стать сильная интоксикация, развивающаяся в ответ на разрушительное действие вируса.
Частота рвоты
У детей рвота возникает после каждого приступа кашля.
У взрослых рвота (при тяжелом протекании болезней желудка, кишечника или печени) может возникать после каждого приема пищи.
Причины рвоты
Ее появление обусловлено активным размножением возбудителя коронавирусной инфекции в эпителиальных клетках тонкого кишечника.
При появлении воспалительного процесса рецепторы, которые принимают участие в рефлекторной рвоте, раздражаются.
Если COVID-19 начинается с тошноты и рвоты, а затем к этим признакам присоединяется респираторная симптоматика, то восстановление ЖКТ после коронавируса затягивается. В каловых массах вирус находят еще достаточно долго.
После кашля
Позывы провоцируются приступами тяжелого надсадного кашля, который обычно не сопровождается отделением мокроты.
Такой кашель облегчения не приносит. Результат: опорожнение желудка.
При температуре
Появление рвоты обусловлено агрессивным развитием воспалительного процесса, и связанным с этим самоотравлением организма.
В группе риска находятся подростки и дети.
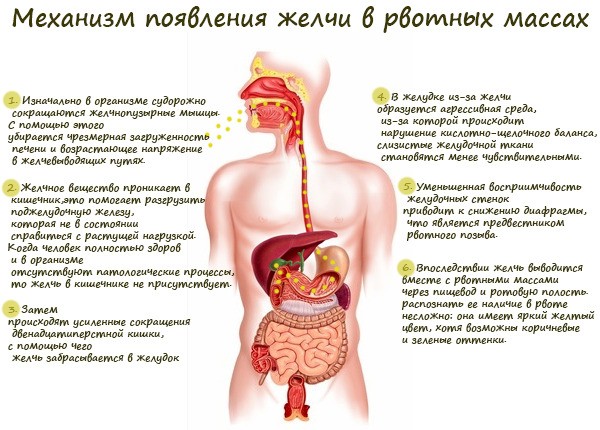
Если с желчью
Провокаторами такой рвоты являются хронические заболевания печени и желчевыводящей системы.
Механизм появления желчи во рвоте:
- мышцы желчного пузыря сильно сокращаются. Это способствует снятию нагрузки с печени и возрастающего напряжения с желчевыводящих путей;
- при проникновении желчи в кишечник усиливается сокращение 12-перстной кишки;
- происходит заброс желчи в желудок. На этом фоне в желудке образуется агрессивная среда;
- нарушается кислотно-щелочной баланс, а слизистые желудочной ткани становятся менее чувствительными;
- восприимчивость желудочных стенок уменьшается. На фоне сужения диафрагмы формируется рвотный позыв.
Присутствующая в рвоте желчь имеет желтый (иногда – зеленый или коричневый) оттенок.
Опасность для людей с гастроэнтерологическими заболеваниями
На фоне сочетания тошноты, рвоты и диареи ухудшается всасываемость лекарственных препаратов. Цепочка, приводящая к тяжелым последствиям, выглядит так:
- цитокиновый шторм;
- развитие иммуно-воспалительного синдрома;
- полиорганная недостаточность.
Если коронавирусный гастроэнтерит протекает тяжело, на фоне потерь жидкости возникает обезвоживание.
Кровь сгущается: это приводит к повышению риска закупоривания сосудов тромбами. Работа сердца нарушается, возрастает вероятность инсульта и инфаркта.
Как отличить от других заболеваний
Коронавирус можно спутать с кишечным гриппом и с обострением хронической патологии пищеварительной системы.
При КОВИД-19 появляются следующие симптомы:
- мышечная боль;
- слабость;
- головокружение;
- сухой кашель;
- высокая температура.
Именно эти признаки отличают коронавирус от других патологий.
Как снять интоксикацию при коронавирусе
Интоксикация снимается при помощи препаратов. Дополнительно больной обязуется придерживаться диеты, и соблюдать питьевой режим.
Лекарственные средства
Если больного тошнит и рвет, ему назначаются препараты:
- Фестал. Это полиферментный препарат. Основные эффекты: нормализующий функции поджелудочной железы, протеолитический, амилолитический, липолитический, желчегонный;
- Панзинорм. Эффект: ферментный;
- Смекта. Относится к группе адсорбентов. Эффекты: адсорбирующий, антидиарейный.
При сильной рвоте однократно применяется Церукал. Болезненные ощущения и спазмы в кишечнике снимаются Но-Шпой.
Для восстановления клеток печени и улучшения состава желчи рекомендуется принимать гепатопротекторы. Дополнительно следует пить пробиотики и метабиотики: они способствуют улучшению микрофлоры. В результате нормализуется состояние иммунной системы, восстанавливается слизистая кишечника.
Препараты цинка сопутствуют восстановлению желудочно-кишечного тракта и предотвращают риск проникновения вируса в клетки. Омега-3 усиливает иммунитет, и уменьшает интенсивность воспалительного процесса. Аминокислота L-глютамин помогает успокоить нервную систему.
Народные средства
Если присутствует легкая тошнота, можно выпить чашку зеленого чая. Пить напиток нужно небольшими глотками.
Если тошнота при КОВИД спровоцирована заболеванием желудка, рекомендуется заварить 1 ч.л. семян укропа в 1 стакане кипятка. Пить укропную воду нужно в течение дня, небольшими глотками.
Если приступы тошноты наблюдаются часто, нужно:
- Заварить 1 ст.л. сушеного базилика 1 ст. кипятка.
- Настоять в течение 20 мин.
- Процедить, остудить, и при возникновении приступа выпить небольшими глотками.
Чтобы остановить рвотный процесс, нужно исключить прием пищи и пить воду (небольшими дозами, медленно). После каждого приступа необходимо обтирать лицо полотенцем, смоченным в прохладной воде.
Диета
Питание должно быть щадящим. Не рекомендуется употреблять в пищу сладкое и сахар. В рацион следует включить продукты с большей пищевой ценностью: он должен быть сбалансированным и разнообразным.
Даже если не ощущается вкус, принимать пищу требуется небольшими порциями. Если есть не хочется, заставлять себя не нужно.
Питьевой режим
Пить желательно кипяченую теплую воду. Оптимальный суточный объем – 400-700 мл. Пить воду нужно небольшими порциями, в течение дня.
Если тошнота сочетается с повышенной температурой и рвотой, рекомендуется в час выпивать по ½ стакана теплой воды. Температура воды при этом не должна быть выше температуры тела.
Помимо воды можно пить некрепкий чай, компоты, морсы.
Постельный режим
Соблюдать постельный режим нужно в том случае, если тошнота и рвота сопровождаются повышенной температурой, кашлем и слабостью.
Не следует лежать постоянно в одном и том же положении. Время от времени необходимо изменять позицию, выбирая ту, в которой можно свободно дышать.
Спать можно в любом положении: на боку, или на спине.
Если состояние не тяжелое (температура не повышена, голова не кружится, человек может самостоятельно дышать), то “вылеживать” КОВИД-19 не стоит.
Гигиена больного при COVID-19
Правила личной гигиены:
- Изолировать от домочадцев свою зубную щетку, полотенце и мочалку.
- Есть только из личной или одноразовой посуды.
- При кашле или чихании обязательно прикрывать рот и нос.
- Свести к минимуму контакты со здоровыми людьми.
Тошнота и рвота после коронавируса
Неприятное состояние вызывается последствиями заболевания: коронавирусная инфекция негативно влияет на состояние желудка и пищевода.
Профилактика тошноты и рвоты
- принимать витамин Д (до 1000 ед/1 день);
- сделать прививку от пневмококковой инфекции;
- сделать прививку от гриппа (это необходимо сделать пациентам с хроническими заболеваниями, пожилым людям и детям);
- пройти лечение хронических заболеваний.
В целях профилактики тошноты и рвоты следует включить в рацион кисломолочную продукцию и пищевые волокна. Уровень легкоусвояемых углеводов необходимо снизить.
Советы врачей при интоксикации из-за коронавируса
Исключите бесконтрольный прием лекарственных препаратов. Особенно это касается антибиотиков. Эти препараты должны помогать в тяжелых случаях: без них не выживет больной, находящийся на искусственной вентиляции легких.
Придерживайтесь следующих советов:
- Позвольте своему организму естественным образом противостоять вирусу.
- Для снижения температуры и ломоты в мышцах принимайте Парацетамол.
- Если вы находитесь в группе риска, принимайте (строго по назначению врача) препараты для разжижения крови. Искать и пить их самостоятельно не следует.
- Не принимайте самостоятельно иммуностимуляторы и иммуномодуляторы. При бесконтрольном приеме эти лекарства могут ухудшить протекание заболевания (наблюдается длительная лихорадка, повышенный иммунный ответ).
- Не делайте ингаляции на соде и спирте. Они не имеют никакой доказательности, и могут навредить в отношении гипертермии (если у вас лихорадка) и воздействии на бронхиальное дерево.
Отзывы переболевших коронавирусом с тошнотой и рвотой
В моем случае КОВИД усугубил протекание гастрита, который меня в принципе особо не беспокоил. Тошнило, мутило, иногда рвало. И все это – на фоне лихорадки. Когда поправился, радовался, что без последствий. Но буквально вчера ночью набросился на торт, который купили ребенку. С детства сладкое не люблю, но ел его, буквально трясясь. С тех пор приступы жора нападали на меня еще дважды: один раз я не донес до дома купленные в кулинарии вареные окорочка. Отвернуло от алкоголя и от сигарет: даже запаха не выношу. Однажды преследовала вонь немытой пепельницы, хотя никого курящего не было рядом на расстоянии гектара. Хоть какой-то плюс от этого КОВИДа.
Сергей, 38 лет
Меня тошнило на фоне кашля. Не рвало, но мутило так сильно, что почти ничего не ела. После коронавируса нарушился сон. Интересно, что примерно к 22:00 начинаю как будто обледеневать изнутри. Не помогают ни шерстяные носки, ни несколько одеял: холод идет из кишечника. Пока не знаю, что делать, а врачи только руками разводят.
Елена, 42 года
Меня продолжает мутить даже после того, как переболела. Периодически возвращаются одышка и тахикардия, хотя после болезни прошло уже больше 2 месяцев. Врач говорит, что пройдет, а когда спрашиваю, отчего это, только руками разводит.
Галина, 34 года
Я сам врач. У меня симптоматика по линии ЖКТ сочеталась с типичными ковидными признаками. После болезни прошло уже больше месяца: до сих пор по вечерам субфебрильная температура, одышка при нормальной сатурации и сильная слабость. Соображаю туго, ночью уснуть могу только под тремя одеялами, а потом просыпаюсь в поту. Сама болезнь реально странная: я никогда так не болел, это не характерно для меня.
Евгений, 45 лет
Коронавирусная инфекция бьет по всем органам и системам. Тошнота, сопровождающаяся рвотой, обычно возникает у людей с патологиями ЖКТ в анамнезе. Лечение в этом случае направлено не только на подавление КОВИД, но и на устранение основного заболевания.
Видео о тошноте и рвоте при коронавирусе
Источник