- Лечение запоров после химиотерапии
- Причины
- Лечебная гимнастика
- Фитотерапия
- Диета
- Осложнения противоопухолевой терапии на желудочно-кишечный тракт
- Снижение массы тела (недостаточность питания)
- Оценка недостаточности питания
- Алгоритм назначения нутриционной поддержки
- Методы оценки эффективности проводимой нутриционной поддержки
- Пострезекционные синдромы
- Синдромы оперированного желудка
- Диагностика синдромов оперированного желудка
- Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
- Консервативная терапия после оперативного вмешательства на желудке
- Последствия оперативного вмешательства на поджелудочной железе
- Нарушение стула на фоне лечения (диарея/запор)
- Диарея
- Диарея и недержание кала
- Запор / задержка стула
- Лучевые поражения кишечника
- Симптомы
- Диагностика лучевых поражений кишечника
- Терапия
Лечение запоров после химиотерапии
Запор после химиотерапии – это довольно частое явление, так как препараты, назначаемые для лечения рака, очень токсичны не только для новообразований, но и для всего организма. Так как организм ослаблен, лечение слабительными препаратами нежелательно, поскольку они могут вызвать ряд побочных реакций. В данной статье мы расскажем об особенностях нарушений стула, возникающих после химиотерапии, а так же об эффективных методах лечения.
Причины

- Атонические запоры – возникают на фоне слабости перистальтики кишечника. При этом объем выделений увеличивается, могут быть боли в момент акта дефекации.
- Спастические – возникают на фоне спазма мускулатуры толстой кишки. Кал при этом становится сухим и фрагментированным, часто появляется вздутие живота и колющие боли во время натуживания.
После химиотерапии в организме происходит ряд изменений, которые оказывают непосредственное влияние на работу кишечника, вызывая запор:
- В период химиотерапии потребность в поступлении жидкости возрастает, в то время как многие больные (особенно страдающие отеками) боятся употреблять необходимое количество воды.
- Неполноценное питание. Химиотерапия значительно влияет на аппетит, из-за чего в организм не попадает необходимое количество пищевых волокон для формирования нормального стула.
- Негативное воздействие самих цитостатиков на слизистые оболочки желудка и кишечника.
- Угнетение пищеварительных ферментов на фоне противоопухолевой терапии.
- Негативное влияние непосредственно самого новообразования (особенно при его нахождении в органах пищеварения или при сдавлении им стенок толстой кишки).
- Угнетение полезной микрофлоры в кишечнике под воздействием химиопрепаратов (вплоть до дисбактериоза).
- Негативное влияние медикаментов на периферическую нервную систему, которая отвечает за регуляцию кишечной перистальтики.
Задержка стула, хотя и не является нормой, считается обычным явлением при употреблении сильнодействующих препаратов. При этом, как и любое патологическое состояние, запор все равно нуждается в лечении.
Задержка дефекации во время курса химиотерапии может влиять на период выведения препарата, поэтому в случае продолжения запоров более 2х дней необходимо обратиться к врачу.
Лечебная гимнастика
Так как в большинстве случаев после химиотерапевтических процедур физическая активность должна быть ограничена (или же она становится невозможна) необходимо использовать комплекс несложных упражнений, чтобы стимулировать перистальтику в кишечнике и помочь продвижению пищевого комка.
Рекомендованы следующие упражнения, которые можно проводить через 20 минут после приема пищи:
На вдохе пациент втягивает живот в себя, а затем, постепенно считая до 10-ти, медленно расслабляет его, осуществляя выдох. Проводят упражнение по 5 подходов.
- Для тренировки мышц тазового дна одну ногу опускают с кровати, а другую сжимают в колене, как можно ближе приводя к туловищу. В такой позе удерживают конечность около 30 секунд, а потом медленно ставят на место. Затем повторяют с другой ногой.
- Почувствовав позывы к дефекации, произведите 10 глубоких вдохов и выдохов, задерживая живот в одном положении на 3-4 секунды. Это поможет более быстрой эвакуации кишечного содержимого.
- Утром сразу после пробуждения проведите аккуратный поглаживающий массаж по ходу кишечника круговыми движениями около 7-10 минут.
Можно так же делать легкую гимнастику или утреннюю зарядку, что должно способствовать уменьшению запора и вздутия после химиотерапии.
Фитотерапия
Растения при запорах могут добавлять в клизмы или применять в качестве отваров для прима внутрь. Важной особенностью является то, что все используемы травы необходимо принимать в холодном виде, предварительно дав настоятся не менее часа.
При атонических запорах используют:
- Жостер. Чайную ложку высушенной коры измельчают и бросают в 300 мл кипятка и варят на медленном огне около 2 минут. Полученную жидкость настаивают ночь, затем процеживают и принимают по 100 мл перед сном.
- Алоэ. Свежевыжатый сок размешивают 1:1 с кипяченой водой, а затем дают настояться сутки. Пьют по чайной ложке перед каждым приемом пищи.
- Крапива. 40 г свежих листьев растения заливают 500 мл кипятка, затем настаивают 2 часа. Принимают средство по трети стакана за 10 минут до еды.
При спастических запорах больше подойдут следующие растения:
- Укроп. 20 г семян укропа заливают стаканом кипятка. Спустя 3-4 часа полученную жидкость процеживают и добавляют для вкуса немного меда. Пьют небольшими порциями в течение дня.
- Ромашка. В 200 мл воды варят столовую ложку высушенной ромашки аптечной, после чего смеси дают остыть и настояться. Пьют за полчаса до еды по 100 мл.
- Семена льна. Столовую ложку семян заливают 100 мл кипятка, после чего дают остыть. Полученную смесь можно измельчить на блендере или принимать в чистом виде по 50 мл перед едой.
- Отвар из коры крушины и корня валерианы. В термос засыпают по столовой ложке растений, а затем настаивают около 4 часов. Пьют по стакану в теплом виде на ночь.
Травы, используемые при атонической форме задержки стула, оказывают стимулирующее и некоторое раздражающее действие, в то время как растения, применяемые для лечения спастических запоров имеют эффект спазмолитиков расслабляя мускулатуру кишечника.
Не смотря на то, что лечение травами практически не имеет противопоказаний лучше предварительно проконсультироваться с лечащим врачом перед их использованием.
Диета
После курса химиотерапии рекомендуют придерживаться определенного рациона, который не должен перегружать организм и будет направлен на восстановление нормального пищеварения.
Все необходимые продукты делят на 4 группы, употребление которых должно быть четко дозировано:
Белковая группа. Необходима для обеспечения аминокислотами, витаминами группы В и железом. В данную категорию относят:
- Мясо (Телятина, говядина, курица, индейка)
- Нежирную рыбу
- Яйца
В течение дня необходимо употреблять хотя бы 2 рекомендуемых продукта (по 100 г).
Молочная группа. Обеспечивает кишечник необходимыми лакто- и бифидобактериями, которые принимают непосредственное участие в формировании стула и расщеплении пищевых волокон. Полезным так же является достаточно большое количество кальция и фосфора.
К группе относят:
Молочную продукцию необходимо добавлять в небольших количествах во время каждого приема пищи.

К группе относят:
- Кабачки
- Цветную капусту
- Чернослив
- Свеклу
- Морковь
- Цитрусовые
- Яблоки
При запорах весьма эффективным методом является прием овощных или фруктовых фрешей натощак.
Хлебо-крупяная группа. К данной группе относят все злаковые продукты, в том числе каши и хлеб. Они содержат необходимые медленные углеводы.
В состав этой группы входят:
- Ржаной хлеб
- Гречневая каша
- Перловка
- Ячневая каша
- Макароны твердых сортов
Представители данной группы должны присутствовать в каждом приеме пищи.
Одним из наиболее эффективных средств по устранению проблем со стулом наряду с диетой и гимнастикой является употребление на завтрак отрубей. Их предварительно запаривают, а затем смешивают с домашним йогуртом или кефиром, что не только позволяет нормализовать стул, но и обеспечить организм полезными бактериями.
Так же необходимо добавлять в рацион растительные масла, такие как оливковое и льняное. Их можно использовать в качестве заправки к кашам и овощным салатам.
Если вы хотите избавиться от запоров после химиотерапии, необходимо есть дробно в течение дня по мере аппетита. Блюда должны быть достаточно мягкие и не слишком горячие для лучшего усвоения.
Источник
Осложнения противоопухолевой терапии на желудочно-кишечный тракт
В данной статье рассматриваются следующие осложнения противоопухолевого лечения со стороны желудочно-кишечного тракта:
- снижение массы тела (недостаточность питания)
- пострезекционные синдромы (осложнения после операционных вмешательств на желудке, поджелудочной железе)
- нарушение стула на фоне лечения (диарея/запор)
- лучевые поражения кишечника
Снижение массы тела (недостаточность питания)
Снижение массы тела у онкологического пациента возникает вследствие многих факторов: необходимо учитывать лечение пациента сейчас и в прошлом, состояние больного, объем операционных вмешательств и т.д.
Причины потери массы тела:
- Проведенное оперативное лечение (пострезекционные синдромы)
- Последствия проводимого лечения: ХТ/ЛТ; нарушение стула, тошнота, рвота, лучевые поражения слизистой, снижение аппетита/изменение вкуса.
- Нарушение проходимости/моторики желудочно-кишечного тракта
- Прогрессирование основного заболевания, хронический болевой синдром.
- Другие причины
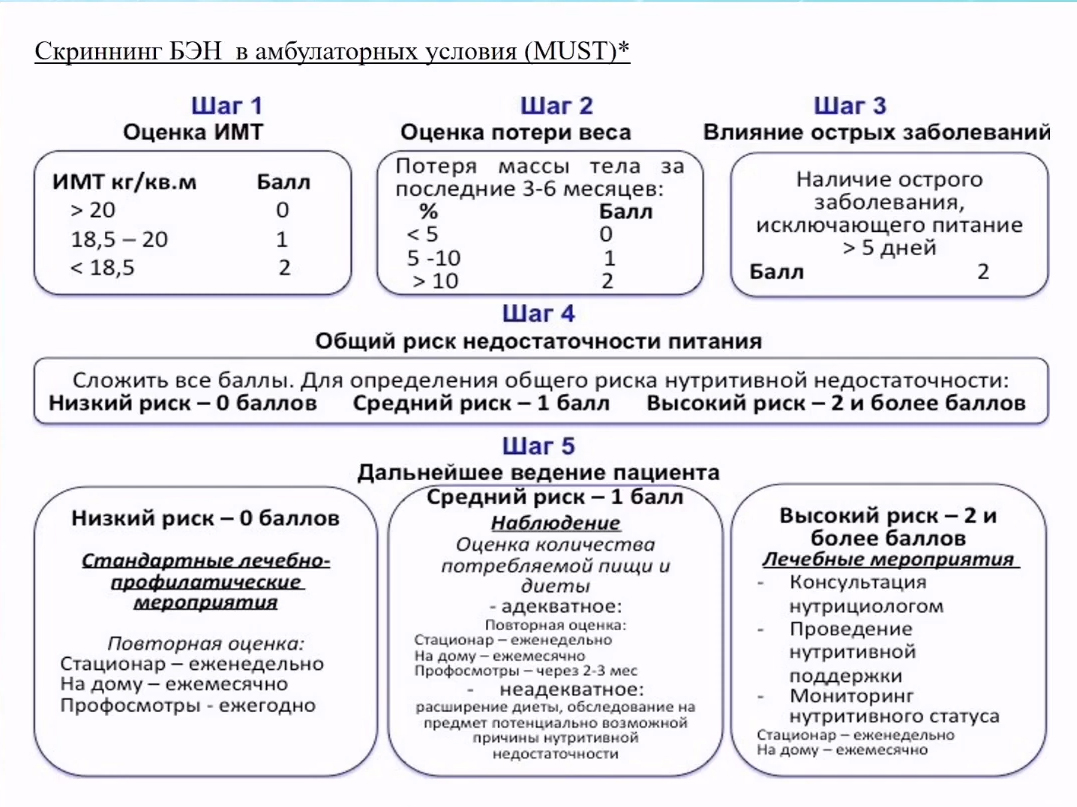
Оценка недостаточности питания
В амбулаторной практике используются различные шкалы для оценки недостаточности питания.
Оценка ситуации должна включать в себя как минимум следующие вопросы:
- Какой объем веса потерял пациент от момента начала заболевания до момента приема у гастроэнтеролога?
- Сколько из этого веса было потеряно за последние 1-3 месяца?
- Принимал ли пациент какие-то препараты лечебного питания?
- Какую дополнительную терапию получает пациент?
- Получает ли на сегодняшний день препараты лечебного питания? Если да, то в какой дозировке и что именно?
Алгоритм назначения нутриционной поддержки
Данный алгоритм должен разрабатываться совместно со специалистом, поскольку пациент не может самостоятельно подобрать для себя адекватную терапию, которая поспособствует улучшению самочувствия и облегчению симптоматики.
Для алгоритма назначения нутриционной поддержки необходимо ответить на следующие вопросы:
Для расчета энергетических потребностей пациента необходимо оценить имеющуюся недостаточность питания, риски прогрессирования недостаточности питания.
Осуществляется выбор оптимального пути введения лечебного питания. Возможны следующие варианты: сиппинг (лечебное питание, которое пациент может употреблять самостоятельно), зондовое питание, комбинированная нутриционовая поддержка (совмещение парентерального и энтерального питания). Отдельно стоит рассматривать ситуации, когда у пациента есть стома (гастростома, энтеростома, эзофагостома): в этом случае введение препаратов лечебного питания может осуществляться через нее.
Определяется режим кормления, режим введения препаратов лечебного питания.
Определяются сроки нутриционной поддержки пациента.
Осуществляется выбор препаратов для конкретной ситуации.
Методы оценки эффективности проводимой нутриционной поддержки
- Биоэлектрический импедансный анализ
- Двухэнергетическая рентгеновская абсорбциометрия
Эти методы часто используются в рутинной практике. Они позволяют оценить изменение состава тела на фоне нутриционной поддержки, оценить объем жировой массы, внеклеточной и внутриклеточной жидкости, косвенно оценить количество мышечной массы.
- лабораторно-инструментальная оценка показателей
- калориметрия
Эти методы редко используются в рутинной практике. Однако их достоинство в доступности – врач может осуществить оценку состояния тела прямо во время приема.
Пострезекционные синдромы
Синдромы оперированного желудка
К ним относятся – депминг-синдром, гипогликемический синдром, анемический синдром, синдром приводящей петли, рефлюкс-эзофагит, недостаточность питания, моторные нарушения культи желудка, анастомоза.
Чаще всего с этими синдромами сталкиваются пациенты, которые перенесли операции на желудке, пищеводе или поджелудочной железе. Данные симптомы могут развиваться, как в раннем, так и в более отсроченном периоде.
Демпинг-синдром. Как правило, проявляется слабостью, потливостью после приема пищи, головокружением, зачастую возникает при приеме углеводистой пищи. Развивается, как в раннем, так и в позднем послеоперационном периоде. Синдром обусловлен быстрой эвакуацией пищи из пищевода в тонкую кишку с последующим развитием гипергликемии, то есть пища быстро попадает из пищевода в тонкую кишку, что вызывает повышение уровня глюкозы (сахара) в крови.
Обычно регулируется подбором режима питания и рациона, а также медикаментозными препаратами.
Пациентам, страдающим демпинг-синдромом, необходимо вести пищевой дневник. Это поможет отследить причины синдрома (определенное время суток, определенная еда и т.д.).
Гипогликемический синдром. Проявляется недостаточным уровнем сахара в крови. Является разновидностью позднего демпинг-синдрома.
Анемия. Обусловлена дефицитом железа и витамина В-12 после удаления желудка. Данное состояние необходимо корректировать и компенсировать препаратами.
Рефлюкс-эзофагит. Это заброс пищи из тонкой кишки в пищевод. Самыми частыми проявлениями рефлюкс-эзофагита является изжога, горечь во рту, тяжесть после приема пищи, ощущение жжения по ходу пищевода. Реже симптом проявляется жжением в области языка, кислым привкусом во рту. Корректируется режимом питания, новыми жизненными привычками и назначением медикаментозной терапии.
Недостаточность питания или потеря массы тела. Данный синдром требует коррекции рациона и режима питания, а также назначения дополнительной нутриционной поддержки.
Важно знать, сколько массы пациент потерял до операции, после операции, во время химио/лучевой терапии. Исходя из этого подбираются препараты лечебного питания.
Нарушение культи желудка, анастомоза (т.е. места соединения органов). Осложнение, которое относится к моторно-эвакуаторным нарушениям. Корректируется медикаментозно.
Болевой синдром. Может быть обусловлен разными факторами. При обращении к врачу важно описать, когда возникают боли, связаны ли они с приемом пищи, через какое время и в каком месте после приема пищи возникают, проходят самостоятельно или требуют применения препаратов, сопровождаются ли тошнотой, рвотой, нарушением стула.
Астения. Состояние общей слабости и утомляемости.
Эти и другие симптомы, которые могут беспокоить пациента в послеоперационном периоде или на фоне проводимого лечения. Любые жалобы требуют обращения к врачу.
Диагностика синдромов оперированного желудка
- ФГДС (фиброгастродуоденоскопия)
- клинический анализ крови
- биохимический анализ крови (при снижении массы тела + общий белок и альбумин)
- КТ грудной и брюшной полости по назначению онколога
- при развитии железодефицитного состояния рекомендовано два раза в год сдавать анализ крови на железо, ферритин, коэффицент насыщения трансферрина железом, витамин В-12, фолиевую кислоту
- рентгеноскопия (при появлении рвоты, стойкого болевого синдрома в эпигастральной области после приема пищи)
Обследования позволяют подобрать терапию, дать точные рекомендации по образу жизни.
Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
В сложных случаях для оценки характера рефлюктата и оценки того, что именно забрасывается в пищевод, используется суточная импеданс-pH-метрия. Данное исследование особенно актуально для пациентов, которые перенесли гастрэктомию (удаление желудка), резекцию пищевода.
Обследование выполняется в тех клинических ситуациях, когда пациент получает медикаментозное лечение, но улучшения не наблюдаются. Либо, когда жалобы не соответствуют характеру проведенного оперативного вмешательства.
Консервативная терапия после оперативного вмешательства на желудке
- Коррекция недостаточности питания (подключение препаратов лечебного питания)
- Коррекция анемического синдрома (т.е. анемии). Назначаются препараты железа В12, фолиевая кислота. При железодефицитном состоянии возможно парентеральное введение препаратов железа.
- Симптоматическая терапия (т.е. терапия, которая снимает симптомы): ферменты, прокинетики и т.д.
- Подбор рациона питания в зависимости от симптомов.
- Формирование новых привычек. Например, пациентам после операции на желудке или его удалении лучше спать с приподнятым изголовьем, не переедать, распределять приемы пищи в течение дня и не ложиться после еды. Это позволит минимизировать заброс пищи в обратно пищевод.
Последствия оперативного вмешательства на поджелудочной железе
Хирургические вмешательства на поджелудочной железе зачастую влекут за собой недостаточность выработки ряда ферментов и гормонов в организме. Нехватка данных веществ может привести к потере массы тела, вторичному диабету, диарее, синдрому избыточного бактериального роста. Вторичной проблемой становится боль в животе.
Чтобы оценить недостаточность ферментов проводится анализ кала на панкреатическую эластазу.
Основное лечение патологии заключается в заместительной ферментативной терапии, подбор питания.
Нарушение стула на фоне лечения (диарея/запор)
Диарея
Основные факторы, которые вызывают диарею (в зависимости от них подбирается терапия):
- проведение химиотерапии
- проведение лучевой терапии
- гастроэктомия (удаление желудка)
- ферментативная недостаточность
- нарушение всасывания макро и микроэлементов после обширных резекций тонкой кишки
- гипоальбуминемия (низкая выработка белка альбумина может приводить к отечности кишки)
- инфекционная диарея из-за снижения иммунитета на фоне противоопухолевой терапии
- синдром избыточного бактериального роста (особенно усугубляется после проведенного оперативного лечения и на фоне химиолучевой терапии)
- прием антибиотиков
- развитие псевдомембранозного колита
Любой из вышеперечисленных симптомов требует обращения к врачу для назначения терапии.
Если на фоне диареи, у пациента отмечается подъемы температуры, интоксикация, то необходимо дополнительное обследование на псевдомембранозный колит.
Диарея и недержание кала
После операций на органах, расположенных в малом тазу, у пациента может наблюдаться комбинация сразу двух синдромов – диареи и недержания кала. Чаще всего данное расстройство наблюдается у пациентов гинекологического профиля.
У больного может наблюдаться неоформленный или полуоформленный стул, а также фрагментная дефекация в течение дня, трудности с удержанием кала и газов после возникновения позывов на дефекацию. Иногда бывает ночное недержание кала.
Чтобы оценить состояние анального сфинктера специалисты назначают сфинктерометрию.
При лечении патологии применяется комбинация методов – лекарственная терапия, физиотерапия, физические упражнения.
Запор / задержка стула
Симптом может сопровождаться такими жалобами, как напряжение и/или боли в животе, натуживание, вздутие живота, твердый кал, ощущение неполного опорожнения кишечника, необходимость ручного пособия при опорожнении, отсутствие позывов на дефекацию или ложные позывы на дефекацию без опорожнения кишечника.
Причинами запора/задержки стула могут послужить:
- проведение химиотерапии
- проведение лучевой терапии
- хирургическое лечение
- спаечная болезнь
- канцероматоз
- усугубление заболеваний, уже имеющихся до установки онкологического диагноза
Если пациент наблюдает у себя запор или задержку стула, необходима консультация специалиста.
Методы диагностики, которые помогут установить причину запоров:
- фиброколоноскопия
- анасфинктерометрия (позволяет изучить тонус мышц тазового дна и тонус анального сфиктера)
- рентгеноскопия
- обзорная рентгенограмма брюшной полости
- лабораторные исследования (посевы кала и др.)
Если на фоне лечения задержка стула длится от 4 суток, а также отмечаются повышенное газообразование, тошнота и/или рвота, боли в кишечнике, то необходима срочная консультация специалиста!
Терапия запора/задержки стула
Традиционным методом лечения является медикаментозная терапия. В случае спаечного процесса может потребоваться хирургическое лечение.
Отметим, что противоболевая терапия может усугубить ситуацию.
Лучевые поражения кишечника
Лучевые поражения кишечника проявляются в виде колитов – воспалительного заболевания слизистой оболочки кишечника. Колиты преимущественно развиваются у пациентов, получающих терапию на область малого таза (матка, цервикальный канал, простата, прямая кишка, мочевой пузырь).
Колиты могут возникнуть на любом этапе лечения: во время начала лучевой терапии и в течении 3 месяцев после окончания лечения. Существуют и позднеотстроченные лучевые колиты, которые возникают в течение первого года после проведенной лучевой терапии.
Симптомы
К основным симптомам лучевого поражения кишечника относят: нарушение стула, диарея, ложные позывы к дефекации, боли по ходу кишечника и боли в заднем проходе, в зависимости от зоны, куда пациент получает лучевую терапию. При достаточно выраженном воспалении появляются следующие симптомы — недержание кала и газов, диспепсия, метеоризм, рвота, тошнота, снижение массы тела на фоне диареи.
Если в начале лучевой терапии, во время нее, после нее у пациента отмечается выделение крови с каловыми массами – стоит немедленно обратиться к врачу! Он назначит необходимые обследования и лечение.
Диагностика лучевых поражений кишечника
Исследования, которые позволяют определить степень поражения и назначить терапию:
- Сбор жалоб и анамнеза
- Лабораторные исследования
- ФКС — фиброколоноскопия (применяется при позднеотсроченном колите)
- Аноскопия (применяется при ранних поражениях, позволяет оценить степень воспалительной реакции прямой кишки)
- КТ/МРТ
- Ирригоскопия
- Фистулография (применяется только при наличии свища, на определение свищевого хода, это не рутинное исследование.
Терапия
При лучевых поражениях желудочно-кишечного тракта терапия зависит от локализации патологического процесса. В основном используются:
- препараты месалазина
- глококортикостероиды
- заместительная ферментативная терапия
- антидиарейные препараты
- коррекция микробиоценоза
Срок лечения определяется специалистом. Стоит отметить, что лучевой колит невозможно вылечить за 2-3 недели, терапия должна быть длительной и систематической.
Авторская статья:
Захарова П.А.
Гастроэнтеролог, гепатолог НМИЦ онкологии им. Н.Н. Петрова
Источник

 На вдохе пациент втягивает живот в себя, а затем, постепенно считая до 10-ти, медленно расслабляет его, осуществляя выдох. Проводят упражнение по 5 подходов.
На вдохе пациент втягивает живот в себя, а затем, постепенно считая до 10-ти, медленно расслабляет его, осуществляя выдох. Проводят упражнение по 5 подходов.