- Как избавиться от шишек после укола при помощи домашних средств
- Несколько самых доступных и эффективных методов помогут убрать постъинъекционный инфильтрат.
- Шишка после прививки
- Какие вакцины вызывают уплотнение и шишку
- Профилактика COVID-19
- Профилактика коклюша, гепатита В, столбняка, полиомиелита
- Профилактика Гепатита А
- Профилактика гриппа
- Профилактика клещевого энцефалита
- Профилактика менингококковой и пневмококковой инфекции
- Профилактика ВПЧ
- Профилактика бешенства
- Профилактика желтой лихорадки
- Профилактика брюшного тифа
- Наблюдение после вакцинации
- Как облегчить состояние
- Когда пора обратиться к врачу
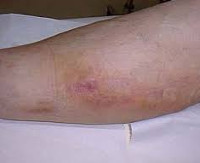
- Шишки после уколов
- Постинъекционный флебит
- МКБ-10
- Общие сведения
- Причины
- Патогенез
- Классификация
- Симптомы постинъекционного флебита
- Осложнения
- Диагностика
- Лечение постъинъекционного флебита
- Прогноз и профилактика
Как избавиться от шишек после укола при помощи домашних средств
Несколько самых доступных и эффективных методов помогут убрать постъинъекционный инфильтрат.
Ну, подумаешь, укол
Организм может по-разному реагировать на внутримышечные инъекции. Зачастую пациенты не сразу замечают появление уплотнений на месте укола. Не стоит ждать, что случится чудо и шишки пройдут сами по себе. Если не заниматься их лечением ежедневно, то домашняя терапия может растянуться на несколько недель.
Причины, по которым появляется абсцесс мягких тканей, несколько:
непрофессионально подобран угол ввода иглы или когда вводят иглу не полностью, из-за чего лекарственный препарат попадает в ткани, а не в мышцы;
аллергия на вводимый медикамент;
инфекция, это может случиться, если ягодица плохо обработана или мало подержали проспиртованную вату после инъекции;
напряженные мышцы во время укола;
не правильно подобранная игла;
введение препарата методом хлопка.
Не все средства хороши, но…
Для рассасывания уплотнений прекрасно подходит алоэ. Предварительно лист растения подержите в холодильнике – от 8 до 24 часов. Затем измельчите. Полученную кашицу заверните в марлю и приложите к больному месту на несколько часов. Компресс закрепите лейкопластырем.
Отлично убирает воспаление картофель. Натертый на мелкой терке корнеплод заверните в марлю и – сразу на место укола.
Листья капусты или лопуха обладают антисептическими свойствами. Перед применением немного помять, чтобы выделился сок. Затем лист приложите к уплотнению и накройте пищевой пленкой. Компресс лучше делать на ночь.
Если решили помочь себе обычной йодной сеткой, то делайте ее не меньше трех раз в день.
Застарелые шишки после уколов
Если укол был сделан давно, а уплотнение никак не рассосется, есть в народной медицине и более действенные компрессы. Применяют их в течение недели.
Лепешка из ржаной муки и меда. Ингредиенты смешивают в равных частях.
Теплый творог, подогретый на водяной бане.
Мед, смешанный с растертой таблеткой аспирина и спиртом. Этот действенный способ готовится из расчета: 1 ч. л меда, 1 таблетка, 1 ч. л. спирта или водки. Все тщательно перемешать и разогреть. Перед нанесением компресса, смажьте кожу вазелином или детским кремом.
Источник
Шишка после прививки
Конечно любая вакцина может вызывать побочные реакции, и уплотнение или шишка в месте укола (поствакцинальный инфильтрат) – одна из них. В случае с уплотнением реакция может быть вызвана самим фактом укола и ввода препарата, которому необходимо время, чтобы рассосаться:
- Сразу после укола введенный препарат давит на нежную кожу ребенка, из-за чего возникает шишка.
- Лимфоциты обнаруживают чужеродные тела и активизируются.
- Ошибки во время процедуры прививки:
- укол сделан не в мышцу, а под неё, в жировую клетчатку, где процесс рассасывания лекарства проходит гораздо медленнее
- использована неправильная игла
- нарушена техника введения лекарства
- в место укола попала грязь, из-за чего шишка воспаляется и наполняется гноем: его надо выпустить и прочистить ранку.
Уплотнение и шишка относятся к местным реакциям, и обычно оно наблюдается вместе с болью и покраснением в месте инъекции. Хорошая новость — уплотнение и покраснение после прививки держится недолго и проходит само в течение 1-3 дней. Можно сказать, что это всё классические реакции на вакцину, и к ним надо относится спокойно: по статистике уплотнения появляется у каждого четвертого ребенка (после некоторых прививок – чаще). Если же шишка растет или не проходит через 3-5 дней – это повод обратиться к врачу.
Какие вакцины вызывают уплотнение и шишку
Местные побочные реакции в виде боли, уплотнения и отека, покраснения на месте инъекции дают многие вакцины, кроме того, это обычная реакция на укол. Но некоторые вакцины, например, АКДС, дает ярко выраженные реакции – коротко расскажем о них (здесь будут описаны только местные реакции, про повышение температуры, например, рассказывается в другой статье).
Профилактика COVID-19
После прививки от коронавируса возможны обычные местные реакции в легкой форме: отечность, уплотнение, болезненность, покраснение. Все они проходят через 2-3 дня без постороннего вмешательства, но, если вы испытываете дискомфорт, можно принять лекарство от аллергии. Это относится ко всем вакцинам от ковида, включая Pfizer/BioNTech, Moderna, Спутник V.
АКДС – сложная вакцина, защищающая сразу от нескольких болезней, к тому «славящаяся» наиболее частыми, по сравнению с другими вакцинами, осложнениями. Шишка на ноге не является исключением, и после АКДС встречается практически в 100% случаев, и более ярко выражено.
Шишка, как правило, небольшая (норма – 2-7 см), не болезненная, и должно проходить через 3-5 дней. Бить тревогу стоит, если область уплотнения увеличивается более 8 см, и наблюдается обострение других местных и общих реакций: высокая температура, пульсирующая боль в месте инъекции, красная и горячая кожа, в уплотнении ткань на ощупь мягкая. В таких ситуациях лучше не заниматься самолечением, а сразу обратиться к врачу.
Профилактика коклюша, гепатита В, столбняка, полиомиелита
АДС, АДС-М, Инфанрикс, Пентаксим, Полиорикс, Регевак, Тетраксим могут вызывать боль, покраснение и уплотнение в первые 3 дня.
Профилактика Гепатита А
После вакцин Аваксим, Хавриск и других в первые 3 дня возможны болезненность, отек и покраснение.
Профилактика гриппа
Как и после многих других прививок, вакцины от гриппа (Инфлювак, Ваксигрип и другие) могут дать стандартную местную реакцию в виде болевых ощущений, красноты и небольшой шишки в месте укола.
Профилактика клещевого энцефалита
Обычные боль, уплотнение и покраснение в месте инъекции в течение первых 3-х дней.
Профилактика менингококковой и пневмококковой инфекции
Также в течение первых 3-х дней возможны болевые ощущения, отек и покраснение после вакцин Превенар, Хиберикс, Менинго А+С и им подобным.
Профилактика ВПЧ
Боль, отек и покраснение после вакцины Гардасил возможно в течение 5 дней.
Профилактика бешенства
Cocav – припухлость, покраснение, зуд, болезненность.
Профилактика желтой лихорадки
Обычные местные реакции в течение 3-х дней.
Профилактика брюшного тифа
Вианвак – боль, уплотнение и покраснение в первые 3 дня.
Наблюдение после вакцинации
Если уплотнение небольшое и держится не долее 3-5 дней – беспокоиться не о чем. Многие мамы начинают волноваться при разрастании шишки или когда оно долго не проходит. Но здесь в первую очередь надо смотреть на самочувствие ребенка: если никаких заметных проблем нет, то и не стоит впадать в панику, даже если шишка не рассасывается пару недель.
Чтобы точно знать, какие реакции возможны после прививки, внимательно изучите инструкцию к вакцине. Советуем соблюдать следующие правила после прививки:
- Место укола не мочить и не нагревать, оно должно быть сухим. Выбирайте одежду, чтобы место инъекции не потело.
- Когда моетесь, не трите место укола мочалкой, лучше, если и мыло не будет на него попадать.
- Ничем не обрабатывайте ранку, в том числе мазями (например, Вишневского), кремами, зеленкой и йодом: своими действиями нормальную реакцию организма на прививку вы можете превратить в абсцесс.
- Не трите и не расчесывайте ранку, не мните и давите на неё, не давайте это делать ребенку.
- Одеваться надо в свободную одежду, чтобы место укола не терлось о ткань. Лучше выбрать одежду из натуральных тканей, так как синтетика может вызвать аллергическую реакцию.
Как облегчить состояние
Так как уплотнение относится к обычным местным реакция на вакцину, настоятельно советуем вам не впадать в панику и избегать самолечения: через 3-5 шишка сама рассосется, а неверно выбранные лекарства могут только ухудшить самочувствие. Если ребенок пытается расчесать место укола, можно прикрыть его легкой марлевой повязкой.
Когда пора обратиться к врачу
В подавляющем большинстве случае небольшое уплотнение в месте инъекции – совершенно нормальная реакция и она проходит в течение 3-5 дней, но иногда реакция затягивается, и это уже повод посоветоваться с врачом:
- диаметр уплотнения увеличился более 8 см.
- реакция не проходит долее 5 дней
- место укола начинает гноиться
Источник
Шишки после уколов
Добрый вечер . После уколов антибиотиков и дексаметазона в местах уколов образовались шишки, кожа по температуре горячая, при пальпации болят. Общее состояние в норме, температуры нет. Что необходимо сделать и на что обратить внимание?
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Постинъекционный флебит
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
МКБ-10
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70–80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25–30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1–2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5–8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровеньD-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений – согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Источник