- Ох уж эта астма! Мифы и правда о возникновении и лечении заболевания
- Миф 1. Астма – это заболевание на всю жизнь. Оно неизлечимо.
- Миф 2. Астма может развиться в результате недолеченных простуд, ОРВИ, бронхитов.
- Миф 3. Астматик – это аскет и мученик, вынужденный из-за болезни отказывать себе во всех радостях жизни.
- Миф 4. Астма – это метеозависимое заболевание.
- Миф 5. Лекарства против астмы вызывают зависимость, больной уже не сможет без них жить.
- Болезнь бронхиальная астма: лечение
- Диагностика и лечение бронхиальной астмы
- Симптомы бронхиальной астмы
- Современное лечение бронхиальной астмы
- Кислородная терапия: ход процедуры
- Перед проведением кислородной терапии
- Противопоказания к кислородной терапии
- Как проходит лечение астмы кислородом
- Послепроцедурный период после кислородной барокамеры
- «Ловушки», в которые можно угодить при лечении бронхиальной астмы
- Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможные ошибки в диагностике? Какова основная роль b-агонистов в терапии бронхиальной астмы? Как назначаются кортикостероиды?
- Что должен помнить врач, наблюдающий больных с бронхиальной астмой
- Спирометрия при хронической бронхиальной астме
- Обратите внимание!
Ох уж эта астма! Мифы и правда о возникновении и лечении заболевания
Действительно ли астма возникает у часто простужающихся людей, обостряется от погоды и до конца не лечится? Распространённые мнения об этом заболевании комментирует врач-пульмонолог, доцент кафедры госпитальной терапии № 1 Первого МГМУ им. И.М. Сеченова в Москве, кандидат медицинских наук Александр Пальман.
Миф 1. Астма – это заболевание на всю жизнь. Оно неизлечимо.
В качестве базисного лечения сегодня чаще всего назначаются ингаляционные гормоны. Речь идёт о современных, безопасных препаратах в виде порошков и аэрозолей. Ими легко и удобно пользоваться даже пожилым людям и детям. Эти лекарства надо использовать каждый день и достаточно длительно – как минимум несколько месяцев. При необходимости их можно комбинировать с бронхолитиками длительного действия, облегчающими дыхание.
Также в течение дня в режиме «по потребности» применяют другой вид бронхолитиков – препараты с быстро наступающим, но при этом коротким периодом действия. Они хороши в качестве средств скорой помощи, например, если случился бронхоспазм. Но часто ими пользоваться нельзя.
Миф 2. Астма может развиться в результате недолеченных простуд, ОРВИ, бронхитов.
А вот тяжесть внешних проявлений болезни может существенно различаться. Многих астматиков беспокоит лишь периодически возникающий кашель, только редкие эпизоды хрипов в груди или дискомфорт при дыхании.
Миф 3. Астматик – это аскет и мученик, вынужденный из-за болезни отказывать себе во всех радостях жизни.
Однако больному астмой необходимо избегать факторов, провоцирующих обострение заболевания. У каждого они свои, пациент должен знать особенности своей болезни и ориентироваться в симптомах. Так, если у человека тяжёлая аллергическая астма, то ему важно ограничить контакт с виновным аллергеном. Если обострение вызывает профессиональный фактор, нужно сменить место работы. Если астматик остро реагирует на домашнюю пыль, необходимо убрать из дома ковры, хранить книги за стеклом и проводить регулярную влажную уборку квартиры. Если же у человека аллергия на кошек, то не надо заводить дома это животное.
Шэрон Стоун, Дэвид Бекхэм, Линдсей Лохан – бронхиальная астма не помеша их звездной карьере
Миф 4. Астма – это метеозависимое заболевание.
Миф 5. Лекарства против астмы вызывают зависимость, больной уже не сможет без них жить.
Также не стоит бояться привыкания к лекарству. Такого не бывает. Просто иногда у человека происходит обострение, при котором он нуждается в повышении дозировки или усложнении лечения. Но потом врач снижает лекарственную нагрузку. И на прежних препаратах человек чувствует себя совершенно нормально.
Источник
Болезнь бронхиальная астма: лечение
В настоящее время бронхиальная астма считается одним из самых распространённых хронических заболеваний в мире. Так, согласно последним данным, сегодня в мире от 100 до 300 миллионов «астматиков». Болезни подвержены практически все люди, независимо от пола и возраста. Благо, астма поддаётся лечению. В нашей новой статье мы расскажем про это заболевание, какие симптомы оно имеет, как диагностируется, а так же о том, как проходит лечение бронхиальной астмы.
Диагностика и лечение бронхиальной астмы

Вообще, считается, что на появление бронхиальной астмы могут повлиять два вида факторов — внешние и внутренние.
К внешним факторам относят:
Сниженная иммунная защита.
Сбои функционирования органов дыхательной системы.
При этом отмечается, что именно аллергия и курение являются одними из наиболее частых провоцирующих факторов. Чаще всего аллергенами являются пыль, шерсть животных, плесень, некоторые продукты питания, химические вещества.
Симптомы бронхиальной астмы
Выделяют несколько основных симптомов заболевания:
Приступы удушья. Нарушения дыхания могут возникать после воздействия аллергенов, физической нагрузки, а иногда и без каких-либо внешних причин.
Поверхностное дыхание. Так называют состояние, при котором человек не может сделать вздох полной грудью.
Поза ортопноэ. Сидячая поза, при которой корпус слегка наклонён вперёд. Для человека во время приступа такая поза является вынужденной, так как при любой другой он практически не может дышать. Особенно лёжа.
Кашель. Нередко возникает во время приступов одышки. Кашель может быть сильным, но при этом непродуктивным — без отделения мокроты.
Хрипы. В ряде случаев приступы удушья сопровождаются хрипами. При этом они могут быть отчётливо слышны даже без фонендоскопа.
На первых стадиях заболевания некоторые симптомы могут отсутствовать. А сами приступы — возникать относительно редко. Но без лечения приступы проявляются чаще, сопровождаются симптомами, которых раньше не было. При всех вышеуказанных симптомах необходимо обратиться за помощью к врачу.
Диагностика и лечение бронхиальной астмы должны проводиться только медицинскими специалистами, нельзя допускать самолечение.
Для диагностики проводят спирометрию (измерение скорости и объёма дыхания). Также диагностика может включать в себя пикфлоуметрию, анализы крови и мокроты, а также исследование иммунного статуса пациента.
Современное лечение бронхиальной астмы
Медикаментозное лекарственное лечение бронхиальной астмой подразумевает приём или ингаляцию препаратов, которые назначаются после проведения всех необходимых анализов и исследований. Специалист составляет рецепт, в котором чётко указывает дозировку препаратов и периодичность их приёма.
К немедикаментозным методам лечения бронхиальной астмы относят:
Лечебную физкультуру. Сеансы ЛФК помогают снизить отёчность слизистой бронхов и уменьшить тонус гладкой мускулатуры.
Дыхательная гимнастика. Специально разработанные упражнения направлены на повышение углекислого газа в крови, чтобы нормализовать содержание CO2 и, как следствие, поддержать дыхательные процессы в норме.
Галотерапия. Метод предусматривает нахождение пациентов в соляных комнатах для дыхания воздух с солевым аэрозолем. Это останавливает развитие болезнетворных микроорганизмов в дыхательных путях, в результате чего тормозятся воспалительные процессы.
Одним из самых эффективных методов лечения и профилактики бронхиальной астмы сегодня считается проведение кислородной терапии в специальной барокамере.
Кислородная терапия: ход процедуры

Перед проведением кислородной терапии
Процедура довольно простая, а потому не предусматривает какой-то особенной подготовки. Перед проведением сеанса будет нелишним посетить туалет, а также за пару часов до начала лучше не курить. Процедуру нежелательно проводить на голодный желудок. Кроме того, заранее нужно будет записаться на первичный приём к своему врачу. Для чего нужен такой приём перед кислородным лечением бронхиальной астмы у взрослых и детей?
Врач соберёт анамнез. Это нужно, чтобы подобрать параметры процедуры и составить индивидуальный курс кислородной терапии в барокамере именно для вас.
Специалист выявит имеющиеся у вас противопоказания.
Врач проведёт консультацию, на которой он расскажет вам о предстоящей процедуре и послепроцедурном периоде. К тому же на консультации вы сможете задать вопросы про методы лечения бронхиальной астмы.
Противопоказания к кислородной терапии
Нарушение проходимости слуховых (евстахиевых) труб и каналов.
Наличие кардиостимулятора или прочих вживленных электронные устройств.
Эпилепсия, а также другие судорожные припадки.
Острые респираторные болезни.
Боязнь закрытого пространства.
Тяжелые формы гипертонической болезни (третья степень).
Кроме того, к проведению процедуры возможны и индивидуальные противопоказания и ограничения, о чём врач также сообщит во время первичного приёма. При этом если у вас нет никаких противопоказаний, то сеанс кислородной терапии можно будет провести сразу после первичного приёма.
Как проходит лечение астмы кислородом
Современное лечение бронхиальной астмы в барокамере проходит абсолютно безопасно и без какого-либо дискомфорта. Раздеваться или переодеваться не нужно. Но перед тем как войти в саму камеру, нужно будет разуться и снять украшения, чтобы их не потерять. С собой вы можете взять гаджет или книгу.
Всё время проведения процедуры пациент в камере проводит лёжа. Поэтому для большего комфорта в ней имеются ортопедические матрац и подушка. Также в камере имеется большое окно, а внутри установлен телефон для связи с врачом. При этом специалист всё время проведения процедуры находится в кабинете и следит за ходом сеанса.
После того как вы удобно устроитесь в камере, специалист закроет герметичную дверь и настроит давление и другие параметры подачи кислорода. При этом давление будет повышаться не сразу, а постепенно — в течение пяти минут. Повышенное давление может вызвать чувство заложенности ушей. На этот случай перед проведением сеанса вы получите от специалиста рекомендации, как избавиться от дискомфорта. Во время сеанса вы можете поспать либо почитать или посидеть в соцсетях. В среднем продолжительность процедуры составляет около получаса.
За пять минут до окончания процедуру врач начнёт постепенно понижать давление до нормального. После этого сеанс закончится, и вы сможете покинуть барокамеру.
Послепроцедурный период после кислородной барокамеры
Лечение больных бронхиальной астмы в кислородной барокамере не требуют периода реабилитации. Но нужно учитывать, что первые несколько минут возможно головокружение. Поэтому в первые 10-15 минут желательно посидеть. Также после сеанса не рекомендуется курить как минимум один час.
Процедуры можно проводить до двух раз в день ежедневно. После каждого сеанса значительно увеличивается работоспособность и настроение, ощущается прилив сил и энергии. Уже после пяти сеансов вы будете чувствовать себя намного лучше, а максимальный эффект достигается всего за 12 сеансов.
Записаться на лечение приступов бронхиальной астмы при помощи кислорода можно по телефону или на странице с описанием процедуры.
Источник
«Ловушки», в которые можно угодить при лечении бронхиальной астмы
Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможны
 |
| Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания |
Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ?
С чем связаны возможные ошибки в диагностике?
Какова основная роль b-агонистов в терапии бронхиальной астмы?
Как назначаются кортикостероиды?
Несмотря на возросшую компетентность врачей и доступность эффективных методов лечения, смертность от бронхиальной астмы остается высокой. Предотвратить многие смертельные исходы и даже избежать большинства случаев госпитализации можно было бы при проведении правильного лечения.
Необходимо помнить, что ведение больных астмой — процесс сложный и длительный.
- Хроническая бронхиальная астма
Недооценка степени несостоятельности дыхания. Тяжесть состояния пациента и степень несостоятельности его дыхательной системы можно не распознать, если пренебречь тщательным выяснением всех проявлений болезни и построением диаграммы измерений максимальной скорости потока (МСП) выдыхаемого воздуха.
Зачастую у больных астмой снижены виды на будущее, хотя некоторые и склонны недооценивать серьезность симптомов своего заболевания. Чтобы выявить такую недооценку, нужно подробно расспросить пациента, бывает ли у него кашель или хриплое дыхание ночью или при физической нагрузке.
Если пациентам не удается достичь наилучшей возможной функции легких, то для коррекции этого состояния необходимо для начала вычислить нормальную МСП выдыхаемого воздуха для данного пациента, пользуясь диаграммой, прилагаемой к пикфлуометру.
Если измеренная МСП более чем на 20% меньше вычисленной, стоит провести исследование обратимости этого состояния, что делается путем сопоставления МСП или жизненной емкости легких (ЖЕЛ) до и после лечения.
Необходимая терапия может состоять всего лишь в однократном приеме бронходилятатора, но если это не увеличивает МСП на 20%, то есть до вычисленного уровня, могут понадобиться более серьезные меры, например трехнедельный курс системных кортикостероидов (30 мг преднизолона в день для взрослых). Таким образом выясняется наилучший достижимый уровень МСП, на который ориентируются в последующем лечении.
Иногда пациенты сообщают об уменьшении одышки, но при этом значения МСП не изменяются. В таких случаях необходимо провести измерение ЖЕЛ с помощью спирометра, которое может подтвердить улучшение, не определяемое по МСП (рис. 2). Спирометрами в настоящее время укомплектованы все врачебные приемные.
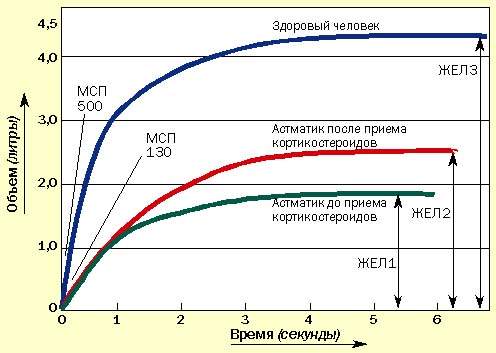 |
| Рисунок 2. Изменение ЖЕЛ под влиянием курса кортикостероидов. МСП может не измениться, но увеличение ЖЕЛ свидетельствует об улучшении состояния |
Бронхиальная астма, замаскированная под хроническое обструктивное заболевание легких (ХОЗЛ). Страдающие одышкой пациенты, которым поставлен диагноз ХОЗЛ или эмфизема, могут иметь скрытый бронхоспастический элемент, обусловленный бронхиальной астмой.
Таким пациентам необходимо провести исследование обратимости процесса, как описано выше. Любое улучшение функции легких можно поддержать, проводя адекватное лечение бронхиальной астмы. При отсутствии улучшения легочной функции назначение кортикостероидов ничем не оправдано, а только приводит к нежелательным побочным эффектам, таким как остеопороз.
Что должен помнить врач, наблюдающий больных с бронхиальной астмой
- Сказал ли я, что нужно применять спейсер при ингалировании кортикостероидов?
- Проверил ли я навыки ингаляции?
- Осмотрел ли я всех пациентов, недавно перенесших тяжелые приступы или госпитализацию?
- Все ли пациенты с повторными назначениями регулярно приходят на прием?
- Все ли я сделал, чтобы исключить астму у пациентов с ХОЗЛ?
- Проводятся ли регулярные проверки для достижения единообразного подхода к ведению астматиков?
Постоянный прием b-агонистов короткого действия. Показано, что лечение астмы постоянным приемом b-агонистов увеличивает гиперреактивность легких и утяжеляет бронхиальную астму [1]. Если пациент использует b-агонисты скорее регулярно, чем случайно, их применение должно сопровождаться назначением ингаляционных кортикостероидов или, если кортикостероиды уже применяются, увеличением их дозы до достаточной, чтобы контролировать астму. Таким образом, b-агонисты оставляют на случаи одышки и хрипов.
Последние методические указания по лечению бронхиальной астмы в Британии рекомендуют начинать с высокой дозы ингаляционных или системных кортикостероидов для достижения быстрого контроля, затем постепенно снижать дозу до минимальной, обеспечивающей нормальное самочувствие пациента и оптимальные значения МСП или ЖЕЛ на фоне минимального применения бронходилятатора (рис. 3). Быстрое облегчение состояния, достигаемое при применении кортикостероидов, улучшает настроение пациента и увеличивает его доверие к лечению.
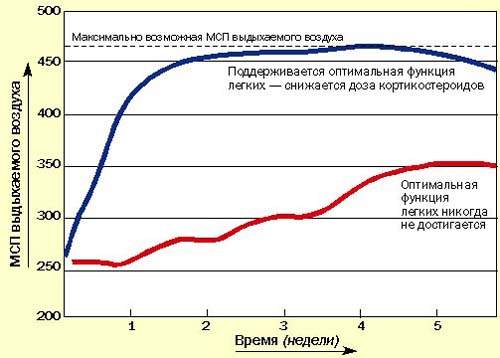 |
| Рисунок 3. Рекомендуется начинать с высоких доз кортикостероидов, а затем постепенно снижать дозу до минимальной (оптимальные значения МСП или ЖЕЛ) |
Последние данные свидетельствуют о том, что назначать кортикостероиды нужно как можно раньше всем астматикам, и не только для контролирования симптомов, но и для предотвращения прогрессирующих структурных повреждений легких, обусловленных хроническим воспалением [2,3]. Это означает, что кортикостероиды следует предпочесть b-агонистам, как только диагноз подтверждается МСП-диаграммой. b-агонисты остаются препаратами резерва на крайний случай.
Возможность альтернативного лечения. Хотя ингалируемые кортикостероиды должны быть краеугольным камнем в лечении астмы, в случаях, трудно поддающихся лечению, можно использовать и некоторые другие препараты. Доказано, что противовоспалительным эффектом обладают теофиллины в достаточно небольших дозах, но надо учитывать в каждом индивидуальном случае их возможное взаимодействие с другими препаратами.
Пожилым пациентам целесообразно назначать ипратропиум. Иногда оказываются эффективными недокромил и кромогликат.
Бронходилятаторы длительного действия, такие как сальметерол, могут облегчать состояние, особенно ночью, блокируя бронхоконстрикторные механизмы. Однако необходимо, чтобы все вышеперечисленные препараты сопровождались применением адекватных доз кортикостероидов.
Техника ингаляции. Нужно добиться, чтобы у пациентов выработались правильные навыки обращения с ингалятором. Врач должен помочь подобрать тот тип ингалятора, который наиболее удобен пациенту, и проверить его работоспособность. Для этого в кабинете врача должен быть полный набор ингаляторов.
Спейсеры. Применяемые вместе с аэрозольными ингаляторами, спейсеры облегчают проникновение препарата в легкие и снижают как накопление его в глотке, так и системное всасывание за счет проглатывания.
Спейсеры помогают координировать выброс препарата со вдохом. Это особенно важно при ингалировании кортикостероидов. Так как кортикостероиды применяются только дважды в день, громоздкий спейсер можно хранить дома.
Спейсеры обеспечивают лучшее накопление препарата в легких, чем распылители. Необходимо правильно их применять: встряхнуть ингалятор, чтобы лекарство смешалось с носителем, и однократно впрыснуть смесь с последующим скорейшим вдохом [4].
Триггерные факторы. Нераспознанные триггерные факторы могут быть и дома, и на работе, и на отдыхе, то есть практически в любом месте. Выявить источник поможет анамнез. Например, при профессиональной бронхиальной астме состояние улучшается во время отпуска и в выходные дни. Отсутствие раздражителя уменьшает или устраняет проявления болезни и снижает необходимость в лекарствах.
Проблемой, которую часто не принимают во внимание, может быть пассивное курение. Такие препараты, как b-блокаторы и нестероидные противовоспалительные средства (НПВС), также могут вызывать астму.
- Приступ бронхиальной астмы
Использование распылителей (небулайзеров) без фоновой кортикостероидной терапии. При лечении острого астматического приступа без назначения пероральных кортикостероидов все еще используют распылители, которые обеспечивают проникновение более высокой дозы b-агонистов. Это действительно снимает бронхоспазм, но поскольку высокая доза b-агонистов не воздействует на сопутствующий воспалительный процесс, необходимо сразу же дать больному кортикостероиды внутрь, чтобы предотвратить нарастание приступа; эффект бронходилятаторов снижается по мере увеличения отека слизистой.
Если тяжесть приступа такова, что требуется небулайзер, необходимо назначить системные кортикостероиды. Даже при умеренном приступе бронходилятаторы сами по себе приносят лишь временное облегчение и есть опасность повторения приступа — возможно, глубокой ночью!
Несвоевременное назначение оральных кортикостероидов. Если не проводить противовоспалительной терапии, у больных нарастает отек слизистой, что приводит к повторению приступов. Такие пациенты часто нуждаются в госпитализации и назначении высоких доз кортикостероидов в течение нескольких дней, прежде чем у них наступит стабилизация состояния.
Пациенты, подверженные быстроразвивающимся приступам, нуждаются в как можно более раннем назначении кортикостероидов и бронходилятаторов. Они должны уметь распознавать ухудшение состояния, всегда иметь под рукой кортикостероиды и знать, как их использовать. Не следует заставлять этих пациентов дожидаться прихода к ним врача (рис. 4).
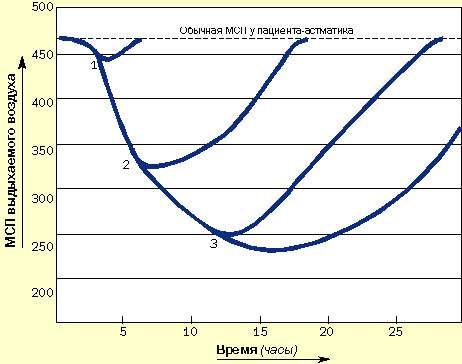 |
| Рисунок 4. Зависимость развития острых приступов от времени назначения кортикостероидов и как результат применения длительных курсов системной кортикостероидной терапии. (1) Кортикостероиды назначены сразу после возникновения приступа: выздоровление наступает быстро. (2) Кортикостероиды назначены через 6 часов: выздоровление замедлено. (3) Кортикостероиды назначены позже чем через 12 часов: приступ тяжелый и длительный, выздоровление наступает медленно |
Пациенты с постепенным развитием приступов могут подождать и посмотреть, помогает ли увеличенная доза ингаляционных кортикостероидов в сочетании с бронходилятаторами.
Неадекватный курс системных кортикостероидов. Иногда назначенные кортикостероиды отменяют до полного купирования приступа, что ведет к сохранению гиперреактивности бронхов и очередному приступу.
Подобная цепь событий может привести пациента к ложному заключению, что у него бронхиальная астма, трудно поддающаяся лечению.
Ситуацию можно исправить длительным курсом кортикостероидов, продолжающимся в течение нескольких дней после стабилизации состояния, и снижением их дозы постепенно до достижения минимальной поддерживающей.
Прекращение наблюдения за пациентом после острого приступа или госпитализации. Трудности возникают при отмене системного кортикостероида и назначении ингаляционного. В этот переходный период необходимо тщательное наблюдение; по достижении стабилизации состояния дозу ингалируемого кортикостероида постепенно снижают до минимально необходимой, чтобы заболевание никак себя не проявляло и функция легких была оптимальной.
Целью последующего лечения становится поддержание наивысшей МСП, достигнутой в больнице после курса системных кортикостероидов.
Консультация, проведенная через некоторое время после выписки, дает хорошую возможность проверить план ведения пациента, выяснить, что не так, и внести соответствующие поправки.
- Дифференциальный диагноз
Кашель и хрипы с гнойной мокротой иногда принимают за легочную инфекцию. Однако мокрота больных астмой содержит гораздо больше эозинофилов, чем полиморфных клеток и бактерий. В пожилом возрасте левожелудочковая недостаточность и сердечная астма должны наводить на мысль о предшествующей бронхиальной астме. Будьте осторожны с b-блокаторами!
Внезапная одышка может быть обусловлена пневмотораксом или легочной эмболией. Хрипы встречаются при туберкулезе легких, бронхиальной карциноме или инородном теле и могут быть четко локализованы. Следовательно, у любого пациента с астмой, развившейся во взрослом возрасте, необходимо провести рентгенологическое исследование органов грудной клетки.
- Первоочередные мероприятия
После установления диагноза основная цель врача — освободить пациента от проявлений болезни и оптимизировать функцию легких, а также установить контроль за болезнью. Для этого специально обученный медперсонал должен обучать больных и проверять правильность выполнения ими всех назначений.
Конечно, в некоторых случаях это может оказаться затруднительным, однако план предписанных действий способно усвоить абсолютное большинство больных.
Все пациенты должны:
- уметь распознать начало приступа
- знать, как применять высокие дозы b-агонистов;
- самостоятельно начать прием преднизолона внутрь;
- знать, когда звонить врачу или отправляться в больницу;
- все страдающие от приступов, должны быть обеспечены кортикостероидами.
Литература
1. Sears M. R., Taylor D. R. et al. Regular inhaled b-agonist treatment in bronchial asthma. Lancet 1990;336:1491–1396.
2. Tari Haahtela et al. Comparinson of terbutaline with budesonide in newly detected asthma. N Engl J Med 1991;325:388–392.
3. Redingon A. K., Howarth P. H. Airway remodelling in asthma. Thorax 1997;52:310–312.
4. O’Callaghan C., Barry P. Spacer devices in the treatment of asthma. BMJ 1997;314:1061–1062.
Спирометрия при хронической бронхиальной астме
Бочкообразная грудная клетка при хронической бронхиальной астме возникает из-за задержки воздуха в периферических отделах легких, что приводит к постоянному поддержанию грудной клетки в состоянии вдоха. Задержанный воздух не выдыхается и бесполезно занимает большую часть легких (остаточный объем). Это снижает объем воздуха (жизненную емкость легких), входящего в легкое.
Воздух задерживается из-за хронического воспаления, вызывающего отек слизистой периферических бронхиол. При лечении кортикостероидами отек спадает и воздух высвобождается. Это доказывается увеличением ЖЕЛ, определенной спирометрически. МСП может не изменяться (см. рис. 2.)
Обратите внимание!
Приступ астмы
- Срочно начинайте кортикостероидную терапию, если астма настолько тяжелая, что требует применения распылителей с бронходилятаторами
- Пациенты, подверженные частым приступам, должны иметь собственный запас кортикостероидов и знать, как их применять
- Каждый пациент-астматик должен иметь письменный план контроля своего состояния
Хроническая астма/ХОЗЛ
- Каждый пациент должен пройти аллергическую пробу
- Применяйте адекватную дозу кортикостероидов для предотвращения зависимости от бронходилятаторов
- Бронходилятаторы используйте только для прекращения приступа
Источник


