- Об инфекционных заболеваниях, передающихся крысами
- Об инфекционных заболеваниях, передающихся крысами
- Виноваты ли крысы в Черной смерти?
- Чума — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Распространённость чумы
- Симптомы чумы
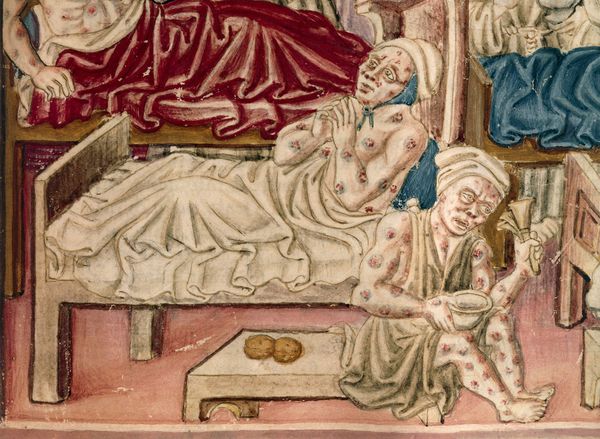
- Кожная форма чумы
- Бубонная чума
- Первично-септическая форма
- Лёгочная форма
- Чума при беременности
- Патогенез чумы
- Классификация и стадии развития чумы
- Осложнения чумы
- Диагностика чумы
- Лечение чумы
- Прогноз. Профилактика
Об инфекционных заболеваниях, передающихся крысами
Роспотребнадзор напоминает, что прекращение или временное снижение объемов борьбы с грызунами в населенных пунктах может привести к серьезным и нежелательным последствиям для человека.
Невероятная живучесть крыс, способность приспосабливаться к любым условиям и исключительная плодовитость позволили грызунам расселиться по всему миру и жить практически во всех климатических зонах.
В Российской Федерации обращаются за медицинской помощью с жалобами на укусы крыс около 20 тысяч человек ежегодно и около 100 тысяч по всему миру.
Места обитания серой крысы тесно связаны с человеком. Крысы заселяют городские постройки. На многих объектах они почти всегда находят хорошую кормовую базу и благоприятные условия для гнездования. Наиболее охотно серые крысы заселяют различные пищевые и продовольственные объекты. Излюбленные места обитания крыс – помойки, складские помещения, подвалы.
Крысы являются переносчиками целого ряда опасных инфекционных заболеваний часто смертельных для здоровья и жизни человека. Одной из наиболее страшных болезней для людей источником, которой были черные (портовые), крысы являлась чума.
Несмотря на то, что в настоящее время с чумой эффективно борются и своевременно предотвращают массовые заболевания людей этой опасной инфекцией, спорадические случаи ежегодно регистрируют по всему миру. Также крысы могут быть источниками целого ряда природно-чаговых опасных инфекций.
Лептоспироз – острое инфекционное заболевание, характеризующиеся поражением почек, печени и нервной системы, сопровождающиеся геморрагичским синдромом и желтухой. Если вовремя не начать лечение заболевания, летальный исход наступает в 15% случаях. Профилактика: введение лептоспирозной вакцины человеку (по эпидемическим показаниям).
Болезнь крысиного укуса – содоку – бактериальная зоонозная инфекция, характеризующуюся рецидивирующими приступами лихорадки, которые сопровождаются обострениями воспалительных изменений в месте укуса крысы. Заболевание распространено повсеместно в местах обитания крыс. Специфическая профилактика не разработана.
Хейверхиллская лихорадка (болезнь укуса крыс Б — стрептобациллез) – инфекционное заболевание, вызываемое бактериями Streptobacillus moniliformis. Специфическая профилактика не разработана.
Лихорадка Ку (коксиеллез) – острое риккетсиозное заболевание, характеризующееся общей интоксикацией, лихорадкой и частым поражением легких. Относятся к зоонозам. Заражение возможно трансмиссивным, контактным, алиментарным и воздушно- полевым путем. Проводятся вакцинация по эпидемическим показаниям.
Бешенство – острое, вирусное инфекционное заболевание, общее для человека и животных. Всегда заканчивается смертью. Вакцинация не позднее 14 дня от момента укуса.
Столбняк – одна из самых тяжелых инфекционных болезней, вызываемое токсином микроорганизма Clostridium tetani (клостридии столбняка), вызывающим мышечное напряжение и судороги. В России согласно национальному календарю профилактических прививок всем детям вводят анатоксин столбнячный, который находится в составе комбинированных вакцин.
Иерсиниоз (кишечный) – острое инфекционное заболевание, характеризующееся преимущественно поражением желудочно-кишечного тракта с тенденцией к генерализованному поражению различных органов и систем.
Псевдотуберкулёз – острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, поражением тонкого кишечника, печени, не редко кожными высыпаниями.
Геморрагическая лихорадка с почечным синдромом – природно-очаговая инфекция. Возбудитель вирусной природы — хантавирус Основной путь передачи воздушно-пылевой. Передача может происходить алиментарным и контактным путями. Три формы течения инфекции — легкая, средней тяжести и тяжелая. Смертность в Европейской части России составляет 10%, на Дальнем востоке – 2%. Острое высокозаразное лихорадочное заболевание, которое характеризуется системным поражением мелких сосудов, нарушением гемодинамики и тяжелым поражением почек и печени.
Лейшманиоз – общее название инфекций, вызываемых внутриклеточно паразитирующими, жгутиковыми простейшими, рода Leishmania.
Туляремия – острое зоонозное природноочаговое заболевание, с многообразными механизмами передачи возбудителя, характеризующееся лихорадкой, интоксикацией, поражением лимфатических узлов.
Крысиный сыпной тиф – инфекционное заболевание с характерным циклическим течением, лихорадкой, умеренно выраженной интоксикацией и распространенной сыпью.
Профилактика заболеваний, передающихся крысами:
В первую очередь профилактика состоит из дератизационных мероприятий – уничтожения крыс.
Для этого необходимо сразу же обратиться в специализированные органы для проведения дератизационных мероприятий.
Что делать, если вас укусила крыса:
Если вовремя принять меры – в большинстве случаев можно избежать развития негативных последствий.
Сразу после укуса:
1. Остановите кровотечение.
2. Промойте рану под проточной водой, можно с мылом.
3. Обработайте рану антисептическим раствором.
После оказания первой помощи обязательно обратитесь за медицинской помощью.
При необходимости врач сделает прививку против столбняка и бешенства.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |

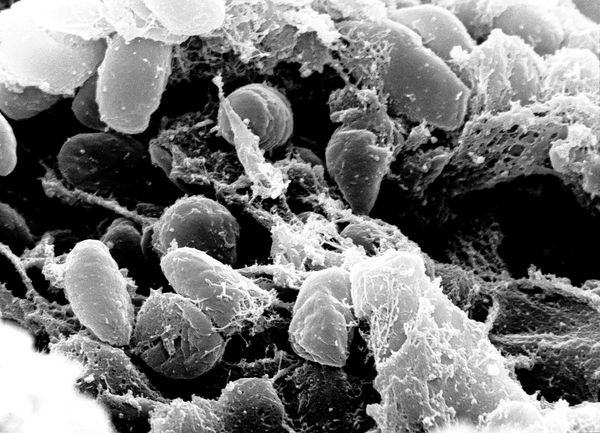
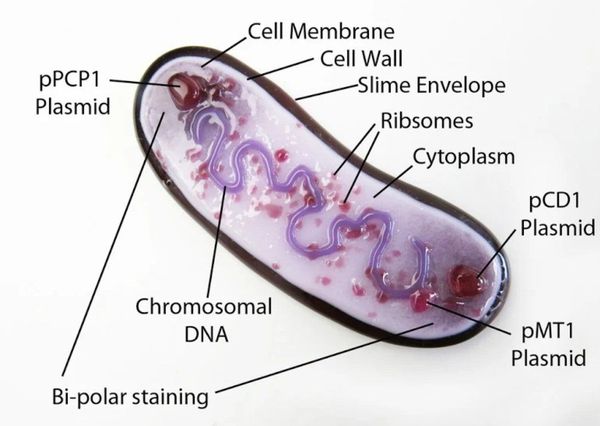
| (c) Межрегиональное управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Крым и городу федерального значения Севастополю, 2006-2021 г. Адрес: Республика Крым, г.Симферополь, ул.Набережная, 67 Источник Об инфекционных заболеваниях, передающихся крысамиРоспотребнадзор напоминает, что прекращение или временное снижение объемов борьбы с грызунами в населенных пунктах может привести к серьезным и нежелательным последствиям для человека. Невероятная живучесть крыс, способность приспосабливаться к любым условиям и исключительная плодовитость позволили грызунам расселиться по всему миру и жить практически во всех климатических зонах. В Российской Федерации обращаются за медицинской помощью с жалобами на укусы крыс около 20 тысяч человек ежегодно и около 100 тысяч по всему миру. Места обитания серой крысы тесно связаны с человеком. Крысы заселяют городские постройки. На многих объектах они почти всегда находят хорошую кормовую базу и благоприятные условия для гнездования. Наиболее охотно серые крысы заселяют различные пищевые и продовольственные объекты. Излюбленные места обитания крыс – помойки, складские помещения, подвалы. Крысы являются переносчиками целого ряда опасных инфекционных заболеваний часто смертельных для здоровья и жизни человека. Одной из наиболее страшных болезней для людей источником, которой были черные (портовые), крысы являлась чума. Несмотря на то, что в настоящее время с чумой эффективно борются и своевременно предотвращают массовые заболевания людей этой опасной инфекцией, спорадические случаи ежегодно регистрируют по всему миру. Также крысы могут быть источниками целого ряда природно-чаговых опасных инфекций. · Лептоспироз – острое инфекционное заболевание, характеризующиеся поражением почек, печени и нервной системы, сопровождающиеся геморрагичским синдромом и желтухой. Если вовремя не начать лечение заболевания, летальный исход наступает в 15% случаях. Профилактика: введение лептоспирозной вакцины человеку (по эпидемическим показаниям). · Болезнь крысиного укуса – содоку – бактериальная зоонозная инфекция, характеризующуюся рецидивирующими приступами лихорадки, которые сопровождаются обострениями воспалительных изменений в месте укуса крысы. Заболевание распространено повсеместно в местах обитания крыс. Специфическая профилактика не разработана. · Хейверхиллская лихорадка (болезнь укуса крыс Б — стрептобациллез) – инфекционное заболевание, вызываемое бактериями Streptobacillus moniliformis. Специфическая профилактика не разработана. · Лихорадка Ку (коксиеллез) – острое риккетсиозное заболевание, характеризующееся общей интоксикацией, лихорадкой и частым поражением легких. Относятся к зоонозам. Заражение возможно трансмиссивным, контактным, алиментарным и воздушно- полевым путем. Проводятся вакцинация по эпидемическим показаниям. · Бешенство – острое, вирусное инфекционное заболевание, общее для человека и животных. Всегда заканчивается смертью. Вакцинация не позднее 14 дня от момента укуса. · Столбняк – одна из самых тяжелых инфекционных болезней, вызываемое токсином микроорганизма Clostridium tetani (клостридии столбняка), вызывающим мышечное напряжение и судороги. В России согласно национальному календарю профилактических прививок всем детям вводят анатоксин столбнячный, который находится в составе комбинированных вакцин. · Иерсиниоз (кишечный) – острое инфекционное заболевание, характеризующееся преимущественно поражением желудочно-кишечного тракта с тенденцией к генерализованному поражению различных органов и систем. · Псевдотуберкулёз – острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, поражением тонкого кишечника, печени, не редко кожными высыпаниями. · Геморрагическая лихорадка с почечным синдромом – природно-очаговая инфекция. Возбудитель вирусной природы — хантавирус Основной путь передачи воздушно-пылевой. Передача может происходить алиментарным и контактным путями. Три формы течения инфекции — легкая, средней тяжести и тяжелая. Смертность в Европейской части России составляет 10%, на Дальнем востоке – 2%. Острое высокозаразное лихорадочное заболевание, которое характеризуется системным поражением мелких сосудов, нарушением гемодинамики и тяжелым поражением почек и печени. · Лейшманиоз – общее название инфекций, вызываемых внутриклеточно паразитирующими, жгутиковыми простейшими, рода Leishmania. · Туляремия – острое зоонозное природноочаговое заболевание, с многообразными механизмами передачи возбудителя, характеризующееся лихорадкой, интоксикацией, поражением лимфатических узлов. · Крысиный сыпной тиф – инфекционное заболевание с характерным циклическим течением, лихорадкой, умеренно выраженной интоксикацией и распространенной сыпью. ü В первую очередь профилактика состоит из дератизационных мероприятий – уничтожения крыс. ü Для этого необходимо сразу же обратиться в специализированные органы для проведения дератизационных мероприятий. Что делать, если вас укусила крыса Если вовремя принять меры – в большинстве случаев можно избежать развития негативных последствий. 1. Остановите кровотечение. 2. Промойте рану под проточной водой, можно с мылом. 3. Обработайте рану антисептическим раствором. После оказания первой помощи обязательно обратитесь за медицинской помощью. При необходимости врач сделает прививку против столбняка и бешенства. Будьте внимательны и осторожны при посещении излюбленных мест обитания грызунов. Не употребляйте в пищу продукты, поврежденные грызунами. При первых же симптомах незамедлительно обратитесь к врачу! Источник Виноваты ли крысы в Черной смерти?Чума XIV века распространялась по Европе без помощи грызунов. Черной смертью называют пандемию чумы, которая в середине XIV века прошла по Азии и Европе, захватив север Африки. В европейских странах население из-за Черной смерти сократилось на треть; после этого чума возвращалась в Европу еще дважды, в XVI–XVII вв. и в XVIII–первой половине XIX века. Бактерия, которая ее вызывает – чумная палочка Yersinia pestis – живет среди грызунов, переходя от одного грызуна к другому с помощью блох, и считается, что именно крысы Черную смерть и начали: блохи, жившие на крысах, переходили с погибших животных на людей и заражали их. Именно так распространяется чума в наше время – там, где ее еще не искоренили полностью. Но если она распространяется так сейчас, не обязательно означает, что она распространялась так в XIV веке. Во время более поздних вспышек чумы, действительно, происходила массовая гибель крыс, но ничего не известно о том, чтобы они во множестве умирали при Черной смерти, и нет ни археологических, ни исторических свидетельств о каких-то крупных популяциях крыс, которые бы обитали тогда на территории Европы. Кроме того, эпидемия XIV века распространялась намного быстрее и убивала намного больше людей, чем можно было бы ожидать, если бы ее распространяли блохи с погибших крыс. В результате появилась иная версия, согласно которой все дело было в кровососущих паразитах, то есть в блохах и вшах, но в паразитах человеческих, которые распространялись между людьми без помощи грызунов. Исследователи из Университета Осло построили несколько математических моделей, описывающих разные варианты распространения чумы в Европе в разное время. Одна модель была с людьми, крысами и кровососущими паразитами; вторая – с теми же, но без крыс; в третьей предполагалось, что чума путешествовала от человека к человеку воздушно-капельным путем (обычно таким образом распространяется легочная форма болезни). Сравнив модели с реальным положением дел в девяти регионах во время чумных эпидемий, авторы работы увидели, что в семи случаях из девяти болезнь распространялась так, как если бы крысы были ни при чем. То есть чума во время Черной смерти, по-видимому, переходила от человека к человеку только с помощью человеческих же вшей и блох. Полностью результаты исследований опубликованы в журнале PNAS. В то же время, как пишет портал MedicalXpress, изначально чума должна была откуда-то начаться, ее кто-то должен был принести к людям, и этими «кто-то» были все-таки крысы. Однако, повторим, в дальнейшем распространении болезни грызуны не участвовали – люди и их паразиты справились сами. Источник Чума — симптомы и лечениеЧто такое чума? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет. Определение болезни. Причины заболеванияЧума («чёрный мор», «чёрная смерть») — острое заболевание, передающееся от животных человеку, вызываемое бактерией Yersinia pestis. Относится к группе особо опасных карантинных инфекций. Клинически характеризуется синдромом общей инфекционной интоксикации, лихорадкой, поражением лимфоузлов, ретикулоэндотелиальной системы (тканей, богатых макрофагами, например, микроглии), лёгких и других тканей человека. Передаётся различными путями, из которых наиболее опасен воздушно-капельный. При отсутствии адекватного лечения чума может привести к смерти. Описаны случаи применения в качестве биологического оружия: в летописях XIV, XVIII века и японцами в 1939 и 1942 гг. ЭтиологияВозбудитель чумы — чумная палочка (Yersinia pestis), открытая в июне 1894 года в Гонконге французом Александром Йерсеном и японцем Китасато Сибасабуро. Выявлено, что чумной микроб возник в результате мутации бактерии псевдотуберкулёза (Y. Pseudotuberculosis) не более 20 000 лет назад. Впервые чумные эпидемии описаны в летописях древнего мира, упоминаются в Библии. Вид: Yersinia pestis (чумная палочка) Y. pestis — неподвижная грамотрицательная палочка размером 0,3-0,6 × 1-2 мкм, округлой, нитевидной или удлиненной формы. Покрыта капсулой из слизистого вещества, окрашивается биполярно: интенсивно на концах и бледнее в центре. Не имеет жгутиков и не образует спор. Факультативный внутриклеточный анаэроб — способна развиваться как в клетках, так и за их пределами. Факторы патогенности (вещества, определяющие способность бактерии вызывать инфекционный процесс):
Y. pestis вырабатывает ферменты, помогающие заселять организм: гиалуронидазу, коагулазу, гемолизин, фибринолизин, пестицин. Обладает способностью расщеплять углеводы. Существует несколько подвидов возбудителя чумы, различных по способности заражать организм. Бактерии растут на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста при температуре 28-30°С, рН среды 7,0-7,2 с видимым результатом через 12-14 ч. Содержит более 30 антигенов, V- и W-антигены подавляют иммунные реакции, в частности фагоцитоз. Капсула защищает микроорганизм от растворения полиморфно-ядерными лейкоцитами, контролирующими различные стадии воспаления. Чумная палочка сохраняется в выделениях больных людей и объектах внешней среды:
Выдерживает низкие температуры: при 0°С сохраняется 6 месяцев, в замороженных трупах — год и более. Не переносит:
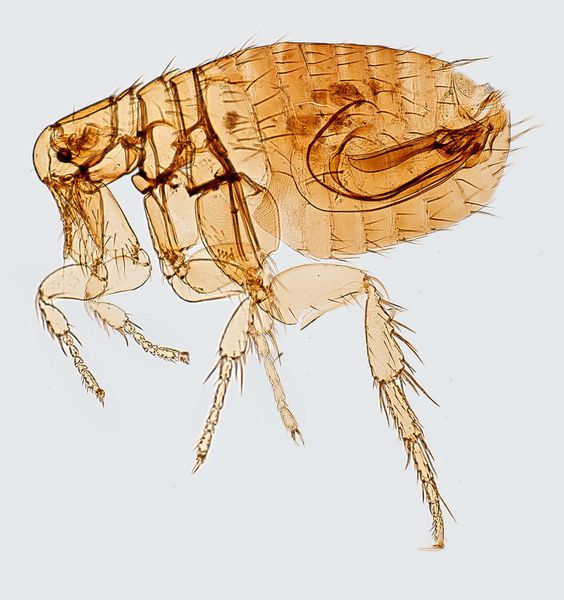
Чумная палочка сохраняет высокую чувствительность к антибиотикам (тетрациклиновая, аминогликозидная, фторхинолоновая группы) [1] [5] [7] [10] . ЭпидемиологияРезервуар и основной источник инфекции — грызуны. Реже болеют зайцы, кролики, лисы, верблюды. Ранее эпидемии чумы вызывали миграции крыс, заражающихся в природных очагах. Переносчики чумы — крысиные блохи (Xenopsylla cheopis). Распространённость чумыВ XIV веке от чумы погибло более 50 миллионов человек. В 2010−2015 годах чумой заболели 3248 человек, из них 584 погибли. Чаще всего заболевание встречается в Перу, Демократической Республике Конго и на Мадагаскаре [11] . В XXI веке эпидемии чумы не возникают, выявляют лишь единичные случаи:
Основные природные очаги в РФ:
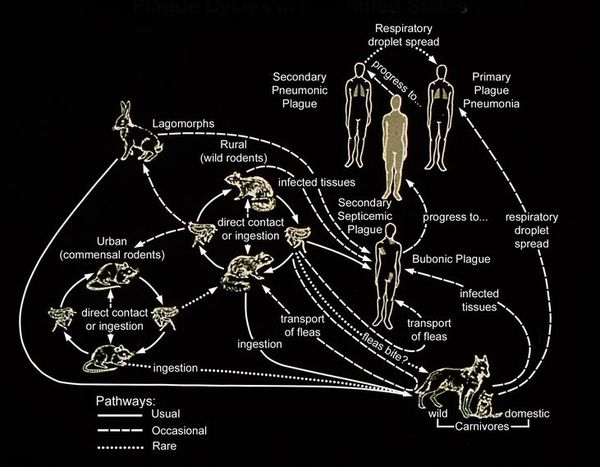
Механизмы передачи:
Человеческая форма чумы редко поражает животных. Заболевание, как правило, проходит в лёгкой форме. Подозрение возникает при появлении у животного кашля с кровью и скорой гибели. Симптомы чумыИнкубационный период при заражении от укуса блохи и контакта с инфицированным материалом — от 3 до 6 дней. При аэрогенном заражении лёгочной формой — 1-2 дня. У привитых растягивается до 12 дней. Прививка действует около года, обеспечивая относительную защиту. Затем, в течение непродолжительного времени, болезнь развивается в более лёгкой форме, по окончанию периода — как у непривитых. Чума часто протекает в среднетяжёлой и тяжёлой форме. Болезнь начинается остро, внезапно. Симптомы заболевания:
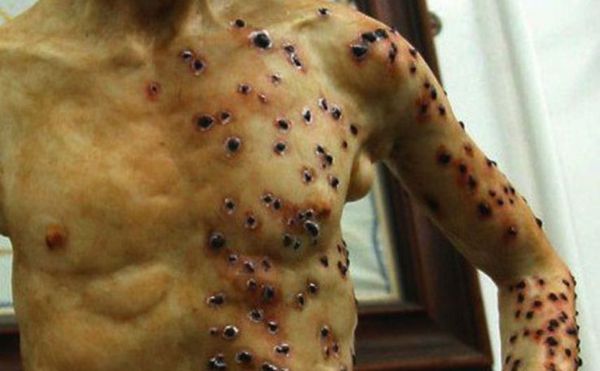
С развитием болезни возбуждение сменяется апатией, адинамией, появляется сыпь на коже, выраженная тахикардия, нарушение ритма сердца, прогрессирующее падение артериального давления. Развивается учащённое поверхностное дыхание (тахипноэ), снижается количество отделяемой мочи вплоть до анурии. Выделяют четыре клинические формы чумы: кожную, бубонную, первично-септическую, лёгочную. Кожная форма чумыНа коже последовательно формируются: пятно, папула, пузырёк, гнойный пузырёк (пустула) с конечным превращением в язву. Пустула болезненна, наполнена гнойно-кровавым содержимым, окружена зоной воспаления и находится посреди плотного багрово-красного основания. При разрыве возникает язва с дном тёмного цвета. После выздоровления в этой области формируется рубец. При своевременной антибиотикотерапии смертность не превышает 1 %. Бубонная чумаДля бубонной формы чумы характерно появление и развитие бубона — болезненного лимфоузла (или группы лимфоузлов), расположенного в любой зоне (чаще в паху). Бубон плотный на ощупь с нечёткими неровными контурами, спаян с подкожной жировой клетчаткой и ограничивает движение конечностей. Кожа в этой области сухая, горячая на ощупь, с течением болезни приобретает багрово-синюшный оттенок. При развитии заболевания бубоны размягчаются, нагнаиваются, появляются гнойные свищи. Возможно распространение инфекции и возникновение вторичных бубонов в других областях. Вокруг поражённых лимфоузлов развиваются вторичные пузырьки с кровянистой жидкостью (фликтены чумы). При своевременном лечении смертность не более 5 %. При отсутствии терапии летальность — 90 %. Первично-септическая формаОбладает общими признаками чумного процесса с тяжёлым и быстрым развитием симптомов. Стремительно прогрессирует интоксикация, возникает и повторяется кровавая рвота (“кофейной гущей”), лицо приобретает цианотичный (синюшный) оттенок, помрачается сознание. Дыхание частое, малоэффективное, пульс нитевидный частый, артериальное давление резко снижено. Увеличивается печень и селезёнка, прекращается мочеотделение. Развивается ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) и инфекционно-токсический шок. Без лечения через 2-4 суток от начала болезни в 99 % наступает смерть. При своевременном лечении в большинстве случаев пациент выздоравливает. Лёгочная формаПри лёгочной форме заболевания (особенно при первично-лёгочной) развитие болезни происходит в кратчайшие сроки: возникает острейшая интоксикация, нарастает болезненный кашель с кровянистой мокротой, одышка, хрипы в лёгких (чумная пневмония). Стремительно развивается инфекционно-токсическая энцефалопатия, больные теряют сознание (сопор, кома), возникает острая почечная недостаточность, ДВС-синдром. Смерть наступает через 1-3 суток от начала болезни. При своевременном лечении выздоравливает 50-60 % больных. При запоздалом – смертность достигает 98 %, без лечения — 100 %. Кишечную форму чумы не выделяют, но септическая форма может протекать с болью в животе, диареей и рвотой. Лёгочная форма также может сопровождаться рвотой и тошнотой [10] . Чума при беременностиВо время беременности чума протекает особенно тяжело. Высок риск выкидыша или преждевременных родов [1] [3] [5] [6] . Патогенез чумыИммунная система человека практически неспособна противостоять натиску чумной палочки. Это связано со стремительным размножением возбудителя, выработкой им факторов улучшения проникновения и антифагинов, подавляющих фагоцитоз (поглощение бактерий клетками имунной системы) на начальных этапах, и слабым антителообразованием. Входные ворота при кожно-бубонной форме — кожные покровы в месте укуса или втирания фекалий блох в повреждённую кожу, конъюнктивы, слизистые оболочки ротоглотки. При лёгочной форме чумы – слизистые оболочки респираторного тракта. Этапы развития заболевания:
При попадании возбудителя в ткань лёгких (20 % случаев) возникает вторично-лёгочная форма заболевания. Стремительно развивается гангренозно-геморрагическая пневмония, увеличиваются и воспаляются трахеобронхиальные лимфоузлы, в плевральной полости скапливается жидкость (плевральный выпот). При воздушно-капельном заражении (первично-лёгочная чума) развивается серозно-геморрагическое воспаление лёгочной ткани, некротические изменения, заполнение воздушных пространств геморрагическим экссудатом с большим количеством возбудителя [4] [5] [7] [8] . Классификация и стадии развития чумыКлассификация и стадии развития 1. По Международной классификации болезней 10-го пересмотра (МКБ -10):
2. По клинической форме:
3. По степени тяжести:
При отсутствии лечения болезнь часто протекает в тяжёлой форме и заканчивается смертью. Осложнения чумы
Диагностика чумыВсе действия с потенциально инфицированными материалами при подозрении на чуму проводятся в специализированной лаборатории особо опасных инфекций, работающей с патогенами I класса биологической опасности (в западных странах IV класса). Лабораторная диагностика:
Дифференциальная диагностика: 1. Бубонная чума:
2. Лёгочная чума (в т.ч. септическое течение):
3. Кожная форма чумы:
Лечение чумыНезависимо от формы необходима строгая изоляция в инфекционном отделении больницы или ОРИТ (отделение реанимации и интенсивной терапии) боксового типа. Режим — палатный, постельный или полупостельный. Диета — №2 или №7 по Певзнеру с ограничением поступления ионов Na и контролем уровня потребляемой жидкости. Антибиотикотерапию необходимо начать сразу, не дожидаясь лабораторного подтверждения диагноза. Даже при лёгочной форме чумы в первые 12-15 часов болезни есть шансы на выздоровление. Назначаются препараты:
Длительность введения антибиотиков — не менее 10 дней или до 2 дней после исчезновения лихорадки. Параллельно проводится комплекс десенсибилизирующих (противоаллергических) и сорбционных мероприятий (применение сорбентов). Для улучшения состояния ЖКТ принимают пищеварительные ферменты и пробиотики. Критерии выздоровления при чуме:
Выздоравливающих выписывают не ранее чем через 4 недели от момента излечения от бубонной формы чумы и через 6 недель после лёгочной чумы. Обязательно получение трёхкратных отрицательных результатов бактериологического исследования. Посещение образовательных учреждений разрешено при полном клинико-бактериологическом выздоровлении. После выздоровления в течение 3 месяцев пациенты проходят диспансерное наблюдение, включающее осмотр инфекциониста, терапевта, педиатра [4] [5] [7] . Прогноз. ПрофилактикаЕсли начать лечение лёгкой и среднетяжёлой формы чумы своевременно, то прогноз будет благоприятен. При развитии тяжёлой формы, особенно лёгочной чумы, прогноз выживаемости сомнительный, часто наступает летальный исход. Меры профилактики:
Мероприятия неспецифической профилактики населения — защита домов и околодомовых территорий от грызунов (не складировать отходы, мусор, заделывать щели), работать с дикими грызунами только при крайней необходимости (убирать трупы, снимать шкуру и т.п. в резиновых перчатках). При увеличении численности грызунов и распространении блох использовать репелленты для одежды и кожи, не допускать контакта домашних животных с дикими, не позволять собакам и кошкам спать на кровати, особенно в эндемичных по чуме регионах [1] [5] [6] [8] . Источник |