- Пресс-центр
- Дыхательная недостаточность в послеоперационном периоде
- Эндотрахеальный наркоз
- Виды анестезии
- Что такое эндотрахеальный наркоз?
- Как проводится эндотрахеальный наркоз?
- Преимущества эндотрахеального наркоза
- Эндотрахеальный наркоз — показания
- После эндотрахеального наркоза
- Осложнения эндотрахеального наркоза
- Эндотрахеальный наркоз — противопоказания
- Что родителям нужно знать о наркозе?
- Что это такое
- В чем опасность
- Как подготовиться
- Что делать после наркоза
Пресс-центр
Дыхательная недостаточность в послеоперационном периоде
Операции в условиях эндотрахеальной анестезии часто сопровождаются нарушениями функции легких. Выраженность этих нарушений может быть ми-нимальной, без явных клинических проявлений или значительной, с осложнен-ным течением послеоперационного периода. Наиболее частым осложнением являются ателектаз и дистелектаз легких, которые могут привести к развитию послеоперационной пневмонии. Ателектаз — образование участка безвоздушной легочной ткани вследствие нарушения про-цессов, поддерживающих воздушность и объем респиронов в этой зоне. Сохра-нение частичной пневматизации патологически измененной зоны легких при по-явлении признаков нарушения оксигенации крови и усиления венозного приме-шивания в легких носит название дистелектаза, рентгенологически описывает-ся как симптом гиповентиляции. Наиболее тяжелым осложнением является острое легочное повреждение (ОЛП) и респираторный дистресс-синдром (РДС).
Операции с лапаротомией – операции на брюшном отделе аорты, операции с торако- и стернотомией – кардиохирургические операции с искусственным кровообращением и без искусственного кровообращения – неизбежно нарушают функцию легких в течение 4-6 дней после операции. После операции уменьшает-ся функциональная жизненная емкость и форсированная жизненная емкость лег-ких, что приводит к ателектазированию и накоплению бронхиального секрета.Функциональная остаточная емкость легких снижается в положении на спине и продолжает уменьшаться сразу после вводного наркоза. У больных с сопутствующими заболеваниями легких частота и тяжесть послеоперационных нарушений увеличивается. Пожилой возраст, ожирение, курение увеличивают этот риск. Вероятность послеоперационных легочных осложнений возрастает после операций продолжительностью свыше 4 часов.
Нарушения функции легких, сопровождающиеся дыхательной недостаточностью осложняют течение послеоперационного периода, что может приводить к удлинению времени пребывания больного в отделении реанимации, требует увеличения затрат на лечение дыхательной недостаточности, возникших инфекционных осложнений – пневмонии, обострения хронических неспецифических заболеваний лёгких (ХНЗЛ). Поэтому очень важно на всех этапах периоперационного периода проводить необходимые профилактические и лечебные мероприятия.
В предоперационном периоде важно выявить у больного сопутствующие легочные заболевания, оценить тяжесть функциональных расстройств, установить факторы риска и характер возможного влияния анестезии и операции на функции легких. Помимо клинического обследования необходимо проведение инструментальных исследований: рентгенография органов грудной клетки позволяет под-твердить наличие легочной патологии или обнаружить заболевание, не выявленное при клиническом обследовании. Это может быть ателектаз легкого, пневмосклероз, булла, пневмоторакс, гидроторакс, опухоль или сердечная недостаточность. Любое из этих состояний увеличивает риск анестезии и операции.
Исследование функции внешнего дыхания (далее ФВД) имеет решающее значение для определения степени тяжести заболевания, определения характера легочных расстройств.
Все больные перед плановыми операциями на брюшной аорте, кардиохирургическими операциями консультируются врачом физиотерапевтом, осваивают упражнения послеоперационной дыхательной гимнастики, лечебной физкультуры, при необходимости проходят физиотерапевтическое лечение. У пациентов с хроническим бронхитом с явлениями обострения инфекции в предоперационном периоде проводится антибиотикотерапия, для улучшения элиминации мокроты используется физиотерапия на фоне отказа от курения как минимум 2-3 недель перед плановой операцией.
После вводного наркоза, интубации, начала искусственной вентиляции легких (далее ИВЛ) оценивается состояние легких больного клинически, по показателям биомеханики дыхания на мониторе наркозно-дыхательного аппарата (Fabius фирмы Drager): давление в дыхательных путях (Р aw), пиковое давление (Реак), среднее давление (Р mean), РЕЕР, дыхательный объем (Vt), выдыхаемый минутный объем (MV),проводится постоянный мониторинг пульсоксиметрии (SPO 2), капнометрия (рСО2 в выдыхаемом воздухе), проводится анализ газов артериальной и венозной крови, кислотно-щелочного состояния (КЩС) с определением респираторного индекса (РаО2/FiO2). В ходе операции проводится контроль количества и качества секрета в трахеобронхиальных путях и при необходимости санация верхних дыхательных путей, мероприятия по профилактике ателектазирования легких – включение РЕЕР, периодическое раздувание легких повышенным дыхательным объемом.
В послеоперационном периоде проводится искусственная вентиляция лег-ких аппаратами Savina фирмы Drager, Raphael фирмы Hamilton Medical AG. При этом учитываются выявленные во время операции нарушения функции легких, проводится клиническая, инструментальная, лабораторная оценка состояния дыхательной системы. После операций на грудной полости – всегда, при остальных операциях – при необходимости, проводится рентгенография грудной клетки; продолжается мониторинг SpO2, рСО2. При ИВЛ учитываются показатели биомеханики дыхания: пиковое давление, давление инспираторного плато, среднее давление; оценивается сопротивление инспираторному потоку – R (resistance) смН2О/л/с и растяжимость С (compliance) мл/см.вод.ст., проводится анализ газов крови с определением респираторного индекса.
Всем больным после полостных, длительных операций в условиях эндо-трахеальной анестезии проводится респираторная терапия: дыхательная гимнастика, методика дыхания с положительным давлением в конце выдоха (выдох через трубочку во флакон с водой, надувание мяча), массаж грудной клетки.
При выявлении признаков дыхательной недостаточности исключаются возможные причины ее развития – пневмоторакс, эндобронхиальная интубация, наличие нерасправленных во время торакотомических операций участков лег-ких. При отсутствии указанных состояний предполагается наличие у больного синдрома ОПЛ – при снижении респираторного индекса (РаО2/FiO2) менее 300 мм.рт.ст., а при его снижении менее 200 мм.рт.ст. – острый респираторный дистресс-синдром (ОРДС).
Заведующий отделением анестезиологии и реанимации В.А. Доброхотов.
Источник
Эндотрахеальный наркоз
Эндотрахеальный наркоз помогает перенести без переживаний, боли и психологического стресса даже очень сложную операцию. Самый безопасный вариант общей анестезии широко используют при лапароскопических операциях и в торакальной хирургии, в кардио- и нейрохирургии. Применяется он и в пластической хирургии во время эстетических и реконструктивных операций.
Виды анестезии
* Цена на эндотрахеальный наркоз включена в стоимость операции
Немного общей информации о методах анестезии. Анестезия может быть местной или общей. Местная анестезия используется в малых хирургических вмешательствах. Например, при удалении папиллом, жировиков и родинок, или при армировании лица. При местной анестезии пациент находится в сознании, но зона операции полностью теряет чувствительность.
Общая анестезия необходима при длительных и сложных операциях. При общей анестезии пациент погружается в состояние медикаментозного сна, а жизненные функции — дыхание, сердечная деятельность — контролирует врач анестезиолог. Наркоз — это всегда общая анестезия. Термины «местный наркоз» или «общий наркоз» лишены смысла, хотя иногда их можно встретить в публикациях и в обиходной речи.
Что такое эндотрахеальный наркоз?
Выделяют два вида общей анестезии — внутривенный и ингаляционный наркоз. В первом случае лекарственные препараты, которые погружают человека в сон, анестезиолог вводит внутривенно. При ингаляционном наркозе препараты поступают в организм с вдыхаемым воздухом в газообразной форме.
Ингаляционный наркоз может быть проведен с применением масочной или интубационной техники. Масочная техника предполагает подачу кислорода и препаратов для наркоза через специальную маску и не требует введения в трахею дыхательной трубки. При интубационной технике в трахею вводится трубка, через которую подается кислород и вещества для наркоз, а также отводится углекислый газ.
Эндотрахеальный наркоз — это техника ингаляционного наркоза, вариант общей анестезии, при котором во время операции подача лекарственных препаратов и внешнее дыхание осуществляется через специальную трубку, введенную в верхние дыхательные пути, то есть в трахею.
Комбинированный эндотрахеальный наркоз — отдельный метод общей анестезии, при котором препараты для наркоза вводятся как внутривенное, так и через дыхательные пути. Другими словами, это комбинация внутривенного и ингаляционного наркоза.
Как проводится эндотрахеальный наркоз?
Подготовка к операции состоит из нескольких этапов. Подготовительный этап — премедикация. До операции пациенту дают успокаивающие средства — транквилизаторы, лекарства с анксиолитическим эффектом. Прием снотворного вечером накануне операции тоже является частью подготовительного этапа. Благодаря премедикации человек подходит к хирургическому вмешательству в спокойной и уравновешенном состоянии.
Непосредственно перед операцией проводится вводный наркоз — внутривенное введение седативных препаратов, которое обеспечивает плавное засыпание до начала интубации. Следующий этап — мышечная релаксация. Когда пациент засыпает, ему вводят небольшую дозу миорелаксантов — препаратов, способствующих расслаблению мышц. Благодаря миорелаксантам снижается тонус мышц гортани и создаются оптимальные условия для введения интубационной трубки.
Четвертый этап — непосредственно введение интубационной трубки и ее подключение к аппарату искусственной вентиляции легких. На данном этапе пациент уже спит и видит сны, и его ничего не беспокоит.
Преимущества эндотрахеального наркоза
Максимальная безопасность и полный контроль над глубиной медикаментозного сна — главные преимущества эндотрахеального наркоза. Риск «проснуться во время операции» исключен, равно как исключена и малейшая вероятность нарушения работы дыхательной и сердечно-сосудистой системы. Другими словами, это самый безопасный и надежный вид общей анестезии, во время которого у врача анестезиолога все под контролем!
Преимущества эндотрахеального наркоза объясняются тем, что благодаря интубации осуществляется непрерывный мониторинг дыхательной функции. Врач анестезиолог постоянно следит за адекватной вентиляцией легких, точно дозирует количество поступающего в легкие кислорода, тщательно контролирует содержание углекислого газа в выдыхаемом воздухе.
С точки зрения безопасности важен еще один момент — исключается риск западения языка, который присутствует при внутривенной и масочной технике наркоза. Кроме того, интубационная трубка полностью изолирует дыхательные пути от пищевода, что исключает вероятность попадания в легочную систему слюны и содержимого желудка.
Другие особенности и преимущества эндотрахеального наркоза — это возможность активного использования миорелаксантов, возможность проведения длительных операций с искусственной вентиляцией легких, минимизация риска послеоперационных осложнений со стороны дыхательной и сердечно-сосудистой системы.
Эндотрахеальный наркоз — показания
В пластической хирургии эндотрахеальный наркоз применяется при многих операциях. В качестве примеров можно привести ринопластику, увеличивающую маммопластику, абдоминопластику, мастопексию, круговую подтяжку лица и SMAS-платизмопластику. Липосакция также может проводиться с применением интубационной техники, хотя при малом объеме коррекции может быть выбрана местная анестезия.
Эндотрахеальный наркоз показан при всех продолжительных операциях, сопровождающихся нарушением целостности глубоких тканей, не только кожи. Так можно сформулировать общее правило. Малые оперативные вмешательства чаще проводятся под местной анестезией. Примеры — отопластика при лопоухости, булхорн (разновидность пластики губ) или удаление липомы.
После эндотрахеального наркоза
Завершающий этап общей анестезии — вывод пациента из состояния медикаментозного сна. После эндотрахеального наркоза наблюдается некоторая спутанность сознания, которая объясняется остаточным действием седативных препаратов на ЦНС. С этим связаны возможные головные боли, умеренное головокружение и тошнота. Впрочем, особенности современных препаратов для наркоза таковы, что пока пациента может беспокоить их остаточный эффект, он находится в состоянии, которое напоминает эйфорию. А когда проходит эйфория, исчезают и «отголоски» наркоза.
Специфическое явление после эндотрахеального наркоза — незначительная боль в горле, першение, возможно, кашель. Объясняются эти последствия тем, что интубационная трубка раздражает слизистую оболочку гортани и трахеи. Как правило, неприятные ощущения проходят в течение суток.
Осложнения эндотрахеального наркоза
Любое оперативное вмешательство сопряжено с риском послеоперационных осложнений. Цель применения эндотрахеального наркоза — свести этот риск к минимуму. Благодаря интубационной технике введения лекарственных препаратов уменьшается риск аспирации в легкие желудочного содержимого, минимизируется риск инфицирования дыхательных путей, риск дыхательной или сердечно-сосудистой недостаточности.
Осложнения эндотрахеального наркоза, то есть осложнения, вызванные введением интубационной трубки, встречаются крайне редко. К таковым относятся травмы языка или гортани, которые бывают при интубации «на ходу» перед ургентными (неотложными) операциями. При плановых хирургических вмешательствах, к коим относятся все пластические операции, осложнений эндотрахеального наркоза не бывает.
Эндотрахеальный наркоз — противопоказания
Эндотрахеальный наркоз получил очень широкое применение во всех отраслях хирургии во многом благодаря тому, что у него практически нет противопоказаний. Интубационная техника позволяет полностью контролировать жизненно важные функции, с ее помощью проводятся даже 16-часовые операции на сердце.
В контексте пластической хирургии эндотрахеальный наркоз противопоказаний не имеет. Почему? Потому что интубацию нельзя использовать только при определенных состояниях, при которых противопоказана любая операция, не связанная с устранением непосредственной угрозы для жизни. Например, эндотрахеальный наркоз противопоказан при инфаркте миокарда или пневмонии, но при никому и в голову не придет делать пластическую операцию.
Чтобы узнать больше об анестезиологических методиках, используемых при той или иной пластической операции, запишитесь на бесплатную консультацию хирурга клиники Soho Clinic.
Источник
Что родителям нужно знать о наркозе?
В СМИ иногда рассказывают о том, как ребенок пострадал во время наркоза. После этого родителям страшно приводить ребенка в клинику для операции или другой манипуляции, при которой нужна анестезия. Но на самом деле плановая операция под наркозом безопаснее полета на самолете. Рассказываем чем опасен наркоз на самом деле и как можно снизить риски.
Что это такое
Наркоз или общая анестезия — это искусственный сон. Он отличается от обычного тем, что из-за препаратов мозг не реагирует на болевые сигналы и другие раздражители. Это способ защитить ребенка не только от операционного, но и от психологического стресса. Поэтому часто маленьким детям даже небольшие вмешательства проводят под наркозом.
Главная задача анестезиологического пособия во время операции обеспечить отсутствие боли, сознания и двигательную активность. Для этого анестезиолог вводит препараты:
- анестетики или седативные угнетают работу мозга и вызывают сон. Они могут быть внутривенные или газообразные. В детской анестезиологии чаще используются газообразные, ребенок делает несколько вдохов через маску и быстро засыпает.
- анальгетики нужны, чтобы ребенку не было больно во время операции. Они бывают наркотические или другого типа действия. Наркотические используются кратковременные и не вызывающие привыкания при кратковременном использовании.
- миорелаксанты расслабляют мышцы и облегчают работу хирурга. Они различаются по продолжительности действия. Миорелаксанты выводятся из организма до пробуждения и ребенок спокойно просыпается.
Препараты и вид анестезии зависит от процедуры. Если нужно, чтобы ребенок спокойно перенес МРТ и не двигался, то чаще всего используются только анестетики для кратковременного сна. В этом случае не понадобятся релаксанты и обезболивающие.
Для некоторых поверхностных вмешательств достаточно газовых анестетиков. Они расслабляют и обезболивают. В таком случае можно обойтись без введения дополнительных препаратов.
Во время любой процедуры под наркозом, анестезиолог следит за состоянием ребенка с помощью монитора и капнографа. По ним можно видеть частоту сердцебиения и дыхания, измерить давление и уровень выдыхаемого углекислого газа. Это нужно чтобы вовремя заметить изменения в состоянии ребенка и ввести лекарство или поменять параметры на дыхательном аппарате.
Анестезия бывает местная, регионарная и общая.
Местная используется для обезболивания небольшого участка. Она применяется в стоматологии и для небольших хирургических вмешательств. Например, для вскрытия фурункула или лечения панариция. Но у нее есть важное противопоказание — ребенок должен спокойно переносить уколы и медицинские манипуляции. Поэтому без седации местная анестезия редко используется у маленьких детей.
Регионарная анестезия используется для блокирования болевых импульсов от крупного участка тела. Для операций на верхних конечностях используют проводниковую анестезию, когда анестезиолог обезболивает крупное нервное сплетение для снижения чувствительности кисти или всей руки. Часто проводится под контролем УЗИ. У детей используется редко или как часть общей анестезии.
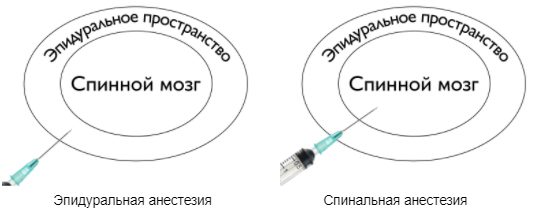
Для операций на нижних конечностях чаще пользуются спинальной или эпидуральной блокадой. Она хороша тем, что выключает поток болевых импульсов от места операции к головному мозгу. Это приводит к меньшему операционному стрессу, более быстрому восстановлению ребенка и меньшему количеству осложнений. Также уменьшает количество наркотических анальгетиков и миорелаксантов, если применяется как часть общей анестезии.
При спинальной анестезии анестетик вводится на уровне конского хвоста, которым заканчивается спинной мозг. Повредить его таким образом сложно. Анестетик вводится однократно и перестает действовать через определенное время, поэтому продолжительность операции при спинальной анестезии ограничена.
При эпидуральной анестезии препарат вводится в пространство вокруг спинного мозга. Это удлиняет начало эффекта от анестезии, но безопасно для пациента. Для этого анестезиолог пользуется пробами, которые помогают понять, когда игла попала в эпидуральное пространство. После этого врач обычно устанавливает катетер для постоянного введения анестетика.
У детей эпидуральная анестезия применяется для длительных и сложных вмешательств, после которых нужно продолжительное обезболивание и наблюдение за состоянием. Такой вид анестезии уменьшает потребность в наркотических анальгетиках. А прерывание болевых импульсов от места операции снижает операционный стресс, помогает быстрее восстановиться и уменьшает скорость заживления тканей.
Перед операцией анестезиолог составляет план наркоза. Он выбирает подходящий вариант, исходя из тяжести операции и особенностей ребенка. Например, маленьким детям сначала подают газ через маску. Когда малыш уснет, тогда уже ставят внутривенный катетер и вводят в него необходимые препараты. И добавляют другие виды анестезии, если есть необходимость. Это менее травматично для детской психики.
В чем опасность
Общая анестезия крайне редко вызывает осложнения. Особенно, если анестезиолог опытный и внимательно относится к подготовке. Но иногда случаются реакции, которые сложно предсказать.
Аллергическая реакция. Ее нельзя предусмотреть заранее, но если ребенок склонен к аллергии, то анестезиолог может ввести лекарства от аллергии перед началом манипуляции, чтобы уменьшить риски. В операционной должны быть необходимые препараты для лечения этого осложнения.
Злокачественная гипертермия. Это крайне редкое наследственное состояние, 1 случай на 3–15 тысяч наркозов. При ней нельзя использовать некоторые миорелаксанты и газовые анестетики. Чтобы уменьшить риск этого осложнения, анестезиолог должен знать, если у ребенка или его родственников была какая-то реакция на предыдущие наркозы.
Нарушения сердечного ритма редко встречаются у детей. Они могут быть связаны с реакцией на препараты для наркоза. Чтобы снизить вероятность, до плановой операции ребенку нужно обязательно записать ЭКГ. Возможно потребуется консультация кардиолога, если на ЭКГ будет что-то не так. Во время операции анестезиолог следит за сердечной деятельностью с помощью монитора, на котором, в том числе, записывается ЭКГ.
Проблемы с дыханием возможны если используются препараты, угнетающие дыхание или у ребенка есть хронические заболевания легочной системы. В таком случае анестезиолог может принять решение о вентиляции легких во время операции, чтобы снизить риски.
Иногда родители опасаются, что наркоз может повлиять на развитие ребенка. Этот миф появился давно, тогда использовались токсичные препараты, которые могли повлиять на нервную систему. Но современные средства не обладают такой токсичностью при редком применении.
«Если ребенок нуждается в экстренной или плановой операции, в том числе жизнеспасающей и нет других способов, кроме операции под наркозом, — рассказывает анестезиолог GMS Clinic Владимир Алиев , — то вопрос о влиянии препаратов на головной мозг и развитие стоит далеко не на первом месте. Во время операции могут случаться проблемы с органами дыхания, сердечно-сосудистой системой и т.д. Они могут быть причиной нарушений в работе мозга».
По словам Владимира Алиева, анестезиолог должен вовремя распознать и решить сложившуюся ситуацию. Если все прошло без осложнений, то наркоз не влияет на головной мозг и развитие ребенка. Об этом нет никаких достоверных данных, ведь каждый день в мире проводятся сотни тысяч операций у детей.
После окончания наркоза препараты быстро выводятся легкими, почками или инактивируются в печени. Поэтому не оказывают влияния на дальнейшую жизнь ребенка.
«Чтобы уменьшить возможные риски, — объясняет Владимир Алиев, — перед операцией анестезиолог подробно расспрашивает родителей. Он должен знать были ли раньше операции, наркозы и как ребенок их перенес. Также важно узнать о хронических заболеваниях, есть ли у него аллергия и на что именно. Анестезиолог беседует с родителями, объясняя все моменты операции и хода анестезии так, чтобы это было понятно».
Как подготовиться
Когда ребенку назначают плановую операцию, то сначала отправляют сдавать анализы. Это нужно, чтобы уменьшить риски от наркоза и операции.
«Степень подготовки зависит от сложности операции и состояния ребенка, — говорит педиатр клиники „Фентези“ Рузанна Аванесян , — Если это небольшая операция, то можно ограничиться общим анализом крови, чтобы посмотреть нет ли текущего воспалительного процесса. А также увидеть возможный дефицит клеток крови, например, анемию или снижение уровня лейкоцитов».
Перед большими вмешательствами, которые предполагают длительный наркоз или возможное кровотечение, нужна более серьезная подготовка. Кроме основных анализов, ребенку нужно сдать кровь на инфекции: ВИЧ, сифилис, гепатиты В и С, а также сделать рентгенограмму, чтобы исключить туберкулез.
«Нужен общий анализ мочи и биохимия крови, чтобы убедиться в нормальной работе печени и почек, — продолжает Рузанна Аванесян, — обязательно проверить свертываемость, чтобы исключить риск кровотечений. Также нужна кардиограмма, чтобы вовремя заметить нарушения ритма, которые могут во время наркоза проявиться аритмией или другими осложнениями».
Если во время подготовки обнаружились отклонения от нормы в анализах или исследованиях, плановую операцию придется отложить. Нужно разобраться в причинах отклонений, чтобы обезопасить ребенка во время оперативного вмешательства.
«Если есть какой-то воспалительный процесс, то нужно найти причину и устранить его, — советует Рузанна Аванесян, — при нарушениях ритма возможно проведение операции после консультации кардиолога. Но анестезиолог должен быть в курсе, чтобы подготовиться к возможным осложнениям».
Детям с хроническими заболеваниями нужны не только общие анализы, но и консультации специалистов по заболеванию. Например, ребенку с эпилепсией нельзя вводить определенные препараты и его лечащий врач должен об этом написать в заключении. А ребенку с гемофилией потребуется дополнительное введение лекарств, чтобы снизить риск кровотечения.
Перед операцией анестезиолог обязательно должен поговорить с представителем ребенка. Он может задать много вопросов:
- Есть ли аллергия или хронические заболевания?
- Как спит, храпит ли во сне?
- Какие лекарства принимал за последнее время?
- Были ли операции до этого и как переносился наркоз?
- Есть ли зубы, которые шатаются и могут выпасть?
- Как переносит медицинские вмешательства?
- Есть ли кровотечения из носа, как часто появляются синяки?
- Какие болезни перенес за последние полгода?
После беседы, анестезиолог должен осмотреть ребенка и рассказать как подготовиться к операции. Очень важно соблюдать голодную паузу перед операцией. Это может быть тяжело, особенно для маленьких детей, но анестезия на полный желудок смертельно опасна . Поэтому, если ребенку удалось что-то выпить или съесть перед операцией, то она переносится на другой день.
«На еду всегда строгий запрет на еду и питье, — предупреждает Владимир Алиев, — когда ребенок в бессознательном состоянии под влиянием анестезиологических препаратов, то защитные рефлексы перестают работать. Все мышцы расслабляются, в том числе мышцы желудка и пищевода. Поэтому при рвоте содержимое желудка может попасть в ротовую полость и оттуда в дыхательные пути. Кроме этого, рвота может быть реакцией на вдыхание анестетического газа».
В желудке агрессивная кислая среда. Если она попадет в дыхательные пути, то вызовет ожог слизистой, тяжелую воспалительную реакцию и пневмонию.
Продолжительность голодной паузы зависит от возраста ребенка и определяется анестезиологом. Маленьким детям обычно можно воду, грудное молоко или смесь за четыре часа до операции.
Перед операцией родителям нужно психологически подготовить ребенка. В спокойных понятных по возрасту выражениях объяснить, что будет происходить. Не стоит показывать ребенку свое беспокойство, чтобы не нервировать малыша.
«Я считаю, что родители должны говорить с ребенком так как есть, — говорит Владимир Алиев, — рассказать, что ребенок придет в операционную, там ему дадут специальную масочку, которую надо будет плотно прижать к лицу и глубоко дышать. Дома можно потренироваться с маской от небулайзера, например. Чтобы ребенку это было привычно и он не боялся маски. Также мы всегда пускаем родителей в операционную, чтобы сделать время до начала операции комфортным. Просмотр мультиков в начале анестезии на операционном столе тоже может снизить стресс и улучшить настроение ребёнка».
По словам Владимира Алиева, есть еще медикаментозные методы уменьшения стресса. Незадолго до операции ребенку делается внутримышечный укол или дается небольшое количество жидкости со специальным лекарством. После этого ребенка приносят в операционную в состоянии «полусна» без стресса. Важно всегда помнить, что польза для ребенка важнее.
Также перед операцией важно снять все украшения: цепочки, крестики и сережки. Если на ногтях был лак, нужно его убрать. Накрашенные ногти хуже пропускают информацию с датчиков. Кроме этого, цвет ногтей — один из показателей состояния ребенка и нужно, чтобы анестезиолог их видел.
Что делать после наркоза
Когда ребенок начинает просыпаться, он может быть растерянным и сонным или возбужденным. Это зависит от средств для наркоза, которые использовались и от скорости их выведения из организма.
«После окончания операции ребенка отдают родителям в тот момент когда он еще спит или уже почти проснулся, — предупреждает Владимир Алиев, — в это время необходимо наблюдать за ним. Я рекомендую положить ребенка на бок, если это возможно после операции. Если вдруг случиться рвота, положение на боку будет наиболее безопасным. Анестезиолог не отдаст ребенка, пока не будет уверен в восстановлении необходимых защитных рефлексов и определенного уровня сознания».
Из побочных эффектов чаще встречаются тошнота или рвота, озноб или дрожь. А также может быть боль в горле, если для наркоза использовали интубационную трубку. Когда ребенок окончательно проснулся и просит пить, можно намочить губы и дать небольшой глоток воды. Если это не вызвало тошноту, то через 15–20 минут можно дать еще несколько глотков.
«Главное после любой операции, чтобы ребенок нормально дышал, был в ясном сознании и вел себя как обычно, — говорит Владимир Алиев, — после операции анестезиолог рассказывает родителям обо всех особенностях прошедшего наркоза. И также рассказывает на что нужно обратить внимание в раннем послеоперационном периоде. Если затем с ребенком что-то будет не так, то родители заметят это быстрее и смогут забить тревогу».
Когда кормить ребенка, зависит от оперативного вмешательства. Это можно спросить у лечащего врача.
Источник