- Удаление клеща и снятие зуда после укуса комара
- Защита от болезни Лайма
- Покраснение от клеща. Распознавание мигрирующей эритемы
- Инструкция
- Укус комара
- Как понять, что вас укусил клещ: симптомы после укуса клеща при энцефалите и болезни Лайма
- Как выглядит клещ
- Симптомы после укуса клеща и заражения клещевым энцефалитом
- Аллергическая реакция на укус клеща
- Симптомы после укуса клеща и заражения боррелиозом (болезнью Лайма)
- 1. Мигрирующая эритема
- 2. Ранняя генерализованная форма
- 3. Поздняя стадия болезни Лайма
- Инструкция: что делать после укуса клеща
- Чесотка, лечение и профилактика
Удаление клеща и снятие зуда после укуса комара
Клещи могут вызвать серьезное заболевание, а риск клещей вызывает беспокойство у многих людей. Слюна клещей содержит анестетики, благодаря которым их укус практически незаметен. Иная ситуация с комарами, которые, хоть и не опасны, но оставляют на коже красные и зудящие волдыри.
Защита от болезни Лайма
Кустарники, травы и заросли – это места, наиболее подверженные атакам клещей. Одно из самых опасных осложнений укуса – клещевой энцефалит, от которого можно делать прививки. Клещи также могут вызывать болезнь Лайма, характерным симптомом которой является мигрирующая эритема. Лечение болезни Лайма заключается во введении пациентам антибиотиков, но и после них могут возникнуть осложнения. Поэтому лучший способ защиты – это профилактика и безопасность:
- идите по обозначенным маршрутам, не заходя в заросли;
- прикрывайте тело брюками с длинными штанинами и верхней одеждой с длинными рукавами;
- используйте репелленты от клещей, когда отдыхаете на открытом воздухе;
- держите в аптечке дезинфицирующие средства и устройства, которые позволят вам быстро и эффективно удалить клещей;
- при укусе внимательно наблюдайте за покраснением от клеща, а при появлении мигрирующей эритемы – обратитесь к врачу.
Покраснение от клеща. Распознавание мигрирующей эритемы
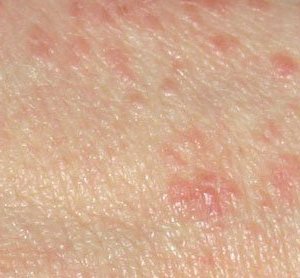
Покраснение на месте укуса клеща может быть обычной аллергической реакцией. Оно сопровождается зудом, симптомы появляются вскоре после укуса. Мигрирующая эритема становится видимой примерно через неделю, ее размер обычно превышает 5 см в диаметре и со временем увеличивается в размерах. Наряду с мигрирующей эритемой могут появиться и другие системные симптомы, например, мышечная или головная боль, слабость. Отсутствие мигрирующей эритемы затрудняет диагностику заболевания, которое через несколько недель или месяцев переходит в раннюю диссеминированную фазу, а при отсутствии лечения в течение нескольких лет становится хроническим заболеванием. Болезнь может привести к серьезным нарушениям в работе сердца, нервной системы и суставов.
Инструкция
Несмотря на принятые меры профилактики, клещевой приступ все же может появиться. Чем дольше клещ остается в организме человека, тем больше увеличивается риск заражения болезнями. Поэтому внимательное наблюдение за своим телом и телом ваших детей должно стать постоянной практикой после возвращения с отдыха в окрестностях лугов и лесов. Рекомендуется сразу принять душ, желательно с чисткой зубов. Если вы заметили клеща во время поездки, нужно убрать его. Для этого пригодятся определенные инструменты.
Клещевой лассо – приспособление, которое можно купить практически в любой аптеке. Петлю с концом лассо нужно разместить как можно ближе к коже, чтобы клещ оказался внутри нее. Инструмент должен располагаться перпендикулярно месту укуса. Затем плавным движением следует вытащить клеща и продезинфицировать место укуса. Вы также можете использовать пинцет для удаления насекомого.
После удаления нужно еще раз проверить кожу. Если вы обнаружите остатки частей тела насекомого, следует проконсультироваться с врачом или попробовать удалить их стерильной иглой. Иначе это может привести к воспалению.
Теории о скручивании, смазывании, опрыскивании спиртом или поджоге клеща – мифы. Клещ не умрет, но его пища и слюна могут быстро выбрасываться в раненую область тела.
Укус комара
Летом все любят проводить время на природе, гулять в лесу, но комары могут испортить отдых. Укус комара вызывает немедленную аллергическую реакцию, которая проявляется зудом и покраснением. Чтобы свести к минимуму неприятные недуги, стоит промазать место антигистаминными средствами или использовать другие эффективные препараты. Стоит охладить укус комара, приложив к нему холодные компрессы или кубики льда.
Источник
Как понять, что вас укусил клещ: симптомы после укуса клеща при энцефалите и болезни Лайма
Если вы не обнаружили на теле присосавшегося клеща, то догадаться об укусе будет непросто. Но если после отдыха на природе у вас появились некоторые симптомы, стоит иметь в виду, что возможная причина – укус клеща. Это поможет вовремя среагировать и принять необходимые меры по лечению клещевого энцефалита и болезни Лайма.
Если вы не обнаружили на теле присосавшегося клеща, то догадаться об укусе будет непросто. Но если после отдыха на природе у вас появились некоторые симптомы, стоит иметь в виду, что возможная причина – укус клеща. Это поможет вовремя среагировать и принять необходимые меры по лечению клещевого энцефалита и болезни Лайма.
О симптомах, которые должны насторожить после укуса клеща, рассказывает инфекционист Ильинской больницы Юлия Корженкова .
Как выглядит клещ
Если вы хотя бы изредка бываете на природе, необходимо четко понимать, как выглядит клещ. Особую опасность для человека представляют так называемые иксодовые клещи – к этой группе относится более 240 видов. Внешне они могут незначительно различаться, но общие черты у всех одни: плоское овальное туловище (яйцевидной формы), маленькая головка, 8 лапок, как у паука.
Самый главный признак укуса клеща – это присосавшийся паразит на теле, либо раздувшийся ползающий по телу или одежде клещ. Если клеща нет, то заподозрить, что он вас укусил, сложно, потому что ярких симптомов после укуса клеща не бывает. Но если насекомое было инфицировано, то у человека могут появиться симптомы инфицирования клещевым энцефалитом или болезнью Лайма.
Симптомы после укуса клеща и заражения клещевым энцефалитом
В большинстве случаев клещевой энцефалит – бессимптомная инфекция. Но в 2-30 % случаев на 2-28 день могут появиться гриппоподобные симптомы (это первая фаза болезни):
Симптомы продолжаются в течение недели, а дальше либо иммунная система человека справляется с заболеванием самостоятельно, либо наступает вторая фаза развития клещевого энцефалита.
Вторая волна развивается через 1-20 дней после первой и проявляется поражениями нервной системы: менингит, менингоэнцефалит, полиомиелитоподобное заболевание (паралич). На этом этапе могут быть такие симптомы:
резкая головная боль в районе затылка,
нарушение двигательных функций,
При тяжелом течении клещевой энцефалит может приводить к инвалидности и даже летальным исходам. Не существует специфического лечения клещевого энцефалита, лечение носит поддерживающий характер. Единственная мера профилактики – вакцинация.
Аллергическая реакция на укус клеща
После укуса клеща может возникнуть аллергическая реакция на его слюну. На начальном этапе ее проявления можно спутать с ранними симптомами болезни Лайма.
Симптомы аллергии на укус клеща:
покраснение и зуд в месте укуса,
Аллергическая реакция – относительно безопасное последствие укуса клеща. Она появляется сразу или в первые 48 часов, зона покраснения достигает максимума в 5 см и в течении 48-72 часов уменьшается или исчезает.
Симптомы после укуса клеща и заражения боррелиозом (болезнью Лайма)
1. Мигрирующая эритема
Первая стадия заболевания похожа на аллергическую реакцию, но в этом случае покраснение на коже возникает на 3-30 день после укуса клеща – чаще на 7-14 день. На коже появляется мигрирующая эритема – такое покраснение, в отличие от аллергии, не будет уменьшаться – только увеличиваться в размерах. Чаще всего мигрирующая эритема со временем становится светлой в центре и красной по краям, но не всегда – иногда она может быть целиком красной.
2. Ранняя генерализованная форма
Если на этапе эритемы не провести лечение, через несколько дней или недель после присасывания клеща появляются:
- неврологические расстройства: менингит, паралич лицевого нерва одно- или двусторонний;
кардиологические расстройства: лайм-кардит, нарушения проводимости сердца;
глазные: конъюнктивит, кератит, увеит;
кожные: множественная мигрирующая эритема, лимфоцитома – чаще локализуется на мочке уха или около соска.
3. Поздняя стадия болезни Лайма
В случае отсутствия лечения через несколько месяцев или лет после начала инфекции болезнь переходит в третью стадию. Для нее характерны:
артриты крупных суставов,
тяжелые кожные заболевания,
Третья стадия болезни Лайма встречается крайне редко, потому что большинство пациентов диагностируются и получают лечение на более ранних стадиях болезни. Болезнь Лайма хорошо поддается лечению антибактериальными препаратами.
Прочие клещевые инфекции – моноцитарный эрлихиоз, гранулоцитарный анаплазмоз, бабезиоз – могут протекать как бессимптомно, так и тяжело, но проявляются чаще всего лихорадкой с неспецифическими симптомами (недомогание, головная боль, миалгии, тошноты и др.). Поэтому заподозрить эти инфекции довольно непросто, особенно если человек не заметил присасывания клеща.
Инструкция: что делать после укуса клеща
1. Снять клеща с помощью пинцета или другими способами (см. инструкцию).
2. Избавиться от него (по международным рекомендациям) и запомнить сам факт и дату укуса. Или поместить насекомое в герметичную емкость (с влажной ватой, чтоб клещ не высох) – по российским рекомендациям, и отвезти в лабораторию на исследование. Обратиться на консультацию к инфекционисту.
3. Если укус произошел в эндемичном по боррелиозу районе и клещ наполнен, то есть кормился он более 24-36 часов, есть риск инфицирования боррелиозом.
Если нет противопоказаний, врач может порекомендовать выпить антибиотик доксициклин. Это профилактический прием, и это не гарантирует, что инфекция не разовьется (но точную дозировку и необходимость приема может сообщить только врач). После укуса необходимо следить за своими симптомами в течение месяца.
4. Если район эндемичный по клещевому энцефалиту, а укушенный не был ранее привит, не нужно принимать никаких препаратов – только следить за симптомами в течение месяца. В случае их появления обратиться на консультацию к инфекционисту.
5. Не нужно сдавать анализы на антитела и другие анализы, если нет симптомов. Если есть сомнения – обратиться к инфекционисту.
Источник
Чесотка, лечение и профилактика
Чесоткой может заразиться любой человек, даже чистюля, хотя у чистоплотных людей заболевание протекает иначе: элементы сыпи у них единичные и беспокоит лишь зуд в вечернее и ночное время. Сегодня мы с вами поговорим о том, как заподозрить и чем лечить чесотку. Приведу Вам примеры случаев чесотки Мать привела на прием к врачу-педиатру трехлетнюю дочь, посещающую ясли- сад. У девочки три дня назад в области запястий, межпальцевых промежутков, ладоней и лица появилась сыпь, которую ребенок расчесывает, особенно интенсивно вечером после укладывания спать. Со слов матери, еще троих детей в ясельной группе беспокоит зуд. На прием к врачу-дерматологу обратился молодой мужчина с жалобами на зуд и сыпь в области передней поверхности живота, бедер и половых органов. Заболевание связывает с пищевой аллергией или купанием в загрязненном водоеме во время похода, из которого вернулся около 10 дней назад. У его девушки похожая симптоматика, возникшая еще раньше. В вышеназванной области у больного имеется множество узелковых элементов, в большинстве своем покрытых темно-коричневыми корочками. В надлобковой области и на правом бедре — гнойничковые элементы.
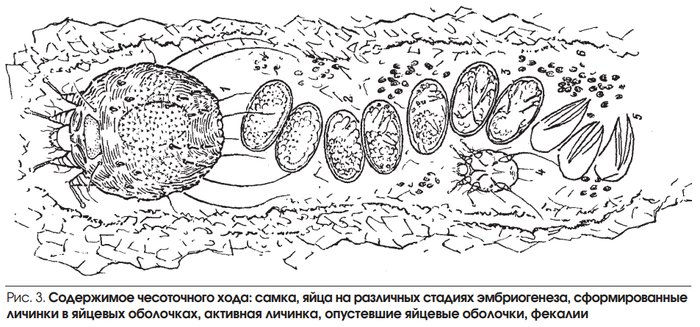
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом (Sarcoptes scabiei, саркОптэс скабиЭи). Старое название клеща — чесоточный зудень. Самка чесоточного клеща крупнее самца и имеет размеры 0,3–0,4 или 0,25–0,38 мм, проделывает чесоточные ходы в коже на границе рогового и зернистого слоя эпидермиса и откладывает там яйца. Из яиц через 2-3 дня вылупливаются личинки, которые спустя 1.5-2 недели превращаются во взрослых клещей и живут 1-2 месяца. Чесоточный клещ может быть заразен на любой стадии своего развития. Подсчитано, что при благоприятных условиях 1 самка за 3 месяца способна дать жизнь 6 поколениям клещей в количестве 150 миллионов особей. У чесоточного клеща низкая устойчивость к окружающей среде. В сухих и горячих условиях клещи быстро гибнут (при 60° С — за 1 час, при влажности ниже 35% — за сутки). В комнатных условиях достаточно обождать 5 дней для полной гибели чесоточных клещей.
Особенность патогенеза чесотки Патогенез — последовательность патологических (болезненных) изменений в организме при каком-либо заболевании или синдроме. Относительно чесотки надо твердо усвоить, что все ее проявления (зуд, сыпь) — это результат аллергии на самого клеща, его укусы и продукты жизнедеятельности (слюна, яйца, экскременты). Поняв это, легко разобраться с другими особенностями чесотки: инкубационный(скрытый ) период составляет в среднем 1-2 недели (до 6 недель). Это время нужно клещам, чтобы освоить новое место жительства, а иммунной системе — чтобы начать реагировать на чесоточных клещей и их отходы. Чем больше клещей попало изначально на кожу, тем короче инкубационный период. При повторном заражении реакция на возбудителя появляется в течение нескольких часов. Хотя иммунитета к чесотке нет, повторно заразиться сложнее, и в этом случае на коже выявляют меньшее количество чесоточных клещей. Выраженность сыпи мало зависит от количества клещей в коже, а обусловлена выраженностью аллергической реакции на продукты их жизнедеятельности. Из-за сильного зуда и частых расчесов возможно присоединение бактериальной инфекции (например, стафилококка), из-за чего кожная сыпь становится более разнообразной, включая гнойнички. Утром и днем клещи неактивны. Самка клеща, живущая не более 4-6 недель, вечером и ночью со скоростью по 2-3 мм в сутки роет в эпидермисе чесоточный ход, в котором ежедневно откладывает по 2-4 яйца. Самцы формируют короткие боковые ответвления в чесоточном ходе самки. Клещи растворяют кератин кожи с помощью специальных протеолитических ферментов, содержащихся в слюне, и питаются образовавшимся лизатом (раствором). Ночью (пока хозяин спит) клещи выходят на поверхность кожи для спаривания и освоения новых территорий. На поверхности теплой кожи клещи передвигаются довольно резво — со скоростью 25 мм/мин. Понятно, что легче всего заразиться чесоткой ночью в общей постели. Типичная форма чесотки характеризуется зудом, типичной сыпью и наличием чесоточных ходов. Впрочем, бывает чесотка и без ходов, поэтому отсутствие ходов еще не доказывает отсутствие чесотки. Чесоточный ход имеет извитую форму и состоит из нескольких отрезков, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается. Сам ход состоит из 4-7 суточных элементов общей длиной 5-8 мм. Обычно эти ходы выглядят, как серого цвета прямолинейные или зигзагообразные царапины длиной 1-10 мм, на конце которых находится прозрачный пузырек, сквозь который просвечивается темная (иногда пишут, что белая) точка — тело клеща. Чесоточные ходы более заметны на участках кожи с тонким роговым слоем эпидермиса: между пальцами, боковые поверхности пальцев, суставные сгибы кистей и локтей, молочные железы (особенно окружность сосков), нижняя часть живота.
Признаки чесотки Мы переходим к 3 главным признакам чесотки. 1) Усиление зуда вечером и ночью. Этот признак обусловлен жизненным циклом чесоточного клеща, который наиболее активен в вечернее и ночное время. 2) Типичные места высыпаний. Несмотря на то, что у чистоплотных людей высыпания единичны, элементы сыпи со временем распространяются в типичные места, которые надо знать. Внешний вид сыпи менее важен, поскольку сыпь отличается полиморфизмом (разнообразием). Типичные места сыпи при чесотке почти у всех — межпальцевые промежутки и боковые поверхности пальцев рук, у 50% — область лучезапястных суставов, у 50% мужчин — половые органы, у 25% — стопы, 20% — туловище, у 17% — руки и ноги (за исключением кистей и стоп), у 10% женщин — молочные железы.
Способы заражения чесоткой Чесотка передается при длительном прямом контакте «кожа-кожа», поэтому проще всего заразиться в постели ночью. Дети нередко заражаются, когда спят в одной постели с больными родителями. Это обусловлено биологическими особенностями клеща: чесоточный клещ активен вечером и ночью, для проникновения в кожу клещу нужно около 30 минут, во внешней среде клещ быстро гибнет (при 21° С и влажности 40-80% — через 24-36 часов), а активность утрачивает еще раньше. Заражение в коллективе возможно при прямых контактах (возня детей, частые и крепкие рукопожатия, контактные виды спорта и др.). Заражение через бытовые предметы сейчас считается маловероятным. Известен опыт, проведенный в 1940 г. в Великобритании. Из 272 попыток заразить добровольцев, ложившихся в постель, с которой только что поднимались больные с выраженной чесоткой, только 4 попытки привели к заболеванию.
Особенности чесотки у детей У детей первых 6 месяцев жизни чесотка выглядит, как крапивница (скопление волдырей, как при ожоге от крапивы). В целом клиническая картина напоминает мокнущую экзему, не поддающуюся обычному лечению. У детей до 3 лет жизни РЕДКО поражаются межпальцевые промежутки и боковые поверхности пальцев рук. Иногда у маленьких детей могут поражаться и ногтевые пластинки, которые утолщаются, разрыхляются с появлением трещин. Характерно, что у детей поражается ВСЯ кожа тела, даже лицо и волосистая часть головы, чего не бывает у взрослых (соответственно, при лечении чесотки детям нужно обрабатывать также лицо и голову, а взрослым — нет). Для лечения детей обычно используют препараты с меньшей (половинной) концентрацией действующего вещества. Использование препаратов с «детской» концентрацией для лечения взрослых является ошибкой и является одной из причин неэффективности проведенного лечения. Подтверждение диагноза Достаточно обнаружить чесоточные ходы, однако они бывают не везде и не у всех. Чесоточные ходы легче обнаружить с помощью окраски кожи йодной настойкой — ходы становятся видны в виде коричневых полосок на фоне окрашенной светло-коричневой кожи. Наиболее продвинутая технология — видеодерматоскоп с увеличением в 600 раз, который позволяет обнаружить чесоточные ходы почти во всех случаях. Наиболее распространенным подтверждающим методом экспресс-диагностики чесотки является соскоб с использованием 40%-ной молочной кислоты. Молочная кислота хорошо разрыхляет роговой слой эпидермиса, не раздражает кожу, препятствует развитию нагноения и рассыпанию материала во время соскоба. Каплю 40% молочной кислоты наносят на чесоточный элемент (ход, узелок и др.). Через 5 минут разрыхленный эпидермис соскабливают до появления капиллярной крови. Материал переносят на предметное стекло в каплю молочной кислоты, покрывают покровным стеклом и микроскопируют. Еще распространен метод извлечения клеща иглой с последующим микроскопированием. Лечение чесотки Существует много препаратов для лечения чесотки. Способы лечения отличаются стоимостью курса и количеством обработок кожи — от 2 до 5-7 в течение курса. Для взрослого человека в среднем нужно 50 мл препарата на одну обработку кожи.
Принципы лечения чесотки: Всем больным из одного эпид. очага нужно лечиться одновременно. Втирать препарат голыми руками, потому что кисти рук чаще всего поражаются чесоткой. Подстричь ногти: под ними из-за расчесов могут находиться яйца клещей. Помнить про дезинфекцию белья и одежды: клещ надежно убивается при кипячении 5-10 минут в растворе соды или стирального порошка, можно еще проглаживать одежду горячим утюгом, но для самых ленивых есть очень простой способ: белье снимается и на 5 дней упаковывается в полиэтиленовый пакет или развешивается на открытом воздухе. Через 5 дней одежда считается продезинфицированной, т.к. голодные клещи так долго не выживают. Обратите внимание, что нужно обрабатывать все ткани, которые соприкасаются с телом — одежду и постельное белье. Если вы не хотите снимать постельное белье, хорошенько пройдитесь по простыни, наволочке и пододеяльнику горячим утюгом. Если дезинфекция проведена некачественно, оставшиеся клещи могут вас заразить снова.
Кабинет ЗОЖ
На прием к врачу-дерматологу обратился молодой мужчина с жалобами на зуд и сыпь в области передней поверхности живота, бедер и половых органов. Заболевание связывает с пищевой аллергией или купанием в загрязненном водоеме во время похода, из которого вернулся около 10 дней назад. У его девушки похожая симптоматика, возникшая еще раньше. В вышеназванной области у больного имеется множество узелковых элементов, в большинстве своем покрытых темно-коричневыми корочками. В надлобковой области и на правом бедре — гнойничковые элементы.
Источник: http://medvestnik.by/ru/issues/a_9425.html
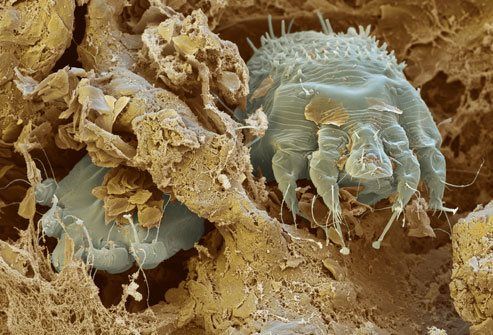
Чесоточный клещ
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом (Sarcoptes scabiei, саркОптэс скабиЭи). Старое название клеща — чесоточный зудень.
Чесоточный клещ в коже под электронным микроскопом.
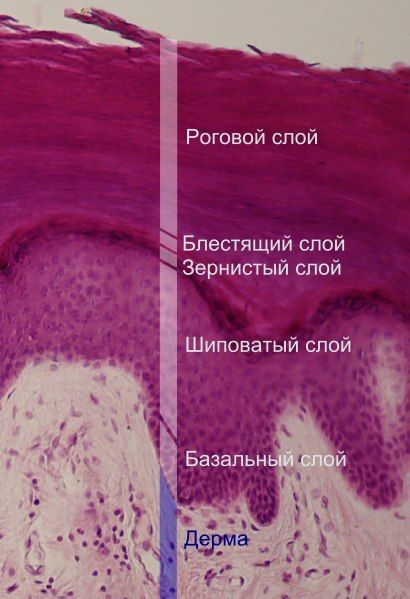
Самка чесоточного клеща крупнее самца и имеет размеры 0,3–0,4 ? 0,25–0,38 мм, проделывает чесоточные ходы в коже на границе рогового и зернистого слоя эпидермиса и откладывает там яйца. Из яиц через 2-3 днявылупливаются личинки, которые спустя 1.5-2 недели превращаются во взрослых клещей и живут 1-2 месяца. Чесоточный клещ может быть заразен на любой стадии своего развития. Подсчитано, что при благоприятных условиях 1 самка за 3 месяца способна дать жизнь 6 поколениям клещей в количестве 150 миллионов особей.
Слои кожи. Чесоточный клещ делает ходы на границе рогового и зернистого слоя эпидермиса.
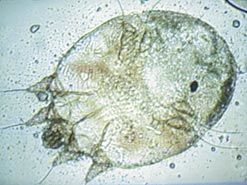
Чесоточный клещ под световым (обычным) микроскопом.
У чесоточного клеща низкая устойчивость к окружающей среде. В сухих и горячих условиях клещи быстро гибнут (при 60° С — за 1 час, при влажности ниже 35% — за сутки). В комнатных условиях достаточно обождать 5 дней для полной гибели чесоточных клещей. Эта особенность нам пригодится для проведения дезинфекции при лечении чесотки.
Особенность патогенеза чесотки
Патогенез — последовательность патологических (болезненных) изменений в организме при каком-либо заболевании или синдроме.
Относительно чесотки надо твердо усвоить, что все ее проявления (зуд, сыпь) — это результат аллергии на самого клеща, его укусы и продукты жизнедеятельности (слюна, яйца, экскременты). Поняв это, легко разобраться с другими особенностями чесотки:
- инкубационный период составляет в среднем 1-2 недели (до 6 недель). Это время нужно клещам, чтобы освоить новое место жительства, а иммунной системе — чтобы начать реагировать на чесоточных клещей и их отходы. Чем больше клещей попало изначально на кожу, тем короче инкубационный период.
- при повторном заражении реакция на возбудителя появляется в течение нескольких часов. Хотя иммунитета к чесотке нет, повторно заразиться сложнее, и в этом случае на коже выявляют меньшее количество чесоточных клещей.
- выраженность сыпи мало зависит от количества клещей в коже, а обусловлена выраженностью аллергической реакции на продукты их жизнедеятельности.
Из-за сильного зуда и частых расчесов возможно присоединение бактериальной инфекции (например, стафилококка), из-за чего кожная сыпь становится более разнообразной, включая гнойнички.
Источник рисунка: Український журнал дерматології, венерології, косметології, № 4 (47), 2012.
Утром и днем клещи неактивны. Самка клеща, живущая не более 4-6 недель, вечером и ночью со скоростью по 2-3 мм в сутки роет в эпидермисе чесоточный ход, в котором ежедневно откладывает по 2-4 яйца. Самцы формируют короткие боковые ответвления в чесоточном ходе самки. Клещи растворяют кератин кожи с помощью специальных протеолитических ферментов, содержащихся в слюне, и питаются образовавшимся лизатом (раствором). Ночью (пока хозяин спит) клещи выходят на поверхность кожи для спаривания и освоения новых территорий. На поверхности теплой кожи клещи передвигаются довольно резво — со скоростью 25 мм/мин. Понятно, что легче всего заразиться чесоткой ночью в общей постели.
Клинические формы чесотки
- типичная,
- осложненная пиодермией (гнойничками),
- чесотка чистоплотных,
- узелковая чесотка (скабиозная лимфоплазия),
- норвежская чесотка,
- псевдочесотка (псевдосаркоптоз).
ТИПИЧНАЯ ФОРМА. Не обязательно пытаться запомнить всё, что написано чуть ниже и относится к типичной форме чесотки, — далее я отдельно акцентирую внимание на важные моменты диагностики.
Источник фото: Український журнал дерматології, венерології, косметології, № 4 (47), 2012.
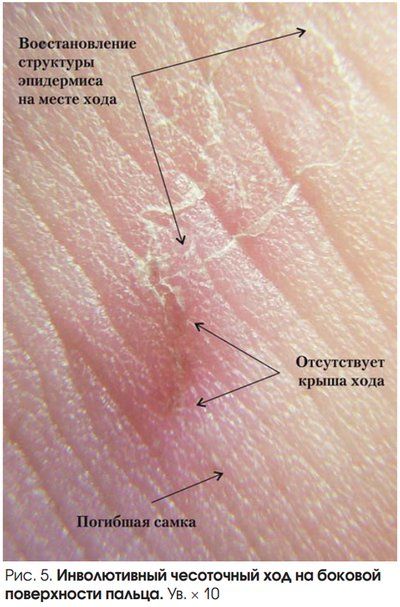
Инволютивный — в фазе обратного развития, стареющий.
Источник фото: Український журнал дерматології, венерології, косметології, № 4 (47), 2012.
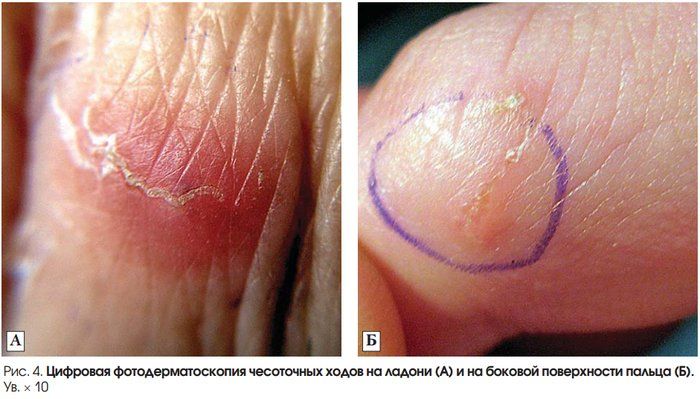
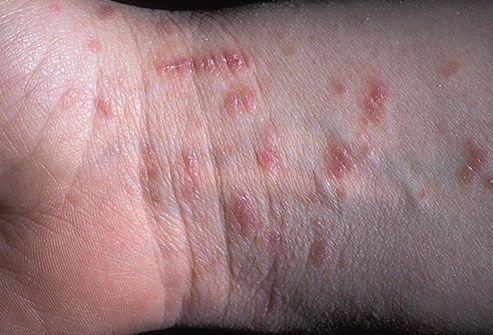
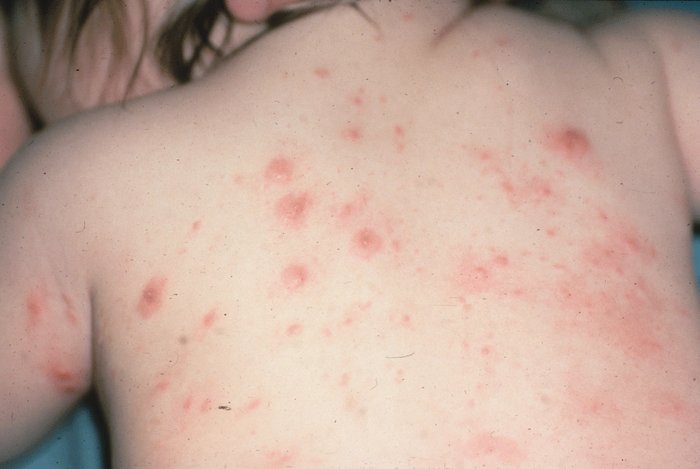
Типичная форма характеризуется зудом, типичной сыпью и наличием чесоточных ходов. Впрочем, бывает чесотка и без ходов, поэтому отсутствие ходов еще не доказывает отсутствие чесотки. Чесоточный ход имеет извитую форму и состоит из нескольких отрезков, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается. Сам ход состоит из 4-7 суточных элементов общей длиной 5-8 мм. Обычно эти ходы выглядят, как серого цвета прямолинейные или зигзагообразные царапины длиной 1-10 мм, на конце которых находится прозрачный пузырек, сквозь который просвечивается темная (иногда пишут, что белая) точка — тело клеща. Чесоточные ходы более заметны на участках кожи с тонким роговым слоем эпидермиса:
- между пальцами,
- боковые поверхности пальцев,
- суставные сгибы кистей и локтей,
- молочные железы (особенно окружность сосков),
- нижняя часть живота,
- крайняя плоть и головка полового члена и др.
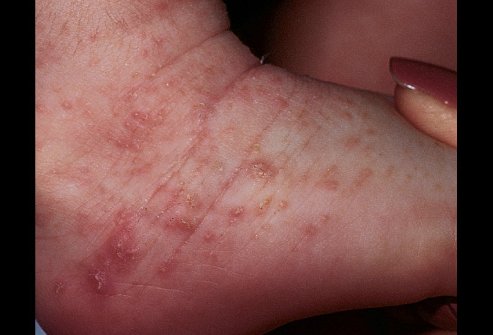
Сыпь при чесотке
Типичная сыпь при чесотке представлена мелкими эритематозными папулами (красноватыми узелками), которые могут быть рассеянными или множественными, сливающимися. Со временем папулы (узелки) превращаются в везикулы (пузырьки), вскрываются с образованием кровянистых или гнойных корочек. Гнойные корочки являются результатом присоединения вторичной бактериальной инфекции.
ОСЛОЖНЕННАЯ ЧЕСОТКА (у 50% больных). Чесотка может осложняться, например, дерматитом (механические расчесы кожи на фоне ее аллергического воспаления) или пиодермией (гнойное поражение кожи гноеродными кокками — стафилококками и стрептококками).
ЧЕСОТКА ЧИСТОПЛОТНЫХ = ЧЕСОТКА «ИНКОГНИТО»: она возможна, если человек регулярно моется и у него все в порядке с иммунитетом. Характерны единичные высыпания и сильный зуд вечером и ночью.
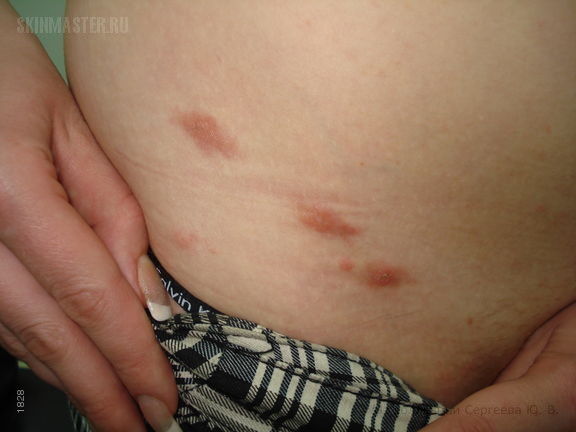
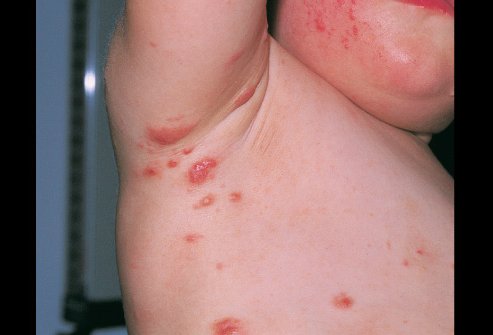
УЗЕЛКОВАЯ (НОДУЛЯРНАЯ) ЧЕСОТКА = СКАБИОЗНАЯ ЛИМФОПЛАЗИЯ. Проявляется в виде немногочисленных зудящих круглых узелков (уплотнений) диаметром 2-20 мм красного, розового или коричневого цвета. На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация:
- мошонка и пахово-мошоночные складки,
- половой член,
- внутренняя поверхность бедер и ягодицы,
- подмышечные складки,
- вокруг заднего прохода,
- околососковые кружки.
Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки.
Эти узлы обусловлены чрезмерной реакцией иммунной системы на клещей и их продукты жизнедеятельности. Уплотнения являются разрастанием лимфоидной ткани в коже и содержат лимфоциты (одна из разновидностей лейкоцитов). Узлы и зуд при скабиозной лимфоплазии могут сохраняться несколько недель и даже месяцев даже после качественно проведенного лечения. Согласно последним исследованиям, источником аллергенов в таких случаях являются живые неоплодотворенные самки чесоточного клеща, не откладывающие яйца и не делающие отверстия в крыше ходов, что ограничивает доступ лекарства с поверхности кожи. Если вспомнить, что самки клеща живут до 4-6 недель, становится понятно, почему пациенты могут длительно испытывать зуд после лечения чесотки. Особенности лечения скабиозной лимфоплазии см. ниже.
НОРВЕЖСКАЯ ЧЕСОТКА. Эта форма самая редкая, а название такое, потому что впервые была описана в Норвегии полтора столетия назад у больных лепрой (проказой). Возникает у больных, которые по каким-то причинам не чешутся, хотя у половины пациентов зуд сохраняется. Причины норвежской чесотки делятся на несколько групп:
- отсутствие зуда из-за иммунодефицита, когда имунная система настолько слабая, что клещи не способны вызвать существенную аллергическую реакцию. Наблюдается при СПИДе, истощении, туберкулезе, при лечении глюкокортикостероидами, цитостатиками и др.;
- отсутствие зуда из-за нарушений нервной чувствительности кожи (полинейропатия, лепра, сирингомиелия — образование полостей в спинном мозге, и др.);
- когда больные хотят, но не могут чесаться (паралич, миопатии и др.);
- у остальных — наследственная предрасположенность (вышеуказанных причин нет).
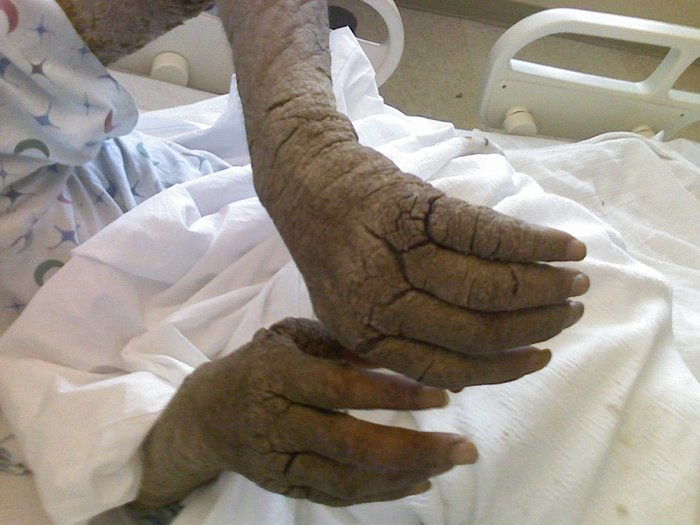
При норвежской чесотке кожа грубеет и утолщается. Поражаются даже кожа лица, волосы и ногти, чего не бывает у взрослых при типичной форме чесотки. Для норвежской чесотки храктерно разнообразие высыпаний, но чаще всего это толстые грязно-желтые корки толщиной до 2–3 см, которые в виде панциря покрывают большие участки кожи. В нижних слоях корок находятся извилистые ходы. При снятии корок обнажаются обширные мокнущие эрозии. При норвежской чесотке ногти утолщаются, разрыхляются, легко ломаются (это напоминает онихомикоз — грибок ногтей), а волосы становятся тусклыми. От больного идет кислый запах.
Норвежская чесотка отличается крайне высокой заразностью. На теле больного может находиться до миллионачесоточных клещей, в то время как при типичной форме их обычно всего 15 особей.
ПСЕВДОЧЕСОТКА (ПСЕВДОСАРКОПТОЗ) вызывается чесоточными клещами крупных животных, чаще собак. На человеке эти клещи не размножаются и другим людям не передаются. Пседочесотка возникает намного быстрее (спустся несколько часов после заражения) и локализуется в местах контакта с животным (чаще на открытых участках тела). Лечение обычно не требуется.
Признаки чесотки
Мы переходим к 3 главным признакам чесотки.
1) Усиление зуда вечером и ночью. Этот признак обусловлен жизненным циклом чесоточного клеща, который наиболее активен в вечернее и ночное время.
2) Типичные места высыпаний.
Несмотря на то, что у чистоплотных людей высыпания единичны, элементы сыпи со временем распространяются в типичные места, которые надо знать. Внешний вид сыпи менее важен, поскольку сыпь отличается полиморфизмом (разнообразием).
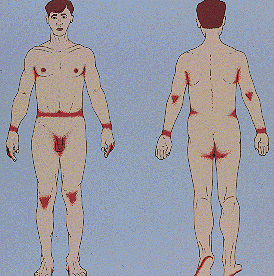
Типичные места сыпи при чесотке (по данным анализа 1105 карт ККВД г. Минска):
- почти у всех — межпальцевые промежутки и боковые поверхности пальцев рук,
- у 50% — область лучезапястных суставов,
- у 50% мужчин — половые органы,
- у 25% — стопы,
- 20% — туловище,
- у 17% — руки и ноги (за исключением кистей и стоп),
- у 10% женщин — молочные железы.
Типичные места сыпи при чесотке
А также: сгибательные складки предплечий и плеч, ягодицы, бедра и подколенные впадины.
Таким образом, чесотка без вовлечения кистей рук бывает нечасто. Такая чесотка возможна, если пациент чистоплотен, а клещи пока не распространились на кисти рук (например, при половом пути заражения). Можно сделать и другой вывод, подтверждаемый практикой: дерматологи редко выставляют диагноз чесотки в самом начале заболевания (когда кисти рук и запястья еще не чешутся), списывая зуд (например, в области ног) на аллергию или укусы насекомых. И только после неоднократных обращений чешущегося пациента, когда поражено большинство типичных мест, удается заподозрить чесотку, направить пациента на анализ и поставить верный диагноз.
3) Групповой характер зуда.
Если по вечерам и ночам начали чесаться другие члены семьи, то пора чесать к дерматологу.
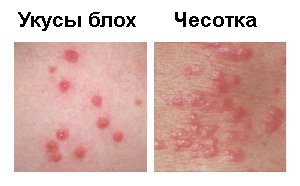
Сравнение сыпи при укусах блох и чесотке
Способы заражения чесоткой
Чесотка передается при длительном прямом контакте «кожа-кожа», поэтому проще всего заразиться в постели ночью. Дети нередко заражаются, когда спят в одной постели с больными родителями. Это обусловлено биологическими особенностями клеща:
- чесоточный клещ активен вечером и ночью,
- для проникновения в кожу клещу нужно около 30 минут,
- во внешней среде клещ быстро гибнет (при 21° С и влажности 40-80% — через 24-36 часов), а активность утрачивает еще раньше.
Заражение в коллективе возможно при прямых контактах (возня детей, частые и крепкие рукопожатия, контактные виды спорта и др.). Заражение через бытовые предметы сейчас считается маловероятным. Известен опыт, проведенный в 1940 г. в Великобритании под руководством Mellanby. Из 272 попыток заразить добровольцев, ложившихся в постель, с которой только что поднимались больные с выраженной чесоткой, только 4 попытки привели к заболеванию.
Имеет значение и клиническая форма болезни. Если при типичной форме на коже больного находится около 15 клещей, то при норвежской форме чесотки — несколько сотен тысяч (до миллиона). Редкость и необычность внешнего вида больных норвежской чесоткой (толстые грязно-желтые корки, поражение волосы и ногтей, частое отсутствие зуда) приводят к тому, что диагноз устанавливают лишь тогда, когда начинают чесаться окружающие.
На кафедре кожных и венерических болезней БГМУ проанализировано более тысячи медкарт пациентов, лечившихся от чесотки в Минском городском кожвендиспансере. Оказалось, что 80% заболевших — молодежь до 29 лет. Каждый пятый — ребенок. 80-85% — случаи в семье, а больных из организованных коллективов составляют до 20%.
Особенности чесотки у детей
У детей первых 6 месяцев жизни чесотка выглядит, как крапивница (скопление волдырей, как при ожоге от крапивы). В целом клиническая картина напоминает мокнущую экзему, не поддающуюся обычному лечению. У детей до 3 лет жизни РЕДКО поражаются межпальцевые промежутки и боковые поверхности пальцев рук. Иногда у маленьких детей могут поражаться и ногтевые пластинки, которые утолщаются, разрыхляются с появлением трещин.
Сыпь у ребенка при чесотке
Характерно, что у детей поражается ВСЯ кожа тела, даже лицо и волосистая часть головы, чего не бывает у взрослых (соответственно, при лечении чесотки детям нужно обрабатывать также лицо и голову, а взрослым — нет). Для лечения детей обычно используют препараты с меньшей (половинной) концентрацией действующего вещества. Использование препаратов с «детской» концентрацией для лечения взрослых является ошибкой и является одной из причин неэффективности проведенного лечения.
Подтверждение диагноза
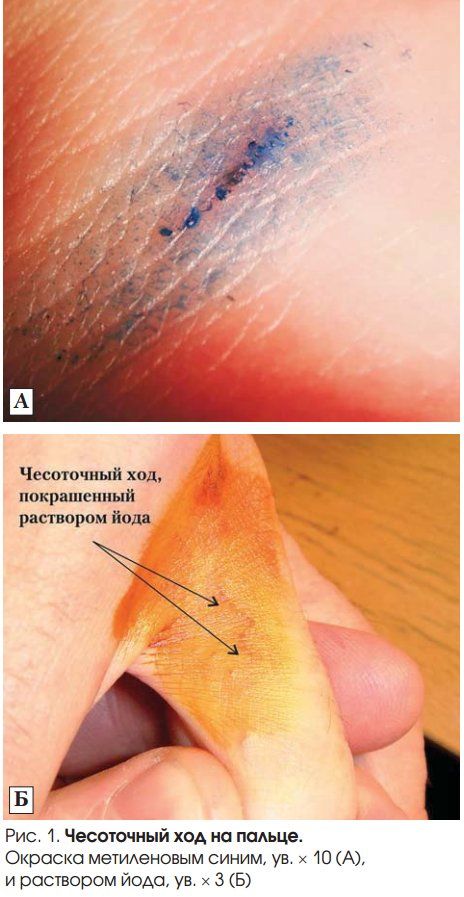
Достаточно обнаружить чесоточные ходы, однако они бывают не везде и не у всех. Чесоточные ходы легче обнаружить с помощью окраски кожи йодной настойкой — ходы становятся видны в виде коричневых полосок на фоне окрашенной светло-коричневой кожи. Наиболее продвинутая технология — видеодерматоскоп с увеличением в 600 раз, который позволяет обнаружить чесоточные ходы почти во всех случаях.
Увеличение в 10 и в 3 раза.
Источник фото: Український журнал дерматології, венерології, косметології, № 4 (47), 2012.
Наиболее распространенным подтверждающим методом экспресс-диагностики чесотки является соскоб с использованием 40%-ной молочной кислоты. Молочная кислота хорошо разрыхляет роговой слой эпидермиса, не раздражает кожу, препятствует развитию нагноения и рассыпанию материала во время соскоба. Каплю 40% молочной кислоты наносят на чесоточный элемент (ход, узелок и др.). Через 5 минут разрыхленный эпидермис соскабливают до появления капиллярной крови. Материал переносят на предметное стекло в каплю молочной кислоты, покрывают покровным стеклом и микроскопируют.
Еще распространен метод извлечения клеща иглой с последующим микроскопированием.
Лечение чесотки
Существует много препаратов для лечения чесотки. Способы лечения отличаются стоимостью курса и количеством обработок кожи — от 2 до 5-7 в течение курса. Для взрослого человека в среднем нужно 50 мл препарата на одну обработку кожи. Расскажу про наиболее известные лекарства:
1) БЕНЗИЛБЕНЗОАТ в виде эмульсии и мази (20% для взрослых и 10% для детей): это наиболее популярный препарат для лечения чесотки в России и Беларуси. Хорошо впитывается, не оставляет следов на белье. Стоит дешево (1 евро — 150 мл, хватает на 3 обработки).
Для лечения нужно 2 обработки (вторая — на 4-й день). В первый день вечером (любая обработка от чесотки должна начинаться только в вечернее время!) сперва моются под душем с мылом и мочалкой. Мытье механически удаляет клещей с поверхности кожи и разрыхляет эпидермис, что облегчает проникновение антискабиозных (противочесоточных) средств. После мытья голыми руками тщательно втирают эмульсию или мазь бензилбензоата во все тело, за исключением головы и лица у взрослых. Когда кожа подсохнет, можно идти спать (кисти рук тоже должны быть обработаны). Через 10-12 часов после обработки можно помыться под душем (препарат имеет специфический запах), хотя эффективнее не мыться. Меняют (дезинфицируют) нательное белье, а постельное — по желанию.
На 4-й день обработку повторяют. Эту нужно, чтобы уничтожить всех новых клещей, которые вылупились из яиц за трое суток, т.к. на яйца клещей бензилбензоат не действует. Через 12 часов после обработки моются с мылом и мочалкой, обязательно меняют постельное белье и одежду.
2) ПЕРМЕТРИН (крем, мазь, лосьон, спрей): высокоэффективный и наиболее популярный препарат на Западе. Чаще используется 5%-ный крем с перметрином. Требуется 2 обработки. Стоит несколько дороже, чем бензилбензоат. Поскольку перметрин (в меньшей концентрации) используется еще и для лечения головного и лобкового педикулеза(вшивости), то выбирать лекарственное средство с перметрином для лечения чесотки нужно обязательно с учетом показаний во вкладыше к препарату.
3) СПРЕГАЛЬ: дорогой французский препарат в виде аэрозоля, которого хватает на 3 обработки. Содержит нейротоксичные для клещей яды: эсдепаллетрин (эсбиол) и пиперонилбутоксид. Удобен в применении, не оставляет следов, почти без запаха, но его нельзя вдыхать, и лечение спрегалем стоит в несколько раз дороже, чем любым другим средством.
Хотя в инструкции указано, что Спрегаль действует даже на яйца клещей (в отличие от других противоклещевых лекарств) и потому достаточно однократной обработки тела, многие дерматологи для избежания рецидивов чесотки рекомендуют проводить стандартную двукратную обработку кожи с интервалом в 3 дня. Я тоже рекомендуюдвукратную обработку.
Остальные способы лечения чесотки используются реже:
- метод Демьяновича (60% гипосульфита натрия и 6% соляной кислоты): эффективен, но каждая обработка занимает около часа. Довольно долго.
- простая серная мазь (взрослым 20-33%): втирают ежедневно в течение 5-7 дней. Средство проверенное, но есть ряд недостатков. Мазь имеет резкий запах, в ее основе — вазелин, который не впитывается, противен наощупь и пачкает белье. Это мало кому нравится. На Западе серная мазь уже не применяется.
- есть и другие, менее известные способы лечения.
Принципы лечения чесотки:
- Всем больным из одного эпид. очага нужно лечиться одновременно.
- Втирать препарат голыми руками, потому что кисти рук чаще всего поражаются чесоткой.
- Подстричь ногти: под ними из-за расчесов могут находиться яйца клещей.
- Помнить про дезинфекцию белья и одежды: клещ надежно убивается при кипячении 5-10 минут в растворе соды или стирального порошка, можно еще проглаживать одежду горячим утюгом, но для самых ленивых есть очень простой способ: белье снимается и на 5 дней упаковывается в полиэтиленовый пакет или развешивается на открытом воздухе. Через 5 дней одежда считается продезинфицированной, т.к. голодные клещи так долго не выживают.
Обратите внимание, что нужно обрабатывать все ткани, которые соприкасаются с телом — одежду и постельное белье. Если вы не хотите снимать постельное белье, хорошенько пройдитесь по простыни, наволочке и пододеяльнику горячим утюгом. Если дезинфекция проведена некачественно, оставшиеся клещи могут вас заразить снова.
- Лечение осложненной чесотки лучше проводить мазью бензилбензоата или Спрегалем.
- Норвежскую чесотку лечат в стационаре.
Источник