- Какую роль играет метронидазол в лечении демодекоза
- Использование «Метронидазола» при лечении демодекоза, инструкция по применению
- Как развивается
- Симптомы болезни
- Как действует?
- В каких случаях назначают
- Инструкция по применению
- Особенности лечения гелем
- Как принимать таблетки
- Рецепт 1
- Рецепт 2
- Противопоказания, ограничения
- Побочные действия, последствия
- Аналоги
- Отзывы пациентов
- Почему нужно лечить демодекоз
- Розацеа
- Периоральный дерматит
- Себорейный дерматит
- Мазь с метронидазолом клещ
- Материал и методы
- Результаты исследования
- Выводы
- Литература
Какую роль играет метронидазол в лечении демодекоза
Стойкий лечебный эффект метронидазола связан со способностью не только останавливать воспалительные процессы в коже, но и значительно уменьшать активность и размножение клеща. Механизм действия метронидазола заключается в биохимическом воздействии на клетки микроорганизмов, вызывая нарушение структуры ДНК и гибель возбудителей кожных заболеваний, в том числе клеща demodex.
Все продукты линейки Эпидерил содержат метронидазол в разной дозировке. Гель-актив для век и крем-актив для лица включают 1% метронидазола. Это достаточно высокая концентрация для запуска процесса уничтожения инфекционных агентов. Выраженный клинический эффект отмечается уже через 3 недели применения этих средств в комплексе с лосьоном и пенкой для умывания. Но, несмотря на достигнутый результат, лечение необходимо продолжать уходовыми средствами для закрепления достигнутого эффекта и профилактики рецидивов. Это крем-уход для лица, гель-уход для век, гель-уход для душа, лосьон-уход для лица и пенка для умывания. Концентрация метронидазола в них составляет от 0,5% до 0,75%, которой достаточно для полного оздоровления кожи.
Эффективность метронидазола усилена высококонцентрированными ингредиентами, такими как СО2-экстракты целебных трав, представляющими собой сбалансированный природный комплекс биологически активных липофильных соединений, и пропиленгликолевыми концентрированными вытяжками из растительного сырья, сохраняющими все целебные свойства экстрагируемого растения.
Специально разработанная технология производства косметики Эпидерил включает наиболее полную и глубокую матрицу извлечения полезных веществ из исходного сырья. Поэтому все продукты линейки обладают высокой биологической активностью.
Регулярное применение линейки Эпидерил позволяет заметно сократить популяцию патогенного клеща, устранить воспалительные процессы, избежать дальнейшего прогрессирования заболевания, подавить рост других патогенных бактерий, привести в порядок состояние кожи лица при розовых и вульгарных угрях (acne rozacea, acne vulgaris).
Организация, принимающая претензии на территории Таможенного союза: ООО «Космофарм», Россия, 107076, г. Москва, ул. Стромынка, д.19, корп. 2, помещение 128, комната 7, тел +7(495) 644-00-31
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом
Источник
Использование «Метронидазола» при лечении демодекоза, инструкция по применению
Демодекоз — это болезнь, поражающая кожный покров (КП). Возникает из-за активизации особого клеща, которые живет под кожей. Сложность недуга вызвана тем, что паразит может долго не давать признаков своего присутствия. Для терапии болезни часто используют ЛС «Метронидазол».

Как развивается
Ученые подтвердили, что на вероятность возникновения болезни не влияет возраст или пол человека. Чаще всего демодекоз развивается на лице и голове, поскольку КП на этих участках содержит множество сальных желез, выделения которых служат пищей для клеща.
Патология возникает из-за:
- низкого иммунитета;
- нарушенного продуцирования кожного сала;
- наличия кожных заболеваний.
Часто человек сам виновен в заражении демодекозом. Самостоятельное удаление прыщей, акне, гнойников и прочих образований помогает клещу проникнуть вглубь КП. Также демодекоз бывает последствием длительного употребления антибиотиков и стероидных гормонов, или использования низкокачественной декоративной косметики.
Пагубные привычки и неправильный питательный рацион также способствует развитию демодекоза.
Тесный контакт с зараженным человеком также приводит к демодекозу. Но такое возможно, только если у больного в одной сальной железе находится больше 30 особей паразита.
Важно! Демодекоз развивается и у домашних питомцев. Но его возбудители полностью безопасны для человека.
Симптомы болезни
Часто признаки демодекоза проявляются на голове, носу, носогубном треугольнике, лбу, щеках, подбородке и веках, поскольку именно в этих местах кожное сало вырабатывается в большом объеме. Его количество увеличивается, если в организме пациента нарушились гормональный фон, функциональность внутренних органов или иммунитет.
Многие дерматологи сходятся во мнении, что главный симптом демодекоза – это появление на КП розовых угрей (розацеа). Человек может страдать от стойкой гиперемии кожи, розовых папул, гнойничков. Запущенная стадия болезни проявляется уплотнением КП и сосудистыми звездочками. Больной начинает жаловаться на сильный зуд и чувство стягивания КП. Отсутствие адекватной терапии приводит к развитию ринофимы. Интенсивность проявления симптомов усиливает жирный КП и расширенные поры.
У пожилых людей, кроме вышеперечисленных признаков, развивается глазной демодекоз, проявляющийся блефароконъюнктивитом и блефаритом. Они страдают от сухости глаз, ощущения инородного тела, покраснения, слезотечения. Постепенно веки начинают сильно зудеть, отекать, краснеть. Ресницы стают тонкими и ломкими, быстро выпадают. По утрам края век покрыты липким отделяемым, корочками и чешуйками.
Как действует?
«Метронидазол» является лекарственным препаратом с антибиотическим действием. Он эффективно справляется в различными бактериальными болезнями. Сегодня препарат существует в форме геля, таблеток и раствора. Для домашнего использования больше подходят две первых лекарственных формы. Одно из главных преимуществ «Метронидазола» – активное воздействие именно на причины развития демодекоза. Действующие компоненты проникают в бактериальные элементы и быстро их уничтожают. Также после применения препарата на КП не остаются рубцы, что очень важно..
Медикамент отличается обширным спектром действия, поэтому его часто используют в дерматологии. Невысокая цена, хороший эффект и возможность применения для терапии множества кожных заболеваний делает «Метронидазол» уникальным ЛС.
В каких случаях назначают
Кроме демодекоза, препарат назначают против:
- нарушенной функциональности ЖКТ;
- гормональных нарушений, особенно у подростков;
- дерматоза, особенно хронического.
Также препарат и ЛС, созданные на его основе, эффективно справляются с:
- амебными поражениями органов;
- лямблиозом 12-перстной кишки;
- абсцессами, поразившими кости и мягкие ткани;
- кожными инфекциями;
- воспалением надкостницы и костных структур;
- колитами;
- инфекционными заражениями после оперативного вмешательства.
Людям, нуждающимся в терапиидемодекоза, лучше принимать «Метронидазол» перорально (таблетки) или использовать наружно (гель «Метрогил»). Решать, какая лекарственная форма больше подойдет, должен квалифицированный специалист. При этом он учитывает степень поражения и индивидуальные особенности больного.
Инструкция по применению
Использовать «Метронидазол» нужно только по назначению врача. Он изучит степень развития демодекоза и разработает схему лечения. Больной должен только соблюдать все предписания. Рассмотрим особенности использования гели и таблеток.
Особенности лечения гелем
«Метрогил» продается без рецепта в каждой аптеке. Он прозрачный, без запаха. Для достижения хорошего эффекта веществом нужно обрабатывать пораженные демодекозом участки КП, предварительно очищенные от пыли и грязи. Сколько раз в день нужно проводить такую процедуру, решает врач. Лечебный курс занимает 21-30 дней. Его длительность может быть скорректирована. Гель удобен в применении и не вызывает дискомфорта.
Как принимать таблетки
Отдельно или как дополнение к наружному применению, врач может назначить прием таблетированного «Метронидазола». Как правило, пить таблетки 250 мг нужно утром и вечером в течение 7-10 дней. Такое лечение назначается пациентам, у которых демодекоз привел к развитию серьезного внутреннего воспаления. Но часто таблетки можно использовать для приготовления эмульсий, масок и лосьонов для местного применения.
Рецепт 1
Для создания эффективного домашнего лосьона разотрите в порошок 5 таблеток, добавьте 100 мл воды, хорошо перемешайте. В готовой смеси намочите ватный диск, обработайте им пораженную кожу. Проводите процедуру дважды в день.
Рецепт 2
Смешайте в равном количестве измельченные таблетки и белую глину, долейте воды, чтобы смесь получилась слегка густой, перемешайте. Умойтесь, промокните лицо сухим полотенцем и наносите маску на пораженные места на 15 минут. Затем смойте.
Длительность применения такого лечения должен определять только врач. Использование «Метронидазола» в любом виде в качестве самолечения может негативно сказаться на здоровье.

Противопоказания, ограничения
Несмотря на высокую эффективность, «Метронидазол» запрещен к применению при:
- беременности и лактации;
- острой почечной и печеночной недостаточности;
- гиперчувствительности к составляющим компонентам;
- нарушенной функциональности центральной НС;
- хронических болезнях крови.
Также медикамент запрещено использовать для лечения детей и подростков.
Побочные действия, последствия
В целом, «Метронидазол» хорошо переносится, однако у некоторых пациентов его использование сопровождалось:
- покраснением КП;
- сильным зудом и жжением;
- общей слабостью.
Такими же симптомами проявляется и передозировка. Принятие большой дозы «Метронидазола» вызывает утрату ориентации, судорожное поражение конечностей и ухудшение общего состояния пациента.
Аналоги
Если по каким-то причинам больной не может лечиться «Метронидазолом», врач должен назначить его заменитель.
| Название препарата | Активный компонент | Длительность терапевтического действия | Цена (в руб.) |
| «Орнидазол» | Орнидазол | 12-24 часа | От 100 |
| «Трихопол» | Метронидазол | 6-8 часов | От 130 |
Отзывы пациентов
В целом, пациенты называют «Метронидазол» эффективным ЛС. Некоторые жаловались на развитие незначительных побочных явлений в виде зуда или жжения, которые быстро проходили. Небольшое количество потребителей называет этот препарат безрезультатным.
Минимальная стоимость — 20 рублей.
Почему нужно лечить демодекоз
Игнорирование этого недуга сильно усугубит состояние человека и спровоцирует развитие следующих болезней.
Розацеа
Заболевание проявляется пустулами, папулами, высыпаниями и воспалением кожи. Лицо стает бордово-красным, КП стягивается, начинает чесаться и жечь. Отсутствие адекватной терапии приведет к уплотнению крыльев носа и увеличению его размера. Недуг может распространиться на грудь и спину. В группу риска входят светлокожие женщины 30-50 лет.
Проявляется узелками телесного цвета, расположенными несколькими группками на лице. Могут сопровождаться папулами и пустулами. Сложная форма акне провоцирует развитие атрофических рубцов, синеватых узлов и болезненных кист. Прыщи чаще всего появляются на щеках, висках верхней части спины и груди. На КП появляются черные точки, он стает бугристым, постепенно грубеет и жирнеет.
Периоральный дерматит
Поражает носогубный треугольник, уголки рта, подбородок, голову, кожу вокруг губ. Проявляется бордовыми папулами, стойким покраснением и гнойничками. При отсутствии лечения переходит в острую стадию, которая провоцирует развитие:
- болезненных узловатых новообразований;
- крупных пустул;
- синюшных высыпаний;
- зуда;
- шелушения;
- сухости;
- стягивания кожи.
Постепенно КП стает тонким, открывает сосудистую сетку, покрывается угрями, прыщами и сыпью.
Себорейный дерматит
Этот недуг проявляется пустулами и папулами, которые возникают на лице, голове, веках и в бровях. Перейдя в хроническую форму, поражает:
Легкую форму болезни можно перепутать с перхотью.
При отсутствии терапии крупные чешуйчатые образования поразят всю голову. КП под корками красная и воспаленная. Поскольку кожа сухая, на ней возникают кровоточащие микротрещины, которые постоянно чешутся. Вероятность заражения инфекционным заболеванием усиливается в несколько раз.
Демодекоз – это серьезное заболевание, требующее квалифицированного лечения. Если вы заметили у себя признаки, не спешите покупать «Метронидазол», а запишитесь на прием к дерматологу.
Источник
Мазь с метронидазолом клещ
А.А. Кубанов, Ю.А. Галлямова, А.С. Кравченко
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава РФ, Москва
Как известно, часто этиологическим и патогенетическим агентом в развитии папулопустулезных дерматозов считаются клещи рода Demodex. Важным моментом является то, что клещи, осложняя имеющиеся заболевания кожи, снижают клинический эффект терапии, таким образом способствуя переходу дерматозов в хроническою форму. Дополнительную трудность для антипаразитарной терапии создает особенность строения клещей, в связи с чем возникает необходимость назначения длительных курсов терапии и выбора препаратов с минимальным размером молекул. Воздействию лекарственного препарата мешает плотная кутикула, покрывающая тело клещей, которая имеет три слоя: внешний – эпикутикула, средний – экзокутикула и внутренний – эндокутикула. Экзо- и эндокутикула непроницаемы, таким образом тело клещей труднодоступно для воздействия больших молекул экзогенных веществ, в т.ч. для акарицидных препаратов. Сообщение с внешней средой клещей происходит путем водного или газового обмена [3].
С целью достижения элиминации клещей применяют антипаразитарные (акарицидные) препараты. На протяжении многих лет наибольшую клиническую эффективность доказал метронидазол, являющийся производным нитроимидазольной группы. Данный препарат назначается курсом от 4 до 6 недель [7, 29]. Установлено, что метронидазол усиливает защитные и регенеративные функции слизистой оболочки желудка и кишечника [2, 4] и вызывает выраженное противоотечное действие [30]. Препарат обладает бактериостатическим действием, затрудняя процессы синтеза ДНК грамотрицательных анаэробных бактерий [13, 38], а также антипаразитарным в отношении Demodex folliculorum [2].
В исследованиях D.I. Grove (1997), P.G. Nielsen (1988) доказано супрессивное действие препарата на некоторые показатели клеточного иммунитета, в частности подавление хемотаксиса лейкоцитов [26, 32]. Иммуно-модулирующее действие препарат оказывает за счет ингибиции факторов роста эндотелия сосудов, препятствуя неоангиогенезу [15]. Переносимость препарата в целом удовлетворительная. К побочным эффектам относятся головная боль, тошнота, рвота, сухость во рту, крапивница, кожный зуд, лейкопения, кандидоз [13].
А.А. Франкенберг (2007) отмечает, что в последние годы значительно участились неудачи в лечении демодекоза метронидазолом. По его мнению, неэффективность терапии может быть связана с формированием устойчивости бактериально-паразитарной флоры к метронидазолу, применяемому более 40 лет [16]. В качестве альтернативного метода лечения демодекоза Я.А. Юцковская (2010) предложила применять метронидазол местно. Проведенное исследование показало значительное клиническое улучшение, которое проявлялось в уменьшении эритемы, числа папулопустулезных элементов и выраженности воспалительного процесса. По данным авторов, лабораторная элиминация клещей через 14–21 день достигала 2–3 штук в соскобе на 1 см2 [17].
Из группы других синтетических антибактериальных средств широко применяется производное 5-нитроимидазола орнидазол циклами от 8 до 10 дней. Препарат обладает как противопаразитарным, так и бактериостатическим действиями, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [4, 18].
При сравнении эффективности применения препаратов орнидазол и метронидазол А.А. Франкенбергом и соавт. (2007) были получены следующие результаты: терапевтический эффект при применении орнидазола наступает почти в 2 раза быстрее по сравнению с метронидазолом; переносимость препарата пациентами удовлетворительная; отмечены незначительные побочные эффекты, среди которых самыми частыми были тошнота и металлический привкус во рту; показатели анализов крови и мочи пациентов до и после лечения были в пределах нормы. При лечении метронидазолом побочные эффекты отмечались чаще, среди них: тошнота, металлический привкус во рту, головокружение, развитие кандидоза. В течение 9 месяцев наблюдения за пациентами, принимавшими орнидазол, отмечено отсутствие рецидивов [9, 16].
При выборе местного лечения при демодекозе следует учитывать общие принципы наружной терапии, применяемые в дерматологии. В одних случаях сразу стоит назначать этиотропную терапию, в некоторых случаях следует начинать с симптоматической терапии, направленной на устранение и разрешение островоспалительных проявлений и сопутствующих им субъективных ощущений. Необходимы строгая персонализация наружного лечения и постоянное наблюдение за состоянием больного. При острой и подострой формах воспалительного процесса сначала следует использовать лекарственные формы с поверхностным действием средств (примочки, взбалтываемые взвеси, пасты). После устранения островоспалительных явлений на следующем этапе переходят на мазевую форму препарата, воздействующую непосредственно на этиологический фактор.
В наружной терапии чаще всего используют препараты, содержащие метронидазол 1% в виде мази или геля в течение 14 дней. Метронидазол действует на неспецифическую резистентность организма и влияет на клеточно-опосредованный иммунитет [33, 35]. В качестве альтернативной терапии возможно местное применение 10%-ной мази бензилбензоат на ночь [1, 6, 23]. Высокую оценку получил гель Демотен (сера, гиалуроновая кислота, сок АлоэВера, поливинилпирролидон) для лечения пациентов с демодекозом и розацеа [14].
В особых случаях при демодекозе проводят патогенетическое лечение. Например, в случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [24].
Для терапии демодекоза окологлазничной области применяются спиртоэфирные смеси, 3–5%-ный трихополовый крем, сульфапиразин натрия, антихолинэстеразные средства (холиномиметики): физостигмин, 0,02%-ный фосфакол, 0,01%-ный армин, 0,5%-ный тосмилен [11]. Хорошие результаты лечения наблюдаются при применении блефарогеля-1 и -2, блефаролосьона [12].
В последнее время дерматологическая практика значительно обогатилась новыми лекарственными препаратами, существенно повысив возможности выбора в лечении больных паразитарными дерматозами. Высокую эффективность показал препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонилабутоксида. Его используют на пораженные участки кожи, втирая тампоном 1–3 раза в сутки. Препарат хорошо переносится и не вызывает серьезных побочных эффектов [5, 8].
Антипаразитарными свойствами также обладает перметрин (группа пиретроидов). Пиретроиды связываются с липидными структурами мембран нервных клеток, нарушая работу натриевых каналов, которые регулируют поляризацию мембран. Реполяризация мембраны затрудняется, что парализует паразита. Важен момент, когда молекулы пиретроидов способны проникать через кутикулу клеща и концентрироваться в гемолимфе [3]. Перметрина 5%-ный крем наносят дважды в день в течение 15–30 дней [31, 37]. Однако надо помнить, что проницаемость различных областей кожного покрова неодинакова. Лекарственные вещества наиболее активно проникают в кожу лица, где толщина рогового слоя минимальна, поэтому возможно быстрое развитие побочных эффектов в виде эритемы и простого контактного дерматита.
Акарицидную активность оказывают также препараты ивермектин, линдан 1%, кротамитон 10% [23, 29]. Ивермектин представляет собой синтетический дериват соединений, обладающих противопаразитарной активностью, известных как авермектины. Препарат эффективен в отношении эндопаразитов, имеющих тропизм к кожному покрову (Strongyloides stercoralis, Ancylostoma braziliense, Cochliomyia hominivorax, Dermatobia hominis, Filaria bancrofti, Wucheria malayi, Onchocerca volvulus, Loa-loa) и эктопаразитов (Sarcoptes scabies, Pediculus humanus, Demodex folliculorum и Cheyletiella spр.) [22]. В зарубежных исследованиях рекомендуется использовать ивермектин системно или топически в виде 1%-ного крема. В исследованиях доказано, что ивермектин обладает антипаразитарным и противовоспалительным действиями. Клиническое улучшение при применении наружного 1%-ного крема ивермектина наблюдалось после 12 недель терапии [27]. Перорально препарат назначается в дозе 200 мг/кг массы тела дважды с перерывом в 7 дней [28]. Однако в России данный препарат используется только для лечения демодекоза у животных. Применение 1%-ного линдана также вызывает множество сомнений из-за его нейротоксичности, поэтому в ряде стран препарат запрещен, а в некоторых – его применение ограничено [21]. Что касается лекарственного средства кротамитон 10%, то он наносится на кожу на ночь в течение двух-трех дней и довольно часто используется в детской практике [20, 34].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше таковых ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующую расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [10]. В некоторых исследованиях доказан положительный эффект применения интенсивного импульсного света (IPL – Intensive Pulse Light), открытого в 1992 г. и имеющего длину волны от 515 до 1200 нм [25]. IPL-излучение подавляет секрецию сальных желез с их последующей инволюцией, что приводит к рассасыванию лимфоцитарных инфильтратов и гибели клещей [36].
Антидемодекозным действием обладает криотерапия, а для достижения более стойкого терапевтического эффекта рекомендуется использовать криотерапию в сочетании с наружными препаратами, содержащими метронидазол [1, 19].
Несмотря на то что, по данным различных авторов, в настоящее время «золотым» стандартом и наиболее эффективным способом лечения демодекоза является системное применение противопаразитарного препарата метронидазола, препарат сам по себе оказывает много побочных эффектов и имеет ряд противопоказаний. Поскольку в медицине актуальной темой остается поиск новых лечебных средств, оказывающих наименее отрицательное воздействие на организм, нами оценена эффективность наружной терапии демодекоза по сравнению с системным использованием препаратов.
Цель настоящего исследования: сравнить традиционную схему лечения демодекоза кожи лица (250 мг метронидазола перорально 2 раза в сутки; наружно – крем 1%-ный метронидазол 1 раз в сутки в течение 20 дней) с эффективностью наружной терапии (крем метронидазола 7% наружно в течение 20 дней).
Материал и методы
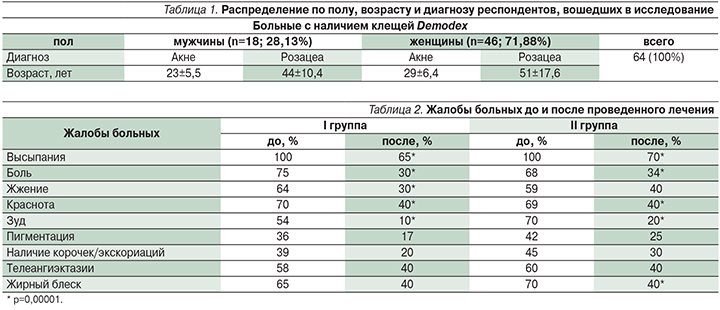
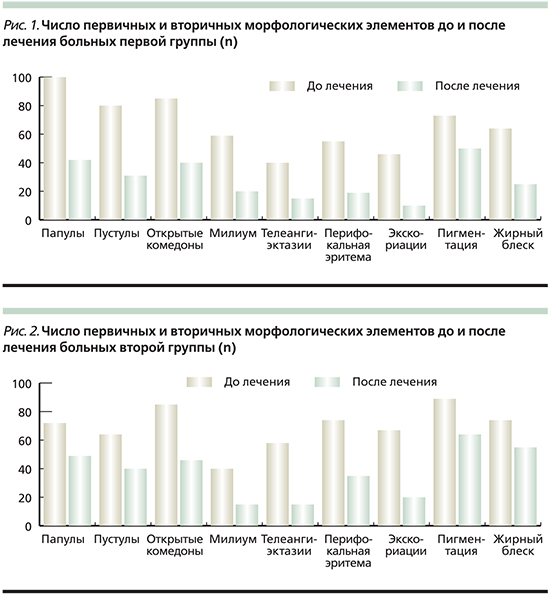
В исследование были включены 64 больных акне и розацеа, осложненных демодекозом. Диагноз акне и розацеа установлен на первичном приеме на основании клинической картины заболеваний. При этом учитывались основные жалобы пациентов, распределенных по следующим группам: высыпания, боль, жжение, краснота, зуд, пигментация, наличие корочек/экскориаций, телеангиэктазии, жирный блеск. При оценке локального статуса (status localis) были выявлены следующие первичные и вторичные морфологические элементы: папулы, пустулы, открытые комедоны, милиум, телеангиэктазии, корочки, краснота, пигментация, жирный блеск. Проведены подсчет каждого морфологического элемента и оценка клинической картины в целом на наличие перифокальной эритемы и жирного блеска кожи лица у больных до и после лечения. Все больные, включенные в исследование, были обследованы на наличие клещей рода Demodex методом соскоба кожи лица, выдавливания содержимого сальных желез до и после лечения. Диагноз «демодекоз» устанавливался при обнаружении более 5 особей клещей на 1 см2. В исследование были включены мужчины и женщины старше 18 лет с отсутствием соматической отягощенности и при подписании информированного согласия на участие в исследовании.
Все больные были разделены на две равные группы в зависимости от выбранного метода лечения. Пациенты первой группы (n=32) получали 250 мг метронидазола перорально 2 раза в сутки, наружно – 1%-ный метронидазол 1 раз в сутки в течение 20 дней, пациенты второй группы (n=32) получали 7%-ный метронидазол наружно в течение 20 дней. Метод лечения выбирался рандомно.
Статистическая обработка данных выполнена с использованием пакета программ SPSS-21. Взаимосвязь категориальных показателей устанавливалась точным методом Фишера. Точный тест Фишера – это тест статистической значимости, используемый в анализе категориальных данных, когда размеры выборки малы. Для оценки значимости различия размеров фолликул использован однофакторный дисперсионный анализ с парными сравнениями.
Результаты исследования
Из всех больных, вошедших в исследование, больных акне было 38 (59,37%), розацеа – 26 (40,62%). Распределение по полу, возрасту и диагнозу представлено в табл. 1.
Повторный визит пациентов состоялся через 20 дней непрерывной терапии. Субъективно обе схемы лечения больными переносились хорошо, побочных эффектов отмечено не было, ни один из пациентов не был исключен из группы наблюдения. Оценка эффективности терапии основывалась на жалобах больных и клинической картине. Как видно из табл. 2, после лечения статистически достоверно снизились жалобы больных на высыпания, жжение, боль, зуд, красноту. Причем у пациентов второй группы уменьшились жалобы на жирный блеск кожи, что является дополнительным преимуществом топической терапии.
Анализ клинических проявлений после проведенной терапии показал, что достоверно снизилось число следующих морфологических элементов у пациентов первой и второй групп: папулы, пустулы, перифокальная эритема, экскориации (р=0,005) по сравнению с первоначальными данными (рис. 1, 2).
При повторном соскобе на наличие клещей Demodeх в двух группах были получены следующие данные: в первой группе клещи обнаружены у 19 (30%) пациентов, во второй – у 20 (32%), т.е. клещи рода Demodex после лечения в двух группах были обнаружены примерно в равном числе случаев.
Таким образом, оценивая результаты лечения, можно констатировать, что эффективность терапии в обеих группах была одинаковой. Анализ клинической картины показал положительную динамику терапии, которая проявлялась в достоверном снижении количества морфологических элементов, характеризующих остроту воспаления. Эффективность терапии подтверждалась уменьшением субъективных жалоб больных после проведенного лечения, причем у пациентов, получавших только наружную терапию, снизились жалобы на жирный блеск кожи, что является дополнительным преимуществом. Таким образом, клинические наблюдения продемонстрировали отсутствие превосходства в системной терапии демодекоза по сравнению с наружной терапией с использованием препарата, содержащего 7%-ный метронидазол в виде крема или крем-геля, что подтверждено результатами статистического анализа.
Выводы
Проведенное нами исследование показало, что применение наружного средства, содержащего 7%-ный метронидазол, в течение 20 дней больными демодекозом по эффективности сравнимо с системным лечением метронидазолом 250 мг перорально в течение 20 дней. Наружное применение 7%-ного метронидазола дает возможность избегать полипрагмазии и системного приема препарата, что позволяет снижать риск развития побочных эффектов терапии.
Литература
1. Адаскевич В.П. Акне и розацеа. СПб., 2000. 132 c.
2. Бабаянц Р.С., Ильинская А.В., Громова С.А. и др. Метронидазол в терапии розацеа и периорального дерматита. Вест. дерматологии. 1983;1:13–7.
3. Верхогляд И.В. Современные представления о демодекозе. Леч. Врач. 2011;5.
4. Гавриленко Я.В., Вазило В.Е., Паршков Е.М. и др. К вопросу о лечении язвенной болезни желудка и двенадцатиперстной кишки метронидазолом (клинико-экспериментальное исследование). Тер. архив. 1976;5:74–9.
5. Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз. РМЖ. 2001;8(6):249–54.
6. Елистратова Л.Л., Нестеров А.С., Потатуркина-Нестерова Н.И. Современное состояние проблемы демодекоза. Фундаментальные исследования. 2011;9:67–9.
7. Жилина В.Г., Скоробогатова В.В., Базыка А.П. Лечение больных розацеа трихополом. Вест. дерматологии. 1981;11:66–7.
8. Коган Б.Г. Современные аспекты патогенеза и клинического течения демодикоза. Укр. журн. дерматологии, венерологии, косметологии. 2002;6.
9. Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis – возбудителей демодикоза человека. Укр. журн. дерматологии, венерологии, косметологии. 2001;21:37–41.
10. Махмудов А.В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Дисс. канд. мед. наук. М., 2012.
11. Парпаров А.Б., Величко М.А., Жилина Г.С. Офтальмол. журн. 1988;5:278–79.
12. Полунин Г.С., Сафонова Т.Н., Федоров А.А., Полунина Е.Г., Пимениди М.К., Забегайло А.О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза. Бюллетень СО РАМН. 2009;4(138):123–26.
13. Самцов А.В. Акне и акнеформные дерматозы. Монография М., 2009. 288 с.: ил.
14. Сирмайс Н.С., Устинов М.В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа. Вест. дерматологии и венерологии. 2011;6:85–90.
15. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. Клинические особенности и опыт комплексного лечения демодекоза глаз и кожи лица. Офтальмол. журн. 1990;7:443–45.
16. Франкенберг А.А., Шевченко В.А., Кривко С.В., Шляхова В.К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза. Червень. 2007;2:10–2.
17. Юцковская Я.А., Кусая Н.В., Ключник С.Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum. Клин. дерматология и венерология. 2010;3:60–3.
18. Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea. Ophthalmology. 1996;103(11):1880–83.
19. Beridze L.R., Katsitadze A.G., Katsitadze T.G. Cryotherapy in treatment of skin demodecosis. Georgian Med. News. 2009;170:43–45.
20. Bikowski J.B., Del Rosso J.Q. Demodex dermatitis: a retrospective analysis of clinical diagnosis and successful treatment with topical crotamiton. J. Clin. Aesthet. Dermatol. 2009;2(1):20–5.
21. Costs L.G. The neurotoxicity of organochlorine and pyrethroid pesticides. Handb. Clin. Neurol. 2015;131:135–48.
22. Dourmishev A.L., Dourmishev L.A., Schwartz R.A. Ivermectin: pharmacology and application in dermatology. Int. J. Dermatol. 2005;44(12):981–88.
23. Forton F., Seys B., Marchal J.L., Song A.M. Demodex folliculorum and topical treatment: acaricidal action evaluated by standardized skin surface biopsy. Br. J. Dermatol. 1998;138(3):461–66.
24. Forton F.M.N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link. JEADV. 2012;26:19–28.
25. Goldman M.P., Weiss R.A., Weiss M.A. Intense Pulsed Light as a Nonablative Approach to Photoaging. Dermatol. Surg. 2005;31:1179–87.
26. Grove D.I., Mahmoud A.A.F., Warren K.S. Supression of cellmediated Immunity by Metronidazole. Int. Archs Allergy Appl. Immunol. 1997;54:422–26.
27. Gupta G., Daigle D., Gupta A.K., Gold L.S. Ivermectin 1% cream for rosacea. Skin Therapy Lett. 2015;20(4):9–11.
28. Holzchuh F.G., Hida R.Y., Moscovoci B.K., Villa Albers M.B., Santo R.M., Kara-Jose N., Holzchuh R. Clinical treatment of ocular Demodex folliculorum by systemic ivermectin. Am. J. Ophtalmol. 2011;151(6):1030–34.
29. Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: A clinicopathological study. J. Am. Acad. Dermatol. 2009;60:453–62.
30. Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996;88–95.
31. Karincaoglu M., Bayram N., Aycan O., Esrefoglu M. The clinical importance of demodex folliculorum presenting with nonspecific facial signs and symptoms. J. Dermatol. 2004;3:618–26.
32. Nielsen P.G. Metronidazole treatment in rosacea. Int. J. Dermatol. 1988;27:1–5.
33. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. Unilateral demodicidosis. Eur. J. Dermatol. 1998;8(3):191–92.
34. Parodi A., Drago F., Paolino S., Cozzani E., Gallo R. Treatment of rosacea. Ann. Dermatol. Venereol. 2011;138(Suppl. 3):211–14.
35. Patrizi A., Neri I., Chieregato C., Misciali M. Demodicidosis in immunocompetent young children: report of eight cases. Dermatology. 1997;195(30):239–42.
36. Prieto V.G., Sadick N.S., Lloreta J., Nicholson J., Shea C.R. Effects of intense pulsed light on sun-damaged human skin, routine, and ultrastructural analysis. Lasers Surg. Med. 2002;30(2):82–5.
37. Swenor M.E. Is permetrin 5% cream effective for rosacea? J. Fam. Pract. 2003;52:183–84.
38. Werner H., Krasemann C., Kandler R., Wandmacher G. Metronidazole sensitivity of anaerobes. A comparison with other chemotherapeutics (author’s transl). MMW Munch Med Wochenschr.1980;122:633–36.
Источник