- Помогает ли йод от грибка ногтей. Лечение грибка ногтей йодом
- Грибок ногтей — что это такое?
- Йод против грибка ногтей
- Помогает ли йод от грибка ногтей и как именно?
- Особенности лечения грибка при помощи йода
- Лечение грибка ногтей йодом на ногах и руках
- 1. Ванночки с йодом
- 2. Обработка раствором йода
- 3. Смесь йода и уксуса
- 4. Йод и соль
- 5. Смесь йода и экстракта чистотела
- Когда ждать эффекта?
- Микозы гладкой кожи
Помогает ли йод от грибка ногтей. Лечение грибка ногтей йодом
Здравствуйте, дорогие читатели. С каждым днем онихомикоз становится все более серьезной проблемой, которую многие попросту игнорируют. Делать этого не рекомендуется, ведь грибок ногтей может довольно быстро перейти на кожные покровы, что только усложнит способ его лечения. Сегодня существует огромное количество противогрибковых препаратов, которые обещают излечить онихомикоз всего за несколько дней. Реклама каждого средства гласит, что именно эта противогрибковая мазь способна спасти ваши ногти от грибковых поражений. Конечно, это может быть и так, но цены на подобные средства каждый раз приводят нас в ужас, что отбивает какую-либо охоту вообще обращать внимание на грибок. Но не стоит так отчаиваться, ведь всегда существует альтернативное решение. Нет желания покупать дорогостоящую мазь, которая даже не гарантирует скорого избавления от грибка? Используйте подручные средства, которые, наверняка, уже залежались в вашей аптечке.
Сегодня мы поговорим о том, как йод может помочь в борьбе с грибком. Йод известен своим антисептическим действием уже давно, поэтому мы будем использовать его как главное оружие против грибка. Он способен справиться даже с самыми запущенными случаями, поэтому нет смысла тратить деньги на дорогостоящие медикаменты.
Грибок ногтей — что это такое?
Как вы уже поняли, второе название грибка ногтей – «онихомикоз». Данное грибковое заболевание поражает ногтевую пластину, которая в конечном итоге разрушается. При неправильном лечении или полном его отсутствии существует риск и вовсе потерять ноготь, поэтому лучше не дожидаться этого, а вовремя начать лечение.
Возбудителями могут быть как дерматофиты, так и плесневые грибы. Обычно грибок проникает через какие-либо поврежденные участки кожи, к примеру, это может быть порез, царапина или просто неудачно сделанный маникюр. А вот заразиться грибком можно через предметы личной гигиены, к которым относится полотенце, носки и обувь.
Поэтому если один из членов семьи подхватил грибок, то необходимо обеспечить ему отдельные предметы личной гигиены, и ни в коем случае не пользоваться ими самим.
Но наиболее распространенной причиной заражения грибковой инфекцией является пользование общим душем. При контакте ног с влагой, которая в любом случае будет на полу в душевой кабинке, то риск подхватить грибок в значительной степени возрастает.
Обычно необходимость принять душ вне дома возникает при посещении:
Кроме того, если вы решились пойти в салон для того, чтобы освежить свой маникюр, то лучше не идти в первый попавшийся. Расспросите своих знакомых, какой именно салон они посещают.
Ведь существую вероятность заразиться грибком именно в маникюрном салоне, где недобросовестные мастера могут пренебрегать термической обработкой маникюрных инструментов.
Обычно заражение происходит в период снижения иммунитета, поэтому необходимо все время поддерживать его уровень. К тому же, наибольшая вероятность подхватить грибок возникает у людей, страдающих сахарным диабетом или какими-либо заболеваниями кровеносной системы.
Распространение грибка на кожные покровы является еще не самым худшим исходом. Дело в том, что микроорганизмы, вызывающие грибок, оставляют за собой продукты жизнедеятельности, которые для нашего организма являются токсичными.
С распространением грибка, количество токсинов также возрастает, что может привести к развитию сильной аллергической реакции. Поэтому с лечением грибка лучше не затягивать, а заниматься им с появлением первых симптомов.
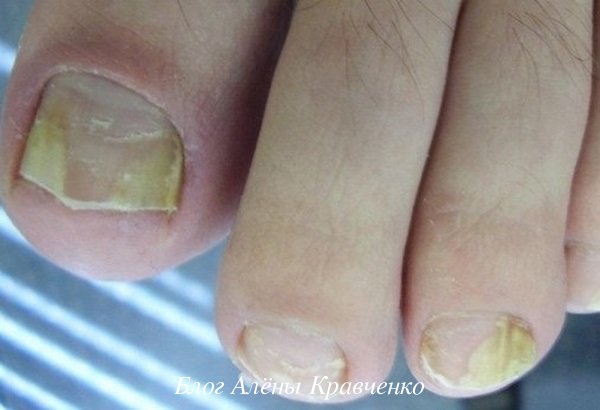
Развитие грибка обычно сопровождается некоторыми неприятными симптомами, которые сложно спутать с каким-либо другим заболеванием. Вы сразу же чувствуете зуд в области пальцев ног, заметно покраснеет и кожа. Со временем можно обратить внимание, что кожа вокруг ногтя начинает шелушиться.
В зависимости от формы заболевания, симптомы будут несколько меняться. В любом случае, то, что это грибок, вы поймете сразу.
- Нормотрофическая форма сопровождается утолщением ногтевой пластины, а также появлением на ней желтого оттенка. При этом, поверхность ногтя остается гладкой.
- Гипертрофическая форма подразумевает значительное утолщение ногтевой пластины, а со временем ее поверхность начинает деформироваться. Цвет здорового ногтя приближается к серому оттенку.
- Атрофическая форма характеризуется деформацией пластины, а также ее дальнейшим разрушением. Ноготь может просто разваливаться на части, а то и вовсе отделиться от пальца. Окрас пластины приобретет сначала желтый, а потом и серый оттенок.
- Онихолизис сопровождается отслоением цельной ногтевой пластины от пальца, при этом она приобретает тусклый серый цвет.
Для того чтобы избежать инфицирования грибком, необходимо регулярно укреплять свою иммунную систему. Также нужно постараться оградить свои ноги от соприкосновения с полом в общественном душе, к примеру, надев резиновые тапочки.
По сути, есть множество способов, которые помогут избежать заражения этим неприятным заболеванием, стоит просто воспользоваться ими.
Йод против грибка ногтей
Но если уже так произошло, что вы подхватили грибок, то необходимо срочно заняться его лечением для того, чтобы избежать дальнейшего его распространения.
В чем состоит польза йода в борьбе с грибком?
Конечно, для того, чтобы избавиться от грибка, можно покупать дорогостоящие мази и бороться с ним неопределенное количество времени.
Обычно разрекламированные медикаменты не помогут вам за один раз. То есть, возможно, некоторые положительные изменения и будут заметны, но полного излечения можно добиться только при повторном лечении тем же средством.
Все бы ничего, но таких дорогостоящих препаратов не накупишься. Поэтому есть вариант применить йод в качестве основного лекарства от грибка.
Это обычный раствор йода, который, наверняка, хранится у каждого в аптечке, среди других пузырьков с лекарствами.
Обычно мы обращаемся за помощью к йоду, когда появляется острая потребность в дезинфекции открытой раны.
Йод знаменит своим антисептическим и антибактериальным действием, которое также распространяются и на грибковую инфекцию.
Всего за несколько применений йод поможет избавиться от грибка, а также от всех симптомов, возникающие по причине его появления.
Помогает ли йод от грибка ногтей и как именно?
Йод применяется для лечения грибка, как на ногах, так и на руках. Дело в том, что воздействие йода на белок приводит к его свертыванию.
А структура клетки грибка преимущественно состоит из белка, при этом, даже их питание состоит из того же белка. В данном случае йод является просто идеальным средством устранения грибковой инфекции.
Особенности лечения грибка при помощи йода
Перед началом лечения онихомикоза с помощью такого средства, необходимо подробнее ознакомиться с его особенностями.
С таким веществом, как йод, следует обращаться со всей осторожностью, ведь он может вызывать неожиданную реакцию организма. Поэтому здесь важно придерживаться определенных правил.
- Данное вещество может вызвать аллергическую реакцию, поэтому перед началом применения необходимо провести тест, который поможет определить индивидуальную реакцию организма на него. Тест заключается в нанесении раствора на внутренней стороне локтевого сустава, так как именно в этом месте кожа является наиболее тонкой. Если спустя сутки у вас не проявилась аллергия, то можно смело начинать лечение грибка при помощи такого средства.
- Наносить йод следует только на пораженный участок ногтя, при этом, нужно постараться не задеть здоровую кожу. В зависимости от реакции организма на такой раствор, он может вызвать ожог кожи. Поэтому не стоит разливать йодный раствор по всей стопе в качестве профилактики.
- В период лечения грибка йодом, следует воздержаться от посещения бассейна или сауны. В противном случае, вы можете повторно заразиться грибком, или даже подцепить еще несколько новых инфекций. Йод размягчает ткани, что делает их уязвимыми к различным возбудителям.
- Для профилактики можно обработать и здоровые ногтевые пластины, ведь они могут быть уже заражены. Но обрабатывать здоровые ногти необходимо уже другими инструментами, чтобы не инфицировать их грибком.
- Если один из членов семьи был заражен грибком, то в качестве профилактики лучше произвести подобную процедуру для всей семьи. Только так можно полностью избавиться от такого заболевания.
- Для того чтобы достичь нужного эффекта, пораженный участок должен быть заранее очищен. Сделайте очищающую горячую ванночку для ног, которая поможет распарить кожу и ногти. После проведенной процедуры важно надеть чистые носки и обувь, иначе, так можно будет до бесконечности бороться с грибком.
- Всем известно, что смыть йод достаточно сложно, ведь он очень быстро впитывается в ткани. Поэтому если не хотите красоваться ярко желтыми ногтями на руках или на ногах, то лучше проводить процедуры во время отпуска. Если грибок поразил ногти на ногах, то это не так страшно, ведь их можно спрятать под обувью. А вот спрятать ногти на руках будет гораздо сложнее.
Лечение грибка ногтей йодом на ногах и руках
В качестве лечения грибка можно применять как йод в чистом виде, так и дополнить его другими, не менее эффективными средствами.
Прежде чем начинать лечение при помощи такого вещества, необходимо проконсультироваться с доктором, который посоветует вам, каким способом лучше всего воспользоваться.
Существует несколько наиболее эффективных методов применения йода, которые предлагает нам народная медицина.
1. Ванночки с йодом
Для проведения такой процедуры нам понадобится тазик, в котором мы и будем растворять 20 капель йода в трех литрах воды. Пораженные части тела погружаем в ванночку примерно на 20 минут. По окончанию процедуры, следует насухо вытереть каждый палец и сразу же обработать ногти перекисью водорода.
Срезаем те части ногтя, которые уже понемногу отделяются от пальца. Далее накладываем повязку с антибактериальной мазью на ногти и оставляем ее на ночь.
Поэтому рекомендуется принимать такую ванну для ног именно вечером.
Трех повторений процедуры будет достаточно для того, чтобы избавиться от грибка полностью.
2. Обработка раствором йода
Наносим каплю раствора на ноготь, при этом, равномерно распределяем ее. Придется какое-то время выждать для того, чтобы раствор полностью впитался, после чего, следует надеть чистые носки.
Процедура повторяется каждый день утром и вечером. После двадцати дней лечения, количество повторений процедуры сокращается до одного раза в сутки.
3. Смесь йода и уксуса
Вам придется самостоятельно приготовить противогрибковое средство, путем смешивания в одном сосуде йодного раствора и уксуса.
Курс лечения составляет две недели, после чего делается перерыв на одну неделю. По истечению семи дней лечение возобновляется. Наносится раствор дважды в день.
4. Йод и соль
Как вы уже догадались, это будет ванночка для ног. Готовится она на основе теплой воды, в которой необходимо растворить две ложки соли и ложку соли.
Пораженные грибком ноги или руки погружаются в раствор примерно на полчаса, после чего их следует тщательно вымыть с мылом и удалить пораженные участки ногтя.
После проведения всех необходимых операций, пальцы следует вытереть насухо при помощи мягкого полотенца. Позже ногти обрабатываются йодным раствором.
5. Смесь йода и экстракта чистотела
В запущенных случаях рекомендуется воспользоваться таким способом, который состоит из нескольких этапов:
— сначала накладывается компресс, который будет сделан из ватных дисков, пропитанных маслом чистотела. Закрепляется он при помощи простой пищевой пленки, поверх которой наматывается бинт;
— ближе к вечеру компресс следует снять, а пораженный участок обрабатывается раствором йода.
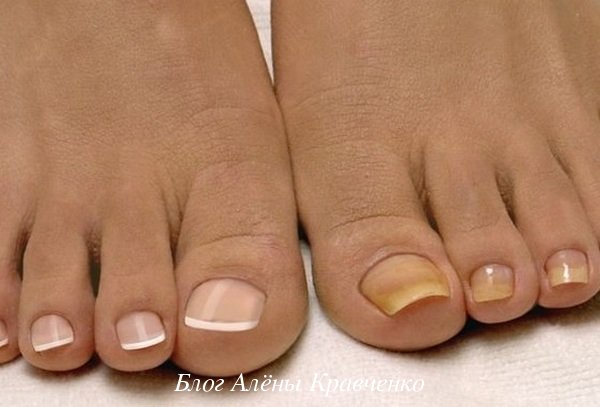
Когда ждать эффекта?
Конечно, хотелось бы вылечить грибок за несколько дней, но этот процесс займет куда больше времени. Поэтому следует запастись терпением, ведь такое лечение будет спешным лишь в случае соблюдения регулярности.
Первые изменения будут заметны уже спустя две недели после начала лечения. Если в этот период вы чувствуете легкое жжение и зуб в области поражения, то это означает, что вскоре вы сможете распрощаться с грибком.
Если не пропускать проведение процедур, то уже через месяц можно забыть о грибке. Конечно, лучше избежать инфицирования грибком, чем потом длительное время бороться с ним.
Поэтому для того, чтобы не подхватить это коварное заболевание, необходимо придерживаться следующих правил:
— соблюдайте правила личной гигиены;
— пользуйтесь только своими предметами личной гигиены;
— в бассейне или сауне надевайте резиновые тапочки.
Онихомикоз является непростой проблемой, поэтому к его лечению необходимо подойти достаточно серьезно.
Не выбрасывайте деньги на ветер, покупая разрекламированные препараты против грибка, а обратитесь к простому йодному раствору, который гораздо быстрее избавит вас от грибка. К тому же, проведение таких процедур не займет слишком много времени.
Но не забывайте о том, что проведение подобных процедур может быть возможным только после консультации с врачом, который посоветует вам наиболее эффективный способ. Так, уже после нескольких процедур вы забудете о тех неприятных симптомах, которые несет за собой грибок.
Источник
Микозы гладкой кожи
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки,
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки, мышевидные грызуны, крупный скот и др.), а также человек. В последние годы наблюдается увеличение числа болезней, вызываемых условно-патогенными грибами, в их числе наиболее часто регистрируются поверхностные формы кандидоза. Столь широкую распространенность этих микозов можно объяснить массовым применением современных средств терапии, экологической обстановкой и другими факторами, снижающими защитные силы организма. Одной из причин значительной распространенности микозов является ослабление в последние годы санитарно-просветительной работы. Из-за недостаточной информированности об источниках и путях распространения инфекции, а также адекватных мерах профилактики больные поздно обращаются к врачу, в связи с чем микозы переходят в хроническую форму, в том числе и у детей, страдающих микозами волосистой кожи головы и гладкой кожи.
Микроспория — грибковое заболевание, вызываемое различными видами грибов рода микроспорум. В России распространившаяся за последние 50 лет микроспория обусловлена зоофильным грибом — пушистым микроспорумом (Microsporum canis), который паразитирует на коже кошек, собак, реже других животных. Заражение от больного человека наблюдается в 2% случаев.
Эпидемиология. Инфицирование в 80—85% случаев происходит в результате непосредственного контакта с больным животным или через предметы, загрязненные шерстью этих животных. Заражение детей может произойти и после игры в песочнице, так как возбудитель микроспории обладает высокой устойчивостью к факторам внешней среды и в инфицированных чешуйках и волосах может сохранять свою жизнеспособность до 7—10 лет. Чаще микроспорией болеют дети.
Клиника. Через 5—7 дней от момента заражения на гладкой коже возникают очаги, которые могут наблюдаться как на открытых, так и закрытых частях тела (дети любят брать животных на руки, класть с собой в постель). Очаги округлой или овальной формы, розового или красного цвета, с четкими границами, возвышающимся валиком по периферии, покрытым пузырьками и тонкими корочками, с шелушением в центре. Очаги, как правило, мелкие, от 1 до 2 см в диаметре, единичные или множественные, иногда сливающиеся. У 85—90% больных поражаются пушковые волосы.
Лечение. При наличии единичных очагов микроспории на гладкой коже без поражения пушковых волос можно ограничиться только наружными противогрибковыми средствами. Очаги следует смазывать спиртовой настойкой йода (2—5%) утром, а вечером втирать серно-салициловую мазь (10% и 3% соответственно). Можно 2 раза в день втирать следующие антимикотики: микозолон, микосептин, травоген или 1 раз в день вечером — крем мифунгар, микоспор — до разрешения клинических проявлений. При множественном поражении гладкой кожи и единичных очагах (до 3) с вовлечением в процесс пушковых волос рекомендуется назначать противогрибковый антибиотик гризеофульвин из расчета 22 мг на 1 кг массы тела ребенка, в 3 приема после еды, в сочетании с отслаивающими роговой слой эпидермиса в очагах кератолитическими средствами (кислота салициловая 3,0, молочная или бензойная 3,0, коллодий до 30,0). Одним из этих средств очаги смазывают 2 раза в день в течение 3–4 дней, затем на 24 часа накладывают 2%-ную салициловую мазь под компрессную бумагу, удаляют пинцетом отторгающиеся чешуйки рогового слоя эпидермиса и эпилируют пушковые волосы. Если при контрольном исследовании, проводимом с помощью люминесцентной лампы или микроскопа, будут обнаружены пораженные волосы, процедуру повторяют. Отслойку рогового слоя эпидермиса и ручную эпиляцию пушковых волос можно проводить после применения метода «герметизации». Очаги заклеивают черепицеобразно полосками лейкопластыря на 2—3 дня, это вызывает обострение процесса, что, в свою очередь, облегчает удаление волос.
Результаты лечения микроспории гладкой кожи контролируются с помощью люминесцентной лампы либо микроскопического исследования на грибы. Первое контрольное исследование делают после разрешения клинических проявлений, затем через 3—4 дня до первого отрицательного анализа, а в дальнейшем — через 3 дня. Критериями излечения считаются разрешение очагов, отсутствие свечения и три отрицательных анализа при микроскопическом исследовании.
В процессе лечения проводится дезинфекция постельного и нательного белья: кипячение в мыльно-содовом растворе (1%) в течение 15 минут (10 г хозяйственного мыла и 10 г каустической соды на 1 л воды); пятикратное проглаживание верхней одежды, чехлов с мебели, постельных принадлежностей горячим утюгом через влажную материю.
Профилактика. Основная мера профилактики микроспории — это соблюдение санитарно-гигиенических правил (нельзя пользоваться чужим бельем, одеждой и т. д.; после игры с животными необходимо вымыть руки).
Трихофития — грибковое заболевание, обусловленное различными видами грибов рода трихофитон. Трихофитоны могут быть антропофильными, паразитирующими на человеке, и зоофильными, носителями которых являются животные. К антропофильным трихофитонам относятся Trichophyton (Tr.) tonsuraus и Tr. violaceum, к зоофильным — Tr. mentagrophytes var gypseum и Tr. verrucosum.
Эпидемиология. При поверхностной трихофитии, обусловленной антропофильными грибами, заражение происходит при тесном контакте с больным человеком или опосредованно через предметы обихода. Часто дети заражаются от матери, внуки от бабушек, страдающих хронической формой заболевания. Инкубационный период длится до недели. При зооантропонозной трихофитии источниками инфекции являются больные животные: крупный скот, грызуны. Наибольшая заболеваемость этим видом трихофитии регистрируется осенью, что связано с полевыми работами: именно в это время возрастает вероятность заражения через сено и солому. Инкубационный период составляет от 1–2 недель до 2 месяцев.
Клиника. На гладкой коже при поверхностной трихофитии очаги могут возникать на любом участке кожи — лице, шее, груди, предплечьях. Они имеют четкие границы округлой или овальной формы, с возвышающимся валиком по периферии ярко-красного цвета, по размерам они более крупные, чем при микроспории. Очаги поражения красновато-синюшного цвета, с шелушением, узелками на поверхности; при хронической форме они развиваются на коже ягодиц, коленных суставов, предплечий, реже тыла кистей и других участков тела, очаги не имеют четких границ. На коже ладоней и подошв наблюдается пластинчатое шелушение. Часто поражаются пушковые волосы.
При трихофитии, вызываемой зоофильными грибами, заболевание на коже может протекать в трех формах: поверхностной, инфильтративной и нагноительной. Очаги, как правило, располагаются на открытых участках кожи. При поверхностной форме они округлой или овальной формы, с четкими границами, возвышающимся валиком по периферии, на котором видны пузырьки, корочки, центр очага розового цвета, валик ярко-красного. Очаги по размеру крупнее, чем при микроспории. Иногда они располагаются вокруг естественных отверстий — глаз, рта, носа. При инфильтративной форме очаги возвышаются над уровнем кожи, сопровождаются воспалительными явлениями — инфильтрацией. Для нагноительной формы характерно развитие опухолевидных образований, ярко-красного цвета, покрытых гнойными корками вследствие присоединения бактериальной инфекции. При сдавливании очага из волосяных фолликулов выделяется гной, отмечается болезненность. Заболевание сопровождается нарушением общего состояния, иногда повышается температура. На месте бывших очагов после разрешения клинических проявлений остается рубцовая атрофия кожи. Клинические формы зооантропонозной трихофитии могут переходить одна в другую.
Диагностика. Диагноз трихофитии устанавливается на основании клиники и при обнаружении гриба при микроскопии патологического материала, а вид возбудителя определяется с помощью культурального исследования.
Лечение. Лечение проводится антимикотиками для наружного применения. Очаги смазывают настойкой йода (2—5%) днем, вечером втирают серно-салициловую мазь (10% и 3% соответственно) или микосептин. Можно проводить монотерапию мазью или кремом (канизон, мифунгар, микозорал, микоспор (бифосин), экзодерил, микозорал и др. При инфильтративной форме для разрешения инфильтрации назначают 10%-ную серно-дегтярную мазь 2 раза в день. Лечение нагноительной формы трихофитии начинают с удаления корок в очаге поражения с помощью повязок с 2%-ной салициловой мазью, которые накладывают на несколько часов. После удаления корок эпилируют пушковые волосы. Затем применяют примочки с растворами, обладающими дезинфицирующим и противовоспалительным действием (фурацилин 1:5000, риванол 1:1000, калия перманганата 1:6000, раствор ихтиола (10%) и др.). В результате этого лечения волосяные фоликулы освобождаются от гноя, уменьшаются воспалительные явления. Далее для рассасывания инфильтрата назначают серно-дегтярную мазь (5—10%) в виде втирания или под вощаную бумагу. После разрешения инфильтрата используют антимикотики для наружного применения (см. поверхностную форму трихофитии). В тех случаях, когда в очагах на гладкой коже поражены пушковые волосы, проводится отслойка рогового слоя эпидермиса с последующей эпиляцией волос. Для этого можно использовать салициловый коллодий (10—15%), молочно-салицило-резорциновый коллодий (15%). При отсутствии эффекта внутрь назначают гризеофульвин в суточной дозе из расчета 18 мг на 1 кг массы тела, в 3 приема после еды ежедневно — до отрицательного анализа на грибы, затем через день. В качестве альтернативного метода можно назначать тербинафин (ламизил, экзифин) взрослым по 250 мг (1 табл.) 1 раз в день после еды ежедневно, детям с массой тела до 20 кг — 62,5 мг, от 20 до 40 кг — 125 мг, свыше 40 кг — 250 мг в сочетании с антимикотиками для наружного применения.
Критериями излечения при трихофитии являются разрешение клинических проявлений и три отрицательных результата анализов на грибы с трехдневными интервалами.
Профилактика. Профилактика трихофитии зависит от вида возбудителя. При поверхностной трихофитии, вызванной антропофильными грибами, основным профилактическим мероприятием является выявление источника заражения, а им могут быть дети, больные поверхностной трихофитией, или взрослые, страдающие хронической формой поражения. В последние годы наблюдаются случаи хронической трихофитии у детей среднего и старшего возраста. При нагноительной трихофитии профилактические мероприятия проводятся совместно медицинскими работниками, эпидемиологами и ветеринарной службой.
Микоз гладкой кожи стоп (кистей). В ряде стран микозом стоп болеют до 50% населения. Это заболевание чаще встречается у взрослых, но в последние годы нередко наблюдается и у детей, даже грудного возраста.
Этиология. Основными возбудителями микоза стоп являются гриб Trichophyton rubrum (T. rubrum), который выделяется почти в 90% случаев, и T. mentagrophytes var. interdigitale (T. interdigitale). Поражение межпальцевых складок, которое может быть обусловлено дрожжеподобными грибами, регистрируется в 2—5% случаев. Антропофильный гриб Epidermophyton floccosum выделяется в нашей стране редко.
Эпидемиология. Заражение микозом стоп может произойти в семье при тесном контакте с больным или через предметы обихода, а также в бане, сауне, спортзале, при пользовании чужой обувью и одеждой.
Патогенез. Проникновению грибов в кожу способствуют трещинки, ссадины в межпальцевых складках, обусловленные потливостью или сухостью кожи, потертостью, плохим высушиванием после водных процедур, узостью межпальцевых складок, плоскостопием и др.
Клиника. Клинические проявления на коже зависят от вида возбудителя, общего состояния больного. Гриб T.rubrum может вызывать поражение кожи всех межпальцевых складок, подошв, ладоней, тыльной поверхности стоп и кистей, голеней, бедер, пахово-бедренных, межъягодичной складок, под молочными железами и подкрыльцовой области, туловища, лица, редко — волосистой части головы. В процесс могут вовлекаться пушковые и длинные волосы, ногтевые пластины стоп и кистей. При поражении кожи стоп различают 3 клинические формы: сквамозную, интертригинозную, сквамозно-гиперкератотическую.
Сквамозная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней. Оно может быть муковидным, кольцевидным, пластинчатым. В области сводов стоп и ладоней наблюдается усиление кожного рисунка.
Интертригинозная форма встречается наиболее часто и характеризуется незначительным покраснением и шелушением на боковых соприкасающихся поверхностях пальцев или мацерацией, наличием эрозий, поверхностных или глубоких трещин во всех складках стоп. Эта форма может трансформироваться в дисгидротическую, при которой образуются пузырьки или пузыри в области сводов, по наружному и внутреннему краю стоп и в межпальцевых складках. Поверхностные пузырьки вскрываются с образованием эрозий, которые могут сливаться, в результате чего образуются очаги поражения с четкими границами, мокнутием. При присоединении бактериальной инфекции возникают пустулы, лимфадениты и лимфангоиты. При дисгидротической форме микоза наблюдаются вторичные аллергические высыпания на боковых и ладонных поверхностях пальцев кистей, ладонях, предплечьях, голенях. Иногда заболевание приобретает хроническое течение с обострением в весенне-летнее время.
Сквамозно-гиперкератотическая форма характеризуется развитием очагов гиперкератоза на фоне шелушения. Кожа подошв (ладоней) становится красновато-синюшного цвета, в кожных бороздках отмечается отрубевидное шелушение, которое переходит на подошвенную и ладонную поверхности пальцев. На ладонях и подошвах может выявляться выраженное кольцевидное и пластинчатое шелушение. У некоторых больных оно бывает незначительным за счет частого мытья рук.
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще 3-х и 4-х, или имеются поверхностные, реже глубокие трещины в межпальцевых складках или под пальцами, гиперемией и мацерацией. На подошвах кожа может быть не изменена или усилен кожный рисунок, иногда наблюдается кольцевидное шелушение. Субъективно больных беспокоит зуд. У детей чаще, чем у взрослых, возникают экссудативные формы поражения с образованием пузырьков, мокнущих экземоподобных очагов. Они появляются не только на стопах, но и на кистях.
Для руброфитии гладкой кожи крупных складок и других участков кожного покрова характерным является развитие очагов с четкими границами, неправильных очертаний, с прерывистым валиком по периферии, состоящим из сливающихся узелков розового цвета, чешуек и корочек, с синюшным оттенком (в центре окраска синюшно-розовая). На разгибательной поверхности предплечий, голеней высыпания могут располагаться в виде незамкнутых колец. Нередко наблюдаются очаги с узелковыми и узловатыми элементами. Заболевание иногда протекает по типу инфильтративно-нагноительной трихофитии (чаще у мужчин при локализации в области подбородка и над верхней губой). Очаги руброфитии на гладкой коже могут напоминать псориаз, красную волчанку, экзему и другие дерматозы.
Гриб T. interdigitale поражает кожу 3-х и 4-х межпальцевых складок, верхнюю треть подошвы, боковые поверхности стопы и пальцев, свод стопы. Этот гриб обладает выраженными аллергизирующими свойствами. При микозе стоп, обусловленном T. interdigitale, наблюдаются те же клинические формы поражения, что и при руброфитии, однако заболевание чаще сопровождается более выраженными воспалительными явлениями. При дисгидротической, реже интертригинозной форме на коже подошв и пальцев наряду с мелкими пузырьками могут появляться крупные пузыри, в случае присоединения бактериальной флоры — с гнойным содержимым. Стопа становится отечной, припухшей, появляется болезненность при ходьбе. Заболевание сопровождается повышением температуры, ухудшением самочувствия, развитием аллергических высыпаний на коже верхних и нижних конечностей, туловища, лица, увеличением паховых лимфатических узлов; клиническая картина сходна с той, что наблюдается при экземе.
Диагноз. Диагноз устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании чешуек кожи и идентификации вида возбудителя — при культуральном исследовании.
Лечение. Лечение микоза гладкой кожи стоп и других локализаций проводится антимикотическими средствами для наружного применения. При сквамозной и интертригинозной формах поражения на стопах и других участках кожи используют лекарственные препараты в виде крема, мази, раствора, спрея, можно сочетать крем или мазь с раствором, чередуя их применение. В настоящее время для лечения этого заболевания используют следующие лекарственные средства: крем экзифин, крем микозорал, крем низорал, крем и раствор канизон, крем микозон, крем микоспор (бифосин), крем мифунгар, крем и спрей ламизил, крем микотербин. Эти препараты наносят на очищенную и подсушенную кожу 1 раз в день, продолжительность лечения в среднем составляет не более 2 недель. Такие антимикотики, как травоген, экалин, батрафен, микосептин, микозолон, применяют 2 раза в день до разрешения клинических проявлений, затем лечение продолжают еще в течение 1—2 недель, но уже 1 раз в день — для профилактики рецидива. При узелковой и узловатой формах руброфитии после снятия острых воспалительных явлений с помощью одной из указанных мазей назначают серно-дегтярную мазь (5—10%) с целью дальнейшего разрешения клинических проявлений. При интертригинозной и дисгидротической формах (наличие только мелких пузырьков) микоза стоп применяют препараты с комбинированным действием, в состав которых, наряду с противогрибковым средством, входят кортикостероид, например микозолон, травокорт, либо кортикостероид и антибактериальный препарат — тридерм, пимафукорт.
При острых воспалительных явлениях (мокнутие, наличие пузырей) и выраженном зуде лечение проводится как при экземе: десенсибилизирующие средства (внутривенное или внутримышечное введение раствора кальция хлорида (10%), раствора натрия тиосульфата (30%), раствора кальция глюконата (10%) или кальция пантотената перорально; антигистаминные средства. Из наружных лекарственных средств на первом этапе терапии применяют примочки (2%-ный раствор борной кислоты, раствор калия перманганата 1:6000, 0,5%-ный раствор резорцина), 1—2%-ные водные растворы метиленового синего или бриллиантового зеленого, фукорцин. Затем переходят на пасты — борно-нафталановую, ихтиол-нафталановую, пасту ACD — Ф3 с нафталаном, при осложнении бактериальной флорой — линкомициновую (2%). На 2-м этапе лечения после разрешения острых воспалительных явлений используют указанные выше антимикотические средства.
Быстро и эффективно устранять симптомы воспаления и зуда при наличии как грибковой, так и бактериальной инфекции позволяет такой препарат, как тридерм, содержащий кроме антимикотика (клотримазол 1%) антибиотик широкого спектра действия (гентамицина сульфат 0,1%) и кортикостероид (бетаметазона дипропионат 0,05%). Наличие у тридерма 2 лекарственных форм — мази и крема — дает возможность применять его при различном характере и на различных стадиях патологического процесса.
При неэффективности наружной терапии назначают антимикотики системного действия: итраконазол по непрерывной схеме по 200 мг в день 7 дней, затем по 100 мг — 1—2 недели; тербинафин (ламизил, экзифин) по 250 мг один раз в день ежедневно 3—4 недели; флуконазол (по 150 мг один раз в неделю не менее 4 недель).
Профилактика. Для предотвращения заболевания микозом стоп необходимо соблюдать в первую очередь правила личной гигиены в семье, а также при посещении бани, сауны, бассейна, спортзала и др.; проводить дезинфекцию обуви (перчаток) и белья в период лечения. После посещения бани, бассейна, сауны для профилактики микоза стоп на кожу межпальцевых складок и подошв следует наносить дактарин спрей-пудру.
Разноцветный лишай — это грибковое заболевание, возбудитель которого Malassezia furfur (Pityrosporum orbiculare) относится к дрожжевым грибам. Разноцветный лишай довольно широко распространен во всех странах, болеют им лица молодого и среднего возраста.
Этиология. Malassezia furfur в качестве сапрофита находится на коже человека и при благоприятных для него условиях вызывает клинические проявления.
Патогенез. Факторы, способствующие развитию заболевания, до настоящего времени точно не установлены, однако разноцветный лишай чаще встречается у лиц, страдающих повышенной потливостью, при изменении химического состава пота, заболеваниях желудочно-кишечного тракта, эндокринной патологии, вегетативно-сосудистых нарушениях, а также при иммунной недостаточности.
Клиника. Заболевание характеризуется наличием мелких пятен на коже груди, шеи, спины, живота, реже верхних и нижних конечностей, подкрыльцовых и пахово-бедренных областей, на голове; пятна первоначально имеют розовую окраску, а затем становятся светло- и темно-коричневыми; наблюдается также незначительное шелушение, иногда оно может быть скрытым и выявляться только при поскабливании. Высыпания нередко сливаются, образуя обширные участки поражения. После загара, как правило, остаются пятна белого цвета в результате усиления шелушения. Для заболевания характерно длительное течение с частыми обострениями.
Диагноз. Диагноз ставится на основании клинических проявлений, при обнаружении возбудителя в чешуйках кожи в ходе микроскопического исследования и при наличии характерного желтого или бурого свечения под люминесцентной лампой Вуда, а также положительной пробы с йодом.
Лечение. В настоящее время имеется достаточный выбор антимикотических препаратов для местного применения, обладающих выраженным противогрибковым действием в отношении возбудителя разноцветного лишая. К ним относятся производные имидазола и триазола, аллиламиновые соединения. В ходе лечения заболевания используют: экзифин крем (наносят на очищенную и подсушенную кожу в очагах поражения 2 раза в день в течение 7—14 дней, при необходимости после 2-недельного перерыва курс лечения можно повторить), крем низорал, мазь микозорал, крем и раствор канизон, крем микозон, крем мифунгар (назначают 1 раз в день, продолжительность лечения 2—3 недели); ламизил крем и спрей; низорал шампунь (в течение трех дней наносят на пораженные участки кожи на 3–5 минут и смывают под душем). При распространенных, часто рецидивирующих формах разноцветного лишая более эффективны антимикотики системного действия: итраконазол (назначают по 100 мг один раз в день в течение двух недель, затем делают двухнедельный перерыв, при необходимости курс лечения повторяют), флуконазол (по 150 мг один раз в неделю в течение 4—8 недель). Во время лечения необходимо проводить дезинфекцию одежды, головных уборов, нательного и постельного белья больного кипячением в 2%-ном мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде. Следует также пройти обследование членам семьи больного.
Профилактика. Для профилактики рецидива микоза необходимо применять низорал шампунь. Лечение следует проводить с марта по май 1 раз в месяц 3 дня подряд.
Кандидоз гладкой кожи — грибковое заболевание, обусловленное дрожжеподобными грибами рода Candida.
Этиология. Возбудители относятся к условно-патогенным грибам, которые широко распространены в окружающей среде. Их также можно обнаружить на коже и слизистой оболочке рта, пищеварительного тракта, гениталий здорового человека.
Эпидемиология. Заражение из внешней среды может произойти при постоянном дробном или массивном инфицировании грибами.
Патогенез. Возникновению кандидоза могут способствовать как эндогенные, так и экзогенные факторы. К эндогенным факторам относятся эндокринные нарушения (чаще сахарный диабет), иммунная недостаточность, тяжелые соматические заболевания и ряд других. Развитие заболевания возможно после применения ряда современных лекарственных средств: антибиотики широкого спектра действия, иммуносупрессивные и гормональные препараты. Возникновению кандидоза в межпальцевых складках кистей способствует частый контакт с водой, так как при этом развивается мацерация кожи, которая является благоприятной средой для внедрения возбудителя из внешней среды.
Клиника. На гладкой коже чаще поражаются мелкие складки на кистях и стопах, реже — крупные (пахово-бедренные, подмышечные, под молочными железами, межъягодичная). Очаги вне складок располагаются преимущественно у больных, страдающих сахарным диабетом, тяжелыми общими заболеваниями, и у грудных детей.
У некоторых пациентов заболевание начинается в мелких складках кожи с образования мелких, едва заметных пузырьков на боковых соприкасающихся поверхностях гиперемированной кожи, постепенно процесс распространяется на область складки, затем появляется шелушение, мацерация или сразу возникают блестящие эрозированные поверхности насыщенно-красного цвета с четкими границами, с отслаиванием рогового слоя эпидермиса по периферии. Чаще поражаются 3-и и 4-е межпальцевые складки на одной или обеих кистях. Заболевание сопровождается зудом, жжением, иногда болезненностью. Течение хроническое, с частыми рецидивами.
В крупных складках очаги поражения темно-красного цвета, блестящие, с влажной поверхностью, с полоской отслаивающегося рогового слоя эпидермиса, занимающие значительную поверхность, имеющие четкие границы и неправильные очертания. Вокруг крупных очагов возникают новые мелкие эрозии. У детей процесс из крупных складок может распространяться на кожу бедер, ягодиц, живота, туловища. В глубине складок иногда образуются болезненные трещины.
Кандидоз гладкой кожи вне складок имеет сходную клиническую картину.
Диагноз. Диагноз ставят на основании типичной клиники при обнаружении гриба в соскобе с чешуек кожи в ходе микроскопического исследования.
Лечение. Ограниченные, а иногда и распространенные острые формы поражения гладкой кожи, особенно развившиеся в процессе терапии антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами в виде раствора, крема, мази и могут разрешиться даже без лечения после отмены антибиотиков.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора метиленового синего или бриллиантового зеленого (1—2%) в сочетании с индифферентной присыпкой и проводить в течение 2—3 дней, затем применяются антимикотические препараты — до разрешения клинических проявлений.
Из антимикотических средств при кандидозе гладкой кожи используют: канизон раствор и крем, микозон крем, мифунгар крем, кандид крем и раствор, тридерм мазь и крем, пимафукорт, пимафуцин, травокорт, травоген, низорал крем, микозорал мазь, экалин.
При распространенных процессах на коже и в случае неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, форкан, микосист) — взрослым в дозе 100—200 мг, детям из расчета 3–5 мг на кг массы тела, итраконазол (100—200 мг), низорал (взрослым по 200 мг, детям с массой тела до 30 кг — 100 мг, свыше 30 кг — 200 мг) 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки). Продолжительность лечения составляет 2–4 недели.
Профилактика. Профилактика кандидоза гладкой кожи у взрослых и детей заключается в предупреждении развития его у людей, страдающих фоновыми заболеваниями, а также у лиц, длительно получающих антибактериальную, кортикостероидную, иммуносупрессивную терапию. Для профилактики развития кандидаинфекции у детей, госпитализированных в соматические отделения и получающих антибиотики широкого спектра действия, необходимо назначать флуконазол из расчета 3 мг на кг массы тела 1 раз в сутки, лечение осуществляется в ходе всего основного курса терапии. Больным с кишечным кандиданосительством назначают нистатин по 2–4 млн. ЕД в сутки или натамицин по 50 мг для детей и по 100 мг для взрослых 2 раза в сутки в течение 15 дней.
Ж.В. Степанова, доктор медицинских наук, ЦНИИКВ
Источник