- Как избавиться от кондилом
- Как распознать кондиломы?
- Как выглядят остроконечные кондиломы
- Какой врач лечит кондиломы?
- Чем прижигают остроконечные кондиломы в клинике?
- Почему нужно обязательно избавляться от новообразований?
- Нужно ли лечить ВПЧ у женщин?
- Способы заражения
- Типы вируса папилломы человека
- Могут ли папилломы пройти сами?
- Диагностика вируса
- Надо ли лечить ВПЧ у женщин
- Чем опасен ВПЧ
- Профилактика
- Современные методы лечения остроконечных кондилом
- Лечение и профилактика
Как избавиться от кондилом
Кондиломы — образования на коже и слизистых оболочках как результат воздействия на организм папилломавируса человека. Это доброкачественные образования, которые не метастазируют.
Как распознать кондиломы?
Такие новообразования выглядят как небольшие роговые наросты на поверхности кожи. Чаще всего они располагаются на коже шеи, подмышек, на слизистой половых органов и ротовой полости. Многих пациентов волнует вопрос о том, чем опасны кондиломы. Это доброкачественные образования, которые не представляют значительной опасности для человека. Но в случае, когда остроконечные кондиломы располагаются у женщин на половых органах, нужно пройти обследование.
Как выглядят остроконечные кондиломы
Такие наросты часто называют генитальными бородавками. Они небольшого размера, мягкие, на ножке или имеют широкое основание. Чаще всего не вызывают дискомфортных ощущений и зуда. Локализуются как на наружных, так и на внутренних половых органах. Снаружи новообразования обнаруживают на вульве, клиторе, промежности и в области заднего прохода. Если же кондиломы появляются на слизистой, выявить их можно только во время гинекологического осмотра. При осмотре с помощью зеркал врач обнаружит изменения эпителия на:
мочеиспускательном канале (уретре);
Какой врач лечит кондиломы?
Если вы отмечаете изменения на коже или слизистых оболочках половых органов, обратитесь к гинекологу. Он проведет осмотр с помощью гинекологического зеркала и пальпаторное исследование (прощупывание). Также необходимо взять мазок, чтобы оценить микрофлору органов, исключить инфекции, передающиеся половым путем.
Чем прижигают остроконечные кондиломы в клинике?
Гинеколог или дерматолог предложит вам следующие варианты удаления новообразований:
Почему нужно обязательно избавляться от новообразований?
Генитальные бородавки опасны тем, что могут провоцировать развитие онкопатологии в будущем. Они затрудняют проведение личной гигиены, их легко повредить и инфицировать во время полового акта. Также пациенток часто беспокоит этот дефект с эстетической точки зрения и волнует вопрос о том, можно ли вылечить кондиломы навсегда. Полное избавление от этих образований возможно в нашей клинике.
Настоятельно рекомендуем не полагаться на непроверенные народные средства. Иногда пациенток интересует, можно ли удалить кондиломы чистотелом, выжечь другими подручными средствами. Делать это ни в коем случае нельзя! Домашние инструменты не стерильны, а сок растений не пригоден для работы с кожей и слизистыми. Такие манипуляции могут привести к инфекции, ожогам и травмам половых органов.
Источник
Нужно ли лечить ВПЧ у женщин?
Содержание
Способы заражения
Вирус папилломы человека передается контактным путем, обычно при генитальных и анальных контактах. Считается, что вероятность заразиться наиболее высока в первые годы половой жизни: эпидемиологи из университета Вашингтона выяснили, что 40% пациенток были инфицированы в течение двух лет после первого полового контакта.*
* Genital human papillomavirus infection: incidence and risk factors in a cohort of female university students: https://misuse.ncbi.nlm.nih.gov/error/abuse.shtml
Другие источники передачи инфекции:
- Роды. Вирус передается от матери к ребенку. Вероятность заражения плода очень мала: всего около 2%.
- Совместное использование предметов личной гигиены: бритвы, зубных щеток, полотенец, пинцетов.
- Хирургические вмешательства, если они происходят в нестерильных условиях.
Образ жизни и состояние здоровья также влияет на вероятность заражения. Так, в зоне риска женщины, часто меняющие сексуальных партнеров. Презерватив не способен обеспечить полноценную защиту: инфицирование может произойти через незакрытые участки кожи.Поскольку сам вирус находится в клетках эпителия, любые микротравмы кожи и слизистых увеличивают риск попадания инфекции в организм.
Типы вируса папилломы человека
Сейчас уже известно более 100 типов вируса. Проявляются они по-разному: при 1–4-ом типе папилломы возникают на подошвах ног, при 6-ом, 11-ом, 13-м, 16-м, 18-м, 31-м, 33-м и 35-м — на половых органах. Плоские бородавки появляются после инфицирования вирусами 10, 28, 49. Но самых опасных 14: 16-й, 18-й, 31-й, 33-й, 35-й, 39-й, 45-й, 51-й, 52-й, 56-й, 58-й, 59-й, 66-й, 68-й — они обладают высоким онкогенным риском, т.е. могут спровоцировать развитие рака глотки, ануса или шейки матки.
Клинические проявления ВПЧ зависят от местоположения бородавок: папилломы гортани могут привести к охриплости голоса и нарушению дыхания, а папиллома мочеточника вызвать нарушение оттока мочи, но в основном образования представляют собой чисто косметический дефект.
Хорошие новости: обычно ВПЧ не представляет опасности для здоровья и организм самостоятельно справляется с ним в течение двух лет. Но контроль все же необходим. Если никаких жалоб нет, а папилломы отсутствуют, то достаточно просто сдавать анализы раз в год. Важно: назначить лечение может только врач.
Могут ли папилломы пройти сами?
Если они уже успели сформироваться, то, скорее всего, нет. Папилломы могут отвалиться только при механическом воздействии: постоянном натирании или надрывах. Но это небезопасно: при повреждении возрастает риск проникновения вторичной инфекции, поэтому для удаления папиллом стоит обратиться к специалисту.
Диагностика вируса
Догадаться о заболевании непросто: при латентном течении ВПЧ может никак не проявляться. Узнать об инфицировании можно сдав анализы — мазок со слизистой. Для постановки диагноза используется метод ПЦР (полимеразной цепной реакции). Он позволяет установить тип вируса и вирусную нагрузку.
Чтобы определить, вызвал ли папилломавирус изменение клеток шейки матки, необходимо пройти гинекологическое обследование. В него могут входить:
- Цитологический мазок (тест Папаниколау)
Исследование проводится при помощи микроскопа. Диагноз подтверждается, если в мазке присутствуют койлоциты и дискератоциты — особые видоизмененные клетки. - Digene-тест
Скрининговый тест, который позволяет повысить результативность теста Папаниколау при выявлении предраковых поражений. - Кольпоскопия
Это визуальное исследование состояния шейки матки при помощи кольпоскопа — специального оптического прибора. С его помощью можно найти измененные клетки плоского эпителия. - Гистологический метод
Если во время проведения кольпоскопии специалист замечает трансформацию клеток эпителия, он может взять маленький образец ткани, чтобы определить характер их изменения.
Анализы подтвердили ВПЧ? Возможно, стоит провести обследование и на наличие других инфекций: часто вирус папилломы человека сопровождается герпесом, хламидиозом или гонореей.
Надо ли лечить ВПЧ у женщин
Многие типы ВПЧ не опасны для здоровья. Около 90% инфицированных женщин избавляются от инфекции без какого-либо лечения, благодаря здоровой иммунной системе. Но в некоторых случаях высокоонкогенные типы вируса могут приводить к хронической инфекции, а с течением времени — к развитию рака шейки матки.
Пока специфического лечения ВПЧ не существует. Поэтому задачи терапии — снизить вирусную нагрузку и избавиться от возможных папиллом. Для этого назначается курс иммуностимулирующих и противовирусных препаратов, деструкция новообразований с помощью электрокоагуляции, лазера или криодеструкции.
Если вирус папилломы человека поразил шейку матки или выросли аногенитальные бородавки, то врач может дополнить лечение, назначив Спрей Эпиген Интим.
Действующее вещество Спрея — активированная глицирризиновая кислота — воздействует не только на вирусы папилломы человека, но и на герпесвирусы 1-го и 2-го типа, а также цитомегаловирусы. Она ограничивает распространение инфекции и стимулирует местный иммунитет. Способ применения и дозы определяет врач: обычно при латентном течении инфекции спрей используют до и после полового акта, на фоне деструкции дисплазии шейки матки или аногенитальных бородавок — три раза в день во время подготовки и пять раз в день после до полного заживления (до 10 дней и более). Для купирования вульвовагинита, который может развиться на фоне ВПЧ, препарат нужно прмименять три-четыре раза в сутки до 10 дней после курса этиотропной терапии.
При папилломавирусной инфекции высока вероятность рецидивов, поэтому после удаления папиллом или кондилом важна профилактика: врачи рекомендуют пользоваться Спреем Эпиген Интим три раза в день в течение месяца. Провоцирующие факторы — стресс, переутомление, простудные заболевания — могут спровоцировать рецидив, и симптомы болезни вернутся снова. Поэтому можно использовать Спрей Эпиген Интим три раза в день, пока не закончится период действия этих факторов.
Чем опасен ВПЧ
Связь вируса папилломы человека и рака шейки матки научно доказана: почти в более 90% случаев у больных раком шейки матки находят один из типов ВПЧ. Наиболее опасных типа два: 16-й и 18-й. Они провоцируют 70% случаев рака шейки матки и предраковых образований. Но это не означает, что если у вас нашли один из типов вируса, то вы обязательно заболеете раком. Болезнь развивается только тогда, когда у вируса получается задерживается в организме на очень долгое время. У женщин с нормальной работой иммунной системы этот срок составляет 15-20 лет. Но процесс может ускориться, если у пациентки есть нарушения иммунной системы. В этом случае развитие рака может занять 5-10 лет.
Профилактика
В настоящее время существует три вакцины, защищающие от 16-го и 18-го типа ВПЧ — тех самых, которые вызывают рак шейки матки. Эти вакцины также обеспечивают перекрестную защиту от других менее распространенных онкогенных типов вируса папилломы человека. Поэтому всемирная организация здравоохранения считает, что вакцины могут считаться средствами профилактики рака шейки матки. Проводить вакцинацию лучше до 14 лет, когда большинство девочек еще не начало вести половую жизнь — так эффект будет максимальным.
После 30 лет всем женщинам, которые активно ведут половую жизнь, нужно проходить ежегодный гинекологический осмотр, а также скрининг на атипичные клетки шейки матки и наличие предраковых поражений. У пациенток с ВИЧ, если они активно ведут половую жизнь, скрининг должен начинать раньше: с того момента, когда они узнали о своем статусе.
Источник
Современные методы лечения остроконечных кондилом
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на
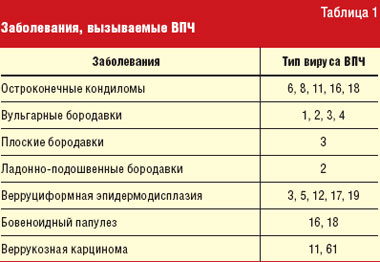
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
Остроконечные кондиломы отличает высокая контагиозность. Заражение происходит контактным путем, чаще всего половым. Вирус может длительное время сохраняться на инфицированных предметах. Входными воротами для вируса служат мелкие ссадины, трещины или потертости. Также вирус может распространяться путем аутоинокуляции. Несоблюдение личной гигиены, ношение тесного нижнего белья, мацерация складок у тучных людей, а также иммунодефицитные состояния способствуют развитию поражения на большой площади кожного покрова.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
- K. R. Beutner, T. M. Becker, K. M. Stone. Epidemiology of HPV infections // J. Am. Acad. Dermatol. 1988; 18: 169–172.
- S. M. Syrjanen et al. Anal condylomas in men // Genitour. Med. 65: 1989; 216–224.
- M. J. Campion. Clinical manifestations and natural history of genital human papillomavirus infection // Obstet. Gynecol. Clin. North. Am. 1987; 14: 363–388.
- Д. Е. Фитцпатрик, Д. Л. Элинг. Секреты дерматологии // М.: ЗАО «Издательство БИНОМ», 1999. 511 с.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Источник