- Подкожный клещ: что это такое и как избавиться от демодекоза?
- Причины демодекоза
- Подкожный клещ у человека: симптомы
- Подкожный клещ: лечение
- АВЕРСЕКТ ® К&С инструкция по применению
- Лекарственная форма
- Форма выпуска, состав и упаковка
- Фармакологические (биологические) свойства и эффекты
- Показания к применению препарата АВЕРСЕКТ К&С
- Порядок применения
- Побочные эффекты
- Противопоказания к применению препарата АВЕРСЕКТ К&С
- Особые указания и меры личной профилактики
- Условия хранения АВЕРСЕКТ ® К&С
- Срок годности АВЕРСЕКТ ® К&С
- Контакты для обращений
- АВЕРСЕКТ ® К&С отзывы
- Ошейник от подкожного клеща для кошек
- Материал и методы
- Результаты исследования
- Выводы
- Литература
Подкожный клещ: что это такое и как избавиться от демодекоза?
Развитие у человека демодекоза (поражения кожных покровов микроскопическим паразитом – подкожным клещом) приводит к появлению косметических дефектов и доставляет пациенту серьезный психологический дискомфорт. Больше всего проблем доставляет локализация подкожного клеща на лице у человека, так как здесь его проявления тяжелее всего скрыть. Каковы причины развития и симптомы демодекоза? Как и чем лечить подкожный клещ, как избавиться от его признаков? Узнать об этом вы можете из данной статьи.
Причины демодекоза
Заболевание развивается в результате активного размножения угревой железницы – микроскопического клеща, обитающего в сальных протоках и волосяных фолликулах человека. Он питается кожным салом и в нормальных условиях не причиняет вреда, являясь частью микрофлоры кожных покровов человека. Однако носительство угревой железницы далеко не всегда приводит к возникновению демодекоза. Для развития заболевания необходимы сопутствующие факторы:
- Снижение защитных сил организма, вызванное стрессом, переохлаждением, несбалансированным питанием, беременностью.
- Иммунодефициты.
- Эндокринные заболевания.
- Нарушения работы органов желудочно-кишечного тракта.
- Кожные заболевания, характеризующиеся повышенной вязкостью себума (кожного сала).
- Использование некоторых косметических средств, препаратов на основе гормонов.
- Злоупотребление кофе, алкогольными напитками.
- Редкая смена постельного белья (в особенности – наволочек), сон на старых пухо-перьевых изделиях.
Подкожный клещ у человека: симптомы
Так как паразит питается кожным салом, его излюбленной локализацией являются зоны, в которых сосредоточены сальные протоки. Чаще всего это лицо (в особенности – Т-зона), наружный ушной проход, брови и надбровные дуги, шея, верхняя часть спины и грудь. Также признаки присутствия подкожного клеща могут наблюдаться на веках. Механизм развития воспалительного процесса на коже следующий: угревая железница выделяет продукты жизнедеятельности, которые вызывают аллергическую реакцию, раздражение и воспаление.
Заболевание можно узнать по следующим симптомам:
- На коже заметны расширенные поры, появляется покраснение и выраженный блеск, возникают воспалительные элементы открытого и закрытого типа. Если угревая железница сосредоточена в районе носа, может развиться ринофима – увеличение носа в размерах и изменение его формы.
- При поражении бровей и кожи головы отмечается шелушение кожи, зуд, выпадение волос и бровей.
- При локализации паразита в области век наблюдается выпадение ресниц, покраснение белков, сухость, усталость и ощущение «песка в глазах», развитие конъюнктивита.
Подкожный клещ: лечение
В первую очередь должна быть проведена дифференциальная диагностика, позволяющая выявить возбудителя заболевания и подобрать оптимальное лечение. Поражение кожных покровов подкожным клещом необходимо отличать от розацеа и угревой сыпи. Для постановки диагноза у пациента берут несколько ресничек, а также соскоб кожи и исследуют биоматериал в лабораторных условиях. Если в исследуемых образцах будут обнаружены отдельные особи угревой железницы, ее личинки и продукты жизнедеятельности паразита, это является поводом для постановки диагноза.
Если у вас появились симптомы подкожного клеща, для лечения обращайтесь в медцентры «ЭкспрессМедСервис» в СПб. Наши специалисты разработают для вас оптимальную терапевтическую стратегию, позволяющую снять воспаление, остановить активное размножение паразитов, повысить защитные силы кожных покровов и всего организма в целом.
- Ахметов С.Н., Бутов Ю.С. Практическая дерматокосметология. — М.: Медицина, 2003.
- Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз // Русский медицинский журнал. — 2000. — Т. 8, № 6.
- Акбулатова Л. Х. Патогенная роль клеща Demodex и клинические формы демодекоза у человека // Вестник дерматологии. – 1996. – №2
- Сюч Н.И. Паразитарные болезни кожи. Демодекоз: этиология, патогенез, клиника, лабораторная диагностика // Сonsilium medicum. — 2004. — Т.6.
Источник
АВЕРСЕКТ ® К&С инструкция по применению
Лекарственная форма
 | АВЕРСЕКТ ® К&С |
Форма выпуска, состав и упаковка
Раствор для инъекций светло-желтого цвета, прозрачный.
| 1 мл | |
| аверсектин С 1 | 2 мг |
Вспомогательные вещества: спирт бензиловый, новокаин, этанол, вода д/и, повидон K17, полиэтиленоксид 400.
Расфасован в по 5, 10, 50 и 100 мл стеклянные флаконы соответствующей вместимости, укупоренные резиновыми пробками, укрепленными алюминиевыми колпачками. Флаконы упакованы в индивидуальные картонные пачки вместе с инструкцией по применению.
Фармакологические (биологические) свойства и эффекты
Противопаразитарный лекарственный препарат системного действия из класса макроциклических лактонов.
Авесектин С 1 — авермектиновый комплекс, входящий в состав препарата, обладает широким спектром противопаразитарного действия. Активен в отношении нематод Toxocarа canis, Toxascaris leonina, Uncinaria stenocephala, Ancylostoma caninum, Dirofilaria immitis, Trichuris vulpi, паразитирующих у собак; Toxocara cati, Uncinaria stenocephala, Ancylostoma tubaeforme, Ancylostoma braziliense, паразитирующих у кошек; клещей Sarcoptes spp., Otodectes cynotis, Demodex canis, Notoedres spp. и насекомых Ctenocephalis felis, Linognathus spp., Trichodectes canis, паразитирующих на собаках и кошках.
Механизм действия аверсектина С 1 заключается в его воздействии на величину тока ионов хлора через мембраны нервных и мышечных клеток паразита. Основной мишенью являются глутаматчувствительные хлорные каналы, а также рецепторы гамма-аминомасляной кислоты. Изменение тока ионов хлора нарушает проведение нервных импульсов, что приводит к параличу и гибели паразита.
После парентерального введения аверсектин С 1 быстро всасывается из места инъекции и распределяется в органах и тканях животного, обеспечивая длительное паразитоцидное действие. Максимальный уровень аверсектина С 1 в крови отмечается через 24 ч после п/к введения препарата, с последующим снижением к 5 суткам. Выводится из организма препарат с мочой и желчью, у лактирующих животных — частично с молоком.
Аверсект К&С по степени воздействия на организм относится к малоопасным веществам (4 класс опасности по ГОСТ 12.1.007-76), в рекомендуемых дозах не оказывает эмбриотоксического, тератогенного и мутагенного действия.
Показания к применению препарата АВЕРСЕКТ К&С
Лечение и профилактика у собак и кошек:
- нематодозов;
- демодекоза;
- отодектоза;
- нотоэдроза;
- саркоптоза;
- энтомозов, вызванных блохами, вшами или власоедами.
Порядок применения
Аверсект К&С вводят животным п/к в область загривка, спины или поясничную область; в/м — в среднюю ягодичную мышцу, четырехглавую мышцу, трехглавую мышцу плеча в дозе 0.2 мл действующего вещества (аверсектина С 1 ) на 1 кг массы животного, что соответствует:
- собакам средних и крупных размеров — 0.4 мл 0.5% раствора Аверсекта К&С на 10 кг массы животного;
- собакам массой менее 10 кг и кошкам — 0.1 мл 0.2% раствора Аверсекта К&С на 1 кг массы животного.
При нематодозах и энтомозах препарат применяют однократно, при саркоптоидозах — двукратно, при демодекозе — многократно до выздоровления животного с интервалом 7-10 суток.
Клиническое выздоровление животного подтверждают двумя отрицательными результатами акарологических исследований соскобов.
Особенностей действия лекарственного препарата при его первом применении не выявлено.
В случае пропуска очередного приема препарата Аверсект К&С его применение возобновляют в той же дозировке и по той же схеме.
Лечение животных при акарозах рекомендуется проводить комплексно с применением иммуномодулирующих противогрибковых и противомикробных лекарственных препаратов.
Побочные эффекты
При применении Аверсекта К&С в рекомендуемых дозах побочных явлений и осложнений у животных не выявлено.
Противопоказания к применению препарата АВЕРСЕКТ К&С
- индивидуальная повышенная чувствительность животного к компонентам препарата (в т.ч. в анамнезе).
Не следует применять препарат собакам породы колли, бобтейлам и шелти из-за выраженной породной чувствительности к авермектинам.
Под контролем лечащего ветеринарного врача следует применять препарат щенкам и котятам в возрасте до 7 недель, ослабленным и старым животным, а также беременным и кормящим сукам.
Особые указания и меры личной профилактики
В целях предотвращения повторной инвазии блохами животному заменяют подстилку или обрабатывают ее инсектицидным средством в соответствии с инструкцией по применению.
Аверсект К&С не следует применять совместно с авермектинсодержащими и другими противопаразитарными лекарственными препаратами для обработки животных.
Меры личной профилактики
При проведении лечебно-профилактических мероприятий с использованием Аверсекта К&С следует соблюдать правила личной гигиены и техники безопасности, предусмотренные при работе с лекарственными препаратами.
При случайном попаданий препарата на кожу или слизистые оболочки его необходимо смыть струей проточной воды, при попадании внутрь дать выпить несколько стаканов теплой воды, при необходимости обратиться за помощью в медицинское учреждение (при себе иметь тарную этикетку пли инструкцию по применению). Антидоты отсутствуют.
Запрещается использование пустых флаконов из-под лекарственного препарата для бытовых целей.
Специальных мер предосторожности при утилизации неиспользованного препарата и с истекшим сроком годности не требуется.
Условия хранения АВЕРСЕКТ ® К&С
Препарат следует хранить в закрытой упаковке производителя, отдельно от продуктов питания и кормов, в сухом, защищенном от прямых солнечных лучей, недоступном для детей месте при температуре от 0° до 30°С.
Срок годности АВЕРСЕКТ ® К&С
Контакты для обращений
 | 129226 Москва, Сельскохозяйственная ул. 12 А Пожалуйста, заполните поля и убедитесь в их правильности Спасибо за Ваш отзыв, он будет опубликован после проверки АВЕРСЕКТ ® К&С отзывыПомогите другим с выбором, оставьте отзыв об АВЕРСЕКТ ® К&С Источник Ошейник от подкожного клеща для кошек
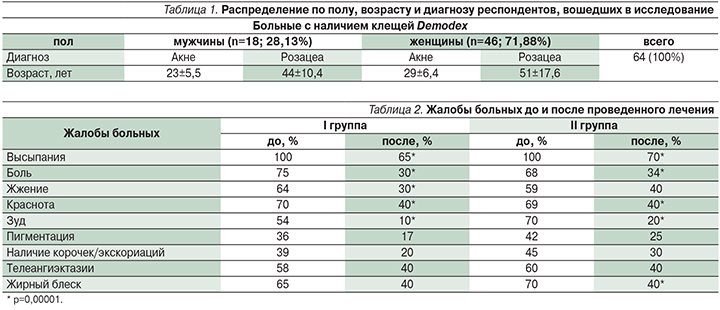
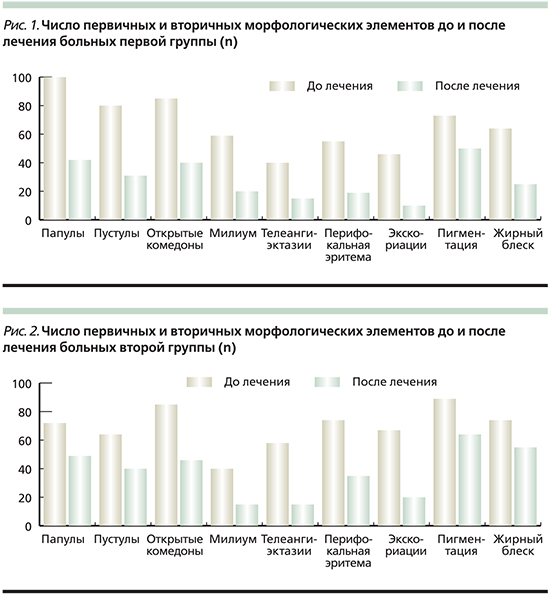
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава РФ, Москва Как известно, часто этиологическим и патогенетическим агентом в развитии папулопустулезных дерматозов считаются клещи рода Demodex. Важным моментом является то, что клещи, осложняя имеющиеся заболевания кожи, снижают клинический эффект терапии, таким образом способствуя переходу дерматозов в хроническою форму. Дополнительную трудность для антипаразитарной терапии создает особенность строения клещей, в связи с чем возникает необходимость назначения длительных курсов терапии и выбора препаратов с минимальным размером молекул. Воздействию лекарственного препарата мешает плотная кутикула, покрывающая тело клещей, которая имеет три слоя: внешний – эпикутикула, средний – экзокутикула и внутренний – эндокутикула. Экзо- и эндокутикула непроницаемы, таким образом тело клещей труднодоступно для воздействия больших молекул экзогенных веществ, в т.ч. для акарицидных препаратов. Сообщение с внешней средой клещей происходит путем водного или газового обмена [3]. С целью достижения элиминации клещей применяют антипаразитарные (акарицидные) препараты. На протяжении многих лет наибольшую клиническую эффективность доказал метронидазол, являющийся производным нитроимидазольной группы. Данный препарат назначается курсом от 4 до 6 недель [7, 29]. Установлено, что метронидазол усиливает защитные и регенеративные функции слизистой оболочки желудка и кишечника [2, 4] и вызывает выраженное противоотечное действие [30]. Препарат обладает бактериостатическим действием, затрудняя процессы синтеза ДНК грамотрицательных анаэробных бактерий [13, 38], а также антипаразитарным в отношении Demodex folliculorum [2]. В исследованиях D.I. Grove (1997), P.G. Nielsen (1988) доказано супрессивное действие препарата на некоторые показатели клеточного иммунитета, в частности подавление хемотаксиса лейкоцитов [26, 32]. Иммуно-модулирующее действие препарат оказывает за счет ингибиции факторов роста эндотелия сосудов, препятствуя неоангиогенезу [15]. Переносимость препарата в целом удовлетворительная. К побочным эффектам относятся головная боль, тошнота, рвота, сухость во рту, крапивница, кожный зуд, лейкопения, кандидоз [13]. А.А. Франкенберг (2007) отмечает, что в последние годы значительно участились неудачи в лечении демодекоза метронидазолом. По его мнению, неэффективность терапии может быть связана с формированием устойчивости бактериально-паразитарной флоры к метронидазолу, применяемому более 40 лет [16]. В качестве альтернативного метода лечения демодекоза Я.А. Юцковская (2010) предложила применять метронидазол местно. Проведенное исследование показало значительное клиническое улучшение, которое проявлялось в уменьшении эритемы, числа папулопустулезных элементов и выраженности воспалительного процесса. По данным авторов, лабораторная элиминация клещей через 14–21 день достигала 2–3 штук в соскобе на 1 см2 [17]. Из группы других синтетических антибактериальных средств широко применяется производное 5-нитроимидазола орнидазол циклами от 8 до 10 дней. Препарат обладает как противопаразитарным, так и бактериостатическим действиями, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [4, 18]. При сравнении эффективности применения препаратов орнидазол и метронидазол А.А. Франкенбергом и соавт. (2007) были получены следующие результаты: терапевтический эффект при применении орнидазола наступает почти в 2 раза быстрее по сравнению с метронидазолом; переносимость препарата пациентами удовлетворительная; отмечены незначительные побочные эффекты, среди которых самыми частыми были тошнота и металлический привкус во рту; показатели анализов крови и мочи пациентов до и после лечения были в пределах нормы. При лечении метронидазолом побочные эффекты отмечались чаще, среди них: тошнота, металлический привкус во рту, головокружение, развитие кандидоза. В течение 9 месяцев наблюдения за пациентами, принимавшими орнидазол, отмечено отсутствие рецидивов [9, 16]. При выборе местного лечения при демодекозе следует учитывать общие принципы наружной терапии, применяемые в дерматологии. В одних случаях сразу стоит назначать этиотропную терапию, в некоторых случаях следует начинать с симптоматической терапии, направленной на устранение и разрешение островоспалительных проявлений и сопутствующих им субъективных ощущений. Необходимы строгая персонализация наружного лечения и постоянное наблюдение за состоянием больного. При острой и подострой формах воспалительного процесса сначала следует использовать лекарственные формы с поверхностным действием средств (примочки, взбалтываемые взвеси, пасты). После устранения островоспалительных явлений на следующем этапе переходят на мазевую форму препарата, воздействующую непосредственно на этиологический фактор. В наружной терапии чаще всего используют препараты, содержащие метронидазол 1% в виде мази или геля в течение 14 дней. Метронидазол действует на неспецифическую резистентность организма и влияет на клеточно-опосредованный иммунитет [33, 35]. В качестве альтернативной терапии возможно местное применение 10%-ной мази бензилбензоат на ночь [1, 6, 23]. Высокую оценку получил гель Демотен (сера, гиалуроновая кислота, сок АлоэВера, поливинилпирролидон) для лечения пациентов с демодекозом и розацеа [14]. В особых случаях при демодекозе проводят патогенетическое лечение. Например, в случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [24]. Для терапии демодекоза окологлазничной области применяются спиртоэфирные смеси, 3–5%-ный трихополовый крем, сульфапиразин натрия, антихолинэстеразные средства (холиномиметики): физостигмин, 0,02%-ный фосфакол, 0,01%-ный армин, 0,5%-ный тосмилен [11]. Хорошие результаты лечения наблюдаются при применении блефарогеля-1 и -2, блефаролосьона [12]. В последнее время дерматологическая практика значительно обогатилась новыми лекарственными препаратами, существенно повысив возможности выбора в лечении больных паразитарными дерматозами. Высокую эффективность показал препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонилабутоксида. Его используют на пораженные участки кожи, втирая тампоном 1–3 раза в сутки. Препарат хорошо переносится и не вызывает серьезных побочных эффектов [5, 8]. Антипаразитарными свойствами также обладает перметрин (группа пиретроидов). Пиретроиды связываются с липидными структурами мембран нервных клеток, нарушая работу натриевых каналов, которые регулируют поляризацию мембран. Реполяризация мембраны затрудняется, что парализует паразита. Важен момент, когда молекулы пиретроидов способны проникать через кутикулу клеща и концентрироваться в гемолимфе [3]. Перметрина 5%-ный крем наносят дважды в день в течение 15–30 дней [31, 37]. Однако надо помнить, что проницаемость различных областей кожного покрова неодинакова. Лекарственные вещества наиболее активно проникают в кожу лица, где толщина рогового слоя минимальна, поэтому возможно быстрое развитие побочных эффектов в виде эритемы и простого контактного дерматита. Акарицидную активность оказывают также препараты ивермектин, линдан 1%, кротамитон 10% [23, 29]. Ивермектин представляет собой синтетический дериват соединений, обладающих противопаразитарной активностью, известных как авермектины. Препарат эффективен в отношении эндопаразитов, имеющих тропизм к кожному покрову (Strongyloides stercoralis, Ancylostoma braziliense, Cochliomyia hominivorax, Dermatobia hominis, Filaria bancrofti, Wucheria malayi, Onchocerca volvulus, Loa-loa) и эктопаразитов (Sarcoptes scabies, Pediculus humanus, Demodex folliculorum и Cheyletiella spр.) [22]. В зарубежных исследованиях рекомендуется использовать ивермектин системно или топически в виде 1%-ного крема. В исследованиях доказано, что ивермектин обладает антипаразитарным и противовоспалительным действиями. Клиническое улучшение при применении наружного 1%-ного крема ивермектина наблюдалось после 12 недель терапии [27]. Перорально препарат назначается в дозе 200 мг/кг массы тела дважды с перерывом в 7 дней [28]. Однако в России данный препарат используется только для лечения демодекоза у животных. Применение 1%-ного линдана также вызывает множество сомнений из-за его нейротоксичности, поэтому в ряде стран препарат запрещен, а в некоторых – его применение ограничено [21]. Что касается лекарственного средства кротамитон 10%, то он наносится на кожу на ночь в течение двух-трех дней и довольно часто используется в детской практике [20, 34]. Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше таковых ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующую расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [10]. В некоторых исследованиях доказан положительный эффект применения интенсивного импульсного света (IPL – Intensive Pulse Light), открытого в 1992 г. и имеющего длину волны от 515 до 1200 нм [25]. IPL-излучение подавляет секрецию сальных желез с их последующей инволюцией, что приводит к рассасыванию лимфоцитарных инфильтратов и гибели клещей [36]. Антидемодекозным действием обладает криотерапия, а для достижения более стойкого терапевтического эффекта рекомендуется использовать криотерапию в сочетании с наружными препаратами, содержащими метронидазол [1, 19]. Несмотря на то что, по данным различных авторов, в настоящее время «золотым» стандартом и наиболее эффективным способом лечения демодекоза является системное применение противопаразитарного препарата метронидазола, препарат сам по себе оказывает много побочных эффектов и имеет ряд противопоказаний. Поскольку в медицине актуальной темой остается поиск новых лечебных средств, оказывающих наименее отрицательное воздействие на организм, нами оценена эффективность наружной терапии демодекоза по сравнению с системным использованием препаратов. Цель настоящего исследования: сравнить традиционную схему лечения демодекоза кожи лица (250 мг метронидазола перорально 2 раза в сутки; наружно – крем 1%-ный метронидазол 1 раз в сутки в течение 20 дней) с эффективностью наружной терапии (крем метронидазола 7% наружно в течение 20 дней). Материал и методыВ исследование были включены 64 больных акне и розацеа, осложненных демодекозом. Диагноз акне и розацеа установлен на первичном приеме на основании клинической картины заболеваний. При этом учитывались основные жалобы пациентов, распределенных по следующим группам: высыпания, боль, жжение, краснота, зуд, пигментация, наличие корочек/экскориаций, телеангиэктазии, жирный блеск. При оценке локального статуса (status localis) были выявлены следующие первичные и вторичные морфологические элементы: папулы, пустулы, открытые комедоны, милиум, телеангиэктазии, корочки, краснота, пигментация, жирный блеск. Проведены подсчет каждого морфологического элемента и оценка клинической картины в целом на наличие перифокальной эритемы и жирного блеска кожи лица у больных до и после лечения. Все больные, включенные в исследование, были обследованы на наличие клещей рода Demodex методом соскоба кожи лица, выдавливания содержимого сальных желез до и после лечения. Диагноз «демодекоз» устанавливался при обнаружении более 5 особей клещей на 1 см2. В исследование были включены мужчины и женщины старше 18 лет с отсутствием соматической отягощенности и при подписании информированного согласия на участие в исследовании. Все больные были разделены на две равные группы в зависимости от выбранного метода лечения. Пациенты первой группы (n=32) получали 250 мг метронидазола перорально 2 раза в сутки, наружно – 1%-ный метронидазол 1 раз в сутки в течение 20 дней, пациенты второй группы (n=32) получали 7%-ный метронидазол наружно в течение 20 дней. Метод лечения выбирался рандомно. Статистическая обработка данных выполнена с использованием пакета программ SPSS-21. Взаимосвязь категориальных показателей устанавливалась точным методом Фишера. Точный тест Фишера – это тест статистической значимости, используемый в анализе категориальных данных, когда размеры выборки малы. Для оценки значимости различия размеров фолликул использован однофакторный дисперсионный анализ с парными сравнениями. Результаты исследованияИз всех больных, вошедших в исследование, больных акне было 38 (59,37%), розацеа – 26 (40,62%). Распределение по полу, возрасту и диагнозу представлено в табл. 1. Повторный визит пациентов состоялся через 20 дней непрерывной терапии. Субъективно обе схемы лечения больными переносились хорошо, побочных эффектов отмечено не было, ни один из пациентов не был исключен из группы наблюдения. Оценка эффективности терапии основывалась на жалобах больных и клинической картине. Как видно из табл. 2, после лечения статистически достоверно снизились жалобы больных на высыпания, жжение, боль, зуд, красноту. Причем у пациентов второй группы уменьшились жалобы на жирный блеск кожи, что является дополнительным преимуществом топической терапии. Анализ клинических проявлений после проведенной терапии показал, что достоверно снизилось число следующих морфологических элементов у пациентов первой и второй групп: папулы, пустулы, перифокальная эритема, экскориации (р=0,005) по сравнению с первоначальными данными (рис. 1, 2). При повторном соскобе на наличие клещей Demodeх в двух группах были получены следующие данные: в первой группе клещи обнаружены у 19 (30%) пациентов, во второй – у 20 (32%), т.е. клещи рода Demodex после лечения в двух группах были обнаружены примерно в равном числе случаев. Таким образом, оценивая результаты лечения, можно констатировать, что эффективность терапии в обеих группах была одинаковой. Анализ клинической картины показал положительную динамику терапии, которая проявлялась в достоверном снижении количества морфологических элементов, характеризующих остроту воспаления. Эффективность терапии подтверждалась уменьшением субъективных жалоб больных после проведенного лечения, причем у пациентов, получавших только наружную терапию, снизились жалобы на жирный блеск кожи, что является дополнительным преимуществом. Таким образом, клинические наблюдения продемонстрировали отсутствие превосходства в системной терапии демодекоза по сравнению с наружной терапией с использованием препарата, содержащего 7%-ный метронидазол в виде крема или крем-геля, что подтверждено результатами статистического анализа. ВыводыПроведенное нами исследование показало, что применение наружного средства, содержащего 7%-ный метронидазол, в течение 20 дней больными демодекозом по эффективности сравнимо с системным лечением метронидазолом 250 мг перорально в течение 20 дней. Наружное применение 7%-ного метронидазола дает возможность избегать полипрагмазии и системного приема препарата, что позволяет снижать риск развития побочных эффектов терапии. Литература1. Адаскевич В.П. Акне и розацеа. СПб., 2000. 132 c. 2. Бабаянц Р.С., Ильинская А.В., Громова С.А. и др. Метронидазол в терапии розацеа и периорального дерматита. Вест. дерматологии. 1983;1:13–7. 3. Верхогляд И.В. Современные представления о демодекозе. Леч. Врач. 2011;5. 4. Гавриленко Я.В., Вазило В.Е., Паршков Е.М. и др. К вопросу о лечении язвенной болезни желудка и двенадцатиперстной кишки метронидазолом (клинико-экспериментальное исследование). Тер. архив. 1976;5:74–9. 5. Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз. РМЖ. 2001;8(6):249–54. 6. Елистратова Л.Л., Нестеров А.С., Потатуркина-Нестерова Н.И. Современное состояние проблемы демодекоза. Фундаментальные исследования. 2011;9:67–9. 7. Жилина В.Г., Скоробогатова В.В., Базыка А.П. Лечение больных розацеа трихополом. Вест. дерматологии. 1981;11:66–7. 8. Коган Б.Г. Современные аспекты патогенеза и клинического течения демодикоза. Укр. журн. дерматологии, венерологии, косметологии. 2002;6. 9. Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis – возбудителей демодикоза человека. Укр. журн. дерматологии, венерологии, косметологии. 2001;21:37–41. 10. Махмудов А.В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Дисс. канд. мед. наук. М., 2012. 11. Парпаров А.Б., Величко М.А., Жилина Г.С. Офтальмол. журн. 1988;5:278–79. 12. Полунин Г.С., Сафонова Т.Н., Федоров А.А., Полунина Е.Г., Пимениди М.К., Забегайло А.О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза. Бюллетень СО РАМН. 2009;4(138):123–26. 13. Самцов А.В. Акне и акнеформные дерматозы. Монография М., 2009. 288 с.: ил. 14. Сирмайс Н.С., Устинов М.В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа. Вест. дерматологии и венерологии. 2011;6:85–90. 15. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. Клинические особенности и опыт комплексного лечения демодекоза глаз и кожи лица. Офтальмол. журн. 1990;7:443–45. 16. Франкенберг А.А., Шевченко В.А., Кривко С.В., Шляхова В.К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза. Червень. 2007;2:10–2. 17. Юцковская Я.А., Кусая Н.В., Ключник С.Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum. Клин. дерматология и венерология. 2010;3:60–3. 18. Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea. Ophthalmology. 1996;103(11):1880–83. 19. Beridze L.R., Katsitadze A.G., Katsitadze T.G. Cryotherapy in treatment of skin demodecosis. Georgian Med. News. 2009;170:43–45. 20. Bikowski J.B., Del Rosso J.Q. Demodex dermatitis: a retrospective analysis of clinical diagnosis and successful treatment with topical crotamiton. J. Clin. Aesthet. Dermatol. 2009;2(1):20–5. 21. Costs L.G. The neurotoxicity of organochlorine and pyrethroid pesticides. Handb. Clin. Neurol. 2015;131:135–48. 22. Dourmishev A.L., Dourmishev L.A., Schwartz R.A. Ivermectin: pharmacology and application in dermatology. Int. J. Dermatol. 2005;44(12):981–88. 23. Forton F., Seys B., Marchal J.L., Song A.M. Demodex folliculorum and topical treatment: acaricidal action evaluated by standardized skin surface biopsy. Br. J. Dermatol. 1998;138(3):461–66. 24. Forton F.M.N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link. JEADV. 2012;26:19–28. 25. Goldman M.P., Weiss R.A., Weiss M.A. Intense Pulsed Light as a Nonablative Approach to Photoaging. Dermatol. Surg. 2005;31:1179–87. 26. Grove D.I., Mahmoud A.A.F., Warren K.S. Supression of cellmediated Immunity by Metronidazole. Int. Archs Allergy Appl. Immunol. 1997;54:422–26. 27. Gupta G., Daigle D., Gupta A.K., Gold L.S. Ivermectin 1% cream for rosacea. Skin Therapy Lett. 2015;20(4):9–11. 28. Holzchuh F.G., Hida R.Y., Moscovoci B.K., Villa Albers M.B., Santo R.M., Kara-Jose N., Holzchuh R. Clinical treatment of ocular Demodex folliculorum by systemic ivermectin. Am. J. Ophtalmol. 2011;151(6):1030–34. 29. Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: A clinicopathological study. J. Am. Acad. Dermatol. 2009;60:453–62. 30. Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996;88–95. 31. Karincaoglu M., Bayram N., Aycan O., Esrefoglu M. The clinical importance of demodex folliculorum presenting with nonspecific facial signs and symptoms. J. Dermatol. 2004;3:618–26. 32. Nielsen P.G. Metronidazole treatment in rosacea. Int. J. Dermatol. 1988;27:1–5. 33. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. Unilateral demodicidosis. Eur. J. Dermatol. 1998;8(3):191–92. 34. Parodi A., Drago F., Paolino S., Cozzani E., Gallo R. Treatment of rosacea. Ann. Dermatol. Venereol. 2011;138(Suppl. 3):211–14. 35. Patrizi A., Neri I., Chieregato C., Misciali M. Demodicidosis in immunocompetent young children: report of eight cases. Dermatology. 1997;195(30):239–42. 36. Prieto V.G., Sadick N.S., Lloreta J., Nicholson J., Shea C.R. Effects of intense pulsed light on sun-damaged human skin, routine, and ultrastructural analysis. Lasers Surg. Med. 2002;30(2):82–5. 37. Swenor M.E. Is permetrin 5% cream effective for rosacea? J. Fam. Pract. 2003;52:183–84. 38. Werner H., Krasemann C., Kandler R., Wandmacher G. Metronidazole sensitivity of anaerobes. A comparison with other chemotherapeutics (author’s transl). MMW Munch Med Wochenschr.1980;122:633–36. Источник |