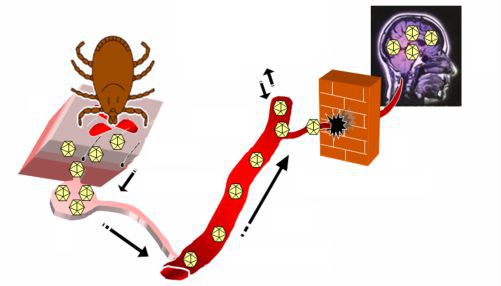
- Пироплазмоз у собак
- Последствия укуса клеща
- Возбудитель заболевания
- Симптомы заражения
- Диагностика заболевания
- Лечение собак
- Профилактические мероприятия
- Энцефалит клещевой — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Пути заражения
- Действия при укусе клеща
- Симптомы клещевого энцефалита
- Первые признаки клещевого энцефалита
- Развитие заболевания
- Патогенез клещевого энцефалита
- Классификация и стадии развития клещевого энцефалита
- Формы клещевого энцефалита
- Хронический клещевой энцефалит
- По течению
- Степени тяжести клещевого энцефалита
- Осложнения клещевого энцефалита
- Диагностика клещевого энцефалита
- Лабораторная диагностика
- Дифференциальная диагностика
- Лечение клещевого энцефалита
- Симптоматическая и патогенетическая терапия
- Восстановительное лечение
- Прогноз. Профилактика
- Экстренная вакцинация
Пироплазмоз у собак
Последствия укуса клеща
Начиная с весны и до поздней осени, наших четвероногих друзей в высокой траве подстерегает серьезная болезнь — пироплазмоз. Второе название болезни — бабезиоз. Ее переносчиком является клещ, которого собака легко может подцепить на прогулке в парке.
Заражению пироплазмозом более всего подвержены собаки. Заболеть может собака любой породы и возраста. Тяжелее всего переносят болезнь щенки и молодые собаки. Это заболевание не заразно. Оно не передается человеку и другим животным.
Пироплазмоз широко распространен во всем мире и доступной вакцины против этой болезни нет.
Лечить пироплазмоз у собаки можно и нужно!
Если вовремя не начать лечение, то после первых признаков заболевания высока вероятность гибели животного. В этой статье поговорим об опасном паразите подробнее.
Возбудитель заболевания
Переносчиками пироплазмоза являются иксодовые клещи. Собака подхватывает клеща на прогулке в лесопарковой зоне или в городе. Ведь, клещи обитают не только в траве, но и переносятся с ветром по воздуху. Также они ловко передвигаются и по одежде человека.
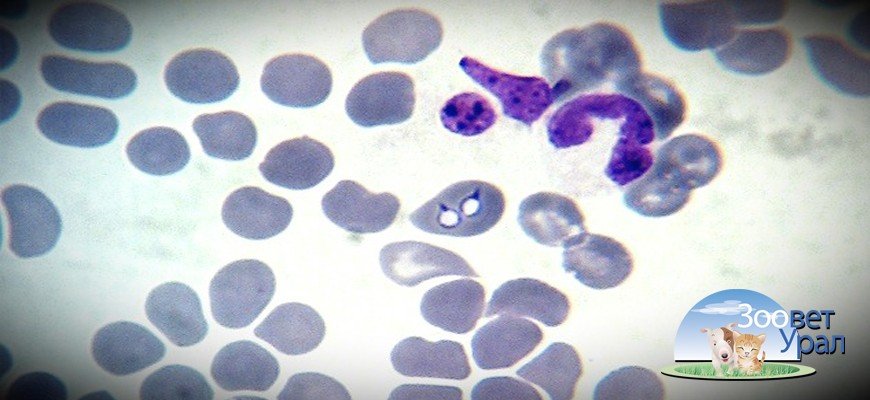
Во время укуса кровососущее насекомое выделяет в кровь собаки возбудителя заболевания — пироплазму или, другими словами, бабезии. Этот одноклеточный микроорганизм, чтобы выжить, должен постоянно присутствовать в теле другого живого существа.
Процесс заражения происходит следующим образом:
- Клещ, сидя на коже жертвы, прорезает ее острым зубастым хоботком;
- Насекомое вводит обезболивающее вещество, чтобы собака не почувствовала момент укуса;
- Как только клещ начинает питаться кровью жертвы, то паразиты-бабезии переходят в тело нового окончательного хозяина;
- Дальше крошечные паразиты с комфортом устраиваются в эритроцитах и начинают питаться гемоглобином;
- Здесь же они активно размножаются простым делением;
- Продукты жизнедеятельности бабезий токсичны для собак;
- Как только бабезиям становится тесно и кончаются запасы еды, они отправляются на поиски новых эритроцитов.
Симптомы заражения
Инкубационный период — это то время, когда паразиты активно размножаются. Он длится от 3 дней до 4 недель. Его развитие и длительность зависит от многих факторов:
- Возраст собаки и его состояние здоровья на момент укуса клещом;
- Количество бабезий в крови;
- Была ли проведена вакцинация.
Различают острое и хроническое течение болезни. Симптомы острого пироплазмоза можно поделить на две категории.
- Частое дыхание и сердцебиение;
- Слабость и отсутствие аппетита;
- Температура тела поднимается до 42 градусов;
- Потемнение мочи, кровянистые примеси, бурый цвет;
- Диарея, рвота.
Эти симптомы могут появиться уже на третьи сутки после укуса клеща. Если хозяин не реагирует и не ведет питомца к врачу, то конечные признаки пироплазмоза не заставят себя ждать.
- Слизистая глаз приобретает желтый или синий оттенок;
- Желтизна зубов в наиболее тяжелых случаях;
- Отсутствие аппетита и водянистый стул желтушного или зеленого цвета;
- Полное или частичное онемение задней части тела, редкие судороги.
Если вовремя не обратиться за помощью к ветеринару, то летальный исход возможен в промежутке 3-7 суток.
Опасность же хронического заболевания заключается в слабовыраженной симптоматике. На болезнь указывают постоянное депрессивное состояние собаки. Затем самочувствие пса ухудшается: запоры чередуются с диареей. Прогрессирует малокровие, собака быстро утомляется и плохо ест. В этом случае анализ крови покажет снижение в крови эритроцитов.
Хроническая форма болезни встречается редко и лишь у тех собак, которые уже однажды перенесли пироплазмоз или имеют сильный иммунитет. При таком раскладе болезнь длится от 3 до 8 недель. При должном лечении хвостатый питомец выздоравливает только спустя 3-6 месяцев.
Диагностика заболевания
Чтобы выявить опасное заболевание, специалисты проводят комплексную диагностику. Верный диагноз подтверждается на основе осмотра и лабораторных исследований:
- Биохимического анализа крови;
- Серологического исследования;
- УЗИ почек;
- Анализа мочи (для выявления наличия гемоглобина).
В запущенных случаях цвет мочи практически черный. Это из-за сильного повреждения эритроцитов.
Возможно, анализы придется повторить через несколько дней. Ведь, в инкубационный период не всегда удается сразу выявить наличие паразитов в крови животного.
Лечение собак
Случается, что хозяин, видя недомогание питомца, не обращается в клинику, считая это состояние временным. В итоге, собаку доставляют в стационар уже в тяжелом состоянии.
Для каждого отдельного заболевания ветеринар разрабатывает индивидуальную схему лечения. Собаке необходимы анти-паразитарные средства и водно-содовые растворы.
Однократного приема лекарства будет недостаточно. Нужна симптоматическая терапия, которую может назначить только специалист. Врач распишет точную дозировку приема лекарств и общую схему лечения. Дальше последует долгий восстановительный период.
Примерная картина домашнего лечения при легкой форме заболевания выглядит следующим образом:
- Применение средств, направленных на уничтожение возбудителя болезни препаратами Пиростоп, Беринил, Имидокарб, Имизол;
- Стимулирование работы почек, защелачивание мочи введением бикорбаната натрия и отпаивание собаки содовым раствором;
- Прием витамин, глюкозы и мочегонных препаратов;
- При тяжелом течении заболевания требуется переливание крови;
- Животное необходимо перевести на специальное питание: каши, овощи, кефир, специальные корма, мясные продукты.
Во многом, дальнейшее лечение зависит от самочувствия собаки. Уже через неделю после начала приема препаратов необходимо сдать повторные анализы. На основе результатов корректируется последующая программа лечения. Контроль ветеринара необходим при средней или тяжелей форме заболевания.
Иммунитета после перенесенного заболевания хватает максимум на полгода. Потом животное может вновь заразиться пироплазмозом после укуса инфицированного клеща.
Коварство опасной болезни заключается в том, что никто не знает, как его перенесет несчастное животное. В большинстве случаев это зависит от сроков начала лечения и иммунитета собаки.
На фоне пироплазмоза у собак развиваются многочисленные осложнения работы внутренних органов:
- Почечная и сердечная недостаточность;
- Поражения центральной нервной системы и работы головного мозга;
- Воспаление печени;
- Малокровие и аритмия;
- Панкреатит;
- Аллергические реакции на различные препараты.
У беременных собак болезнь протекает гораздо легче. Дело в том, что внутриутробный плод берет весь удар на себя. Известны случаи, когда у беременных собак, заболевших пироплазмозом, случались выкидыши. Даже родившись, кутята имели массу отклонений в развитии, а впоследствии все равно гибли.
Чем раньше начнется лечение, тем ниже риск распространения паразитов в крови собаки!
Профилактические мероприятия
К сожалению, эффективной вакцины от пироплазмоза пока не существует. Есть вакцины, но из-за дороговизны и отсутствия массового применения, их эффективность полностью не изучена, например «Пиродог» или «Нобивак-Пиро».
Ваша защита потребуется питомцу в теплое время года. Пик нападения клещей приходится на весну и осень. Именно в это время иксодовый клещ особенно активен. Насекомые сидят в траве и кустах, поджидая жертву.
Помогут следующие меры профилактики:
- Периодическое использование средств от клещей в виде спреев, капель или ошейников;
- Проверка тела пса и своей одежды после каждой уличной прогулки на наличие клещей;
- В первую очередь следует проверять за ушами, на морде и в паху собаки.
При обнаружении кровососущего насекомого необходимо аккуратно удалить его пинцетом и сжечь. Не все клещи несут в себе опасную болезнь-пироплазмоз. Однако, если самочувствие собаки ухудшилось в течение месяца, то нужно срочно обратиться в ветеринарную клинику.
Безотлагательное обращение к врачу — спасет жизнь вашему питомцу!
Источник
Энцефалит клещевой — симптомы и лечение
Что такое энцефалит клещевой? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Клещевой энцефалит — это острое и хроническое природно-очаговое инфекционное заболевание, вызываемое вирусом клещевого энцефалита, который приводит к остролихорадочному состоянию, поражению различных отделов нервной системы в виде вялых парезов и параличей. Как правило, является трансмиссивным, т. е. передаётся кровососущими насекомыми.
Основные признаки признаки клещевого энцефалита: слабость, тяжесть в голове, головные боли, повышение температуры тела до 38-39 °C, боли в мышцах и суставах, тошнота, рвота и нарушение координации.
Краткое содержание статьи — в видео:
Этиология
Вирус клещевого энцефалита впервые выделен в 1937 году Л. Зильбером.
Род — Flavivirus (группа В)
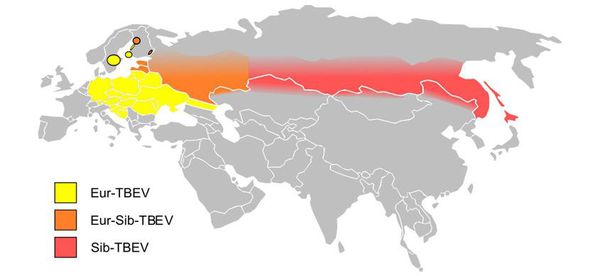
Вид — вирус клещевого энцефалита, который делится на шесть генотипов (наиболее значимы дальневосточный, урало-сибирский и западный).
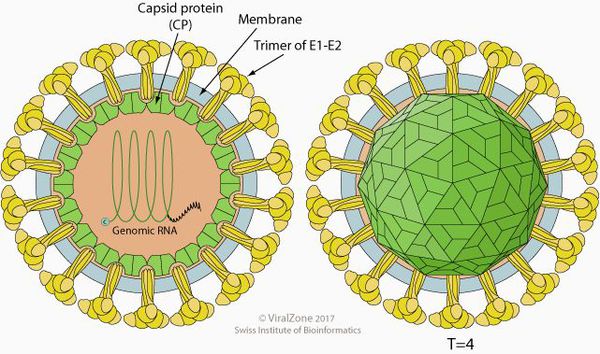
Клещевой энцефалит представляет собой РНК-вирус, который локализуется в нервной ткани. Он имеет сферическую форму 40-50 нм в диаметре. Содержит нуклеокапсид, окружённый наружной липопротеидной оболочкой со встроенными в него шипиками гликопротеида (способны склеивать эритроциты).
При пониженных температурах хорошо сохраняется, устойчив к высушиванию (при низких температурах), в молоке (в т. ч. в холодильнике) сохраняется до двух недель, в масле и сметане — до двух месяцев, при комнатной температуре инактивируется в течение 10 дней, при кипячении гибнет за две минуты, при температуре 60°C утрачивает свойства через 20 минут. Бытовые дезинфектанты и ультрафиолет также приводят его к быстрой гибели. Антибиотики влияния не оказывают [1] [2] [6] [10] .
Эпидемиология
Природно-очаговое заболевание. Ареал распространения охватывает Сибирь, Дальний Восток, Урал, Европейскую часть России, а также Европу.
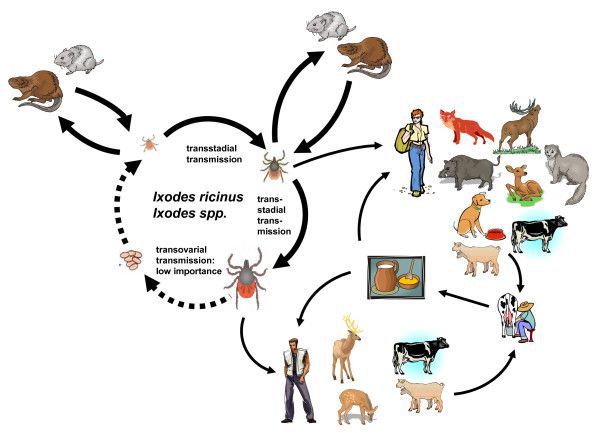
Основные резервуары инфекции — иксодовые клещи Ixodes persulcatus (таёжные клещи) и Ixodes ricinus (собачьи клещи), иногда другие представители иксодовых клещей.
Второстепенный резервуар вируса в природе — теплокровные млекопитающие (зайцы, белки, бурундуки, мыши, лисы, волки, козы и другие) и птицы (дрозд, снегирь, теререв и другие).
Самки клещей способны передавать приобретённые возбудители вируса потомству, что обеспечивает постоянный уровень заразности данных членистоногих и циркуляцию возбудителя.
В одном клеще может содержаться до 10 10 вирусных частиц, а попадание всего 1:1000000 доли в организм человека вполне может привести к развитию заболевания. Чем упитаннее клещ, тем больше в нём концентрация вируса.
Основной круг циркуляции вируса: клещи — прокормители (животные и птицы) — клещи. При заражении человека цикл прерывается, так как после попадания вируса в организм человека он прекращает своё распространение (биологический тупик).
Для заболевания характерна осенне-летне-весенняя сезонность в средней полосе, обусловленная пиками активности клещей в зависимости от природно-климатических условий. Иногда регистрируются случаи активизации клещей и заболеваний в зимнее время при оттепелях.
Места обитания клещей — лиственные и смешанные лиственно-хвойные леса с выраженным кустарниковым и травяным покровом, а также тропинками животных, являющихся прокормителями клещей.
Пути заражения
Заражение происходит при нападении клещей на людей в пригородной зоне, полях, лесах, дачных участках во время отдыха, сбора грибов. Нередко случаи заражения регистрируются и в самих городах: в парковых зонах, области газонов. Возможен механический перенос клещей на одежде, вещах, продуктах и их переползание на людей, не бывающих на природе.
Механизмы передачи:
- Трансмиссивный — при укусе и кровососании клещей (причём самки насыщаются кровью до нескольких дней и могут увеличиваться в размерах до 120 раз, а самцы обычно пьют кровь всего несколько часов и часто незаметны), а также при обнаружении ползающего клеща, который уже напился крови и покидает прокормителя. Заражение может произойти с первых минут присасывания клеща, хотя при увеличении длительности кормления эта вероятность возрастает. Также возможно заражение при раздавливании и втирании останков клеща — контаминация.
- Фекально-оральный — алиментарный путь через употребление некипячёного свежего молока, например, инфицированных коз и коров, а также сметаны и масла.
- Редкие пути — при переливании крови, пересадке органов, грудном вскармливании, воздушно-капельно при аварии в лаборатории, трансплацентарно (внутриутробно) и иными способами [1][3][6][8][10] .
Действия при укусе клеща
При обнаружении присосавшегося клеща не следует отрывать клеща, уничтожать его или раздавливать. Необходимо незамедлительно обратиться в травматологическое отделение (если это возможно в короткие сроки), где клеща извлекут и отправят на исследование — это поможет оценить риски и принять решение о необходимости профилактического лечения и наблюдения.
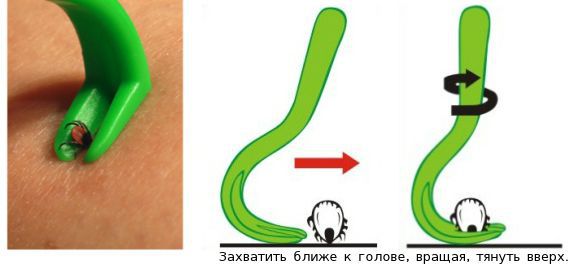
Если нет возможности своевременно посетить травматологическое отделение, то следует самостоятельно удалить клеща при помощи специального устройства или обычным пинцетом с острым концом.
При удалении клеща пинцетом необходимо захватить паразита как можно ближе к голове и медленно равномерно потянуть вверх. Нельзя дёргать или перекручивать клеща, поскольку это может привести к отрыву частей его рта. После извлечения следует проверить целый ли клещ — если части насекомого осталась в коже, то нужно постараться аккуратно извлечь их пинцетом или иглой. Если это не удаётся, то нужно оставить их в покое, обработать место укуса и руки антисептиком (спиртом или водой с мылом) и обратиться в травматологическое отделение, где специалисты извлекут остатки клеща.
Клеща следует оставить живым, поместив в баночку, бутылёк, пакет или другие ёмкости, из которых он не сможет выбраться — это нужно для анализа.
Не следует использовать народные методы извлечения — смазывание клеща маслом, лаком, вазелином, прижигание.
Также параллельно необходимо обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии. Это нужно сделать, не дожидаясь результатов исследования клеща. Врача-инфекциониста следует посетить также и в том случае, если в течение одного месяца появляются характерные для клещевой инфекции симптомы.
Симптомы клещевого энцефалита
Клиническая картина заболевания может различаться в зависимости от серотипа вируса: как правило, более тяжело протекает Дальневосточный и Сибирский варианты; течение болезни в Европейской части РФ и Европе отмечается более мягким и благоприятным течением.
Инкубационный период — от 1 до 35 дней (в среднем 2-3 недели), чёткой зависимости тяжести болезни и срока инкубации нет.
Схематично течение болезни в остром периоде можно разделить на шесть стадий:
- заражение;
- инкубационный период;
- продромальный период (появление предвестников заболевания);
- лихорадочный период;
- ранняя реконвалесценция (выздоровление);
- восстановительный период.
Первые признаки клещевого энцефалита
Чаще всего заболевание протекает в скрытой или лёгкой форме, проявляющейся небольшим повышением температуры тела, слабой головной болью без чёткой локализации, общим недомоганием и нарушениями сна (до 90% всех случаев).
Иногда в случаях более выраженного течения болезнь начинается выраженных с продромальных явлений в виде познабливания, слабости, тяжести в голове, диффузных головных болей слабой интенсивности в течение 1-2 дней.
Развитие заболевания
Затем заболевание манифестирует резким повышением температуры тела до 38-39°C, резкого озноба, потливости, выраженных головных болей распирающего характера, нередко сопровождающихся тошнотой, рвотой и нарушением координации. Больной заторможен, апатичен, вяло реагирует на внешние раздражители. Его лицо, шея и грудь гиперемированы. Возможно появление болей в различных участках тела, мышцах и суставах, иногда возникают фасцикулярные подёргивания. В дальнейшем нарастает слабость, повышение потливости, колебания (лабильность) артериального давления, парестезии (онемения) отдельных участков тела без нарушения двигательных функций. Появляются симптомы поражения мозговых оболочек, таких как ригидность затылочных мышц, симптомы Кернига и Брудзинского.
При алиментарном заражении (через пищу) возможны боли в животе, диарея, появление плотного белого налёта на языке, а также двухволновая лихорадочная реакция:
- непродолжительная первая волна лихорадки в течение 2-3 дней;
- второй подъём температуры после недельного «перерыва» (как правило, более тяжёлый и продолжительный).
При благоприятном течении указанные признаки постепенно регрессируют, иногда оставляя после себя резидуальные (остаточные) явления различно выраженности и продолжительности.
В отдельных случаях симптоматика нарастает и проявляется в виде выраженного токсикоза, появления очаговой симптоматики, парезов, нарушения сознания, дыхания и деятельности сердечно-сосудистой системы. Прогноз в таких случаях серьёзен.
При хроническом течении болезни возможен широкий полиморфизм клинических проявлений, однако чаще наблюдаются следующие признаки:
- кожевниковская эпилепсия — гиперкинезы (непроизвольные активные сокращения мышц) в острой стадии болезни, локальные клонические судороги в мышках лица, пальцев рук и плечевого пояса, дрожание, нарушение координации, генерализованные судорожные припадки, снижение интеллекта, психические нарушения;
- полиомиелитические признаки — возникают через несколько месяцев (реже лет) после перенесённой острой формы, появляяются нарастающей слабостью и атрофией мышц плечевого пояса с последующим расхождением вверх и вниз (вялые параличи);
- боковой амиотрофический склероз — вялые атрофические параличи верхних конечностей, повышение сухожильных и периостальных рефлексов, нарушения разговора, принятия пищи и воды [2][4][6][7][9] .
Патогенез клещевого энцефалита
Входные ворота — поврежденная клещом кожа, слизистые оболочки кишечника, желудка, редко конъюнктива глаза (при размазывании клеща и не помытых руках).
Вирусемия — попадание вируса в кровь и его распространение в организме — проходит два этапа.
Гематогенным путём вирус попадает в головной мозг, где активно размножается, попутно, более медленно продвигаясь по лимфатическим путям, сенсибилизирует (повышает чувствительность) сегментарные участки тканей — часто в этих местах выявляются более значимые неврологические изменения.
После фазы размножения в нервной ткани вирус снова попадает в кровь и вызывает повторную сенсибилизацию уже предварительно сенсибилизированных тканей. Это ведёт к специфической аллергической реакции, альтерации (функциональному повреждению) нервных клеток и нарушению микроциркуляции. В различных отделах нервной системы образуются очаги микронекроза, поддерживаемые генерализованным воспалительным процессом в нервной ткани (с преимущественным вовлечением центральных отделов), что и определяет выраженность симптомов заболевания.
Благодаря цитопатическому действию вируса клещевого энцефалита (дегенеративному изменению) происходит депрессия выработки и снижение содержания циркулирующих Т-лимфоцитов, а также запоздалая реакция пролиферации В-лимфоцитов (иногда только к трём месяцам), т. е. развивается иммунодефицитное состояние, поддерживающее развитие патологических изменений головного мозга. Развивающийся иммунный ответ дезактивирует вирусные частицы вначале в межклеточном пространстве, затем при присоединении системы комплемента разрушает инфицированные клетки.
В некоторых случаях вирус запускает механизмы уклонения от иммунного ответа (особенности отдельных штаммов вируса, антигенный дрейф, индивидуальные особенности иммунологической реактивности человека и другое), что обуславливает возможность его длительного нахождения в организме и формирования хронических форм.
После перенесённой инфекции с выздоровлением остаётся стойкий (возможно пожизненный) иммунитет [1] [7] [8] .
Классификация и стадии развития клещевого энцефалита
Заболевание классифицируют по клиническим формам, длительности, степени тяжести.
Формы клещевого энцефалита
Выделяют острый и хронический клещевой энцефалит. Острый энцефалит подразделяется на инапарантную, лихорадочную, менингеальную, менингоэнцефалитическую, полиоэнцефалитическую, полиоэнцефаломиелическую, полиомиелитическую и двухволновую формы.
Инапарантная (скрытая) форма — выявление специфических маркеров инфекции в крови при отсутствии или минимальной выраженности клинических проявлений.
Лихорадочная форма — внезапное повышение температуры тела до 38-39 °C, тошнота, иногда рвота, повышенный тонус затылочных мышц без изменений состава ликвора (менингизм), общая слабость, потливость продолжительностью около недели. Как правило, заканчивается благоприятно, после возможен средней продолжительности астеновегетативный синдром.
Менингеальная форма (наиболее частая манифестная форма) — возникновение всех проявлений лихорадочной формы с добавлением патологических симптомов раздражения мозговых оболочек, выраженного токсикоза. Иногда при присоединении преходящей рассеянной неврологической симптоматики происходит изменение сухожильных рефлексов, анизорефлексия (неодинаковость рефлексов), асимметрия лица и другое. Изменения ликвора характеризуются повышением внутричерепного давления до 300 мм вод. ст., выявляется лимфоцитарный плеоцитоз до 300-900 клеток в 1 мкл, повышается уровень белка до 0,6 г/л, содержание сахара не изменяется. В целом продолжительность болезни — около 20 дней, чаще протекает благоприятно, возможны остаточные явления в виде внутричерепной гипертензии, головных болей, субфебрилитета до 2-3 месяцев.
Менингоэнцефалитическая (очаговая и диффузная) форма — тяжёлая, жизнеугрожающая форма заболевания. При диффузном поражении на первый план выходят токсические и общемозговые симптомы, развитие судорог, нарушения сознания различной выраженности, иногда до комы. При очаговом поражении на фоне общемозговой и токсической симптоматики развиваются двигательные нарушения — центральные парезы (как правило, полностью обратимые).
Полиоэнцефалитическая форма — нарушения глотания, питья, речи, различные нарушения зрения, иногда подёргивания языка, при попытке пить вода выливается через нос, возможен парез мягкого нёба. Характерными проявлениями являются нарушения дыхания центрального типа, сосудистый коллапс и паралич сердца, что ведёт к летальному исходу. При благоприятном течении характерен длительный (иногда более года) астенический синдром.
Полиоэнцефаломиелическая форма — крайне тяжёлое течение, характеризуется поражением черепных нервов, параличом сердца и дыхания с летальностью до 30%. В остальных случаях — высокая вероятность параличей и перехода заболевания в хроническую форму
Полиомиелитическая форма — вялые параличами мышц шеи, плечевого пояса и верхних конечностей, периодические нарушения чувствительности этих областей, атония. Очень показателен т. н. синдром «свислой головы», когда больной не может удержать голову в вертикальном положении. Иногда вследствие поражения диафрагмы страдает дыхание, что достаточно опасно. Течение данной формы длительное, восстановление функции поражённых отделов не всегда проиходит в полном объёме.
Двухволновое течение с указанием формы второй волны — первая волна лихорадки в течение недели с комплексом общемозговых и интоксикационных нарушений, затем период мнимого благополучия продолжительностью 1-2 недели, и наступление второй волны повышения температуры тела, сопровождающейся развитием менингеальной и очаговой симптоматики, как правило, без тяжёлых последствий.
Хронический клещевой энцефалит
- гиперкинетическая форма — эпилепсия Кожевникова, миоклонус-эпилепсия, гиперкинетический синдром.
- амиотрофическая форма — полиомиелитический и энцефалополиомиелитический синдром, а также синдром рассеянного энцефаломиелита и бокового амиотрофического склероза.
- редко встречающиеся синдромы.
По течению
- острая форма — 1-2 месяца;
- острая затяжная (прогредиентная) — до 6 месяцев;
- хроническая — более 6 месяцев,
Степени тяжести клещевого энцефалита
- лёгкая — с сохранением трудоспособности;
- среднетяжёлая — инвалидность III группы с частичным сохранением трудоспособности;
- тяжёлая — инвалидность I и II групп, часто отсутствие трудоспособности [1][4][5] .
Хронический клещевой энцефалит обусловлен длительным нахождением в организме вируса клещевого энцефалита. Чаще он развивается в детском и молодом возрасте. Выделяют четыре формы:
- инициальную — продолжение острого процесса;
- раннюю — в течение первого года;
- позднюю — после года от острой формы;
- спонтанную — без острого периода.
Осложнения клещевого энцефалита
Клещевой энцефалит сам по себе является серьёзным заболеванием, которое иногда приводит к смерти человека. Однако на фоне его протекания возможны дополнительные осложнения, значительно усугубляющие прогноз:
- отёк-набухание головного мозга с развитием комы, нарушения функции дыхания и кровообращения (высока вероятность летального исхода);
- кровоизлияние в мозг (часто приводит к мгновенной смерти);
- восходящий паралич Ландри — развитие вялых параличей с последующим поражением бульбарных центров, приводящее к смерти;
- неспецифические инфекционно-токсические и воспалительно-бактериальные осложнения (миокардит, отит, пневмония, сепсис) [1][3][5][10] .
Диагностика клещевого энцефалита
Лабораторная диагностика
- клинический анализ крови — нормопения (нормальное содержание лейкоцитов) или умеренный лейкоцитоз, лимфо- и моноцитоз;
- иммуноферментый анализ крови и ликвора — выявление специфических IgM в острой, подострой или хронической стадии, изолированное выявление IgG как показатель перенесённого процесса с выздоровлением, комбинации IgM и IgG;
- полимеразная цепная реакция крови и ликвора — выявление нуклеиновых кислот вируса клещевого энцефалита как показатель активно протекающей инфекции;
- спинномозговая пункция:
- цитологические показатели — подсчёт количества и качества клеток (лимфоцитарный или смешанный цитоз от 10 до 1000 клеток в мкл);
- биохимические исследования ликвора — уровни общего белка, глюкозы и хлоридов;
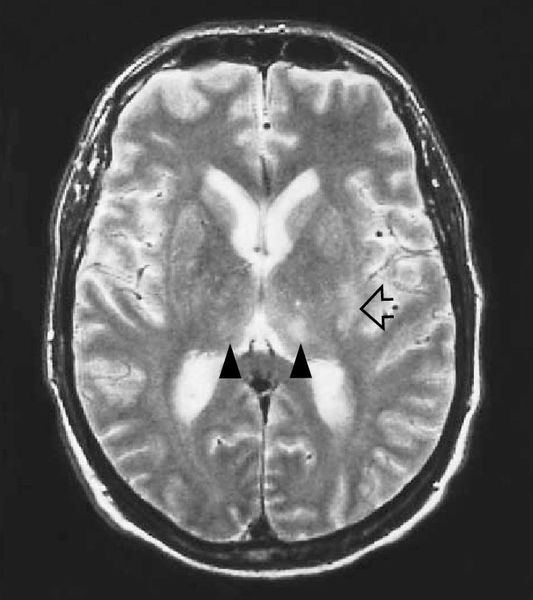
МРТ головного мозга — очаги глиоза и нейродегенерации.
Электроэнцефалография — метод исследования электрической активности мозга путем размещения электродов в определенных зонах на поверхности головы [1] [2] [3] [6] [9] .
Дифференциальная диагностика
- энцефалиты и менингиты другой инфекционной этиологии (менингококковый, герпетический, паротитный, листериозный, коревой и т. д.);
- опухоли головного мозга;
- абсцесс головного мозга;
- клещевой боррелиоз;
- деменция;
- травматические повреждения центральной нервной системы [1][2][10] .
Лечение клещевого энцефалита
При развитии заболевания специфического высокоэффективного этиотропного лечения не существует.
В остром периоде показан покой со строгим постельным режимом, дезинтоксикационная терапия, рациональное питание, применение витаминов, средств улучшения мозгового кровообращения, гормонотерапия. При необходимости пациента могут перевести в палату интенсивной терапии, назначить применение спазмолитических и расслабляющих препаратов.
Симптоматическая и патогенетическая терапия
В качестве мер симптоматической и патогенетической терапии в остром периоде применяют:
- внутривенное введение изотонических растворов при интоксикации;
- нестероидные противовоспалительные средства при повышении температуры тела и для профилактики судорожного синдрома;
- антигистаминные средства (противоаллергические);
- антиагреганты и средства улучшения микроциркуляции.
Иногда на практике используются средства иммунотерапии, специфические иммуноглобулины, гамма-глобулины — их применение в какой-то мере может снизить выраженность проявлений клещевого энцефалита и тяжесть отдалённых последствий, однако кардинально на исход заболевания эти препараты повлиять не могут.
Восстановительное лечение
В подострый и отдалённый период для ускорения выздоровления и восстановления нарушенных функций применяются (преимущественно в странах СНГ и РФ):
- антиоксидантные средства;
- нейропротективные средства;
- витаминотерапия.
В хроническую фазу болезни возможно применение иммуностимулирующей и витаминной терапии, антигипоксантов и адаптагенов.
За переболевшими независимо от тяжести заболевания устанавливается диспансерное наблюдение сроком до трёх лет с периодическим осмотром невролога и обследованиями (по показаниям) [3] [4] [5] .
Прогноз. Профилактика
При инапарантных, лёгких формах заболевания прогноз, как правило, благоприятный. При развитии более серьёзных форм болезни не исключено формирование достаточно длительных, иногда пожизненных остаточных явлений, сопровождающихся астено-невротическими проявлениями, головными болями различной интенсивности, снижением умственной и физической работоспособности. При тяжёлых формах прогноз неблагоприятен.
Вакцинация против клещевого энцефалита является наиболее эффективной профилактической мерой, позволяющей предупредить развитие заболевания. Проводится с применением любой зарегистрированной вакцины от клещевого энцефалита. Как правило, выполняется сначала осенью, потом весной, затем следующей весной через год, после чего показана последующая ревакцинация раз в три года (возможно определение уровня защитных антител и коррекция графика). Такая схема даёт практически гарантированную защиту от развития болезни при заражении. Имеются экстренные схемы вакцинации, однако их эффективность ниже основных.
При укусе инфицированным клещом невакцинированного человека в России прибегают к введению иммуноглобулина, однако его эффективность и безопасность стоят под сомнением.
Экстренная вакцинация
Экстренная вакцинация проводится, если человек в прошлом не болел клещевым энцефалитом и не был вакцинирован. Назначается лицам, планирующим выезд в местность, эндемичную по клещевому энцефалиту (туристам, геологам, студентам и др.) за 1-2 месяца до выезда. Вакцину, как правило, делают дважды с интервалом в 1-2 месяца. После укуса клеща введение вакцины не рекомендуется.
Экстренная профилактика специфическим иммуноглобулином против клещевого энцефалита проводиться только в СНГ и РФ до укуса клеща (предэкспозиционная профилактика) и в течение 96 часов после укуса. Защитное действие развивается в течение суток и продолжается до одного месяца, после чего необходимо повторное вакцинирование.
Подобная профилактика имеет множество противопоказаний, например возможно развитие шокового состояния. Кроме того, она не гарантирует 100 % защиты. Во время первого триместра беременности введение иммуноглобулина противопоказано, во 2-3 триместре беременности его применение возможно по жизненным показаниям после консилиума и информированного согласия беременной о возможных рисках.
Меры неспецифической профилактики аналогичны профилактике клещевого боррелиоза:
- во время посещения лесопарковой зоны стоит надевать защитную плотную одежду, а также использовать репелленты, отпугивающие клещей;
- периодически осматривать кожные покровы и одежду (раз в два часа);
- проводить централизованную обработку лесных и парковых угодий средствами борьбы с клещами.
При обнаружении присосавшегося клеща нужно незамедлительно обратиться в травматологическое отделение для его удаления клеща и отправки на исследование. Также параллельно необходимо обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии [2] [7] [9] .
Источник