- Заболевания пищевода
- Лапина Т.Л. Пищеводная боль // Медицинский вестник. – 2006. – № 32 (375). – 11 октября. – с. 16.
- Пищеводная боль
- Эзофагит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы эзофагита
- Симптомы хронического эзофагита
- Патогенез эзофагита
- Рефлюкс-эзофагит
- Инфекционный эзофагит
- Эозинофильный эзофагит
- Классификация и стадии развития эзофагита
- Осложнения эзофагита
- Диагностика эзофагита
- Лечение эзофагита
- Консервативное лечение
- Диета
- Хирургическое лечение
- Прогноз. Профилактика
Заболевания пищевода
Самой частой причиной заболеваний пищевода является заброс содержимого из желудка в пищевод. В желудочном соке содержится соляная кислота, именно она, попадая в пищевод, вызывает раздражение его слизистой оболочки, приводит к её воспалению – эзофагиту. Кроме того, желудочный сок содержит ферменты, которые в присутствии соляной кислоты активизируются и начинают «переваривать» внутреннюю стенку пищевода, вызывая образование на ней язв. Каковы же причины заброса желудочного сока в пищевод? Во-первых, это заболевания желудка, печени, поджелудочной железы, желчного пузыря и протоков, когда нарушается нормальная регуляция органов пищеварения со стороны нервной системы, изменяется тонус мышц желудочной стенки и пищевой комок начинает двигаться в противоположном нормальному направлении. Подобное же явление возникает при приёме некоторых лекарств, в частности, нитроглицерина, нитросорбита, нитрогранулонга, сустака, эуфиллина, теопека, верапамила, коринфара, анаприлина, атенолола, некоторых снотворных препаратов и ряда других; пищевых продуктов (кофе, шоколад, жиры, цитрусовые, томаты, алкоголь), а также при курении. Возникновение эзофагита и язв пищевода может быть связано с ожирением, увеличением давления внутрибрюшной полости, например при запорах, повышенном газообразовании в кишечнике (метеоризм), подъёме тяжестей. Заброс желудочного содержимого в пищевод может наблюдаться при наклонах туловища, ночью во время сна, в связи с частым пребыванием с низко опущенным верхним отделом туловища. Основными проявлениями заболеваний пищевода являются: изжога, чувство жжения за грудиной, усиливающиеся после еды, в положении лёжа, при наклоне туловища, физической нагрузке, особенно подъёме тяжести, при переедании; кислая и горькая отрыжка, заброс кислоты в рот, избыточное слюноотделение особенно во время сна, приводящее к вытеканию слюны на подушку, боль за грудиной, напоминающая боли при болезнях сердца, кашель, охриплость голоса, боль в горле, неприятный запах изо рта, нарушения глотания сначала твёрдой, а затем и жидкой пищи. Очень важно отличать боли в грудной клетке при эзофагите от сердечных болей, например при стенокардии. Здесь следует иметь в виду следующее: 1. Характер боли: при стенокардии она давящая, тянущая, ломящая, иногда ощущаемая как чувство нехватки воздуха; при эзофагите боль чаще всего жгучая. 2. Локализация боли: при стенокардии – в области сердца за нижней третью грудины, отдаёт под левую лопатку, в левую руку, левое плечо, левую половину шеи и нижней челюсти, реже вправо; при эзофагите боль разлитая за грудиной, может отдавать в область желудка или в область глотки. 3. Обстоятельства возникновения боли: при стенокардии – физическая нагрузка, эмоциональные стрессы; при эзофагите – ночью во время сна, после обильной еды, при курении, приёме перечисленных выше лекарств, пищевых продуктов, при подъёме тяжестей, запоре, метеоризме. 4. Средства помогающие избавиться от боли: при стенокардии – нитроглицерин (при эзофагите он может вызвать усиление боли), в то же время приём альмагеля, фосфалюгеля, гастала, маалокса, ренни, рутацида, гелусила быстро и надёжно устраняет болевой синдром при эзофагите, поэтому данные препараты относятся к средствам первой помощи при нём. Для окончательного исключения сердечного происхождения боли необходимо снятие ЭКГ. Для диагностики эзофагита и язв пищевода применяют эндоскопическое и рентгенологическое исследования пищевода. Суть этих методов и план выполнения аналогичны подобным исследованиям желудка (смотри раздел «заболевания желудка»). Современные методики позволяют также наблюдать за изменением уровня кислотности в пищеводе на протяжении целых суток, что позволяет точно установить как часто и долго кислота из желудка находится в пищеводе. С этой целью пациенту через носовые ходы в пищевод помещается тонкий зонд, соединённый с портативным регистрирующим устройством, которое пациент на протяжении суток постоянно носит на поясе. Вся информация поступающая от зонда со специальными датчиками на регистрирующее устройство записывается на магнитную ленту. Эту запись затем расшифровывает специальная компьютерная программа. При этом пациент с помощью специальных кнопок на регистрирующем устройстве вводит в него информацию о своих действиях (сон, приём пищи, курение и т.д.). Таким образом, может быть установлена связь закисления пищевода с теми или иными жизненными ситуациями. Для уменьшения или даже полного предотвращения заброса желудочного сока в пищевод иногда бывает достаточно соблюдения некоторых простых правил: 1. В случае избыточного веса – его снижение (физическая активность, специальные диеты, разгрузочные дни); 2. Прекращение курения, если вы курите; 3. Поднятие головного конца кровати (но не только головы) на 15-20 см. во время сна; 4. Избегать переедания (приём пищи должен быть регулярным 5-6 раз в день, малыми порциями); 5. Не принимать пищу менее чем за 3 часа до сна и не лежать сразу же после еды; 6. Стараться не принимать лекарства и продукты, которые были перечислены выше. В случае назначения вам тех или иных лекарственных препаратов по поводу других заболеваний, уточнить у врача не приведут ли эти лекарства к ухудшению течения эзофагита; 7. Следить за стулом, не допуская запоров и метеоризма (смотри раздел «заболевания кишечника»); 8. Стараться не работать в наклонном положении туловища и не поднимать тяжести; 9. Не носить тугих ремней, поясов, корсетов и т.д. Если всех перечисленных мероприятий для устранения клинических проявлений болезней пищевода оказывается недостаточно, то необходимо добавить к лечению лекарственные препараты, для этого следует обратиться к врачу. Приём лекарств при забросе желудочного содержимого в пищевод не отменяет соблюдения обозначенных выше общих правил. Пациенты с заболеваниями пищевода должны наблюдаться участковыми терапевтами или гастроэнтерологами не реже 1-2 раз в году с проведением при этом соответствующих обследований и назначением курсов лечения, в т.ч. профилактических. Если пациенту врачом подобраны эффективные и безопасные схемы лечения и он хорошо знаком с ними, то в дальнейшем может использовать их самостоятельно при обострении заболевания на протяжении нескольких дней. Однако отсутствие улучшения самочувствия при таком самостоятельном лечении требует незамедлительного обращения к врачу. То же самое относится и к ситуациям, когда давно «знакомое и привычное» заболевание начинает проявлять себя каким-либо иным способом, например, уменьшается изжога, но при этом нарушается глотание, изменяются характер боли и обстоятельства её появления и т.д. в данном случае может иметь место развитие тех или иных осложнений ранее бывшей болезни или появление нового заболевания, вот почему срочная консультация врача крайне необходима.
Источник
Лапина Т.Л. Пищеводная боль // Медицинский вестник. – 2006. – № 32 (375). – 11 октября. – с. 16.
Пищеводная боль
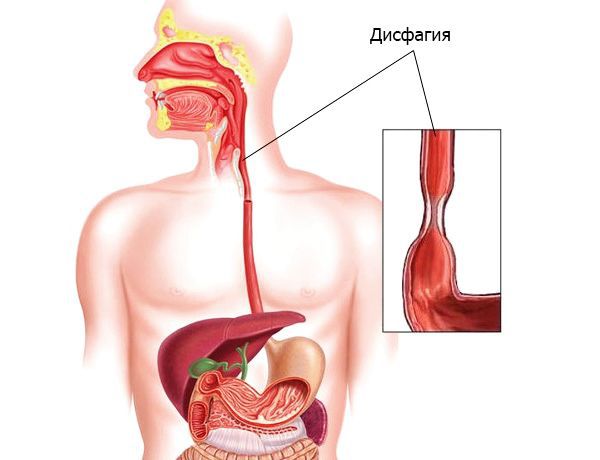
Необходимо установить, обусловлена ли боль глотанием или нет. Боль при глотании носит название одинофагии. При отсутствии связи боли с глотанием ее называют спонтанной. Как на особенность одинофагии следует указать на возможное ее сочетание с дисфагией. Дисфагия, которая определяется как затруднение, препятствие или дискомфорт во время глотания (то есть при прохождении пищи через ротовую полость, глотку и пищевод) при утяжелении патологических изменений в пищеводе, действительно может перерасти в одинофагию или стать дополнительным симптомом при появлении болезненного глотания.
Одинофагия в отличие от спонтанных болей, как правило, очень четко указывает на принадлежность боли к пищеводу. Заболевания пищевода с одинофагией часто сопровождаются деструктивными изменениями слизистой оболочки: химический ожог пищевода, инфекционные эзофагиты (особенно вирусные — герпетические, цитомегаловирусные, но также бактериальные и грибковые), лекарственные эзофагиты, эрозивный и эрозивно-язвенный эзофагиты при гастроэзофагеальной рефлюксной болезни, опухоли пищевода. Выраженность одинофагии может быть разной, незначительной и возникать лишь при глотании твердой пищи или горячих напитков, а может сопровождать каждый прием пищи и быть крайне мучительной. Одинофагия способна заставить больного отказаться от еды.
Мы наблюдали молодую женщину, которая обратилась в клинику с жалобами на интенсивную боль за грудиной при прохождении твердой и жидкой пищи (максимально выраженные болевые ощущения локализовались в средней трети грудины); ощущение затруднения при прохождении пищи в средней трети грудины и постоянную боль по ходу пищевода, особенно в средней трети грудины, которая была настолько выраженной, что для того чтобы ее облегчить, больная принимала вынужденное положение (ложилась на живот или в вертикальном положении наклоняла корпус вперед). Таким образом, в одном случае имело место сочетание одинофагии, дисфагии и пищеводной боли; не связанной с глотанием. Жалобы были обусловлены большой язвой, локализованной на задней стенке в средней трети пищевода, причиной формирования которой послужил прием пищевой добавки.
Если боль не вызвана глотанием (или не связана с другими типично пищеводными симптомами, например изжогой), то бывает сложно установить ее причину, так как боли, локализующиеся в грудной клетке, — весьма частое явление. Даже в самых общих чертах необходимо дифференцировать целый ряд возможных источников/причин боли (см. табл.).
Таблица. Причины боли в грудной клетке
| Кардиальная | Некардиальная |
| — ишемическая |
|
- Легочные
- Мышечно-скелетные
- Herpes zoster
Установить истинную причину загрудинных болей не всегда просто. Так, по данным S.R. Achem (2005), в США в конце 80-х гг. прошлого века при проведении коронарографии до 30% обследованных не имели поражения венечных артерий сердца: при общем подсчете по всей стране ежегодно могли выявлять до 300 тыс. случаев некардиальных болей в грудной клетке. При анализе отечественных данных коронарографии 425 больных изменения коронарных сосудов не обнаружены в 9,4% случаев, а диагноз гастроэзофагеальной рефлюксной болезни установлен в 6,4%.
В качестве причин пищеводной боли следует перечислить следующие: кислотно-пептический фактор при рефлюксе; спазм гладких мышц; растяжение пищевода; поражение сенсорных нервных окончаний пищевода при прорастании опухоли. Соответственно наиболее часто пищеводной болью сопровождается гастроэзофагеальная рефлюксная болезнь. Признано, что у 50% больных с некардиальными болями в грудной клетке причина болей — именно желудочно-пищеводный рефлюкс. Более редкие причины боли — заболевания, обусловленные двигательными нарушениями (эзофагоспазм, ахалазия кардии), и опухоли.
При эзофагоспазме боли интенсивные, локализованы в области грудины или высоко в эпигастральной области, иррадиируют по передней поверхности грудной клетки вверх до шеи, в нижнюю челюсть, плечи, возникают либо спонтанно, либо при проглатывании пищи или слюны, при нервно-психическом стрессе. При ахалазии кардии боль локализуется на уровне нижней трети грудины, возникает обычно после еды вследствие перерастяжения пищевода застойным содержимым. При гастроэзофагеальной рефлюксной болезни боли также локализованы за грудиной, могут быть давящими, жгучими, иррадиируют в спину, часто возникают в положении лежа и после еды, уменьшаются или проходят после приема антацидных или антисекреторных препаратов.
Чтобы установить пищеводную причину боли в грудной клетке, необходимо тщательно расспросить больного. Сочетание боли с другими пищеводными симптомами (изжогой, дисфагией) существенно помогает в интерпретации болевого синдрома. При типичной клинической картине гастроэзофагеальной рефлюксной болезни можно сразу же назначить ингибиторы протонной помпы, лечение которыми, скорее всего, приведет к исчезновению боли. При отсутствии подсказки в виде типичных пишеводных симптомов может потребоваться подробное инструментальное обследование.
Целесообразны рентгенологическое исследование грудной клетки (для исключения заболеваний легких) и ультразвуковое исследование органов брюшной полости (для исключения панкреатобилиарной патологии). Рентгенологическое исследование пищевода и желудка даст возможность установить диагноз эзофагоспазма, ахалазии кардии, опухоли, но для большинства случаев рефлюксной болезни будет малоинформативным. Значение эндоскопии также переоценивать нельзя, так как боль может быть проявлением неэрозивной (эндоскопически негативной) рефлюксной болезни.
Суточное мониторирование рН неоднократно изучали как метод для объективного установления причины некардиальной боли в грудной клетке. Его диагностическая ценность дискутируется. Около 40% больных с некардиальной болью демонстрируют патологические кислые рефлюксы, положительный индекс симптома. Однако зафиксированные кислые рефлюксы могут в ряде случаев не свидетельствовать о наличии рефлюксной болезни, в том числе как причины некардиальной боли.
Источник
Эзофагит — симптомы и лечение
Что такое эзофагит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 12 лет.
Определение болезни. Причины заболевания
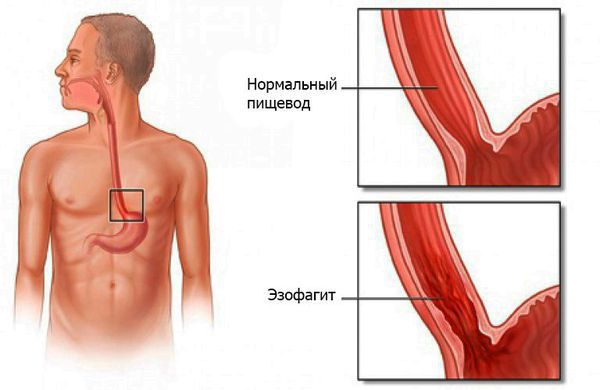
Эзофагит — воспаление слизистой оболочки пищевода, возникающее под действием инфекций, химических веществ, физических факторов и генетической предрасположенности.
Выделяют три формы эзофагита:
- Рефлюкс-эзофагит — воспаление слизистой оболочки пищевода, вызванное забросом желудочного содержимого. Распространённость среди взрослого населения составляет 18–46 % [5] ;
- Кандидозный эзофагит — поражение слизистой оболочки пищевода грибами рода Candida на фоне ослабленной иммунной системы. У больных общего профиля встречается в 1–2 % случаев, у страдающих сахарным диабетом первого типа в 5–10 %, у больных СПИДом в 15–30 % [6] ;
- Эозинофильный эзофагит — это хроническое иммунное воспалительное заболевание пищевода, обусловленное генетической предрасположенностью и спровоцированное воздействием пищевых и аэроаллергенов. Первичная заболеваемость составляет 5–10 случаев на 100 000 населения в год [7] .
Эзофагит развивается под влиянием внешних и внутренних причин.
Внешние причины воспаления слизистой оболочки пищевода:
1. Инфекционные — воздействие патогенных микробов, например грибов рода Candida и герпесвирусов. Инфекционная форма эзофагита преобладает у людей с иммунодефицитом, но необязательно вызванного ВИЧ-инфекцией. Также высокий риск развития заболевания у пациентов, длительно принимающих стероиды при бронхиальной астме и хронической обструктивной болезни лёгких.
2. Химические — влияние агрессивных веществ (кислот или щелочей) и некоторых лекарственных средств:
- Доксициклин, тетрациклин и сульфат железа имеют высокую кислотность и вызывают повреждение слизистой оболочки.
- Хлорид калия может привести к разрушению тканей и повреждению сосудов из-за своей гиперосмолярности. Осмолярность – это характеристика раствора, выражающая его способность «вытягивать» растворитель через полупроницаемую мембрану.
- Препараты группы аспирина способны снижать защитные свойства слизистых оболочек и вызывать раздражение и воспаление.
3. Физические — факторы окружающей среды, такие как температура, излучение, механическое воздействие:
- к поражению пищевода может приводить лучевая терапия соседних органов;
- действие высоких температур;
- введение зонда, травма либо пролежень при его длительном применении.
Внутренние причины эзофагита:
- воздействие соляной кислоты и пепсина из желудка в результате рефлюкса — обратного заброса, при котором в пищевод попадает содержимое желудка;
- аутоиммунные процессы и заболевания — к эзофагиту приводит иммунный ответ у пациентов с генетической предрасположенностью и болезнью Бехчета;
- болезнь Крона.
Вышеперечисленные факторы приводят к воспалению слизистой оболочки пищевода. В зависимости от интенсивности и продолжительности процесса оно протекает или остро, приводя к развитию острого эзофагита, или длительно, вызывая хроническую форму болезни.
Симптомы эзофагита
Симптомы заболевания различны в зависимости от вида эзофагита. Самый распространённый тип данного заболевания — рефлюкс-эзофагит.
К основным симптомам рефлюкс-эзофагита относятся:
- изжога;
- затруднённое глотание;
- чувство затруднённого прохождения пищи;
- отрыжка.
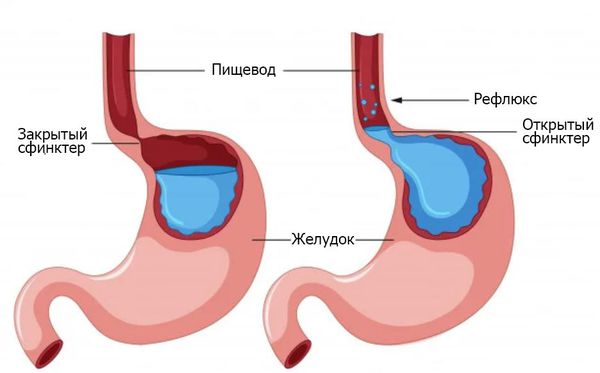
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с воспалением пищевода. В основе ГЭРБ лежит нарушение моторной функции нижнего пищеводного сфинктера и постоянные забросы кислого содержимого желудка в пищевод. Симптомы заболевания делятся на пищеводные и внепищеводные.
Пищеводные симптомы ГЭРБ:
- Изжога — жжение различной интенсивности, возникающее за грудиной или в эпигастрии (верхней области живота под мечевидным отростком грудины). Встречается у 75% пациентов [1] .
- Отрыжка кислым, особенно после еды и употребления газированных напитков.
- Дисфагия (затруднение при глотании и прохождении пищи) и одинофагия (боль при глотании). Эти симптомы чаще встречаются при сужении или сдавлении пищевода, бывают временными или постоянными. Однако сложности при глотании могут быть симптомом и других заболеваний, например инсульта.
- Боли за грудиной, связанные с приёмом пищи. Характерная особенность — уменьшение дискомфорта после приёма антацидов (препаратов, снижающих кислотность).
Внепищеводные проявления ГЭРБ:
- Бронхолёгочные — кашель, приступы удушья.
- Оториноларингологические — осиплость голоса, фарингит.
- Стоматологические — кариес, эрозия эмали зубов. При рефлюксах желудочного содержимого до ротовой полости соляная кислота желудочного сока разрушает эмаль зубов [13] .
У пациентов с инфекционным эзофагитом, вызванного кандидой, цитомегаловирусом, вирусом простого герпеса или ВИЧ, заболевание в 20-50 % случаев протекает бессимптомно [2] .
Основные симптомы инфекционного эзофагита:
- первый симптом — затруднённое или болезненное глотание (дисфагия и одинофагия);
- изжога;
- боль или дискомфорт за грудиной;
- тошнота и рвота.
Вышеописанные симптомы часто сочетаются с лихорадкой, сепсисом, анорексией и потерей веса. Иногда пациентов беспокоит кашель.
При развитии осложнений добавляются новые симптомы:
- чёрный стул «мелена» или примесь крови в рвоте — при кровотечении из эрозий и язв пищевода;
- нарастание дисфагии и одинофагии — при сужении, которое препятствует прохождению пищи;
- истощение — возникает при длительном затруднённом поступлении пищи через пищевод.
Симптомы хронического эзофагита
Все описанные симптомы характерны как для острого, так и для хронического эзофагита. Разница между ними в выраженности и продолжительности болезни:
- острый эзофагит длится не более трёх месяцев, сопровождается сильными болями за грудиной, жжением и нарушением прохождения пищи по пищеводу;
- хронический эзофагит длится от шести месяцев, боли и другие симптомы становятся менее выраженными.
В дальнейшем при хроническом эзофагите периоды обострения чередуются с ремиссией.
Патогенез эзофагита
Различные формы эзофагита отличаются причинами, вызвавшими заболевание, и механизмами развития воспаления в слизистой оболочке пищевода.
Рефлюкс-эзофагит
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с развитием воспаления пищевода. Патогенез рефлюкс-эзофагита:
- Снижение тонуса нижнего пищеводного сфинктера и нарушение моторики нижнего отдела пищевода приводят к забросу кислого содержимого желудка в пищевод.
- Кислота и пепсин желудочного сока агрессивно воздействуют на слизистую оболочку пищевода и вызывают хроническое воспаление и появление эрозий. Ведущую роль играет частота забросов и их продолжительность.
- Ослабление перистальтики грудного отдела пищевода и снижение секреции слюны и муцина нарушает равновесие между негативными факторами воздействия и защитными свойствами пищевода [5] .
- Слизистая оболочка пищевода воспаляется, процесс становится хроническим.
Инфекционный эзофагит
В основе инфекционного эзофагита лежит воздействие патогенных агентов: вирусов, бактерий, грибов. Чаще всего к эзофагитам приводят грибы рода Candida и вирусы герпеса.
- Кандидозный эзофагит – самая распространённая форма инфекционного эзофагита. При ослаблении иммунной системы псевдомицелий грибов проникает между клетками плоского эпителия пищевода до собственной пластинки слизистой. В ответ на это в слизистой возникает защитная воспалительная реакция в виде лейкоцитарной инфильтрации, отёка и полнокровия. В результате колонии гриба разрастаются, целостность верхнего слоя слизистой нарушается. Заболевание развивается постепенно в течение нескольких месяцев. Симптомы, как правило, выражены незначительно и проявляются только при тяжёлых формах. Чаще всего кандидозный эзофагит встречается у пациентов с иммунодефицитом и иногда является первым его проявлением.
- Вторым по частоте среди инфекционных эзофагитов является герпетический эзофагит. Герпетический эзофагит, как правило, развивается в результате распространения вируса из ротоглотки в пищевод. Второй механизм — системное распространения вируса при обострении хронической герпесвирусной инфекции. Воспаление развивается в результате дегенеративных изменений в клеточных культурах, связанных с размножением вирусов, и/или при аутоиммунной реакции на собственные клетки.
Эозинофильный эзофагит
Эозинофильный эзофагит развивается следующим образом:
- Под воздействием аллергенов на слизистую оболочку пищевода у лиц с генетической предрасположенностью активируются клетки иммунной системы — Т-лимфоциты и мастоциты.
- Клетки иммунной системы вырабатывают интерлейкины (медиаторы воспаления и иммунитета), которые взаимодействуют с клетками слизистой оболочки пищевода и стимулируют выработку ими эотаксина-3.
- Гиперпродукция эотаксина-3 вызывает переход в слизистую оболочку пищевода эозинофилов — разновидности лейкоцитов. В норме эозинофилы присутствуют в слизистой оболочке ЖКТ, за исключением пищевода. При воспалении происходит скопление эозинофилов, которое вызывает повреждение ткани и дисфункцию органа.
- Происходит запуск каскада воспалительных реакций с участием эозинофилов, вырабатывающих вещества с прямым токсическим действием на клетки слизистой оболочки.
- Под воздействием медиаторов воспаления, вырабатываемых эозинофилами, в слизистой оболочке пищевода развивается фиброз и гиперплазия эпителия.
- Происходит дегрануляция эозинофилов (изменение в мембранах гранул, вытеснение их содержимого через поры в окружающую среду) с последующим выделением агрессивных биохимических веществ, которое приводит к периодически повторяющимся спазмам.
- В результате продолжительного воспалительного процесса происходит спазмирование гладкой мускулатуры, которое развивается «снизу вверх». Спазмы приводят к ухудшению кровотока и развитию структурных и функциональных нарушений многослойного плоского эпителия пищевода. В результате прогрессирует субэпителиальный фиброз (разрастание соединительной ткани под эпителием), что в итоге приводит к сужению пищевода [10] .
Классификация и стадии развития эзофагита
В Международной классификации болезней (МКБ-10) эзофагит кодируется как К20.
Из-за разнообразия форм эзофагита общепринятой классификации не существует. Наиболее обобщающей является классификация В. В. Чернина (2017 г.) для хронических эзофагитов [9] . Острая форма эзофагита отличается от хронической степенью воздействия повреждающего фактора и продолжительностью воспалительного процесса в слизистой оболочке пищевода.
По этиологии:
- экзогенный (первичный);
- эндогенный (вторичный);
- смешанной этиологии.
По характеру поражения:
По распространённости:
По локализации:
- верхняя треть пищевода (проксимальный);
- средняя треть пищевода;
- нижняя треть пищевода (дистальный);
- область пищеводно-желудочного стыка.
По течению:
- редко рецидивирующий, обострения 1–2 раза в год (лёгкого течения);
- часто рецидивирующий, обострения три и более раз в год (средней тяжести);
- медленно развивающийся с вялым течением;
- с осложнениями (тяжёлого течения).
По периодам болезни:
- фаза выраженного обострения;
- фаза затухающего обострения;
- фаза ликвидации обострения.
По клиническим проявлениям:
- типичная форма;
- атипичная форма (диспепсическая, болевая, псевдокардиальная, латентная и др.).
По осложнениям:
- язва пищевода;
- эрозивно-язвенное кровотечение;
- перфорация (прободение);
- периэзофагит (воспаление наружной оболочки пищевода);
- медиастинит (воспаление жировой клетчатки и лимфоузлов средостения);
- рубцовая деформация;
- рубцовый стеноз пищевода;
- малигнизация (плоскоклеточный рак, аденокарцинома).
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
Классификация H. Basset различает четыре степени острого эзофагита [3] :
- отёк и гиперемия слизистой оболочки пищевода;
- одиночные эрозии на фоне отёка и гиперемии;
- выраженный отёк и гиперемия слизистой оболочки пищевода, очаги эрозий и кровоточащей слизистой оболочки;
- слизистая оболочка пищевода кровоточит при малейшем прикосновении эндоскопа.
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
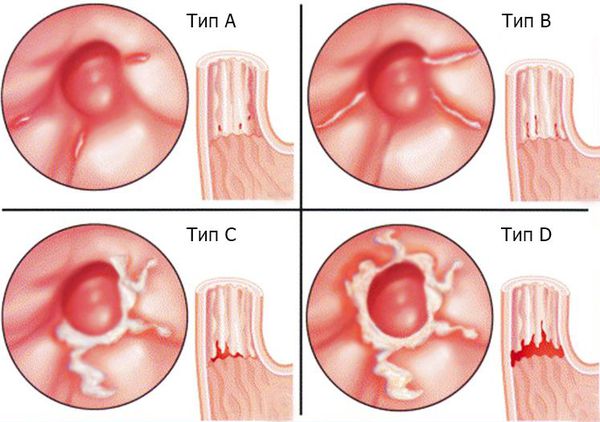
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
- Тип A: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной до 5 мм в пределах складки.
- Тип B: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной более 5 мм в пределах складки.
- Тип C: Изменения слизистой оболочки, переходящие на две и более складки, занимающие менее 75 % окружности.
- Тип D: Изменения слизистой оболочки, переходящие на две и более складки, занимающие 75 % и более окружности.
Стадии эзофагита:
- Поражающий фактор приводит к повреждению слизистой оболочки.
- Развивается воспаление.
- Происходит регенерация. При хроническом эзофагите слизистая оболочка полностью не восстанавливается.
Стадии повторяются и приводят к развитию осложнений.
Осложнения эзофагита
Самые тяжёлые осложнения развиваются при остром эзофагите [11] . К ним относятся:
- Кровотечение — возникает при повреждении крупного сосуда слизистой оболочки.
- Перфорация с развитием медиастинита — гнойного расплавления жировой клетчатки и лимфоузлов средостения. Развивается при сквозном разрушении стенки пищевода и попадании внутрь грудной клетки содержимого пищевода, в котором всегда присутствуют бактерии.
- Образование стриктуры — замещение мышечного слоя стенки пищевода на рубцовую соединительную ткань, неспособную растягиваться и сокращаться.
При длительном течении хронического эзофагита (чаще при рефлюкс-эзофагите) развиваются следующие осложнения:
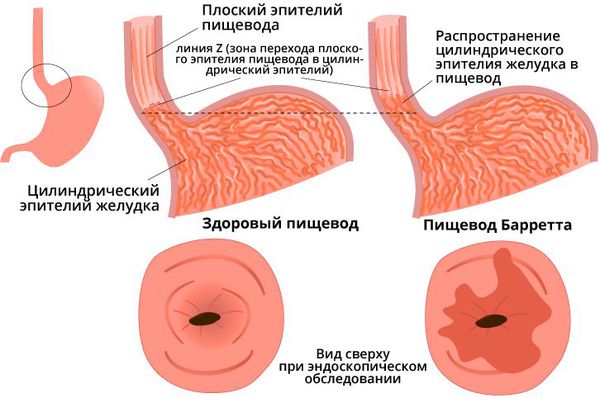
- Пищевод Барретта — заболевание, при котором многослойный плоский эпителий пищевода замещается цилиндрическим эпителием более чем на 1 см от границы перехода слизистой пищевода в желудок.
- Ларингит, аспирационная пневмония и бронхоспазм — как результат заброса агрессивного желудочного содержимого до уровня гортаноглотки с затеканием в трахею и бронхи.
- Потеря веса и истощение.
- Задержка физического развития и апноэ — развивается у детей в возрасте до трёх лет.
Одним из наиболее опасных осложнений эзофагита является развитие рака пищевода — аденокарциномы.
Диагностика эзофагита
Общий осмотр пациента не даёт результатов, так как эзофагит не имеет внешних проявлений. Лабораторные методы также неинформативны, они помогут только выявить осложнение заболевания — кровотечения из верхних отделов желудочно-кишечного тракта. При подозрении на иммуносупрессию пациенты сдают развёрнутый клинический анализ крови и тесты на ВИЧ.
Для диагностики эзофагита применяют инструментальные методы:
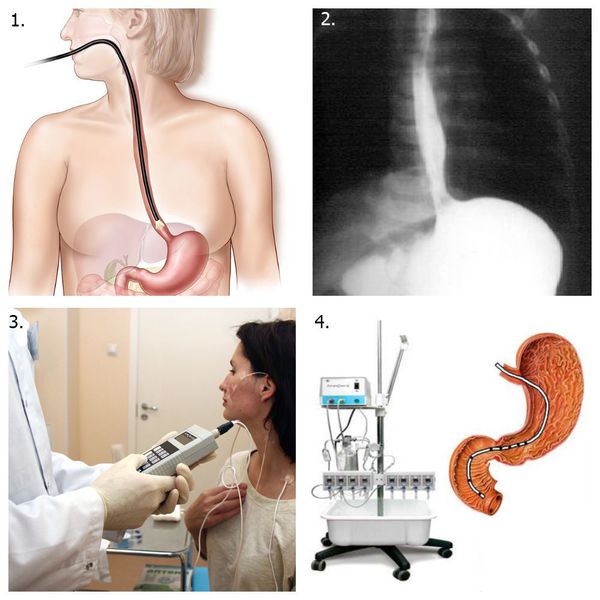
1. Эзофагогастродуоденоскопия (ЭГДС) с биопсией пищевода и гистологическим исследованием биоптатов (материала, полученного путём биопсии) для исключения пищевода Баррета и аденокарцномы пищевода, а также эозинофильного эзофагита [3] [5] [6] [7] .
2. Рентгенологическое исследование пищевода и желудка с контрастом барием [11] .
3. Внутрипищеводная суточная рН-метрия или рН-импедансометрия — применяется в основном у пациентов с ГЭРБ [3] [5] .
4. Пищеводная манометрия — измерение давления внутри просвета пищевода при помощи специального зонда с оценкой силы и частоты сокращений мышечного слоя пищеводной стенки. Применяется при ГЭРБ [5] .
Вспомогательные методы:
- комплексное ультразвуковое исследование (УЗИ) внутренних органов;
- электрокардиография.
Ведущими методами диагностики является ЭГДС и рентгенологическое исследование пищевода. При этом рентгенографическое исследование пищевода с барием и эндоскопия верхних отделов ЖКТ дополняют друг друга, а не конкурируют.
Лечение эзофагита
Лечение эзофагита зависит от типа и причины заболевания. Чаще применяется медикаментозная терапия.
Консервативное лечение
Лечение рефлюкс-эзофагита:
- Н2-гистаминовые блокаторы — блокируют Н2-гистаминовые рецепторы слизистой желудка, в результате чего снижается образование соляной кислоты под действием протонной помпы (фермента, который контролирует образование соляной кислоты клетками желудка).
- Ингибиторы протонной помпы (ИПП) — прямое блокирование фермента.
- Прокинетики — препараты, которые повышают тонус нижнего пищеводного сфинктера. Стимулируют перистальтическую активность нижней части пищевода, что снижает частоту и продолжительность рефлюксов.
- Изменение образа жизни — снижение веса, подъём изголовья кровати пациентами с ночными симптомами кашля, охриплостью и болями в горле, исключение из рациона жирной и острой пищи, шоколада, газированных напитков, отказ от курения и употребления алкоголя.
При лекарственном эзофагите — отмена препарата или замена на лекарства без побочных эффектов. Таблетки следует запивать не менее чем 100-150 мл воды и оставаться в вертикальном положении 30 минут после их приёма.
При лечении эозинофильного эзофагита и подозрении на пищевую аллергию последовательно исключают различные продукты питания — потенциальные аллергены.
Лечение инфекционного эзофагита направлено на подавление возбудителя и зависит от его природы (грибы, бактерии, вирусы):
- грибковый эзофагит — применяют наружные, оральные или парентеральные противогрибковые средства;
- эзофагит, вызванный вирусом простого герпеса (ВПГ), — «Ацикловир», «Фоскарнет» (для случаев, устойчивых к ацикловиру) или «Фамцикловир»;
- ВИЧ-эзофагит — пероральные кортикостероиды в сочетании с антиретровирусной терапией;
- эзофагит, вызванный вирусом Эпштейна-Барра (ВЭБ) — «Ацикловир»;
- туберкулёзный эзофагит — стандартная противотуберкулёзная терапия;
- бактериальный эзофагит — бета-лактамные антибиотики широкого спектра действия или аминогликозиды, терапию корректируют по мере необходимости.
Лечение других типов эзофагита зависит от основного заболевания, которое привело к патологии. Распространённые варианты лечения:
- болезнь Бехчета с развитием эзофагита — длительная терапия кортикостероидами в сочетании с «Хлорамбуцилом» или «Азатиоприном»;
- воспалительные заболевания кишечника, сопровождающиеся эзофагитом, — кортикостероиды;
- эозинофильный эзофагит — исключение причинных аллергенов из диеты, кортикостероиды [1][2][5][6][7][8][11] .
Диета
При эзофагите нежелательно употреблять жирную и острую пищу, кофе, газировку, шоколад, горячие напитки и блюда с температурой более 40 °С.
Хирургическое лечение
Операции при эзофагите, как правило, не проводятся. Их выполняют, только если не помогло медикаментозное лечение и развились осложнения.
К таким операциям относятся:
- фундопликация — хирургическая процедура, при которой дно желудка оборачивают вокруг пищевода, предотвращает кислотный рефлюкс;
- дилатация и бужирование — операции по восстановлению просвета пищевода, применяются при стриктурах (сужениях просвета);
- радиочастотная абляция (РЧА) — воздействие на слизистую оболочку пищевода радиоволнами, проводится при пищеводе Барретта.
При метастатическом раке пищевода с эзофагитом применяется лучевая терапия в сочетании с паллиативным стентированием.
Прогноз. Профилактика
При своевременной диагностике и правильном лечении прогноз положительный, но на него влияет тяжесть основного заболевания и развитие осложнений.
При появлении осложнений прогноз становится неблагоприятным. Пищевод Барретта является предраковым состоянием и приводит к аденокарциноме пищевода. При развитии стенозов и стриктур пищевода поступление пищи в желудок нарушается, что вызывает истощение и потерю веса с исходом в гипотрофию.
При тяжёлых формах эзофагита могут развиваться такие осложнения, как кровотечение и перфорация. Прогноз при этом крайне неблагоприятный, возможен летальный исход.
Профилактика эзофагита сводится к исключению или ограничению факторов, повреждающих слизистую оболочку пищевода.
Изменения образа жизни и питания — важные составляющие лечения и профилактики эзофагита [12] :
- пациенту с избыточным весом при наличии кислотного рефлюкс-эзофагита следует похудеть;
- необходимо правильно питаться — избегать употребления жирной и острой пищи, кофе, газированных напитков, шоколада, не есть перед сном;
- исключить алкоголь, табак;
- при симптомах кислотного рефлюкса (ночной кашель, боль в горле и охриплость голоса) приподнять изголовье кровати на 30-45 ° ;
- пациенту с эозинофильным эзофагитом нельзя есть продукты, на которые у него аллергия;
- не употреблять в пищу горячие напитки и блюда с температурой более 40 ° С.
Источник