- Советы эндокринолога по профилактике диабета
- Почему развивается диабет 2 типа?
- Можно ли «почувствовать» сахарный диабет 2 типа?
- Причины возникновения сахарного диабета 2 типа
- Как изменения в питании помогут предотвратить диабет?
- Как время суток влияет на усвоение углеводов?
- Физические нагрузки и отказ от курения
- Лечение сахарного диабета
- Осложнения сахарного диабета
- Диета при сахарном диабете
- Гипогликемия
- Кома при сахарном диабете
- Анализы в СПб
- Консультация эндокринолога
- Анализ на гликогемоглобин
- Отзывы
Советы эндокринолога по профилактике диабета
Сахарный диабет настолько распространенное заболевание, что вряд ли найдется человек, который не слышал о нем или не знает, что диабет проявляется повышенным уровнем сахара (глюкозы) в крови. Но далеко не все подозревают, насколько он опасен. Дело в том, что сахарный диабет на протяжении многих десятилетий занимает лидирующие строчки по смертности в мире. И ситуация с каждым годом не только не улучшается, а становится только хуже. Так, если посмотреть отчет Всемирной Организации Здравоохранения, то цифры просто ужасают: в период с 2000 по 2019 годы смертность от сахарного диабета возросла на 70 % и в 2019 году составила 1,5 миллиона человек. То есть это больше, чем за год унесла новая коронавирусная инфекция. При этом в 85 % это были пациенты с сахарным диабетом 2 типа. А ведь многие принимают это заболевание за почти «нормальное состояние», не требующее особого внимания. На самом же деле, именно длительное игнорирование диабета и приводит к столь печальным последствиям.
Почему развивается диабет 2 типа?

Можно ли «почувствовать» сахарный диабет 2 типа?
К сожалению, незначительно повышенный уровень сахара в крови никак не ощущается. В этом то и заключается коварство диабета 2 типа – человек чувствует себя хорошо, а у него уже развиваются осложнения диабета. При более высоком уровне глюкозы появляется сухость во рту, жажда, учащенное мочеиспускание (особенно по ночам). Но эти симптомы являются лишь проявлением защитной реакции организма на повышенный уровень сахара в крови и вовсе не говорят об осложнениях диабета. За счет учащенного мочеиспускания организм пытается избавиться от избыточного количества глюкозы. Поэтому с нормализацией сахара в крови эти симптомы очень быстро исчезают. Хронические же осложнения диабета, или еще их называют «поздними осложнениями», возникают из-за поражения сосудов и нервных окончаний, которые «засахариваются» избыточным количеством глюкозы. Самыми первыми проявлениями осложнений являются: нечеткость зрения, онемение пальцев ног, ощущение «ползанья мурашек» в ногах, у мужчин – нарушение потенции. В более позднем периоде могут возникнуть кровоизлияния в сетчатке глаз, которые часто заканчиваются полной потерей зрения, инсульты, инфаркты, а также гангрена нижних конечностей, требующая ампутации ног.
Причины возникновения сахарного диабета 2 типа

Но, перед тем как приступить к описанию принципов питания, нужно разобраться, какие еще факторы провоцируют появление сахарного диабета 2 типа, чтобы понять, кто находится в зоне повышенного риска, и кому нужно обратить особое внимание на свои пищевые привычки.
Факторами риска сахарного диабета 2 типа являются:
- наличие близких родственников с сахарным диабетом;
- избыточная масса тела (ИМТ * от 25 до 29,9) или ожирение (ИМТ более 30). Однако, если у вас идеальная масса тела, но при этом большой объем талии (у женщин более 80 см, а у мужчин – более 94 см) – это тоже является фактором риска диабета;
- повышение уровня глюкозы во время беременности (диабет беременных);
- пожилой возраст;
- недостаточная физическая активность;
- курение.
*В медицине для оценки ожирения используют «индекс массы тела» (ИМТ), который вычисляется по формуле: вес (кг)/рост (м 2 ).
К сожалению, на такие факторы риска как наследственность и возраст мы повлиять никак не можем, но остальные риски можно значительно снизить. И в первую очередь это относится к питанию!
Как изменения в питании помогут предотвратить диабет?
Когда речь заходит о профилактике диабета, у многих возникает мысль о необходимости чуть ли не полного ограничения углеводов в своем рационе. И на первый взгляд это выглядит достаточно логично – ведь именно углеводы повышают уровень сахара в крови. Но все же спешить с этим не стоит. Во-первых, углеводы бывают разными, во-вторых, они выполняют множество полезных функций в нашем организме. Просто нужно понимать, какие углеводы и в какое время можно себе позволить.

*Гликемический индекс – это относительный показатель, который отражает скорость повышения уровня сахара в крови после усвоения определенных продуктов.
Как время суток влияет на усвоение углеводов?
Ученые достаточно давно обратили внимание на то, что один и тот же продукт по-разному усваивается организмом в зависимости от времени суток. И как оказалось, это связано с выработкой гормонов, а точнее, преобладанием того или иного гормона. Дело в том, что гормоны, влияющие на обмен углеводов, вырабатываются в строго определенное время, то есть имеют свой суточный ритм. При этом одни гормоны способствуют усвоению углеводов, другие, напротив, подавляют этот процесс. И совсем неважно во сколько мы пробуждаемся или ложимся спать — гормоны под нас не подстраиваются и продолжают работать в своем режиме. И, если наше питание не совпадает с биологическим ритмом, то риск возникновения диабета существенно возрастает.

- За завтраком можно позволить себе многое – каши, овощи и даже сладости. Дело в том, что в утренние часы клетки меньше всего усваивают глюкозу из-за низкой чувствительности к инсулину. И виновником этого является гормон стресса – кортизол, который вырабатывается в ранние утренние часы, помогая организму адаптироваться после сна. Зато в дальнейшем весь неусвоенный клетками сахар преобразуется в полезный запас энергии – гликоген. Но! После употребления «средних» и «быстрых» углеводов очень быстро наступает чувство голода. Поэтому, если вы добавите к своему рациону белковых продуктов с достаточным количеством жиров – вам будет обеспечена длительная сытость, а предстоящий день позволит израсходовать все «съеденные» калории. Однако, у кого запланирован второй завтрак (перекус), конечно же, первый прием пищи лучше не перегружать калориями.
- В обед все еще продолжает вырабатываться кортизол, но уже в меньшем количестве, поэтому можно съесть «средние» углеводы в виде гарниров (тушеных овощей, картофеля, каш, макаронных изделий). А вот сладости уже лучше не употреблять. Еще в дневные часы обязательно должны присутствовать «длинные» углеводы (салаты) и белковые продукты (мясо, рыба, птица).
- В вечернее время на смену кортизола приходит инсулин. И все съеденные «быстрые» и «средние» углеводы начинают мгновенно усваиваться, предрасполагая к увеличению массы тела. Соответственно возрастает и нагрузка на организм. Поэтому за ужином предпочтение лучше отдавать «длинным» углеводам (свежим овощам) и белковой пище (творогу, кефиру, птице, рыбе), но с невысоким содержанием жиров.
- Старайтесь чтобы основной прием пищи (по калориям) приходился либо на завтрак, либо на обед. Употребление калорийной пищи в вечернее время увеличивает риск развития сахарного диабета даже у людей с идеальной массой тела. Но … очень ранний завтрак в 4-5 утра, также, как и поздний ужин, способен провоцировать развитие диабета. Ранним утром все еще продолжает вырабатываться гормон сна – мелатонин, который подавляет выработку инсулина, тем самым увеличивается риск развития диабета. Поэтому, если вам все же приходится так рано завтракать, предпочтение лучше отдавать блюдам с высоким содержанием белков и жиров (омлету, яйцам в отварном виде, творогу, сырам, авокадо).
- И еще немного о сладком: как уже упоминалось ранее, «быстрые» углеводы предпочтительнее есть в утренние часы и в небольшом количестве, и, лучше всего, после приема продуктов, которые содержат большое количество растительной клетчатки. Благодаря «длинным» углеводам сладости будут усваиваться более равномерно и без резкого повышения сахара в крови.
- И, последнее, ваш суточный рацион должен содержать такое количество калорий, чтобы масса тела оставалась в норме, так как с каждым лишним килограммом увеличивается риск развития диабета. Если у вас все же имеется избыточная масса тела или ожирение, нужно приложить все усилия, чтобы похудеть.
Правильное питание значительно снижает риск развития диабета, но не нужно забывать про физические нагрузки и отказ от курения!
Физические нагрузки и отказ от курения

А, если вы курите, то отказ от курения позволит еще в большей степени снизить риск развития диабета. Пока мнения ученых по поводу того, почему же курение провоцирует диабет, достаточно противоречивы, но сам факт влияния курения на развитие диабета не вызывает никаких сомнений, даже несмотря на то, что курильщики в среднем имеют меньшую массу тела.
Надеюсь, что информация из этой статьи поможет вам избежать развития сахарного диабета 2 типа. Но для того, чтобы не пропустить начало заболевания, рекомендую проверять уровень глюкозы (сахара) в крови не менее 1 раза в год. А тем, кто имеет факторы риска диабета, помимо глюкозы, желательно, проверять уровень инсулина в крови с расчетом индекса HOMA-IR*, так как данный показатель является наиболее чувствительным и часто повышается задолго до развития заболевания.
*Индекс HOMA-IR – показатель, который используется для оценки чувствительности клеток организма к инсулину и отражает риск развития диабета 2 типа.
Узнать свой риск развития диабета и получить подробную консультацию эндокринолога длительностью 1 час вы можете в медицинском центре Эксперт. Также в нашем центре дейстует программа «Check-up Диагностика диабета», в которую включены все необходимые исследования и консультация эндокринолога .
Источник
Лечение сахарного диабета
Сахарный диабет – группа заболеваний обмена веществ, характеризующихся повышенным содержанием глюкозы («сахара») крови.
Зачем нам нужна глюкоза
Норма глюкозы (сахара) крови в цельной капиллярной крови составляет 3,3-5,5 ммоль/л утром натощак (т.е. после 7-14 часов ночного голодания) и до 7,8 ммоль/л после еды (т.е. через 1,5-2 часа после последнего приема пищи).
В норме в организме человека глюкоза используется клеткой в качестве источника энергии (проще говоря, клетки организма «питаются» глюкозой из крови). Чем больше клетка работает, тем, соответственно, больше энергии (глюкозы) ей требуется.
Глюкоза (чаще употребляется выражение «сахар крови», но это не совсем верно) постоянно циркулирует в крови человека. Существуют 2 пути поступления глюкозы в организм человека: — первый — это поступление с пищей, содержащей углеводы, — второй — выработка глюкозы печенью (это является причиной того, что при сахарном диабете, даже если пациент ничего не ел, уровень глюкозы в крови может быть повышен).
Однако для того, чтобы использоваться в качестве энергии, глюкоза из крови должна поступить в мышцы (для совершения работы), жировую ткань или печень (депо глюкозы в организме). Это происходит под действием гормона инсулина, который вырабатывают бета-клетки поджелудочной железы. Как только после еды уровень глюкозы в крови повышается, поджелудочная железа мгновенно выбрасывает в кровь инсулин, который, в свою очередь, соединяется с рецепторами инсулина на клетках мышечной, жировой или печеночной ткани. Инсулин, как ключ, «открывает» клетки для поступления в них глюкозы, в результате чего уровень глюкозы (сахара) в крови возвращается к норме. В промежутках между приемами пищи и в ночное время при необходимости глюкоза поступает в кровь из депо печени, поэтому ночью инсулин контролирует печень, чтобы она не выбросила в кровь слишком много глюкозы.
В случае, если на каком-либо из этапов этого процесса происходит нарушение, возникает сахарный диабет.
Типы сахарного диабета
Сахарный диабет 1 типа (ранее использовали название: инсулинзависимый сахарный диабет) развивается преимущественно в молодом возрасте (чаще до 30 лет, хотя заболеть сахарным диабетом 1 типа можно и в более позднем возрасте).
Причиной сахарного диабета 1 типа является прекращение выработки инсулина поджелудочной железой из-за гибели β-клеток (ответственных за выработку инсулина в поджелудочной железе). Развитие сахарного диабета 1 типа происходит на фоне особой генетической предрасположенности (т.е. человек родился с ней), которая при воздействии каких-то внешних факторов (например, вирусов) приводит к изменению состояния иммунной системы организма. Организм больного сахарным диабетом 1 типа начинает воспринимать свои ?-клетки поджелудочной железы как чужеродные и защищается от них, вырабатывая антитела (по типу того, как это происходит при защите от инфекции), приводя к гибели ?-клеток поджелудочной железы, а значит выраженной недостаточности инсулина.
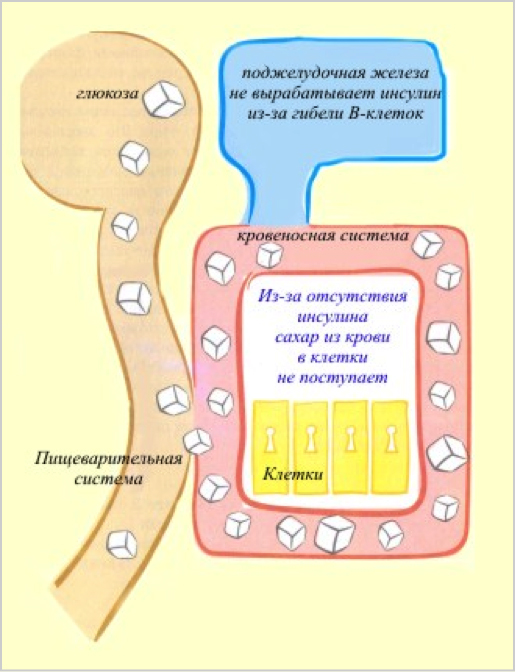
Сахарный диабет 1 типа развивается при гибели, как минимум, 90% ?-клетокподжелудочной железы. Вспомним механизм действия инсулина, его функцию «ключа», открывающего клетки для сахара. При сахарном диабете1 типа этот ключ исчез из крови (см. рисунок).
Отсутствие инсулина при сахарном диабете 1 типа Начало сахарного диабета 1 типа острое, всегда сопровождается выраженными симптомами гипергликемии (высокого сахара крови): — снижение массы тела (больной непроизвольно худеет), — постоянное чувство голода, — жажда, сухость во рту (больной пьет много жидкости, в том числе ночью), — частое мочеиспускание (обычными или большими порциями, в том числе ночью), — слабость.
Если вовремя не обратиться к врачу и не начать лечение сахарного диабета 1 типа инсулином, состояние ухудшается, и очень часто развивается диабетическая кома.
Сахарный диабет 2 типа (ранее использовали название: инсулинзависимый сахарный диабет) встречается значительно чаще, чем сахарный диабет 1 типа. Заболеваемость сахарным диабетом 2 типа характерна для более зрелого возраста: он выявляется, как правило, после 40 лет, хотя в последнее время, как свидетельствуют специалисты ВОЗ, средний возраст больных сахарным диабетом 2 типа «молодеет».
Около 80% больных сахарным диабетом 2 типа имеют избыточный вес. Также для сахарного диабета 2 типа характерна наследственность — высокая распространенность среди близких родственников.
При сахарном диабете 2 типа поджелудочная железа продолжает вырабатывать инсулин, причем часто даже в больших количествах, чем обычно. Хотя встречается также и случаи сахарного диабета 2 типа со сниженной секрецией инсулина.
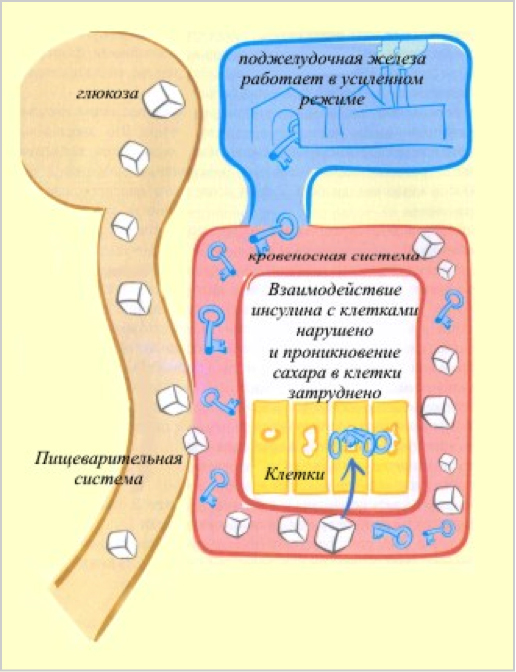
Главным дефектом при сахарном диабете 2 типа является то, что клетки плохо «чувствуют» инсулин, то есть плохо открываются в ответ на взаимодействие с ним, поэтому сахар из крови не может в полном объеме проникнуть внутрь (см. рисунок).Уровень сахара в крови остается повышенным. Такое состояние сниженной чувствительности к инсулину называют инсулинорезистентностью.
Низкая чувствительность к инсулину при сахарном диабете 2 типа Образно можно представить себе, что «замочные скважины» (говоря научным языком – рецепторы инсулина) на дверцах клеток деформированы, и нет идеального совпадения с ключами — молекулами инсулина. Требуется больше усилий (больше ключей, т.е. больше инсулина), чтобы справиться с дефектом инсулиновых рецепторов. Подать же в кровь достаточное количество инсулина, чтобы преодолеть инсулинорезистентность и полностью нормализовать уровень сахара в крови, поджелудочная железа не может, т.к. при сахарном диабете 2 типа возможности ?-клеток все же ограничены.
В результате при сахарном диабете 2 типа складывается парадоксальная ситуация, когда в крови одновременно много и инсулина, и сахара.
Начинается сахарный диабет 2 типа, в отличие от сахарного диабета 1 типа, постепенно, часто совершенно незаметно для больного. Поэтому человек может достаточно долго болеть, но не знать об этом. Повышенный уровень сахара (глюкозы) крови может быть выявлен случайно, при обследовании по какому-либо другому поводу.
В то же время бывают и случаи с яркими проявлениями гипергликемии:
- — слабость, утомляемость, — жажда, сухость во рту (больной пьет много жидкости, в том числе ночью),
- — частое мочеиспускание (обычными или большими порциями, в том числе ночью),
- — зуд кожи (особенно, в области промежности),
- — медленное заживление ран, — частые инфекции, — ухудшение зрения.
- Диабетическая кома развивается гораздо реже, обычно
- — если к сахарному диабету 2 типа присоединяется какое-то другое очень тяжелое заболевание: воспаление легких, серьезная травма, нагноительные процессы, инфаркт и т.п
Лечение сахарного диабета
Лечение сахарного диабета отличается в зависимости от типа сахарного диабета.
При сахарном диабете 1 типа, возникающем в результате абсолютной недостаточности секреции инсулина собственной поджелудочной железой, для сохранения жизни требуются постоянный самоконтроль и лечение инсулином. Следует подчеркнуть, что лечение инсулином, вводимым извне, является единственным способом лечения в данной ситуации. Подбор доз и схемы лечения сахарного диабета инсулином проводится индивидуально с учетом возраста, пола, физической активности, индивидуальной чувствительности к инсулину.
При сахарном диабете 1 типа иногда, в самом начале заболевания, после нормализации глюкозы крови на фоне лечения сахарного диабета инсулином, потребность в нем вдруг начинает снижаться вплоть до полной отмены. Но выздоровлением это не является. Называется такое явление «медовым месяцем» сахарного диабета, или по-научному, ремиссией. Объясняется оно тем, что после нормализации сахара крови с помощью инсулина еще не погибшие ?-клетки какое-то время могут работать. В дальнейшем они все погибают, и человек пожизненно нуждается в лечении сахарного диабета с введением инсулина. Каждый, впервые заболевший сахарным диабетом 1 типа, должен быть предупрежден врачом о возможном возникновении такой ситуации и о том, что в этом случае делать.
Лечение сахарного диабета инсулином может осуществляться с помощью инсулиновых шприцов, шприц-ручек или инсулиновой помпы.
Помповая инсулинотерапия является альтернативным методом лечения сахарного диабета у людей, интенсивно пользующихся шприцом или шприц-ручкой для введения инсулина и регулярно измеряющих уровень сахара в крови. Помповая инсулинотерапия применяется вместо лечения сахарного диабета с помощью инъекций. Помпа носится на теле или на одежде, например, на ремне. В настоящее время около 250 тысяч человек по всему миру пользуются инсулиновыми помпами.
Основная цель лечения сахарного диабета 2 типа — улучшить чувствительность клеток к инсулину. Причины плохой чувствительности к инсулину изучены пока не полностью. Однако давно известно, что самым мощным фактором формирования инсулинорезистентности является избыточный вес, т.е. излишнее накопление жира в организме. Многочисленные научные исследования и многолетние наблюдения за больными показывают, что снижение веса во время лечения сахарного диабета 2 типа у большинства больных позволяет достичь значительного улучшения показателей сахара крови.
При сахарном диабете 2 типа нормализация веса может привести к полной нормализации сахара крови на длительное время, хотя полным выздоровлением назвать это нельзя.
Если диета и физические нагрузки, направленные на снижение веса, не дают достаточного эффекта в лечении сахарного диабета 2 типа, приходится прибегать к помощи лекарственных средств. Выпускаются они в таблетках. Часть из них действует на поджелудочную железу, усиливая выработку инсулина, другие улучшают его действие (уменьшают инсулинорезистентность). Таким образом, сами по себе лекарственные средства, используемые для лечения сахарного диабета 2 типа не снижают сахар крови, это делает инсулин, поэтому для получения эффекта от таблеток при лечении сахарного диабета необходим сохраненный резерв ?-клеток поджелудочной железы. Отсюда становится понятным, почему при лечении сахарного диабета 1 типа бессмысленно применять таблетированные препараты, ведь большая часть ?-клеток уже погибла.
Для лечения сахарного диабета 2 типа нередко применяют и инсулин. Лечение инсулином при сахарном диабете 2 типа может назначаться как временная мера, например, при хирургических операциях, тяжелых острых заболеваниях, или же как постоянное лечение. Вот почему в настоящее время не рекомендуют называть сахарный диабет 2 типа инсулиннезависимым. Вид лечения сахарного диабета еще не определяет тип диабета.
Важнейшее значение при лечении сахарного диабета играет диета.
Диета при сахарном диабете
Несмотря на общие цели при лечении разных типов сахарного диабета (устранение симптомов высокого сахара крови, сведение до минимума риска гипогликемий, профилактика осложнений), схемы диеты при сахарном диабете 1 и 2 типа существенно различаются. Единой схемы диеты при сахарном диабете не существует.
При сахарном диабете 1 типа, возникновение которого связано с гибелью бета-клеток поджелудочной железы и инсулиновой недостаточностью, основным методом лечения служит заместительная инсулинотерапия, а диетические ограничения, согласно современным воззрениям, носят вспомогательный характер и должны даваться лишь в той мере, в какой инсулинотерапия отличается от выработки инсулина у здорового человека.
Основополагающие принципы назначения диеты при сахарном диабете 1 типа в последние годы подвергаются критическому пересмотру.
Один из принципов традиционной диеты при сахарном диабете — рекомендация потреблять ежедневно строго определенное, одинаковое количество калорий. Каждому больному предписывалась суточная потребность в калориях с учетом «идеального веса». Это не имеет смысла и невозможно по следующим причинам:
а) у здоровых лиц с нормальным весом баланс между потреблением и расходом энергии в разные дни сильно колеблется. Расход энергии у здоровых лиц непостоянен, поскольку непостоянна их физическая активность. Следовательно, если предписывать больному сахарным диабетом 1 типа какой-либо заданный рацион с ежедневным потреблением фиксированного, одинакового количества калорий, то для поддержания нормального веса пришлось бы рекомендовать ему и столь же заданный, строгий план физической активности на каждый день, что абсолютно нереально.
б) у больных сахарным диабетом 1 типа с нормальным весом и правильно подобранной схемой лечения сахарного диабета инсулином регуляция аппетита не отличается от таковой у здоровых лиц. То, что им иногда приходится вынужденно есть для предотвращения гипогликемий даже в отсутствие аппетита, чаще всего является следствием не вполне адекватной инсулинотерапии.
Усовершенствование режимов лечения сахарного диабета с использованием инсулина и самоконтроль обмена веществ по уровню сахара в крови дают больному возможность регулировать потребление пищи только в зависимости от чувства голода и насыщения, подобно здоровым людям. Таким образом, диета больного сахарным диабетом 1 типа соответствует полноценному здоровому рациону питания (сбалансированному по калорийности и содержанию основных питательных веществ). Единственное отличие в том, что введенный инсулин «не знает», когда и сколько вы едите. Поэтому вы сами должны позаботиться о том, чтобы действие инсулина соответствовало питанию. Следовательно, вам необходимо знать, какая пища повышает сахар крови.
Основной метод лечения при сахарном диабете 2 типа — нормализация массы тела с помощью низкокалорийной диеты и повышения физической активности. Диета при сахарном диабете 2 типа очень важна, она является одним из значимых компонентов, позволяющих достигнуть успеха.
Все пищевые продукты состоят из трех компонентов: белков, жиров и углеводов. Все они обладают калорийностью, но не все повышают сахар крови.
Выраженным повышающим сахар крови действием обладают лишь углеводы. Какая пища содержит углеводы? Это легко запомнить: большинство растительных продуктов, а из животных — только жидкие молочные продукты. Вам важно знать, повышается ли сахар крови после тех или иных продуктов, и если да, то на сколько. Есть такие виды углеводных продуктов, после которых сахар крови либо не повышается совсем, либо повышается ненамного.
Все углеводы можно грубо разделить на две группы: содержащие быстро всасываемые («быстрые») углеводы и медленно всасываемые («медленные») углеводы. Продукты с «быстрыми» углеводами содержат рафинированные сахара и включают в себя варенье и джемы, конфеты, сладости, фрукты, фруктовые соки. «Быстрые» углеводы вызывают резкое увеличение сахара в крови (в зависимости от количества съеденного продукта), потому что они быстро всасываются в кровь, поэтому их лучше исключить из диеты при сахарном диабете. Гораздо полезнее для больных сахарным диабетом «медленные» углеводы, потому что для их всасывания требуется гораздо большее время. Кроме того, всасывание сахаров замедляет содержащаяся в еде клетчатка, поэтому диету при лечении сахарного диабета следует обогащать продуктами, богатыми клетчаткой.
Вот несколько простых правил, которым необходимо следовать при лечении сахарного диабета: пищу нужно принимать небольшими порциями и часто (4-6 раз в день); придерживаться установленного режима питания — стараться не пропускать приема пищи; не переедать — съедать столько, сколько рекомендуется врачом; использовать хлеб из муки грубого помола или с отрубями ; овощи (кроме картофеля и бобовых) употреблять в пищу ежедневно; избегать употребления «быстрых» углеводов.
Физические упражнения при диабете Физическая нагрузка при лечении сахарного диабета является очень важной: она увеличивает чувствительность тканей организма к инсулину и, таким образом, способствует снижению уровня сахара в крови.
Физической нагрузкой может считаться и работа по дому, и прогулка пешком, и бег трусцой. Предпочтение следует отдавать регулярным и дозированным физическим упражнениям: внезапная и интенсивная нагрузка может вызвать проблемы с поддержанием нормальных цифр сахара.
Если Вы являетесь спортсменом или спортсменкой, противопоказаний к занятию спортом у Вас нет при условии хорошего контроля уровня сахара в крови и принятии всех необходимых мер для недопущения значительного его снижения.
Профилактика осложнений сахарного диабета У пациентов с сахарным диабетом имеется повышенный риск развития осложнений со стороны сердца и сосудов (особенно, в ногах и почках). Регулярной физической нагрузки, иногда просто ходьбы, бывает достаточно для профилактики нарушения кровообращения в стопах.
При диабете необработанная рана или ссадина на стопе может перерасти в серьезную проблему. Даже небольшие порезы или царапины на стопах заживают дольше, чем у пациентов без диабета и требуют повышенного внимания. Ключом к предотвращению этих проблем являются хорошо подобранная обувь и частый осмотр стоп. Воспользуйтесь зеркалом, если Вам трудно осмотреть все области Ваших стоп и помните, что в начале повреждения стоп часто безболезненны, и их можно долго не замечать, если Вы не достаточно внимательны.
У пациентов с диабетом через несколько лет после установления диагноза повышается риск нарушения функций почек и болезней сердца. Существуют достоверные сведения о том, что хороший контроль сахара крови уменьшает этот риск. Также для предотвращения осложнений сахарного диабета необходимо 2 раза в год проходить профилактическое лечение.
Важен также и контроль артериального давления. Регулярно измеряйте артериальное давление. Если оно повышенное, Ваш врач назначит Вам лечение.
Осложнения сахарного диабета
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам
Диета при сахарном диабете
Многочисленные исследования во всем мире сосредоточены на поиске эффективных средств лечения сахарного диабета. Однако не стоит забывать, что помимо медикаментозной терапии не менее важны и рекомендации по изменению образа жизни
Гипогликемия
Гипогликемией называют патологическое состояние, характеризующееся снижением концентрации глюкозы в плазме крови ниже уровня 2,8 ммоль/л, протекающее с определенной клинической симптоматикой, либо менее 2,2 ммоль/л независимо от наличия или отсутствия клинических признаков
Кома при сахарном диабете
Информация о наиболее опасном осложнении сахарного диабета, требующем экстренной медицинской помощи,- коме. Описываются виды ком при сахарном диабете, их специфические признаки, тактика лечения
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на гликогемоглобин
Гликогемоглобин (гликированный гемоглобин, гликозилированный гемоглобин, гемоглобин А1с) – соединение гемоглобина с глюкозой, образующееся в эритроцитах
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Источник