- Лобный синусит (фронтит)
- Воспаление лобной пазухи
- Разновидности фронтита
- Симптомы фронтита
- Симптомы острого фронтита
- Симптомы хронического фронтита
- Обострения фронтита
- Фронтит: осложнения и последствия
- Диагностика
- Методы лечения
- Лечение в домашних условиях
- Прокол при фронтите
- Рекомендации после операции прокола
- Препараты лечения фронтита
- Профилактика
- Заключение
- Синусит хронический — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы хронического синусита
- Патогенез хронического синусита
- Классификация и стадии развития хронического синусита
- Осложнения хронического синусита
- Риногенные орбитальные (глазничные) осложнения
- Риногенные внутричерепные осложнения
- Диагностика хронического синусита
- Лечение хронического синусита
- Консервативная терапия
- Оперативная терапия
- Прогноз. Профилактика
Лобный синусит (фронтит)

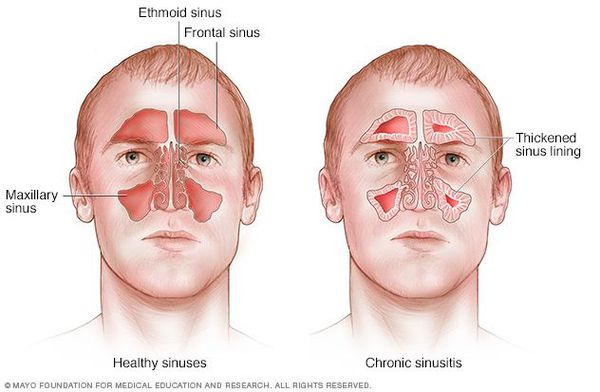
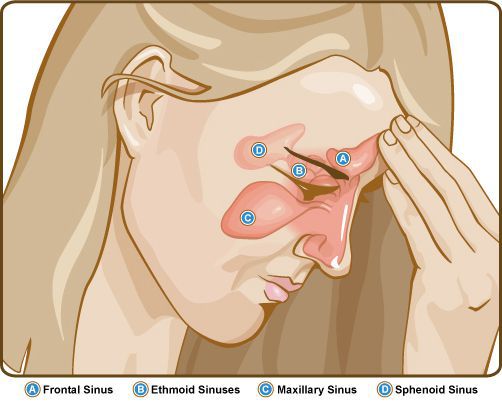
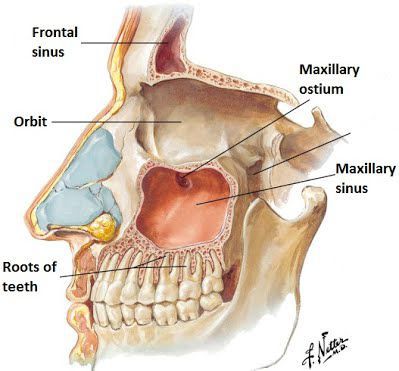
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
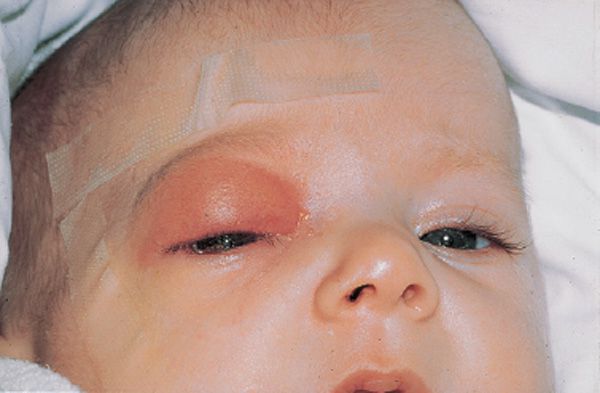
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С — 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
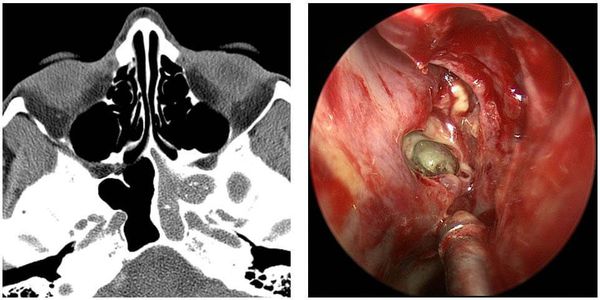
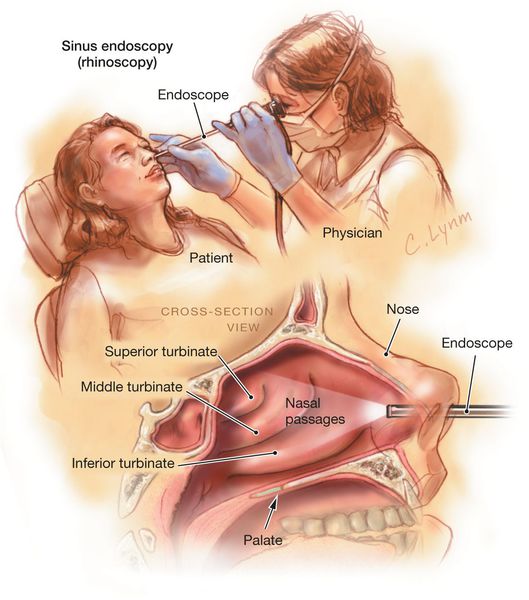
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это — вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
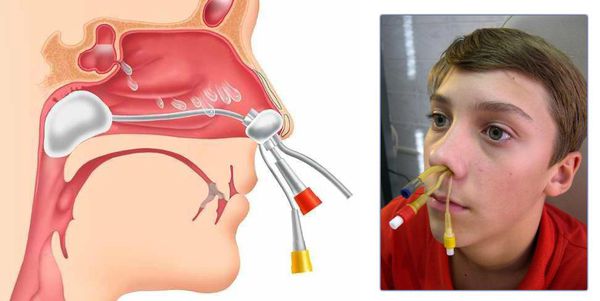
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит — результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Источник
Синусит хронический — симптомы и лечение
Что такое синусит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мусаева Р. А., ЛОРа со стажем в 16 лет.
Определение болезни. Причины заболевания
Хронический синусит (ХС) — это длительно текущее воспаление одной, нескольких или всех околоносовых (придаточных) пазух, склонное к рецидивам. Именно ХС является наиболее частым поводом обращения больных к оториноларингологу.
Основной причиной возникновения ХС является микролора, инфицирующая пазухи (чаще всего наблюдается полифлора). В основном при бактериальной посеве обнаруживается стафилококк, но помимо него встречается синегнойная палочка, протей и кишечная палочка. Также при ХС можно обнаружить и анаэробную флору.
Особое место в образовании ХС занимает грибковая флора (аспергилл, пеницилл, кандида), которая первично не является этиологическим фактором синуситов, но развивается вследствие суперинфицирования при дисбактериозах и в дальнейшем может стать доминирующей (или единственной) флорой, поддерживающей хроническое воспаление носовых пазух.
Хронический синусит очень часто встречается у больных с различными иммунодефицитными состояниями, синдромом Картагенера, синдромом Янга и муковисцидозом. [3]
Также на развитие ХС влияет аномалия соустья (отверстия) между пазухой и полостью носа. Она может возникнуть в связи с искривлением носовой перегородки, разрастанием полипов в носовой полости, утолщением слизистой полости носа из-за аллергического отёка, патологическим строением средней носовой раковины и крючковидного отростка, гиперпневмотизацией решётчатой буллы и клеток agger nasi. Всё вышеперечисленное нарушает механизмы естественного клиренса (скорости очищения). [3]
Появлению ХС способствуют очаги других хронических инфекций, расположенные «по соседству»: хронический тонзиллит, аденоидит (у детей), патология зубов (одонтогенный гайморит).
Провоцирующими факторами для частых обострений хронического синусита могут стать также ОРВИ и частые переохлаждения.
Симптомы хронического синусита
Симптомы хронического синусита (при условии отсутствия обострения) менее выражены, чем при остром синусите. На характер клинических проявлений и их выраженность влияет форма синусита, локализация воспаления, количество поражённых пазух, причины возникновения болезни, проходимость соустья и другие факторы. [4]
К основным симптомам ХС относят:
- неярко выраженную головную боль или, скорее, чувство тяжести и распирания в проекции носа и околоносовых пазух ноющего и разлитого характера;
- отделяемое из носового хода различного рода и количества (в зависимости от формы ХС);
- затруднённое носовое дыхание, ощущение заложенности носа;
- нарушение обоняния;
- неприятный запах в носу.
Патогенез хронического синусита
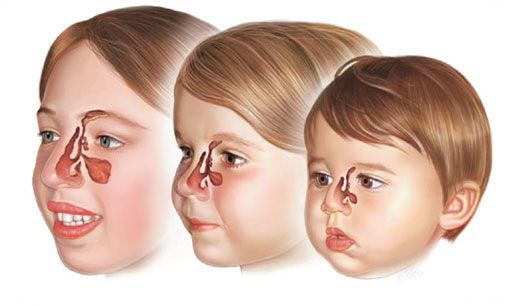
Формирование околоносовых пазух у ребёнка происходит тогда, когда он находится ещё в утробе матери. С самого рождения и до 20 лет жизни человека они постепенно «созревают». Так, у грудничков лобные пазухи отсутствуют, в то время как остальные пазухи находятся в зачаточном состоянии и постепенно формируются пока ребёнок растёт, и кости его лица увеличиваются.
В образовании слизи принимают участие бокаловидные клетки мерцательного эпителия, покрывающего пазухи с внутренней стороны. К соустьям (отверстиям) околоносовых пазух слизь продвигается благодаря движению ресничек эпителия. Обычно скорость такого продвижения составляет 1 см/мин. Размеры и диаметр соустий небольшие и равны примерно 1-2 мм.
При хроническом воспалении слизистых оболочек пазух возникают следующие процессы:
- изменение эпителия — патолоическое превращение одного вида ткани в другой. Иначе этот процесс называется метаплазией эпителия. Она бывает очаговой и диффузной;
- нарушение работы ресничек;
- утрата способности к удалению с поверхности пазухи вирусов и бактерий путём мукоцилиарного транспорта.
Также часто происходят и необратимые процессы в слизистой оболочке пазух.
Классификация и стадии развития хронического синусита
Несмотря на большое количество предложенных к настоящему времени классификаций хронических синуситов, наиболее приемлемой в клиническом отношении остаётся классификация, созданная Б.С. Преображенским (1956 год). [4] Согласно этой классификации различают следующие хронические синуситы:
- экссудативные (катаральной, серозной и гнойной формы);
- продуктивные (полипозной и пристеночно-гиперпластической формы);
- некротические;
- холестеатомные;
- атрофические;
- аллергические.
При экссудативных ХС формируется серозный, гнойный или серозно-гнойный секрет. Он выделяется воспалённым эпителием носовой пазухи в связи с её инфицированием вредоносной микрофлорой. [4]
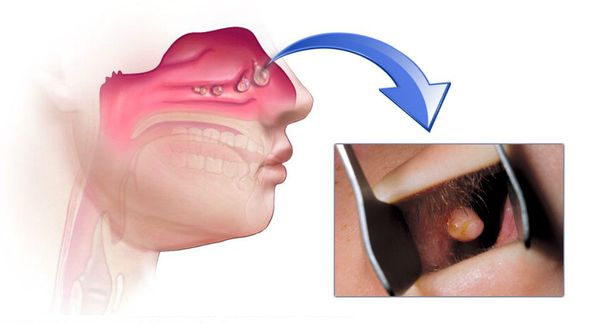
При продуктивных ХС происходит пролиферация — разрастаются эпителиальные оболочки. В результате этого процесса образуются полипы в пазухах, которые зачастую проникают в полость носа.
Холестеатомный ХС характеризуется развитием в пазухе холестеатомных масс вследствие эмбрионального заноса. [6] [8]
Помимо данных форм ХС различают также грибковые, кистозные и одонтогенные.
Грибковый ХС (мицетома) проявляется мучительной ноющей болью, заложенностью носа и различного рода выделениями, характер которых зависит от вида грибка:
- инфицирование плесневым микозом приводит к образованию вязкого, иногда желеобразного отделяемого бело-серого или жёлтоватого цвета;
- заражение аспергиллёзом провоцирует возникновение отделяемого, схожего с холестаетомой, цвет серый, в некоторых случаях присутствуют черноватые точки;
- инфицирование кандидозом способствует формированию творожестых масс жёлтого цвета. [2][4]
Кистозные ХС отличаются наличием кист в пазухах (чаще в гайморовых). Постоянный хронический воспалительный процесс в носовых пазухах нарушает барьерные функции слизистой оболочки. Это, в свою очередь, провоцирует формирование кистозных изменений. [1]
Одонтогенный ХС (гайморит) — особая форма воспаления, которая возникает по двум причинам:
- переход воспалительного процесса от корней поражённых зубов на слизистую оболочку пазухи;
- врачебные манипуляции (например, экстракция зубов верхней челюсти).
Всё этого возникает сообщение между пазухой и ротовой полостью — ороантральная фистула. [3]
Помимо прочего выделяют три степени тяжести ХС:
- лёгкая (повышение температуры тела не наблюдается);
- средняя (температура повышается до 37°-38°);
- тяжёлая (температура достигает 38°-39°).
Осложнения хронического синусита
При частых обострениях хронических синуситов, неправильно пролеченных или, чаще, недолеченных синуситов могут возникать серьёзные осложнения.
Риногенные орбитальные (глазничные) осложнения
Инфекция, возникшая в пазухах носа, через вены или с помощью контактного механизма передачи может распространиться в район глазницы. Этот процесс способен привести к появлению периостита, абсцесса и флегмоны глазницы, реже к невриту глазного нерва. Все перечисленные выше осложнения могут протекать в сопровождении экзофтальма и ограничения движения глазного яблока. Данный тип осложнений ХС может статьи причиной возникновения слепоты.
Риногенные внутричерепные осложнения
Внутричерепные осложнения в два раза чаще возникают у мужчин, чем у женщин, [5] [7] и являются самыми тяжёлыми и опасными последствиями ХС. В первую очередь речь идёт об арахноидите, экстра- и субдуральных абсцессах, менингите, тромбозе пещеристой пазухи. Ко второй группе часто встречающихся осложнений относятся патологии, связанные с травмой носа или околоносовых пазух. Достаточно редко встречаются осложнения, возникающие по причине нагноений в полости носа или области наружного носа (абсцесс перегородки, фурункул и карбункул носа).
Внутричерепные осложнения происходят в результате вирусных инфекций, которые провоцируют обострение синуситов. Это приводит к тому, что сопротивляемость организма по отношению к раздражителям снижается, а активность патогенных микроорганизмов — возрастает. [4]
Возникновение того или иного внутричерепного осложнения зависит от проникновения конкретной инфекции: стрептококк вызывает абсцесс головного мозга, пневмококк — менингит, стафилококк — тромбофлебит синусов. [7] Однако часто при абсцессах обнаруживают стафилококковую флору.
Все вышеперечисленный виды инфекции способны проникнуть в полость черепа тремя путями:
- контактным — переход воспалительного процесса на кости (приводит к образованию остеомиелита);
- гематогенным — длительные воспалительные процессы способствуют возникновению флебита лица, решетчатых и глазничных вен, после чего происходит нагноение тромба;
- лимфогенным — инфекция проникает через интраадвентициальное и периваскулярное лимфатическое пространство, которое является соединением лобной пазухи и передней черепной ямки. [4]
Диагностика хронического синусита
Диагностика хронического синусита предполагает нижеперечисленные методы исследования.
Проведение физикального осмотра осуществляется с помощью передней риноскопии и фарингоскопии. Осмотр проводит врач-отоларинголог.
Опрос больного (сбор анамнеза заболевания).
Эндоскопия носовой полости предназначена для рассмотрения аномалий строения структур носа и состояний выводных соустий, а также для проверки на присутствие полипов и иных образований в носовой полости.
Ультразвуковое исследование (УЗИ) проводится чаще в скрининговых целях, помогает в диагностике кист лобной и верхнечелюстной пазух.
Рентгенография определяет, насколько утолщены слизистые оболочки пазух, а также горизонтальный уровень жидкости или тотальное снижение пневмотизации пазухи.
Компьютерная томография (КТ) считается одним из наиболее информативных методов диагностики при ХС, целью которого являются:
- установление характера и распространённости патологических процессов;
- выявление причин и индивидуальных особенностей анатомии носовой полости и пазух носа, способствующих рецидиву синусита;
- визуализирование структур, которые не просматриваются при рентгенографии (особенность КТ с высоким разрешением).
Магнитно-резонансная томография (МРТ) лучше всего визуализирует мягкотканные структуры. Но, не смотря на это, данный метод диагностики не является базовым исследованием. Воздух и костные структуры имеют одинаковую интен сивность сигнала при проведении МРТ, а эта особенность не позволяет определить проходимость воздушных пространств, которые соединяют пазухи с носовой полостью. Однако МРТ применима в случаях подозрений на грибковое или опухолевое поражение околоносовых синусов и при возникновении осложнений ХС.
Диагностическое зондирование и пункция способствуют оценке объёма и характера содержимого поражённой пазухи и получению представления о том, насколько проходимы её естественные отверстия.
Бактериологическое исследование для определения причинности воспаления использует пробы, полученные при пункции воспалённой пазухи или носовой полости. [3]
Лечение хронического синусита
Первостепенные задачи лечения ХС:
- сократить длительность течения болезни;
- предупредить развитие возможных осложнений;
- уничтожить возбудитель заболевания. [3]
На то, какой будет терапия, влияет локализация и форма воспаления, причина его возникновения, а также наличие или отсутствие обострения. [4]
Консервативная терапия
При развитии обострения в околоносовых синусах применяется базисное лечение антибиотиками, которое зависит от вида возбудителя, выявленного во время диагностики. Однако антибиотикотерапия применима не ко всем видам ХС (лишь к хроническим воспалениям средней и тяжёлой степени). Также данный вид лечения нельзя использовать при грибковом ХС, так как в этом случае следует применять противогрибковые препараты (дифлюкан, флуконазол, нитстатин, леворин, интраконазол и другие). При аллергических синуситах показано проведение неспецифической общей и местной консервативной терапии.
Лечение бактериальных форм ХС средней и тяжёлой степени предполагает назначение антибиотиков ещё до результатов, получаемых при микробиологическом исследовании через несколько дней. Не смотря на то, что диагностика патогенной микрофлоры позволяет выбрать оптимальный для лечения антибиотик, всё же метод эмпирической антибиотикотерапии является оптимальным. При этом особое внимание уделяется чувствительности к препарату типичных возбудителей заболевания: S.pneumoniae и H.influenza.
Антибиотикотерапия предполагает применение следующих групп препаратов по выбору:
- амоксициллин, амоксициллин-клавуланат;
- цефалоспорины (цефуроксим, цефотаксим, цефтриаксон);
- макролиды (азитромицин, кларитромицин, рокситромицин);
- фторхинолоны (левофлоксацин, моксифлоксацин, спарфоксацин).
Лечение ХС на фоне иммунодефицитных состояний, продлённой назогастральной интубации, при муковисцидозе, а также при одонтогенном синусите представляет большие сложности. Возбудителями, вызывающими наиболее тяжёлые, нетипичные формы синусита, нередко бывают золотистый и эпидермальный стафилококк, Pr.vulgaris, Pr.aeruginosa, кишечная палочка, а также микроорганизмы, считающиеся сапрофитирующими обитателями носоглотки (зеленящий стрептококк, менингококк, стафилококк гемолитический). При эмпирическом выборе оптимальными препаратами с позиции спектра антибактериальной эффективности являются цефалоспорины (цефтриаксон), карбапенемы (меропенем) или фторхинолоны 3-4 поколения, назначаемые внутривенно при тяжёлой степени ХС.
В случае, если причиной возникновения ХС явилась обструкция естественных соустий пазух носа, пердусмотрено применение сосудосуживающих препаратов (деконгенсантов), назначаемых коротким курсом в виде капель и аэрозолей (ксилометазолин, оксиметазолин, тетризолин и другие).
Иными способами лечения ХС являются носовые души, промывание носовой полости тёплым изотоническим раствором и физиотерапия (УВЧ, УФО, микроволновая, ультразвуковая терапия, а также лазеротерапия).
Оперативная терапия
Хирургическое лечение показано в следующих случаях:
- неэффективность консервативного лечения;
- образования кист и полипов в пазухах носа;
- при гиперпластической и смешанной форме СХ. [4]
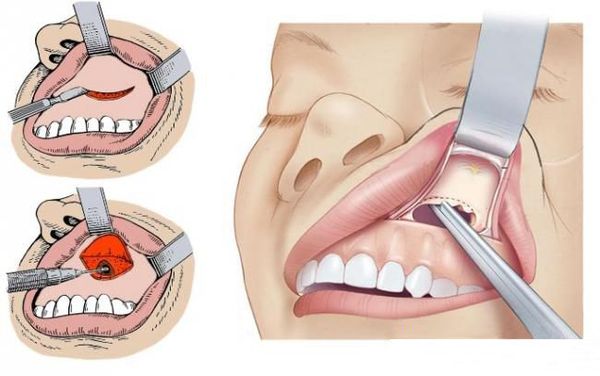
Выполнение пункции и зондирования пазух носа считается одним из важных методов лечения ХС. С помощью этих процедур эвакуируется патологическое отделяемое, после чего с применением антисептического раствора промывается поражённая пазуха и вводится лекарственный препарат. Наиболее лёгкой и часто проводимой процедурой является пункция верхнечелюстной пазухи. [3]
По сравнению с проведением повторных пункций более эффективным методом лечения является дренирование. После пункции в пазуху вводится постоянный дренаж, который позволяет промывать пазуху несколько раз в сутки.
Помимо данных методик активному опорожнению пазух и введению в них лекарственных препаратов способствует метод вакуумного перемещения жидкости или применение синус-катетера ЯМИК.
При полипозных ХС, которые сочетаются с полипозом носа, показана полипотомия. Она проводится как классическим методом (полипной петлёй), так и с использованием современных методик (радиоволны) под контролем эндоскопии.
Существуют стандартные операции:
- Гайморотомия по Калдвеллу-Люку, А.Ф. Иванову и Денкеру. При всех этих операциях подход к пазухе осуществляется через преддверие рта. Принцип операций: отслоить патологически изменённую слизистую оболочку пазухи, санировать пазуху и создать дополнительное соустье между пазухой и носовой полостью.
- Фронтотомия по Киллиану. Доступ к пазухе проводят через переднюю стенку (выполняют дугообразный разрез по брови, спускаясь по скату носа, и достигают наружного края грушевидного отверстия). Также создаётся лобно-носовое дополнительное соустье. [4]
На данный момент современные внутриносовые операции на пазухах носа производятся под контролем эндоскопа или операционного микроскопа, которые позволяют хирургу детально контролировать все этапы операции.
Суть этих операций — ревизия стенозированных естественных отверстий поражённых синусов, устранение анатомических аномалий и полипов, которые блокируют их проходимость. При условии восстановления вентиляции и дренажа поражённых пазух патологические изменения в слизистой оболочке подвергаются обратному развитию, и она приобретает нормальный вид. В этом случае удалению подлежат только участки необратимо изменённой слизистой оболочки, кисты, полипы. Их удаление осуществляют через расширенное естественное соустье пазухи внутриносовым доступом. [3]
Прогноз. Профилактика
Прогноз считается благоприятным при условии своевременного адекватного лечения. Возможно полное восстановление трудоспособности. Однако при отсутствии правильного лечения или самолечения могут развиться опасные для жизни осложнения.
Методы профилактики ХС предупреждают появление заболевание. Поэтому необходимо:
- проходить комплексную своевременную терапию инфекций, проникающих в носоглотку;
- удалять и вовремя лечить кариозные зубы и хронический тонзиллит;
- укреплять иммунную систему;
- проводить противоаллергические мероприятия;
- избегать переохлаждений;
- осуществлять нормализацию микроклимата в помещении;
- рационально питаться;
- лечить сопутствующие заболевания;
- проводить мероприятия по предупреждению осложнений;
- устранять предрасполагающие факторы возникновения ХС (искривление перегородки носа, атрезии и синехии полости носа).
Источник