- Сколько живет чесоточный клещ на одежде?
- Как выглядит чесоточный клещ и симптомы болезни
- Сколько дней способен прожить паразит без человека
- Какие факторы влияют на количество чесоточных клещей на теле
- Чесоточный клещ
- Описание паразита
- Виды чесоточных клещей
- Интересные факты
- Где обитают
- Как размножается клещ
- Опасность от чесоточного клеща
- Профилактика
- Меры предосторожности
- Чесотка (Н.Г. Кочергин)
Сколько живет чесоточный клещ на одежде?
Чесотка на сегодняшний день является наиболее широко распространенным паразитарным заболеванием кожи. Ежегодно во всем мире фиксируется более 300 млн. случаев заражения ею, также большое количество заболевших не обращается к врачу, лечась самостоятельно.
Как заражаются заболеванием, знает почти каждый из нас, а вот, сколько живет чесоточный клещ вне тела человека, известно не многим.
Как выглядит чесоточный клещ и симптомы болезни
Еще Аристотелем поднималась проблема о «вшах», живущих под кожей человека, именно за этого паразита в те времена принимали чесоточного клеща. Несмотря на то, что прошло много лет с тех пор, проблема заражения чесоткой все еще остро стоит перед человечеством.
Случаи заражения чесоткой фиксируются не только в странах, где горячая вода и мыло ценятся на вес золото, но и во вполне развитых и цивилизованных государствах.
Чесоточный зудень является возбудителем болезни, его размеры микроскопические, но это не мешает ему наносить серьезный вред здоровью человека. Внешний вид этого паразита, рассмотренного под сильным увеличением, напоминает очень маленькую черепашку.
Тело чесоточного клеща обладает выпуклой спинкой, покрытой множеством чешуек и щетинок, которые доставляют человеку дискомфорт, когда самка паразита движется под кожей, откладывая яйца.
Многих интересует вопрос, живут ли чесоточные зудни вне организма человека. В отличие от клещей других разновидностей, которых в мире выявлено не менее 50000, именно этот паразит может просуществовать без человека, а, следовательно, без еды не более 3 суток.
Паразит питается отмершими клетками человеческой кожи и кровью. Паразитируют на человеке только самки чесоточных зудней, так как главной задачей самцов является оплодотворение, а за ним следует гибель. Оплодотворенная самка пробирается под кожу человека, проделывает в ней ходы, а затем откладывает в них от 1 до 3 яиц в день.
Цикл жизни данных особей не превышает 1,5 месяца, но болезнь может длится годами, если ее не лечить, так как на смену погибшим паразитам приходит новое не менее голодное поколение.
- Кожный зуд.
- Сыпь на коже в виде пузырьков с жидкостью.
- Гнойные и кровяные корочки в области локтей.
- Чесоточные ходы в виде извилистых линий.
Заражаются болезнью при контакте с человеком, имеющим это заболевание, например через рукопожатие, использование его личных вещей. Редки, но бывают случаи заражения через предметы быта в общественных местах.
При первом возникновении зуда, стоит обратить внимание на каких именно участках кожи, располагается сыпь. Обычно это кожа на:
- Локтях.
- Ладонях.
- Между пальцами.
- Животе.
- Спине и плечах.
- Стопах.
- Боках и бедрах.
Большинство людей при ощущении зуда начинают лечиться от аллергии, если поставить правильный диагноз и идентифицировать высыпания самостоятельно является делом затруднительным, то лучше обратиться за помощью к дерматологу.
Сколько дней способен прожить паразит без человека
Большое количество людей интересует вопрос, сколько живет чесоточный клещ на одежде. Если в одежде присутствует ее владелец, то клещ на нее попавший практически моментально перебирается на кожу, не оставаясь на ней, в отличии, например от такого паразита, как бельевая вошь.
На одежде без человека, чесоточный зудень может просуществовать, как утверждают некоторые исследователи до 5 суток. Вообще, как и другие паразиты, клещи очень зависимы от температурного режима.
Известно, что при температурах свыше 60 градусов паразит погибает примерно через 10 минут, поэтому и вещи рекомендуется стирать именно при этой или более высокой температуре воды, чтобы уничтожить клеща.
При обычной комнатной температуре, клещ, потерявший хозяина, гибнет через 5 суток. Если температурный режим держится 21-22 градуса, а относительная влажность не превышает 75%, то чесоточный клещ способен продержаться без хозяина до 2 суток.
Когда температура опускается ниже 22 градусов, паразит впадает в анабиоз. Также клещи не переносят морозов. Поэтому, чтобы обеззаразить вещи, которые нельзя постирать, прокипятить, прогладить, обработать паром или препаратом А-ПАР, достаточно вынести на холод от 0 градусов.
На вопрос, сколько живут яйца чесоточного клеща, трудно дать однозначный ответ, но учеными выяснено, что они более устойчивы к воздействию внешних температур и не так нуждаются в высокой влажности, как например, личинки из них вылупившиеся.
Для самок паразита критической является влажность воздуха в 60%, а для личинок в 80%. Попавшие в результате расчесов на поверхность кожи взрослые особи и личинки достаточно быстро обезвоживаются, что грозит им гибелью, поэтому именно на коже они проводят лишь ограниченное количество времени.
Тело человека, его запах и тепло паразиты начинают ощущать с расстояния не более 6 см, попав на кожу, они начинают процесс размножения, после которого самка активно внедряется вглубь эпидермиса, что занимает у нее от 15 минут до одного часа.
Какие факторы влияют на количество чесоточных клещей на теле
Не менее интересным, чем вопрос о том, сколько живут паразиты на одежде человека и без него, является вопрос о том, от чего зависит количество клещей на теле хозяина.
Как правило, огромное количество паразитов скапливается на тех людях, кто никогда не меняет одежду и не принимает душ, там размножаться им никто не мешает, поэтому последние стадии заболевания можно наблюдать у личностей, ведущих асоциальный образ жизни, например, бродяг, пьяниц, нищих, жителей трущоб.
Многие люди, столкнувшись с зудом, начинают принимать препараты против аллергии, этот фактор способствует уменьшению паразитов под кожей, если человек в данном случае также использует мази, содержащие кортикостероиды.
Также популяции чесоточных зудней на теле значительно снижается при купании, так как они удаляются с тела способом, называемым механическим.
Люди, работающие на производстве, где перерабатывается нефть, керосин, бензин, редко страдают заболеванием, так как эти вещества губительны для паразитов.
Значительно снизить количество клещей, но не уничтожить их полностью, помогает использование антипаразитарных средств, но в меньших дозах и пропорциях, чем рекомендовал специалист. При неправильной обработке тела препаратами против чесотки часть паразитов способна выжить и дать новое потомство.
При лечении заболевания очень важно соблюдать все рекомендации лечащего специалиста, так как чесотка, если ее не лечить правильно, способна к рецидивам.
Зуд, не дающий покоя ночью, нарушает сон человека, у которого вследствие отсутствия полноценного отдых возникают ухудшения самочувствия, памяти, работоспособности. Уставший от зуда человек становится нервным и раздражительным, опасным для окружающих.
Сегодня побороть чесоточного клеща помогает не только бессчетное количество народных средств и методов, которые абсолютно бесплатны, но большой ассортимент всевозможных препаратов, вызывающих гибель этого паразита.
Человек, зараженный чесоткой, может самостоятельно выбрать в аптеке средство от чесотки, подходящее ему по составу и по финансовым возможностям.
Источник
Чесоточный клещ
Чесоточный зудень – подкожный паразит типа членистоногих, класса паукообразных, причина заболевания чесоткой у людей и некоторых видов млекопитающих.
Клещ может передаваться от одного человека к другому в момент близкого контакта или при общем использовании средств личной гигиены.
Описание паразита
Клещ имеет желтоватый или кремово-белый цвет. Невооруженным глазом его заметить сложно, так как самец имеет размер около 0.20 мм, а самка в 1.5 раза крупнее.
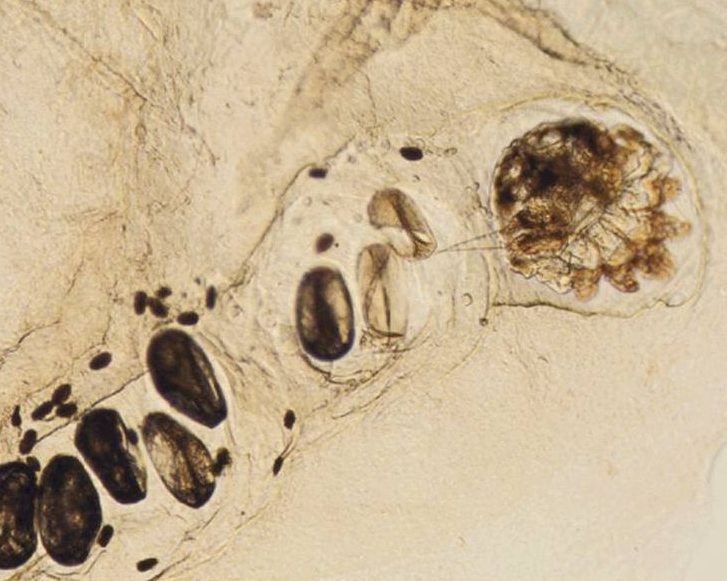
Инфекцию распространяют только самки паразита. Роль самцов заключается в одном оплодотворении самки, и после этого он погибает. Тело у клеща овальное, похожее на черепаший панцирь или фасолину. У взрослых клещей есть четыре пары лап, на двух передних у самок, а у самцов на 1, 2 и 4 парах лап, есть своеобразные присоски. Яйца мелкие, овальные, размером примерно 0.2 мм. Личинки белые, круглые, с 3 парами ног, размер туловища составляет также 0.2 мм. Следующая стадия развития чесоточного зудня — это нимфа. Это белая круглая особь уже с 4 парами ног, она чуть меньше, чем взрослый клещ.
Виды чесоточных клещей
- Нападает на людей, собак, кошек — Sarcoptes scabiei.
- Собаки, коты, кролики от него страдают, может передаваться к человеку, вызывает нотоэдроз — Notoedres cati.
- Нападает на человека, вызывает демодекоз — Demodex folliculorum и Demodex brevis.
- Otodectes cynotis — живет в человеческом ухе, вызывает ушную чесотку (отодекоз).
Интересные факты
- Большинство паразитов живут на 1-3 различных хозяевах в течение 1 своей жизни.
- Клещи могут вызывать аллергию.
- Зудни могут существовать несколько дней без хозяина при благоприятных условиях.
- Если лечение болезни не осуществляется, то численность особей в колонии может составлять до 1 миллиона. Водой из смыть просто нереально.
Где обитают
Чесоточные зудни встречаются везде, где обитают их возможные хозяева. Заражение обычно происходит весной или осенью. Каждый вид чесоточного зудня выбирает своего хозяина. Он может поселиться на лошадях, КРС, свиньях, собаках, кроликах, овцах и на человеке. Клещи, живущие на животных, не могут долго жить на человеке и вскоре сами умирают, хотя причиняют определенные неудобства.
Чесоточные клещи обычно живут всю жизнь в одном месте, но в теплых и влажных местах в течение 2-4 недель они могут существовать и без хозяина. В этом случае именно температура окружающей среды. приближенная к температуре тела человека, является главным фактором для выживания паразита.
Как размножается клещ
Неоплодотворенные самки проделывают длинные ходы в коже, после чего они возвращаются на ее поверхность и спариваются с самцами. Затем уже через несколько часов они возвращаются в ранее проделанные ходы и откладывают в них яйца. Процесс кладки длится около 1 месяца с перерывами в 2-3 дня. Каждая самка откладывает до 25 яиц каждые 14 дней, но только 10% из них развиваются до взрослых особей.
Через 3-5 дней из яиц вылупляются личинки, которые живут в чесоточных ходах или волосяных фолликулах. Через 2-3 дня личинки превращаются в нимф, а спустя 4-6 дней нимфы вырастают до размеров взрослых клещей, и весь цикл заново повторяется. Так новое поколение паразитов воспроизводится каждые 14 дней.
Опасность от чесоточного клеща
Движение паразита под кожей, его экскременты, слюна и яйца вызывают воспаления в виде аллергических высыпаний. Аллергические реакции у первично зараженных развиваются в течение 1.5 месяцев, а у повторно зараженных — через несколько дней.
Главный симптом чесотки — нестерпимый зуд. Сначала он появляется в одном месте, где кожа нежная и тонкая, а потом поражает все тело. Маленьких деток клещ донимает на коже головы, лица, стоп, ладоней. Еще один признак болезни — папуловезикулезная сыпь, пупырышки с красными пятнами с прозрачной жидкостью внутри.
Болезнь переходит контактным путем – при соприкосновении с кожей (рукопожатия, игры, половые контакты, использование чужих предметов посуды, личной гигиены и т.п.). Чесоткой можно заразиться в поездах, гостиницах. Болезнь не проходит сама, она живет постоянно, нередко затихая, а потом возвращаясь с новой силой.
Профилактика
Чтобы обезопасить себя от заражения чесоткой, придерживайтесь простых правил:
- не пользуйтесь чужим бельем, одеждой, полотенцами, расческами, зубными щетками, бритвами, мочалками;
- ежедневно принимайте душ;
- каждый день меняйте нижнее белье;
- один раз в неделю меняйте постельное белье;
- не давайте залеживаться грязному белью, стирайте его в горячей воде выше 60 градусов;
- проглаживайте все белье после стирки;
- регулярно стригите ногти;
- мойте руки перед едой и после возвращения с улицы;
- проводите влажную уборку 1 раз в неделю;
- будьте аккуратны в банях, бассейнах, саунах, носите там шапочку для волос, используйте только свои тапочки.
Если вы дотронулись до предмета, вызывающего подозрение, быстро вымойте руки с мылом или примените дезинфицирующее средство.
Меры предосторожности
Если вы проживаете вместе с зараженным чесоткой, делайте следующее:
- моментально отправьте больного к врачу-дерматологу для назначения лечения;
- обработайте свое тело в профилактических целях 1 раз;
- никогда не пользуйтесь личными вещами и одеждой больного;
- обработайте все предметы, которых касался больной – телефон, карандаши и авторучки, дверные ручки, поплавок слива в унитазе, вентили на кранах, мебель, матрасы, домашних животных;
- выстирайте в доме всю одежду и постельное белье, прогладьте вещи с двух сторон;
- промойте и обработайте все поверхности пылесосом, сразу утилизируйте мешок пылесборника.
Чем быстрее вы начнете лечение больного, тем эффективнее оно будет. Если «запустить» чесотку, то она задержится надолго, надежно «въестся» во все вещи, предметы обихода и быта.
Источник
Чесотка (Н.Г. Кочергин)
Опубликовано в журнале:
«Качество жизни. Медицина.» »» №1(8)/2005, стр.73, Москва, 2005
Н.Г. Кочергин, доктор медицинских наук, профессор
Московская медицинская академия им И.М. Сеченова
Из всех заразных кожных болезней человека чесотка является самой заразной. Легко передаваемая при прямом контакте (бытовом, половом) чесотка в силу этого имеет широкое распространение. Время от времени отмечаются отдельные вспышки заболевания, вызываемые разными причинами как биологического, так и социального характера. Среди этих причин заметное место занимают врачебные ошибки в виде гиподиагностики или неправильного лечения [1]. И это несмотря на характерную в большинстве случаев клиническую картину, простоту и доступность лабораторной диагностики и наличие современных высокоэффективных про-тивочесоточных средств. В связи с этим необходимо умение врачей-клиницистов всех специальностей своевременно распознавать чесотку и проводить соответствующие терапевтические мероприятия.
На рубеже XX и XXI веков официальный интенсивный показатель заболеваемости чесоткой в России находился на уровне 150-220 на 100 000 населения [3], что не отражает истинной заболеваемости, которая может быть значительно выше. Благодаря предпринимаемым в настоящее время усилиям в борьбе с чесоткой к концу первого десятилетия текущего века прогнозируется снижение показателя заболеваемости в России до 14-33 на 100 000 населения.
В структуре заболеваний кожи в разных регионах мира доля чесотки колеблется в значительных пределах. Так, в Эфиопии среди обратившихся за дерматологической помощью сельских жителей чесотка составляет 9,8%, занимая третье место по частоте после всех кожных инфекций и аллергодермато-зов [4], а в некоторых странах Западной Африки это заболевание стоит на первом месте по частоте обращений и достигает одной трети всех дерматозов [2].
Этиология и эпидемиология
Чесотка (scabies) — заразное паразитарное заболевание, вызываемое чесоточным клещом (Sarcoptes scabiei hominis). Чесоточный клещ — это постоянный паразит, большую часть своей жизни проводящий в коже человека и лишь короткое время в период расселения пребывающий на поверхности кожи. Вне кожи человека клещи живут всего несколько дней и быстро погибают.
Чесоточный клещ визуально имеет вид беловатой, величиной с маковое зернышко точки, при этом размер самки, которая и является непосредственной причиной всех симптомов заболевания, составляет 0,25-0,35 мм. Основным местом пребывания самок является эпидермис, чешуйками которого они и питаются, захватывая клетки зернистого слоя, то есть являются кератофагами. Скорость продвижения самки в роговом слое при прокладывании хода составляет 0,5-2,5 мм/сут, а на поверхности кожи — 2-3 см/мин.
Для чесоточных клещей характерен строгий суточный ритм. Днем самка находится в состоянии покоя, а вечером и ночью прогрызает чесоточные ходы, интенсивно питаясь и откладывая яйца с тем, чтобы днем вновь перейти в состояние покоя. Такая суточная программа выполняется всеми самками синхронно, что и объясняет вечерний и ночной характер зуда при чесотке.
В коже клещи быстро размножаются. Оплодотворенная самка пробуравливает в верхних слоях эпидермиса чесоточный ход — галерею, где откладывает яйца. В среднем за жизнь, которая продолжается до 1,5 мес, самка откладывает около 40-50 яиц. Через несколько дней после яйцекладки из них выводятся личинки, вскрывающие покрышку хода и выходящие на поверхность кожи, где после двух линек превращаются во взрослых клещей — самцов и самок, которые дают начало новому циклу с расселением на новые участки кожного покрова.
Заражение чесоткой происходит, как правило, при непосредственном тесном телесном контакте больного со здоровым, чаще всего в постели. Значительно реже чесоткой заражаются через предметы, бывшие в употреблении больного (общее постельное и носильное белье, верхняя одежда, рукавицы, перчатки и т.д.), если прошло не более нескольких часов или, максимум, сутки—двое до контакта с предметами, так как чесоточные клещи вне кожи человека нежизнеспособны.
Эпидемиология чесотки определена облигатно антропонозным характером заболевания, постоянным типом паразитирования возбудителя и при прямом пути передачи инфекции носит ярко выраженный очаговый характер. Выделяют семейные очаги и так называемые коллективные (общежития, детские дома, соматические стационары и пр.). Внеочаговое заражение чесоткой в банях, поездах, гостиницах происходит редко при последовательном контакте людей с зараженными предметами (постельное белье, предметы туалета).
Клиническое течение
Инкубационный период при чесотке неопределенен и зависит от ряда обстоятельств. Например, при заражении оплодотворенными самками он может практически отсутствовать, так как самка сразу начинает рыть ход и откладывать яйца, что и обеспечит быстрое возникновение главного симптома заболевания — зуда. При заражении личинками первые симптомы заболевания могут появиться через 10-14 дней — время, необходимое для метаморфоза клещей. Наконец, стертое, невыраженное развитие клинической симптоматики может оказаться незамеченным самим больным, и он будет указывать на начало заболевания, значительно отстоящее по времени от возможного момента заражения.
Так или иначе, в конце инкубационного периода появляются первые симптомы чесотки, для развернутой клинической картины которой типичны: зуд, особенно усиливающийся вечером и ночью; папулезно-везикулезная сыпь; чесоточные ходы и расчесы; локализация высыпаний в определенных местах.
Внешне чесоточный ход выглядит как едва возвышающиеся над уровнем нормальной кожи тонкие, как ниточка, полоски — прямолинейные, дугообразные или зигзагообразные. Обычная длина ходов 0,5-1 см, но они могут быть и длиннее. Окраска их различна и зависит от чистоплотности больного. У людей с чистой кожей ходы белого цвета и усеяны чуть заметными сероватыми точками, соответствующими месту выхода из хода молодых клещей. На загрязненной коже ходы темно-серые с черными точками или совсем черные от попадания пыли и грязи непосредственно в ход. Нередко ход заканчивается прозрачным пузырьком, сквозь покров которого порой удается видеть белую точку (тело клеща). На другом конце хода часто имеется узелок — место внедрения клеща в кожу, что может создавать вид парного расположения элементов, соединенного чесоточным ходом. Помимо ходов, на месте укусов молодых клещей и самцов возникают мелкие, диаметром до 1 мм или несколько больше, уртикоподобные узелки, которые вследствие расчесов покрываются точечными кровянистыми корочками. Возможны и более крупные расчесы, оставляющие после себя линейные черные корочки, как правило симметричные.
Излюбленной локализацией чесоточной сыпи являются пальцы кистей, особенно межпальцевые складки и боковые поверхности; боковые поверхности ладоней; запястья с ладонной стороны; сгибательные поверхности предплечий и плеч; передняя складка подмышечной впадины; боковые поверхности груди и живота; область вокруг пупка; кожа вокруг сосков молочных желез у женщин; поясница и ягодицы; кожа полового члена; внутренняя поверхность бедер; подколенные впадины; область лодыжек; у маленьких детей — ладони и подошвы (см. рисунки на с. 86). Сыпь при чесотке, как правило, симметричная. У детей младшего возраста, особенно грудных, проявления чесотки нередко рассеяны по всему телу, могут быть даже на лице и волосистой части головы.
Помимо описанной выше типичной чесотки, выделяют чесотку «чистоплотных», чесотку, осложненную вторичной пиодермией, экзематизиро-ванную чесотку, чесоточную лимфоплазию и норвежскую чесотку.
Чесотка «чистоплотных» регистрируется преимущественно у людей часто практикующих многократное мытье, особенно по вечерам. Это приводит к тому, что значительная часть популяции клеща механически удаляется с кожи, что обеспечивает минимизацию клинических проявлений заболевания и, соответственно, долгое «необращение» к врачу. При этом сам больной продолжает оставаться источником заражения для людей, бывших с ним в контакте.
Постоянные расчесы при типичной чесотке, повреждая кожу, способствуют внедрению в нее кокковой флоры, что нередко сопровождается появлением различных видов гнойничковой сыпи (импетиго, эктима, фурункулы). При затяжном течении вторичной пиодермии возможно развитие лимфангитов, лимфаденитов и даже общих явлений интоксикации.
Длительно недиагностированная чесотка у людей, склонных к аллергии вообще, может привести к развитию типичных проявлений экзематозного процесса в виде везикуляции, мокнутия, постоянного зуда, что еще больше затрудняет диагностику чесотки.
Чесоточная лимфоплазия, не являясь редкостью, представлена обычно сильно зудящими узелками величиной с мелкую горошину, локализующимися на мошонке, половом члене, ягодицах, локтях, реже в других местах. Причиной ее считается особая индивидуальная предрасположенность кожи больного отвечать на паразитарный раздражитель лимфоидной инфильтрацией. После полноценного противочесоточного лечения и этиологического излечения чесоточная лимфоплазия имеет склонность длительно персистировать, давая больному повод думать о неэффективности проведенной терапии и толкая его на повторные курсы уже необоснованного самолечения.
Наконец, норвежская чесотка встречается крайне редко. Клинически проявляясь массивными корками, папулезно-везикулезно-пустулезны-ми высыпаниями на фоне эритродермии, норвежская, или крустозная чесотка развивается при им-мунодефицитных или иммуносупрессивных состояниях различной природы. Из-за огромного числа паразитов, которые «кишат» под корками, норвежская чесотка крайне контагиозна, при этом у контактных развивается типичная чесотка.
Общее состояние больных при чесотке обычно мало страдает. Однако долго существующая чесотка, экзематизация, постоянный зуд, бессонница в связи с этим могут приводить к невротическим реакциям, вплоть до случаев чесоточного маразма.
Диагностика
Диагноз чесотки устанавливают на основании характерной клинической картины, а также обнаружения чесоточного клеща при лабораторном исследовании. Материал для исследования можно получить двумя способами: путем вскрытия пузырьков иглой или методом поверхностного срезания безопасной бритвой всего элемента (поверхностная биопсия эпидермиса). Указанные манипуляции желательно проводить под контролем лупы. Для лучшего определения хода его можно покрасить йодной настойкой, при этом он окрашивается в коричневый цвет.
При первом соскобе для извлечения клеща следует под основание пузырька ввести гистологическую иглу и продвинуть ее вглубь в сторону чесоточного хода. Затем необходимо слегка приподнять острие иглы кверху и извлечь ее. На кончике иглы даже невооруженным глазом будет заметна беловатая точка — самка клеща.
Микроскопирование проводят в изотоническом растворе натрия хлорида. Извлеченный иглой материал переносят на предметное стекло, заливают указанным раствором, накрывают покровным стеклом и исследуют под малым увеличением.
Рекомендуются и другие методы лабораторного подтверждения чесотки. На элемент кожной сыпи наносят одну каплю 10% раствора едкой щелочи, через 2 мин соскабливают мацерированный роговой слой и исследуют его под микроскопом. Соскоб с элементов можно производить и после нанесения на них на 15 мин молочной кислоты. На очаг, протертый эфиром, можно наложить целлофановую ленту и быстрым движением сдернуть ее. Затем несколько полосок ленты монтируют на стекло и микроскопируют при малом увеличении.
У детей рекомендуется применять так называемый чернильный тест. Обратной стороной пера авторучки осторожно касаются чесоточной папулы, покрывая ее чернилами. Затем тампоном, смоченным спиртом, немедленно стирают чернила с поверхности кожи. В случае чесотки чернила распространяются по чесоточному ходу, образуя характерную зигзагообразную линию, идущую от папулы. При этом тесте могут быть получены и ложнополо-жительные результаты, что в ряде случаев требует применения поверхностной биопсии.
У больных чесоткой обнаруживают яйца самок паразитов, личинки, нимфы, экскременты. При исследовании в изотоническом растворе натрия хлорида клещ подвижен, так как остается живым.
Лечение
Самопроизвольно чесотка не проходит, может протекать, периодически обостряясь, многие месяцы и годы, и такой больной представляет постоянный очаг инфекции. Для того чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца с помощью наружных акарицидных средств. Общего лечения не требуется. Наружное лечение проводит сам больной, а в стационаре — средний медицинский персонал.
В настоящее время существует несколько методов лечения чесотки различными акарицидными средствами. Однако вне зависимости от препарата для эффективного избавления от чесотки необходимо соблюдение ряда общих принципов [1]. Прежде всего, нужно лечить одновременно всех контактных в очаге, даже при наличии лишь одного больного (например, всех членов семьи); акарицидное средство следует втирать во все участки кожного покрова, кроме лица и головы (а у маленьких детей и без этого исключения); выбранное средство втирают только руками, без использования тампонов или салфеток; наносить акарицид-ный препарат лучше в вечернее время после предварительного мытья; лечение осложнений следует проводить одновременно с терапией чесотки.
Исторически самое раннее средство лечения чесотки — серная мазь (20-33%), которую втирают во все тело, кроме головы, перед сном в течение 4-5 дней. Затем 1-2 дня мазь не втирают, больной все это время остается в том же белье, которое пропитывается мазью. Далее больной моется и надевает чистое белье. У людей с повышенной чувствительностью нередко развиваются дерматиты, поэтому втирать серную мазь в участки с тонкой и нежной кожей следует осторожно, а у детей применять 10-20% мазь. Предложено и одноразовое втирание серной мази. Больной при этом вначале увлажняет тело мыльной водой и досуха втирает в пораженные места 15-20% серную мазь в течение 2 ч, после чего припудривает кожу тальком или крахмалом. Мазь не смывают в течение 3 дней, затем больной моется и меняет белье, и на этом лечение заканчивается.
Существует также способ лечения чесотки по Демьяновичу. Для этого готовят два раствора: №1 — 60% раствор натрия тиосульфата и № 2 — 6% раствор хлористоводородной кислоты.
Раствор №1 энергично втирают в кожу в следующей последовательности: в левое плечо и левую руку, правое плечо и правую руку, в туловище, левую ногу, правую ногу — по 2 мин, особенно тщательно в те места, где имеются чесоточные высыпания. Через нескольких минут, когда раствор подсохнет, а кожа станет белой, как бы припудренной кристаллами натрия тиосульфата, его втирают в той же последовательности повторно также по 2 мин в каждую область. Во время второго цикла втираний оставшиеся на коже после первой процедуры кристаллы соли разрушают покрышки чесоточных ходов, что облегчает поступление препарата прямо в них.
После второго втирания раствора натрия тиосульфата и обсыхания приступают к обработке кожи раствором №2 вымытыми водой ладонями. При втирании хлористоводородная кислота не должна стекать с кожи, чтобы не смывать натрия тиосульфат. Раствор втирают в той же последовательности быстрыми и энергичными движениями, но в каждую область — лишь по 1 мин. После подсыхания кожи хлористоводородную кислоту втирают еще 2 раза.
По окончании процедуры больной надевает чистое белье и не смывает оставшееся на теле средство в течение 3-х дней, а затем моется.
В результате взаимодействия на коже двух растворов выделяются сернистый газ и сера, которые и убивают чесоточного клеща, его яйца и личинки. У детей, больных чесоткой, обработку по способу Демьяновича проводят теми же растворами в половинной концентрации.
Как правило, один курс лечения обеспечивает выздоровление. Успех целиком зависит от правильного выполнения процедуры. Если после первого курса лечения полного выздоровления не наступило, то через 3-5 дней обработку повторяют. Неудобствами метода Демьяновича являются некоторая громоздкость технологии и неприятный запах выделяющегося сернистого газа.
Одним из наиболее популярных современных средств лечения больных чесоткой является бен-зилбензоат: 20% эмульсия (или мазь) для взрослых и 10% — для детей. Лечение проводят по следующей схеме: в 1-й день препарат втирают ватным тампоном последовательно во все очаги поражения дважды по 10 мин с 10-минутным перерывом. После этого больной надевает обеззараженную одежду и меняет постельное белье. На 2-й день втирание повторяют. При проведении обработки тела бензилбензоатом нужно оберегать глаза. Через 3 дня после этого больной моется в бане или под душем и меняет белье.
Наиболее удобное и эффективное современное средство против чесотки — аэрозоль Спре-галь, который можно применять как у взрослых, так и у детей. В состав Спрегаля входят эсдепа-летрин — нейротоксический яд для клещей и пиперонила бутоксид, усиливающий действие эсдепалетрина. Препаратом опрыскивают все тело сверху вниз на расстоянии 20-30 см вечером после мытья, особо тщательно обрабатывая места излюбленной локализации клещей и избегая попадания на слизистые оболочки глаз и полости рта. Перед использованием препарата у детей (в т.ч. новорожденных), необходимо закрыть им нос, рот и глаза салфеткой. При смене пеленок у детей грудного возраста следует повторно опрыскивать всю область ягодиц. При поражении лица у детей грудничкового и раннего детского возраста Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу. 12-часовой экспозиции на теле больного достаточно для полного акарицидного эффекта Спрегаля, поэтому наутро он тщательно моется, и лечение считается законченным. Одного аэрозольного баллона Спрегаля достаточно для трех человек. Достоинствами данного средства являются кратковременность терапии, хорошая переносимость и удобство применения.
При наличии осложнений чесотки в виде вторичной пиодермии или экзематизации лечение их проводят одновременно с основной акарицидной терапией и при необходимости продолжают после ее окончания. Средства для лечения осложнений подбирают индивидуально в зависимости от показаний. Это могут быть антибиотики системного и местного действия, антигистаминные средства, кортикостероидные препараты для наружного применения и др.
Независимо от вида терапии, борьба с чесоткой не может быть ограничена только лечебными процедурами. Обязательны дополнительные мероприятия. Сразу же после окончания лечения все белье больного (как носильное, так и постельное) необходимо тщательно выстирать, лучше с кипячением. Верхнее платье и одежду, которые нельзя стирать, следует обработать в химчистке или путем проглаживания горячим утюгом, особенно с внутренней стороны, или проветрить на воздухе в течение 5-7 дней. Так же обрабатывают матрас, одеяло и другие вещи больного. Исключительно важно одновременное лечение всех заболевших в одной семье, школе, общежитии и т. д. Поэтому необходим осмотр всех, кто находился в тесном, особенно бытовом, или половом контакте с заболевшим. Несоблюдение этого важного правила может привести к тому, что один из членов семьи, излечившись от заболевания, вскоре вновь заболевает, заразившись от других членов семьи, которые до этого не лечились.
На каждого выявленного больного чесоткой медицинский персонал заполняет экстренное из вещение об острозаразном заболевании, которое направляют в учреждения санитарно-эпидемио логического надзора. При неблагоприятной эпи демической обстановке большое значение приоб ретают медицинские осмотры населения, особен но в организованных коллективах, усиление кон троля за банями и душевыми, организация скабиозориев, в которых проводят массовые де зинфекционные и лечебные мероприятия.
Список литературы
1. Белоусова Т.А., Кочергин Н.Г. Человек и лекарство (тез. докл.).- М., 1995.- С. 45.
2. Кочергин Н.Г., Толчина Л.В. Актуальные пробле мы дерматологии: Материалы конференции.— М., 2003.-С. 59.
3. Соколова Т.В., Лопатина Ю.В. Паразитарные дер матозы.-М., 2003.
4. PadoveseV. et al. / JEADV.- 2004.- V.18, Suppl. 2.- P. 181-182.
Источник