- Слизь в горле
- Зачем образуется слизь
- Причины постназального синдрома
- Симптоматика
- Как лечить слизь в горле
- Назофарингит — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины назофарингита
- Симптомы назофарингита
- Патогенез назофарингита
- Классификация и стадии развития назофарингита
- Осложнения назофарингита
- Диагностика назофарингита
- Сбор анамнеза и осмотр
- Лабораторная диагностика
- Инструментальная диагностика
- Дифференциальная диагностика
- Лечение назофарингита
- Прогноз. Профилактика
- Профилактика
Слизь в горле
Скопление слизи в глотке — состояние неприятное, но излечимое. Главное — точно определить причину этого симптома, и устранить её. То есть состояние, при котором в глотке собирается слизь — это не самостоятельный диагноз, а одно из проявлений основного заболевания. Мокрота в горле может скапливаться не только из-за воспалительных процессов в носоглотке. Есть и другие причины, не связанные с лор-органами. Какие? Читайте в нашей новой статье.
Скопление слизи в горле — состояние весьма неприятное, особенно в тех случаях, когда она накапливается постоянно, и человека не покидает чувство, что в горле что-то мешает.
В медицине даже существует специальный термин, который употребляется при постоянно стекающей слизи в глотку из носовой полости — постназальный синдром. По сути, это тот же насморк, но наоборот.
Когда слизистые выделения из носа выходят не наружу, а внутрь, они раздражают стенки глотки и вызывают у человека непреодолимое желание часто откашливаться и сглатывать мокроту. Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога.
Так почему скапливается слизь в горле? Причины и лечение этого состояния — тема нашей новой статьи.
Зачем образуется слизь
Выработка носоглоткой слизистых масс — явление естественное. Они выполняют увлажняющую и защитную функцию. Слизистые массы задерживают попадающие с воздухом инородные частицы, пыльцу, бактерии и не дают им спуститься ниже в трахею и лёгкие. Как только эти чужеродные агенты попадают на слизистые оболочки, количество вырабатываемого секрета увеличивается, у человека возникает желание прочистить нос или откашляться. Когда раздражитель выведен из организма, выработка секрета возвращается к прежнему уровню.
В норме процесс образования слизистых масс человек не замечает — они сглатываются вместе со слюной.
Скопление слизи в горле становится заметным, когда она вырабатывается постоянно и загустевает. Больной непосредственно ощущает, как слизистые массы текут по задней стенке глотки и скапливаются в ней. В дневное время скопление мокроты не так беспокоит — она проглатывается и не сильно раздражает кашлевые рецепторы. Но стоит принять горизонтальное положение, например, ночью во время сна, слизистые массы не могут свободно пройти внутрь и застаиваются в глотке. Это вызывает сильнейшие приступы кашля, которые даже могут спровоцировать рвоту.
Когда человек приходит к оториноларингологу и говорит: «Я постоянно сглатываю слизь в горле», первым делом лор-врач выяснит, почему в горле скапливается слизь.
Только после установления истинной причины слизи в горле, можно будет назначить корректное лечение.
Причины постназального синдрома
Причины постоянно скапливающейся слизи в глотке могут быть инфекционной и неинфекционной природы. К ним относят:
- Воспалительные заболевания носоглотки и гортани (синуситы, фарингит, ларингит). Усиленная выработка слизистого секрета в этот период связана с попыткой организма прочистить дыхательные пути от бактерий и вирусов, тем самым ускорив выздоровление. То, что слизь в этом случае выделяется обильно, наоборот, является вариантом нормы. Такие слизистые массы не мешают, а помогают избавиться от болезнетворных микроорганизмов.
- Хронические заболевания верхних дыхательных путей. Эти заболевания вызывают воспалительные процессы в носоглотке, в результате чего здесь формируется постоянный источник инфекции.
- Заболевания нижних дыхательных путей (бронхит, воспаление лёгких, туберкулёз).
- Аллергические реакции на внешний раздражитель. Аллергия может сопровождаться обильным скоплением мокроты, которая мешает и её хочется постоянно сглатывать.
- Нарушения в работе желудочно-кишечного тракта, при которых содержимое желудка забрасывается обратно в пищевод и далее в глотку (гастроэзофагеальная рефлюксная болезнь, гастрит, язва).
- Особенности строения носовой полости (искривлённая носовая перегородка, увеличенные носовые раковины).
- Аденоиды.
- Неправильное питание — употребление слишком жирной или острой пищи раздражает органы ЖКТ и может спровоцировать усиленную выработку секрета.
- Вредные привычки. Табакокурение и злоупотребление алкогольными напитками приводит к ожогам слизистой оболочки глотки. Организм пытается избавиться от пагубного воздействия вредных веществ, усиленно вырабатывая слизистые массы.
- Попадание в носовую полость посторонних предметов — частая причина скопления слизистых масс в глотке у детей, поскольку малыши в процессе игры могут засунуть в носовые ходы бусинки, мелкие детали игрушек и т.п.
- Плохая экологическая обстановка в месте проживания — загрязнённый воздух и пыль. Таким способом организм пытается избавиться от вредных частиц, попавших с воздухом.
Чем быстрее будет определена причина этого состояния, тем быстрее будет назначено и проведено эффективное лечение горла.
Симптоматика
Когда слизистые массы постоянно «стоят» в горле, больному хочется их сглатывать. Подобные действия (если секрет слишком густой) могут вызывать рвотные позывы и тошноту. Это состояние обычно протекает параллельно с другими характерными признаками, на которые жалуются больные на приёме у лор-врача:
- першение в гортани;
- ощущение кома в горле, от которого невозможно избавиться;
- постоянное желание откашляться, хотя и кашель не приносит облегчения; приступы кашля особенно сильны ночью;
- неприятные ощущения в процессе проглатывания пищи;
- неприятный запах изо рта, вызываемый размножающимися в глотке болезнетворными микроорганизмами;
- увеличение лимфатических узлов;
- громкий храп.
Чтобы понять, как лечить горло, нужно обратиться к лор-врачу для определения причины постназального синдрома.
Как лечить слизь в горле
Определением причины скопления слизистых масс занимается врач — оториноларинголог. Иногда приходится дополнительно обращаться к смежным специалистам: аллергологу, гастроэнтерологу и т.п. После установления причины неприятного состояния, пациенту будет назначена эффективная схема лечения, направленная не только на избавление от мокроты, но и на терапию основного заболевания.
Ведь стекание слизистых масс по носоглотке — это всего лишь симптом, который был спровоцирован основным диагнозом. Если качественно лечить заболевание, уйдёт и проблема скапливающейся слизи.
Пациенту лор-врач обязательно порекомендует скорректировать количество употребляемой жидкости: необходимо пить больше тёплой жидкости, чтобы разжижить слизь (разумеется, если у больного нет проблем с почками). Также больному назначают отхаркивающие препараты и лекарства для разжижения мокроты (муколитики), чтобы ускорить её отхождение.
Дальнейшая тактика лечения зависит от характера основного заболевания. Если мокрота образуется из-за инфекционного заболевания, врач назначает антибактериальную либо противовирусную терапию (препарат, его дозировку и курс приёма также определяет оториноларинголог).
Если причина в аллергии, назначаются антигистаминные препараты. Дальнейшим лечением занимается врач — аллерголог.
При диагностировании проблем с ЖКТ необходимо пройти курс лечения у гастроэнтеролога.
Местная терапия также включает использование антисептических спреев (например, «Мирамистин»), приём иммуностимуляторов («Имудон», «Лизобакт»). Отлично дополнят основное лечение и ускорят процесс выздоровления физиотерапевтические процедуры в лор-клинике.
Если проблема скопления слизистых масс вас беспокоит, не затягивайте с лечением и приходите в «Лор Клинику Доктора Зайцева», ведь это профиль нашей клиники.
Для записи на консультацию звоните, пожалуйста, по телефонам: +7 (495) 642-45-25 и +7 (926) 384-40-04.
Источник
Назофарингит — симптомы и лечение
Что такое назофарингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
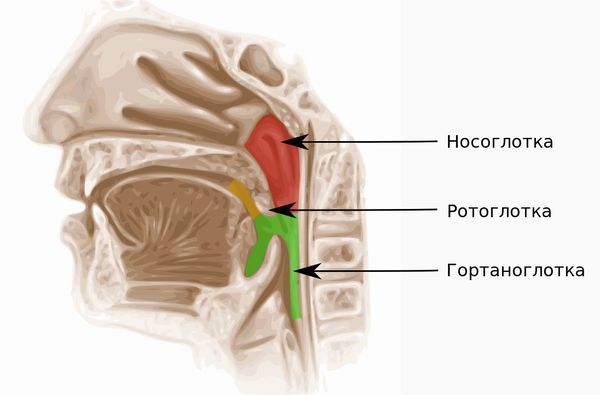
Назофарингит («nasus» — нос, «pharynx» — глотка) — это воспаление слизистой оболочки верхнего отдела глотки (носоглотки), которое сопровождается её отёком и покраснением. При назофарингите человеку трудно дышать носом из-за отёка слизистой и выделений, которые скапливаются в носу. Также его беспокоит дискомфорт и боль в горле.
Назофарингит — это полноценное самостоятельное заболевание, которое сочетает в себе признаки двух болезней: ринита (воспаления слизистой носа) и фарингита (воспаления слизистой глотки). Без лечения назофарингит может привести к риносинуситу с воспалением околоносовых пазух, хроническому фарингиту и гаймориту.
В медицинской литературе встречаются другие названия этого диагноза: «ринофарингит», «риноназофарингит», «эпифарингит», «риновирусная инфекция». В быту говорят «простуда» или «насморк». На самом деле простудой могут называть многие состояние, например вирус герпеса (простуда на губе) и острый ринит (когда течёт из носа).
Распространённость
Назофарингит — самое распространённое заболевание верхних дыхательных путей, с которым пациенты обращаются к врачу в холодное время года. 80 % населения вне зависимости от пола и возраста ежегодно сталкивается с этим диагнозом: взрослый человек болеет назофарингитом пару раз в год, дети чаще — 4 – 6 раз в год [1] . Во-первых, это связано с анатомическими особенностями: у детей маленькая носовая полость и узкая глотка, поэтому слизистым оболочкам легче воспалиться. Во-вторых, с уязвимостью детского иммунитета. Чем слабее иммунитет, тем более выраженными будут симптомы назофарингита. В-третьих, у детей хорошо развита лимфоидная ткань в верхней части глотки. Она отличается высокой реактивностью (склонностью к отёку) при инфекционных заболеваниях.
Причины назофарингита
Причиной назофарингита является проникновение инфекции (чаще всего вирусов) или аллергена в носоглотку. В половине случаев возбудители назофарингита — риновирусы, а также аденовирусы, вирус гриппа и коронавирусы [2] . Всего установлено более 200 инфекционных агентов [3] . Пик активности вирусов приходится на осень и зиму, поэтому люди чаще болеют именно в этот период.
Кроме вирусов, воспаление носоглотки вызывают бактерии (стрептококк, стафилококк, пневмококк, менингококк, гемофильная палочка) или грибы. Назофарингит аллергической этиологии может развиваться из-за домашней пыли, шерсти и выделений животных, продуктов питания, бытовой химии и др.
Предрасполагающие факторы:
- Переохлаждение.
- Скудное, несбалансированное питание, недостаток витаминов.
- Искривлённая носовая перегородка.
- Хорошо развитые аденоидные вегетации ( разрастание носоглоточной миндалины ).
- Ослабленный иммунитет.
- Курение, в том числе пассивное в семье курильщика.
- Инородные тела в носу.
- Механические повреждения полости носа.
- Загрязнённый, запылённый воздух.
Симптомы назофарингита
Болезнь начинается с зуда в носу, чихания, першения и саднения в горле. Затем из носа начинают течь жидкие прозрачные выделения. Через 2 – 3 дня они становятся густыми и приобретают зеленоватый или жёлтый оттенок.
Из-за отёчности слизистой носа появляется заложенность, становится труднее дышать носом. Больной перестаёт различать запахи (состояние аносмии). Кашель при назофарингите обычно сухой, поверхностный, без выделения мокроты. Часто наблюдается храп, особенно у маленьких детей с большими аденоидами.
Болезнь может протекать с ломотой в мышцах, светобоязнью, ознобом, головной болью, слабостью и потерей аппетита. У взрослых температура тела повышается редко, а у детей иногда поднимается до 38 °С и выше [4] . Эти симптомы появляются, когда концентрация вируса возрастает и он проникает в кровь. Такое состояние называют интоксикацией (отравлением) организма.
Симптомы назофарингита сохраняются около недели, затем человек выздоравливает. В течение недели после выздоровления пациента может беспокоить остаточный кашель, так как в это время ещё остаётся сильная чувствительность гортаноглотки к различным раздражителям.
При неправильном лечении или его отсутствии болезнь из острого состояния переходит в подострое, а затем в хроническое. Хроническое воспаление протекает не так ярко, как острое: выделения из носа густые, боль в горле не так выражена, но дискомфорт и першение сохраняются. У больного часто болит голова, так как носовое дыхание нарушено и головной мозг не насыщается кислородом. Из-за проблем с дыханием нарушается сон. Температура тела при этом не повышается.
Патогенез назофарингита
Болезнетворные микроорганизмы попадают в организм воздушно-капельным путём. Если человек вдохнул инфекцию носом, то сначала воспаляется слизистая оболочка носа, затем процесс спускается в глотку. Если инфекция попадает через рот, то в первую очередь воспалятся горло, после этого воспаление поднимается наверх в носоглотку и нос.
Воспаление протекает в три фазы:
- альтерация (повреждение клеток);
- экссудация (выход жидкой части крови за пределы сосуда);
- пролиферация (размножение и дифференцировка клеток).
Фаза альтерации. Попав на слизистую оболочку полости носа и глотки, патогены прочно прикрепляются к эпителию слизистой, начинают активно размножаться и повреждать его клетки. Поражённые клетки выделяют цитокины — специфические белки, которые запускают местные защитные реакции организма [5] .
Фаза экссудации. Под воздействием цитокинов кровеносные сосуды расширяются и увеличивается проницаемость их стенок. Жидкая часть крови выходит через сосудистую стенку в очаг воспаления. За счёт этого лейкоциты быстрее добираются к месту воспаления. Пропитывание тканей лейкоцитами и воспалительным экссудатом приводит к тому, что слизистая оболочка носоглотки отекает и через сутки-трое после инфицирования появляются первые признаки назофарингита.
Фаза пролиферации. Это завершающий этап воспалительного процесса, при котором происходит восстановление повреждённой ткани.
Классификация и стадии развития назофарингита
В зависимости от возбудителя выделяют:
- Вирусный назофарингит. Характеризуется выраженным покраснением (гиперемией) слизистой.
- Бактериальный. При бактериальной форме период гиперемии небольшой, и она может перейти в гнойное состояние из-за большой концентрации бактерий.
- Грибковый. При грибковом состоянии будет беспокоить зуд и жжение в носу.
- Аллергический. Для аллергической формы характерны прозрачные выделения из носа и обильная ринорея (слизетечение из носа).
По длительности и характеру воспалительного процесса выделяют две формы назофарингита:
- Острая — протекает с яркой симптоматикой и длится до 2 – 3 недель. Чаще всего причиной становятся вирусы.
- Хроническая — характеризуется длительным вялым течением. Является следствием недолеченной острой формы заболевания. Обычно вызвана бактериям или грибами.
Хроническое воспаление в зависимости от характера развивающихся в слизистой оболочке изменений делится на три типа:
- Катаральный назофарингит — вызывает неглубокое, самое лёгкое поражение слизистой оболочки носоглотки.
- Гипертрофический назофарингит — протекает с утолщением (гипертрофией) слизистой оболочки носоглотки. Утолщение происходит из-за длительного воспаления. Такой отёк долго не проходит и может привести к развитию гипертрофического ринита. В этом случае носовые раковины увеличиваются и не реагируют на воздействие сосудосуживающих капель. Без лечения человек не сможет нормально дышать носом.
- Атрофический назофарингит — протекает с истончением (атрофией) слизистой оболочки [7] . При дыхании возникает жжение и сухость в носу, поэтому больной старается дышать ртом, хотя носовое дыхание при атрофическом назофарингите не нарушается. Чтобы уменьшить неприятные симптомы, пациенты часто капают в нос увлажняющие и смягчающие масляные капли.
Стадии острого назофарингита:
- Инкубационный период — это скрытая фаза заболевания, когда человек уже заразился, но болезнь ещё не проявила себя. Длится от нескольких часов до 7 дней.
- I стадия — продромальный период. Пациент чувствует жжение и сухость в носу, затем появляются прозрачные выделения из носа, заложенность, головные боли, незначительно повышается температура. Эта стадия длится до 3 дней.
- II стадия — стадия клинических проявлений. Характеризуется ярко выраженной симптоматикой. Выделения из носа становятся густыми и приобретают зеленоватый оттенок. Температура тела может подняться до 38 °С. Общее самочувствие больного значительно ухудшается, пропадает аппетит. Эта стадия длится около 5 дней.
- III стадия — стадия выздоровления. Симптомы заболевания уменьшаются, человек выздоравливает. Эта фаза начинается на 8–14 день после появления первых симптомов болезни. Без лечения острое воспаление на этой стадии иногда переходит в хроническое [8] .
Осложнения назофарингита
Сам по себе назофарингит не опасен. Осложнения развиваются нечасто. Но если игнорировать первые симптомы, лечить болезнь неправильно или вообще не лечить, воспаление может перейти на другие ткани и органы с присоединением бактериальной инфекции. В этом случае развиваются новые заболевания:
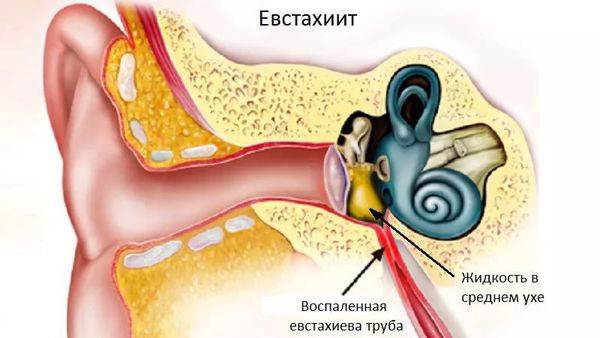
- Тубоотит (евстахиит) — воспаление слуховой (евстахиевой) трубы. Слуховая труба соединяет носоглотку с полостью среднего уха. Симптомами воспаления будут заложенность, шум в ухе, ощущение переливания в нём жидкости, ухудшение слуха. При евстахиите нарушается вентиляции барабанной полости, что может привести к развитию среднего отита[7] .
- Средний отит — воспаление полости среднего уха. Развивается, если инфекция из носоглотки попала в слуховую трубу, а оттуда перешла в полость среднего уха. Болезнь протекает с сильной ушной болью, заложенностью и шумом в ухе, аутофонией (человек слышит эхо собственного голоса в больном ухе), выделениями из слухового прохода, высокой температурой (до 38 °С).
- Синусит — воспаление околоносовых пазух. У взрослых чаще воспаляются верхнечелюстые (гайморовы) пазухи, что приводит к верхнечелюстному синуситу (гаймориту). У детей до трёх лет чаще развивается воспаление решётчатых пазух — этмоидит. Синусит сопровождается неприятным чувством давления и болью в области пазух, повышением температуры до 38,5 °С, заложенностью носа, потерей обоняния, слизистыми или гнойными выделениями из носа [10] . У маленьких детей нередко появляется отёк век.
- Тонзиллит — воспаление нёбных миндалин, которое протекает с острой болью в горле, белым налётом или гнойничками на гландах, высокой температурой тела (до 40 °С), увеличением и болезненностью лимфоузлов.
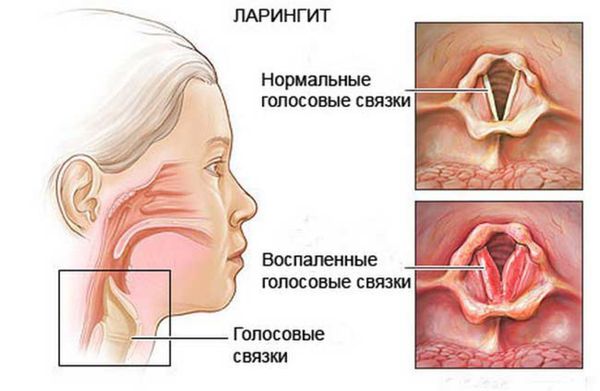
- Ларингит — воспаление слизистой оболочки гортани. О переходе воспаления на гортань говорят следующие признаки: сиплый, охрипший голос; першение, сухость, царапание в горле; сухой кашель, который впоследствии становится влажным с отхождением мокроты; может появиться боль во время глотания, а также незначительно подняться температура тела (до 37,5 °С).
- Трахеит — воспаление трахеи. Болезнь сопровождается приступами кашля (кашель может быть сухим или с выделением мокроты), болевыми ощущениями в грудине во время и после кашля.
- Бронхит — воспаление слизистой оболочки бронхов. Заболевание начинается с сухого кашля, который затем превращается во влажный и длится 2–3 недели. Кашель провоцирует боль за грудиной. Больному трудно делать вдох, появляются характерные хрипы. Температура тела может быть субфебрильной (37,5 °С), а может подняться до 38,5 °С. Больной чувствует слабость.
- Пневмония — воспаление лёгких. Основные симптомы: сухой кашель, одышка, боль в грудине, высокая температура тела (до 39 °С) [11] .
- Бронхиальная астма — является осложнением аллергического назофарингита. Астма представляет собой хроническое неинфекционное заболевание дыхательных путей, протекающее с приступами удушья, одышкой (особенно на выдохе), свистящими хрипами при дыхании и сухим кашлем [12] .
- Аденоидные вегетации — разрастание носоглоточной миндалины. Частые инфекционные заболевания приводят к патологическому увеличению носоглоточной миндалины у детей. О наличии аденоидов говорит затруднённое носовое дыхание (ребёнок дышит преимущественно ртом), храп по ночам, ухудшение слуха, непроходящий насморк.
Чаще всего назофарингит осложняется синуситом, ларингитом и тубоотитом. Это связано с тем, что околоносовые пазухи, гортань и слуховые трубы расположены ближе всего к воспалённой носоглотке.
Диагностика назофарингита
Диагноз «назофарингит» ставит врач-оториноларинголог на основании сбора анамнеза, выяснения жалоб больного, физикального осмотра и результатов лабораторных исследований.
Сбор анамнеза и осмотр
Сначала ЛОР-врач выясняет жалобы больного, спрашивает, когда и при каких обстоятельствах появились первые симптомы, проводилось ли самостоятельно лечение, есть ли у больного аллергия.
Затем врач проводит осмотр ЛОР-органов:
- Риноскопия — осмотр полости носа специальными инструментами. Во время процедуры врач может увидеть отёчность и покраснение слизистой оболочки носа, сужение носовых ходов и признаки атрофии или гипертрофии слизистой при хроническом воспалении.
- Фарингоскопия — осмотр глотки. Показывает отёчность, покраснение слизистой, гранулы и слизь на задней стенке глотки.
Лабораторная диагностика
- Бактериологический посев и ПЦР-тесты. Проводятся для определения типа возбудителя заболевания. С помощью небольших ватных палочек врач берёт мазок из полости носа и задней стенки глотки. Процесс для пациента безболезненный.
- Общий анализ крови и мочи. Выполняется, чтобы определить, протекает ли в организме воспалительный процесс. На воспаление могут указывать высокое количество лейкоцитов и увеличение скорости оседания эритроцитов (СОЭ). При аллергических заболеваниях, которые сопровождаются назофарингитом, может повышаться уровень эозинофилов, а при вирусных инфекциях — лимфоцитов и моноцитов.
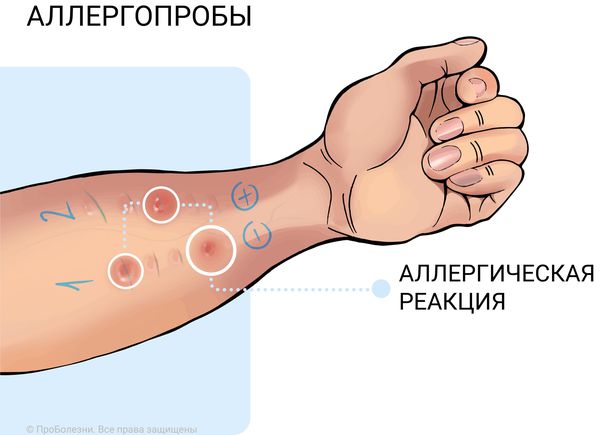
- Аллергопробы. Их делают при подозрении на аллергическую природу заболевания, чтобы выявить аллерген. Существует два метода проведения аллергопроб. Первый — скарификационный тест, когда на коже предплечья пациента рисуют клетки, на них делают царапины и в каждую клетку вводят тот или иной аллерген. Затем доктор наблюдает за реакцией. Второй вариант — анализ крови на аллергены. Кровь берут из вены, и по результатам анализа можно понять, есть ли склонность к аллергии или нет.
Инструментальная диагностика
Инструментальные исследования проводятся, если врач подозревает развитие осложнений. В этом случае могут потребоваться рентген или компьютерная томография (КТ) околоносовых пазух, рентген органов грудной клетки, отоскопия (осмотр полости уха) или эндоскопическое исследование носоглотки.
Дифференциальная диагностика
Назофарингит нужно отличать от заболеваний и состояний со схожими симптомами, таких как ОРЗ, синуситы, аллергические реакции, попадание в полость носа посторонних предметов [13] .
В некоторых случаях может потребоваться консультация врачей смежных специальностей: инфекциониста, педиатра или аллерголога. Если ЛОР-врач подозревает, что в организме пациента высокая концентрация инфекционного возбудителя, то к лечению подключается врач-инфекционист.
Помощь педиатра нужна в том случае, если у ребёнка на фоне назофарингита поднялась высокая температура, появился кашель, слабость, вялость или адинамия.
Консультация аллерголога нужна, если есть подозрение на аллергический ринит. На него могут указывать прозрачные выделения из носа и обильное слизетечение. Контролировать уровень аллергии и выполнять аллергопробы должен врач-аллерголог.
Лечение назофарингита
Назофарингит чаще всего развивается из-за вирусов, поэтому некоторые врачи назначают пациентам противовирусные препараты. Но их эффективность не доказана, т. е. они не влияют на скорость выздоровления. Причина скорее в самих вирусах: они быстро мутируют, поэтому находить эффективные противовирусные препараты достаточно сложно.
При лечении назофарингита показана симптоматическая терапия, которая включает:
- Приём жаропонижающих препаратов на основе Ибупрофена или Парацетамола при температуре тела от 38,5 °С.
- Использование сосудосуживающих препаратов, например Ксилометазолина и Оксиметазолина.
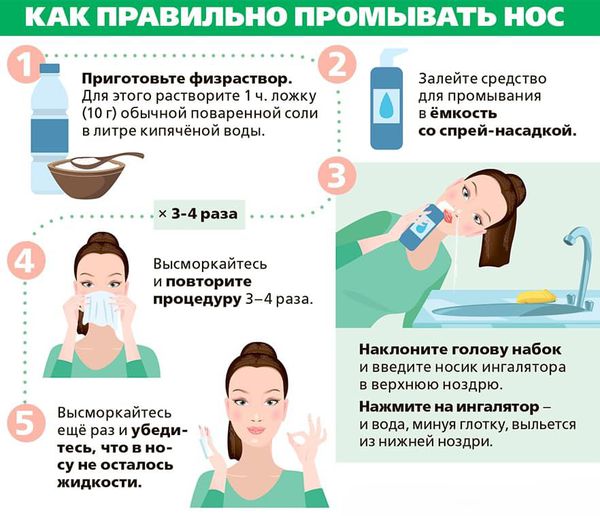
- Промывание носа солевыми растворами.
- Приём антигистаминных препаратов при аллергическом назофарингите: Зиртек (Цетиризин), Зодак и т. п.
- Использование антисептических спреев, пастилок и леденцов для рассасывания.
- Полоскание горла лекарственными растворами и отварами трав (ромашки, шалфея), чтобы снять воспаление и смягчить слизистую задней стенки глотки [9] .
- Приём препаратов от кашля: Стодаль, Синекод (Бутамират), Бромгексин.
- Приём антибактериальных препаратов при бактериальном назофарингите.
- Физиотерапия: ультрафиолетовое воздействие на полость носа и глотку, лазерная терапия [14] . Физиопроцедуры при назофарингите эффективны и применяются как часть комплексного лечения. Например, аппарат РИКТА используется при лечении многих ЛОР-заболеваний (ринитов, синуситов, хронического тонзиллита, фарингита).
Помимо медикаментозной терапии необходимо создать больному условия для выздоровления. Пациенту необходимо:
- Соблюдать постельный режим.
- Пить много тёплых напитков (подойдут тёплые морсы, компот, чай).
- Питаться по требованию: если аппетита нет, не есть через силу.
- Соблюдать щадящую диету: есть жидкую пищу, отказаться от горячего и острого, чтобы не раздражать воспалённую слизистую глотки.
- Регулярно проветривать помещение: температура в комнате должна быть около 20 °С. Жаркий, сухой воздух пересушивает слизистую оболочку носоглотки.
Что нельзя делать при назофарингите:
- Использовать сосудосуживающие капли больше недели и превышать указанную в инструкции дозировку. Бесконтрольный приём капель для носа может привести к привыканию. В этом случае без капель станет сложно дышать носом.
- Переносить болезнь «на ногах». Если не соблюдать постельный режим и неправильно лечиться, то могут развиваться осложнения.
- Начинать приём антибиотиков, не выяснив природу заболевания. Чаще всего назофарингит вызывают вирусы, антибиотики неэффективны для лечения вирусной инфекции. Кроме того, при приёме антибиотиков уничтожаются полезные бактерии, что снижает иммунитет.
- Использовать в качестве жаропонижающего препарата Аспирин (Ацетилсалициловую кислоту) при лечении детей. Он может спровоцировать развитие синдрома Рея (острой печёночной недостаточности) [15] .
Прогноз. Профилактика
Если появились первые признаки простуды, лучше сразу обратиться к врачу. При своевременном обращении к доктору и выполнении всех его рекомендаций прогноз благоприятный: пациент выздоравливает в течение 1–2 недель, болезнь не переходит в хроническую форму и не развиваются осложнения.
Профилактика
Для профилактики назофарингита нужно соблюдать ряд простых рекомендаций:
- избегать мест большого скопления людей во время эпидемий;
- питаться разнообразно, сбалансированно, чтобы не было дефицита витаминов и микроэлементов: в рационе питания должны быть белки, жиры, углеводы, а также зелень, овощи и фрукты, богатые различными витаминами;
- соблюдать режим труда и отдыха, высыпаться;
- тщательно мыть руки;
- не трогать лицо грязными руками;
- отказаться от вредных привычек (табакокурение, курение вейпов, кальянов, злоупотребление алкоголем);
- быть физически активным;
- чаще бывать на свежем воздухе;
- вакцинироваться [16] .
Вакцинация от гриппа и других вирусов, а также от гемофильной палочки снижает риск развития назофарингита. После введения вакцины в организме появляются антитела. После введения вакцины в организме появляются антитела, которые уничтожают вирус и не дают болезни развиться.
Источник