Собаку укусил клещ, что делать?
Общие сведения о клещах. Клещи(Acarina) –мелкие (0,1-30мм) членистоногие животные класса паукообразных (Arachnoidea) принадлежат к самой многочисленной группе в подклассе членистоногих, их количество доходит до 50тысяч видов, из которых большинство человеку и животным не причиняют никакого вреда. Клещи, паразитирующие на собаках, принято относить к плотоядным паразитам, приводящим к развитию аллергии, дерматита, бактериальных и вирусных заболеваний
Одни клещи, нападающие на собак, пьют кровь, другие грызут кожу, третьи питаются кожными выделениями и лимфой. У собак чаще всего паразитируют три вида клещей:
- Иксодовые (Ixodidae) –являются наиболее крупными клещами, которые в голодном состоянии достигают 2-3мм в длину, а насосавшись крови – до 1-1,5см
- Чесоточные (внутренние, ушные).
- Подкожные (демодекозные).
Наиболее опасными для жизни собак в весеннее время считаются иксодовые клещи, которые являются переносчиками опасных кровепаразитарных болезней (боррелиоз, энцефалит и пироплазмоз).
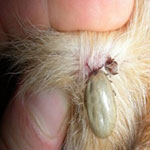
Процесс нападения клеща на собаку
Голодные клещи находят свою жертву благодаря наличию у них специальных тепловых датчиков. Собака проходящая мимо куста или травы на которой сидит клещ становится объектом нападения, клещ делает прыжок и цепляясь за волосяной покров остается на собаке. Зацепившись за собаку, клещ начинает искать место на теле собаки, которое меньше всего покрыто волосами (кожа вокруг ушей, шея, ноги, область живота и т.д.). В дальнейшем впиваясь в кожу щупальцами, клещ прокалывает кожу, начинает процесс высасывания крови. Оторвать его в это время от собаки становится практически невозможно и только после того как клещ полностью напьется крови, он сам отпадает от кожи собаки.
Симптомы укуса клеща у собаки
Сам по себе укус клеща для организма собаки не предоставляет серьезной угрозы. Опасность представляют болезни, которые передаются при укусе клещом собаке. Вот несколько общих симптомов возникающих у собаки после укуса клещом: вялость, низкая активность, собака больше лежит. Изменение цвета мочи(моча становится темной, иногда приобретает коричневый, бурый или красный оттенок). Видимые слизистые оболочки и склера глаз имеет желтушный оттенок. Повышается температура тела- до 40°С и выше. Появляется одышка, собака с трудом дышит.
Болезни вызываемые у собаки укусом клеща
Пироплазмоз (бабезиоз). Данное заболевание у собак встречается наиболее часто и бывает в теплое время года. Основным переносчиком пироплазмоза у собак является клещ. Наиболее тяжело данное заболевание переносится молодыми породистыми собаками и щенками. При отсутствии своевременно начатого лечения смертность у собак может составлять до 100%. Рассмотрим более подробно, что из себя представляет данное заболевание.
Пироплазмоз (бабезиоз) собак – сезонное, природно-очаговое, паразитарное заболевание крови, передающееся с укусами клеща, сопровождающееся слабостью, высокой температурой, красно-бурой мочой, желтухой. Это коварная болезнь, первым настораживающим симптомом часто выступает отказ от пищи, затем появляется угнетение. Первый пик заболеваемости приходится на весну и первую половину лета, второй – на осень.
Инкубационный период (время от момента попадания паразита в кровь до появления первых клинических признаков заболевания) длится от 2-4 дней до 3 недель, зависит от возраста собаки и общего состояния организма животного. Быстрее признаки болезни появляются у молодых собак, т. к. у них иммунитет еще слабый. Болезнь протекает остро, подостро и хронически.
При остром течении животное погибает внезапно, без видимых признаков болезни, помочь ему практически нельзя. Надо сказать, что иммунитет после переболевания пироплазмозом у собак вырабатывается нестерильный, т. е. и после выздоровления в организме животного продолжают жить единичные паразиты и при ослаблении общей сопротивляемости организма вновь может возникать активная форма пироплазмоза (развивается хроническое течение болезни). Попадая в организм собаки со слюной клеща во время укуса или кровососания, пироплазмы начинают размножаться и выделять токсины, разрушающие эритроциты крови. Разрушение происходит очень быстро и может вызвать тяжелое состояние собаки. Накопление продуктов распада гемоглобина вызывает нарушение работы внутренних органов.
Симптомы: вялость и общая слабость; повышение температуры до 40-42; отказ от еды; появление крови в моче; желтушное окрашивание кожи и слизистых; возможна рвота, понос (как следствие интоксикации); судороги, сердечная недостаточность.
Диагностика: диагноз на пироплазмоз ставится комплексно, по результатам клинического осмотра (слабость, повышенная температура, на поздних стадиях – желтуха); при обнаружении на теле собаки клещей или со слов владельца, который снимал клещей во время или после прогулки, причем не имеет значения, в каком количестве – часто и одного клеща бывает достаточно; по лабораторным анализам. Проведение лабораторного анализа любой врач будет настоятельно рекомендовать, т.к. вполне вероятно, что вы просто не обнаружите клеща на своей собаке по своей невнимательности, или клещ, уже насосавшись крови, отпал, или собака сама его сбросила.
Лечение: лечение пироплазмоза достаточно сложно, и, к сожалению, особенно при позднем обращении, не всегда бывает успешным. Без лечения же вероятность смерти собаки очень велика (есть данные, что достигает 98%!). Лечение проводится в нескольких направлениях: это уничтожение самого возбудителя, снятие интоксикации, поддержание общего состояния организма. Прежде всего, необходимо применение специфической группы лекарств, которые действуют на уничтожение самого паразита (такие, как беренил, верибен, имидосан, пиростоп, пиросан и др.). Проведение вспомогательной терапии, направленной на поддержание организма – обязательное применение гепатопротекторов, применение сердечных препаратов, витаминов. Снятие интоксикации организма путем форсированного диуреза. В тяжелых случаях необходимо применение капельниц и даже переливания крови. Очень важно раннее начало лечения, при этом выздоровление наступает уже через 1-2 дня, при позднем лечении – затягивается на 15-20 дней, и не всегда приводит к выздоровлению. В любом случае восстановительный период длится не менее месяца и требует проведения контрольных анализов.
Последствия: основные осложнения после перенесенного заболевания связаны с разрушением эритроцитов. Это осложнения на системы и органы, и чаще всего это почечная недостаточность, воспаления печени, сердечная недостаточность и ишемические повреждения мозга.
Профилактика: Профилактика складывается из обработки собак против клещей : препараты для наружной обработки. Применяются во время сезонной активности клещей, являются наиболее приемлемыми и легкими в применении. Для наружного применения в продаже имеются ошейники, капли и спреи для нанесения на кожу животного перед прогулками.
Действие этих препаратов основано на том, что клещ, попадая на кожу животного, некоторое время ползает по коже, контактируя при этом с препаратом. Минусом же является краткосрочность их действия; препараты специфического действия (являются достаточно токсичными для животного); вакцина против пироплазмоза (пиродог), которая содержит выделенный антиген пироплазм. Но пока отмечают, что иммунитет от вакцины довольно слабый. То есть уверенно выраженной защиты от пироплазмоза пока нет.
Запомните: После возвращения с прогулки необходимо тщательно осматривать своего питомца. Особенно – подгрудок, уши, область паха, шею. Обнаруженных клещей следует удалить. Используя антипаразитарные ошейники и спреи вы в какой-то мере все-таки защищаете своего питомца от клещей – переносчиков пироплазмоза.
Внимательно наблюдайте за состоянием своего животного. При появлении беспричинной слабости, вялости, пожелтении склеры глаз, появлении бледности слизистых оболочек ротовой полости, изменении цвета мочи на темный или красно-бурый – немедленно посетите ветеринарную клинику!
Как удалить клеща из тела собаки?
Для того чтобы извлечь клеща из тела собаки необходимо предварительно на место укуса капнуть растительное масло, бензин, спирт и оставляем их на коже в течение нескольких минут. После этих процедур клещ отпадет сам или ослабит свою хватку и его удаляем с помощью пинцета. Пинцетом клеща лучше всего захватывать в области головы и начинаем выкручивать его, чтобы голова клеща не осталась в теле собаки.
Удаление с помощью нитки. Обвязываем клеща ниткой с двух сторон и как в предыдущем случае начинаем аккуратно и медленно вывинчивать его из кожи. После удаления клеща, с целью предотвращения распространения инфекции, ранку необходимо обработать 5% раствором йода.
Удаление клещей с помощью специальной шампуни. Для этого в зоомагазине необходимо будет купить препарат, который убивает личинок клещей и ослабляет действие самого клеща. Оставшихся после мытья клещей необходимо будет удалить ручным способом. Однако владельцу собаки ни в коей мере не стоит думать, что после удаления клеща с тела собаки, опасность ее заражения тем или иным инфекционным заболеванием полностью исчезла. Инфекционные заболевания, в зависимости от вида инфекции могут возникнуть у собаки спустя несколько дней и месяцев.
Источник
Статьи
Чернобровкина Т.Я. СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ ИКСОДОВЫХ КЛЕЩЕВЫХ БОРРЕЛИОЗОВ
СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ ИКСОДОВЫХ КЛЕЩЕВЫХ БОРРЕЛИОЗОВ
Я.Д. Янковская, Т.Я. Чернобровкина, М.И. Кошкин
ГБОУ ВПО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова», кафедра инфекционных болезней и эпидемиологии лечебного факультета, г. Москва
Введение
Актуальность проблемы иксодовых клещевых боррелиозов (ИКБ) на современном этапе обусловлена как ростом инфицированности клещей боррелиями, так и ростом заболеваемости клещевыми боррелиозами (КБ). Несмотря на внедрение передовых технологий лабораторной диагностики и растущий объем информации о трансмиссивных инфекциях на территории России, нет четких представлений о распространении иксодовых клещевых инфекций. Верифицируется лишь часть инфекций, этиология ряда из них остается нерасшифрованной. Давно известен тот факт, что реальная заболеваемость инфекциями, передающимися через укус клеща, превышает число зарегистрированных случаев в несколько (5 и более) раз [21, 26, 44].
Эпидемиология иксодовых клещевых боррелиозов
В настоящее время в России, как и в США и Европе, ИКБ имеют большой ареал распространения [17, 34]. В Российской Федерации (РФ) ИКБ регистрируются от Северо-западного региона до Дальнего Востока и Южного Сахалина. Ежегодно в течение последних 10 лет регистрируется от 6,8 до 8,7 тыс. случаев заболевания ИКБ на территории 72 субъектов РФ [2, 10, 19, 23, 31]. Такие области РФ, как Ленинградская, Томская, Тверская, Ярославская, Костромская, Калининградская, Пермская и Тюменская, а также Уральский, Западно-Сибирский и Дальневосточный регионы, характеризуются высоким уровнем заболеваемости КБ [11, 32]. Данные исследований, проведенные в различных регионах РФ, свидетельствуют, что от 5 до 90% иксодовых клещей могут быть инфицированы возбудителями ИКБ.
Выявление в последние годы новых клещевых патогенов, таких как боррелии комплекса клещевых иксодовых боррелиозов, новые патогенные риккетсии, анаплазмы, эрлихии, бабезии и других, показало значимость проблемы сочетанности природных очагов трансмиссивных инфекций и инвазий, а микст-зараженность ими иксодовых клещей — нормальное распространенное явление [12]. Характерной чертой эпидемиологии ИКБ является рост вклада в заболеваемость доли городских жителей. Это связано с увеличением осваиваемых городскими жителями садово-огородных участков, посещений ими леса с целью отдыха, парковых зон. Клещи могут быть занесены в жилища людей с букетами, свежим сеном, дровами, а также собаками и другими животными.
Возрастная структура заболеваемости ИКБ характеризуется преобладанием в ней трудоспособного населения (20 — 59 лет), на долю которого приходится до 48%. Сравнительно большую группу больных составляют дети (до 30%), повысилась доля инфицированности лиц пожилого возраста (до 12%) . Профессиональный состав неоднороден, однако доля профессиональных работников, занятых лесным хозяйством, составляет среди заболевших не более 2,2% [9, 13].
Насчитывается более 30 видов боррелий, переносимых клещами и вызывающих заболевания у животных, некоторые из них патогенны у человека [5, 20, 41, 42]. Естественными хозяевами боррелий в природе являются дикие и домашние позвоночные животные (главным образом различные виды грызунов) и птицы, распространяющие инфицированных клещей при миграционных перелетах.
Передача боррелий происходит через укусы клещей: преимущественно Ixsodes ricinus, Ixsodes persulсatus – в Европе и Азии; Ixsodes sсapularis и Ixsodes pacificus- в Северной Америке. Среди клещей боррелии передаются трансовариально и трансфазно [11, 19].
Присасывание клеща к телу может оставаться незамеченным в связи с анестезирующим, сосудорасширяющим и антикоагулирующим свойствами его слюны. Возможность инфицирования (заражения), в основном, определяется длительностью присасывания клеща. Проникновение боррелий возможно через фекалии или гемолимфу клеща после их попадания на кожу и втирания при расчесах [15]. Описан пищевой путь заражения ИКБ у людей, употреблявших в пищу сырое молоко (преимущественно козье) или молочные продукты без термической обработки [15, 19]. Доказана также возможность трансплацентарного инфицирования плода при боррелиозе беременных женщин с последующим формированием пороков развития и даже гибелью плода [5, 6].
Применение различных методов диагностики боррелиозной инфекции позволило сделать вывод о генетической неоднородности возбудителей иксодовых боррелиозов и разделить их на две группы — возбудители собственно болезни Лайма и возбудители возвратных лихорадок [22, 23, 24, 25, 30, 41]. Первая группа – боррелии комплекса Borrelia burgdorferi sensu lato (s.l.), включают 18 геновидов, четыре из которых, являются патогенными для человека: B. burgdorferi sensu stricto (s.s.), возбудитель классической американской болезни Лайма, который распространен также и в Европе; B. garinii и B. afzelii, имеющие евразийские ареалы и B. spielmanii, которая найдена пока только в Европе.
Боррелии второй группы являются возбудителями возвратных клещевых и вшивых лихорадок: В. recurrentis, B. duttoni, B. parkeri, B. turikanae, B. hermsii, B. miyamotoi. Некоторые представители этой группы открыты сравнительно недавно [35, 36]. Долгое время считалось, что боррелии данной группы переносятся в основном аргасовыми клещами рода Ornithodoros. Природные очаги возратных лихорадок регистрируют в некоторых районах Центральной Африки и Центральной Азии, отдельные очаги имеются в республиках Закавказья, Центральной Азии, на Северном Кавказе и ограничиваются зонами пустынь, полупустынь, субтропиков [33, 43, 45].
Патогенность Borrelia miyamotoi, выделеной из клещей I.persulcatus и идентифицированной в Японии в 1995 году как ранее неизвестный вид, принадлежащий к группе возбудителей возвратных лихорадок, была признана в 2011 году [36, 37]. Позднее B.miyamotoi была обнаружена в клещах вида I. ricinus и I. persulcatus в Германии, Швеции, Эстонии, Словении, Польше, России, а также в клещах I. pacificus и I. scapularis — в США [35, 38, 39,40]. Выявление B. miyamotoi при исследовании образцов таежных клещей Ixodes persulcatus, отловленных на территории Ленинградской, Свердловской, Новосибирской, Иркутской областей, в Хабаровском крае, несмотря на значительную удаленность друг от друга рассматриваемых территорий, явилось подтверждением существования новых природных очагов [2]. Причина такого «переселения» возбудителя еще подлежит изучению [13]. По данным литературы, уровень зараженности клещей B. miyamotoi значительно ниже, чем боррелиями комплекса B. burgdorferi s. l. Однако в ряде регионов России этот показатель достигает 6,3 %, а в отдельных районах составляет 16 % [14, 16].
Анализ результатов многолетнего исследования зараженности иксодовых клещей в Московской области, опубликованного в 2008 г., показал, что наибольшее распроcтранение среди иксодовых клещей I.ricnus и I.scapularis имеет B.garinii (20%) и B.afzelii(63%). На долю В.miyamotoi, B.valasiana, B burgdorferi sensu stricto приходится 6% [26].
Благодаря разработанному сотрудниками ФБУН «ЦНИИЭ» метода одновременной молекулярно-генетической детекции вируса клещевого энцефалита, B. burgdorferi s.l., В. miyamotoi, A. phagocytophillum (возбудителя гранулоцитарного анаплазмоза человека (ГАЧ), E. murius, E. сhaffeensis (возбудителя моноцитарного эрлихиоза человека (МЭЧ), появилась возможность проводить дифференциальную лабораторную диагностику этих заболеваний, изучить возможное возникновения как моноинфекций, так и полиэтиологичного заболевания.
Этиопатогенез и клиника иксодовых клещевых боррелиозов
Болезнь Лайма – ИКБ, вызываемый боррелиями комплекса B. burgdorferi s. L., протекает в острой и латентной (субклинической) формах со склонностью к хроническому течению, с преимущественным поражением кожи, нервной системы, опорно-двигательного аппарата и сердца [4].
ИКБ – системное заболевание, характеризующееся полиморфизмом и стадийностью клинического течения. Разделение на стадии условно. Заболевание может переходить из одной стадии в другую, или миновать какую-либо из них, а также впервые проявляться в любой стадии без наличия предшествующей. В стадию локальной инфекции патологический процесс развивается в месте внедрения боррелий.
На этой стадии заболевания возможно выздоровление, вероятность которого значительно возрастает при проведении адекватного антибактериального лечения, но возможно и дальнейшее развитие процесса в результате диссеминации – распространения боррелий от места их первичного внедрения с развитием ранних неврологических, кардиальных, офтальмологических, суставных изменений, приводящих к органным поражениям в результате длительного патологического воздействия возбудителей на органы и системы.
Заболевание может протекать в манифестной и латентной формах.
Инкубационный период длится от 2 до 50 дней. При остром (до 3 мес) и подостром (до 6 мес) течении болезни различают эритемную, безэритемную формы; при хроническом течении (более 6 мес) — форму, с преимущественным поражением нервной системы, сердца, кожи, суставов.
При эритемной форме на фоне синдрома интоксикации (лихорадка, слабость, снижение аппетита), катаральных явлений, лимфоаденопатии, гепатоспленомегалии, артралгии, миалгии на месте присасывания клеща формируется мигрирующая эритема (МЭ), часто с приподнятыми четкими краями и бледным центром. Эритема постепенно увеличивается в размерах (иногда достигая до 60 см в диаметре) и при отсутствии лечения сохраняется до двух мес и более. После исчезновения МЭ возможны пигментация, шелушение, атрофические изменения кожи.
Примерно у 5-8% больных уже в остром периоде болезни появляются признаки поражения мягких оболочек мозга, проявляющиеся общемозговой симптоматикой (головная боль, тошнота, повторная рвота, гиперестезия, светобоязнь, появление менигеальных симптомов). При спинномозговой пункции у таких больных регистрируются повышенное давление цереброспинальной жидкости, а также умеренный лимфоцитарный плеоцитоз, повышенное содержание белка, глюкозы. В ряде случаев состав цереброспинальной жидкости не изменяется, что расценивается как явление менингизма.
Эритема на месте укуса клеща наблюдается в 40-70% случаев. Это основной патогномоничный признак ИКБ, «золотой стандарт», позволяющий поставить диагноз без лабораторного подтверждения, так как специфический иммунный ответ при болезни Лайма формируется медленно, и результаты обследования больных на фоне МЭ часто серонегативны. Согласно критерию, предлагаемому Центром контроля и профилактики заболеваний США (CDC), случай Лайм боррелиоза можно считать «подтвержденным» даже в отсутствие лабораторной верификации, только на основе наличия МЭ диаметром не менее 5 см и укуса клеща в анамнезе; напротив, только серологически подтвержденный случай без МЭ следует считать лишь «предполагаемым» диагнозом. Согласно клиническим наблюдениям, эритема на месте укуса клеща может возникнуть в результате аллергической реакции на вещества, содержащиеся в слюне клеща [1, 8].
Безэритемная форма заболевания часто характеризуется более тяжелым течением болезни с выраженным синдромом интоксикации и поражением органов и систем: печени, нервной системы, сердца, опорно-двигательного аппарата. Эту форму заболевания можно рассматривать как результат первичной диссеминации возбудителя. Возможно латентное течение инфекции с клинической манифестацией заболевания.
Хроническая форма развивается, как правило, при отсутствии полноценного антибактериального лечения. Иногда бывает трудно определить момент перехода болезни в хроническую форму из-за латентного течения болезни. Для этой формы болезни характерно развитие прогрессирующего хронического воспаления в коже, суставах или нервной системе, реже в других органах, приводящее к атрофическим и дегенеративным изменениям в этих органах. При хроническом клещевом боррелиозе наблюдаются варианты непрерывного течения, когда признаки болезни в динамике прогрессируют без ремиссий, или рецидивирующего течения с периодами ремиссии разной продолжительности.
Поражение центральной нервной системы может проявляться длительно сохраняющейся головной болью, быстрой утомляемостью, слабостью, снижением памяти, нарушением сна. Прогрессирующая энцефалопатия нередко выступают на первый план среди других симптомов хронического течения клещевого боррелиоза. Неврологическая патология проявляется лимфоцитарным менингитом, моно- и полиневритами, менингорадикулоневритами, миелорадикулитоневритами, очаговым и генерализованным энцефалитами с экстрапирамидальной симптоматикой, гемипарезами, прогрессирующим энцефаломиелитом, эпилептиформными припадками, деменции. Характерно сочетание лимфоцитарного менингита, пареза лицевого нерва, радикулоневрита (синдром Баннварта).
Поражения сердечно-сосудистой системы проявляются кардиалгиями, сердцебиениями, гипертензией, могут развиваться нарушения проводимости, вплоть до полной атриовентикулярной блокады, эндо-, мио-, перикардиты.
Часто возникают нарушения со стороны опорно-двигательного аппарата: артралгии, артриты. Артриты при хроническом иксодовом боррелиозе характеризуются поражением одного или двух крупных суставов, и имеют течение с ремиссиями и обострениями. Чаще других поражаются один или оба коленных сустава. Продолжительность обострений может длиться от нескольких дней до месяцев. Без лечения самостоятельная ремиссия (длительная) обычно наступает через 6-7 месяцев активного процесса. В период ремиссий иногда больными отмечаются артралгии, которые носят мигрирующий характер с распространением болевого синдрома на несколько суставов. Пораженные суставы в этот период, как правило, внешне не изменены или определяется их незначительное увеличение за счет отечности окружающей ткани. При длительном течении артрита примерно у 10% пациентов развиваются небольшие сгибательные контрактуры, обусловленные изменениями связочного аппарата пораженных суставов, в ряде случаев возникает анкилоз. Поражения кожи проявляются в виде хронического атрофического акродерматита (ХААД), очаговой склеродермии, доброкачественной лимфоцитомы кожи.
ХААД начинается с появления синюшных пятен на разгибательных поверхностях конечностей, инфильтратов, на месте которых происходит атрофия кожи, которая напоминает папиросную бумагу. Очаговая склеродермия чаще всего протекает в диссеминированной поверхностной бляшечной форме с образованием бляшек, пятен размером от 1 см до 5 см овальной или округлой формы розового, восковидно-белого, коричневого цвета. Иногда в центре очагов наблюдается выраженный дерматосклероз, а по периферии — лилового цвета кольцо. Кожные поражения локализуются преимущественно на туловище. Доброкачественная лимфоцитома кожи локализуется в области мочки уха, на околососковом кружке молочной железы, лице и в паховых областях. Характеризуется узелковыми элементами, опухолевидными образованиями или нечетко отграниченными инфильтратами в дерме. Характерной особенностью этих образований является их безболезненность. Больного беспокоит лишь наличие косметического дефекта. Реже возникают поражения глаз в виде кератитов, хориоретинитов, воспаления зрительного нерва, увеитов. Возможны нетяжелые безжелтушные гепатиты.
Клиническая картина и лабораторная диагностика заболевания, вызванного B. miyamotoi, подробно описана в работах российских ученых [27, 28, 29, 30]. Результаты клинических наблюдений свидетельствуют о том, что проявления заболевания, вызванного B. miyamotoi, имеют существенные отличия от «классического» ИКБ, вызываемого B. burgdorferi s. l. Так, у инфицированных этими боррелиями людей в месте укуса клеща почти не наблюдается первичный аффект, отсутствует эритема, выражены симптомы интоксикации, такие как высокая лихорадка, головная боль, миалгии, общая слабость, часто сопровождающиеся поражением внутренних органов. Характерно многократное чередование различных по продолжительности периодов лихорадки и апирексии у пациентов, не получавших антибиотикотерапию. Описаны поражения почек, легких, сердца, особенности течения у детей при заболевании, вызванном В. miyamotoi [27, 28, 29, 30].
Диагностика иксодовых клещевых боррелиозов
Лабораторная диагностика ИКБ включает различные методы исследования. Прямая микроскопия и культуральный метод предполагают использование в качестве материала биоптаты кожи из МЭ, ХААД, доброкачественной лимфоцитомы, крови, спиномозговой и синовиальной жидкости. Но эти методы не получили распространения в практическом здравоохранении [13]. Из серологических методов чаще всего применяются реакция непрямой иммунофлюоресценции (РНИФ), при которой диагностическим титром считается показатель от 1:40 и выше; иммуноферментный анализ (ИФА) с определением антител класса IgM, IgG к боррелиям в парных сыворотках. Необходимо учитывать, что в первые 1-3 месяца заболевание может протекать без достаточной выработки специфических антител. В некоторых случаях синтез антител класса IgM может не происходить. Наличие антител класса IgM указывает, обычно, на раннюю инфекцию или реинфекцию. В отдаленный период от начала заболевания информативным является определение антител класса IgG и падение их титров через 1,5-2 месяцев после эффективного лечения. Наличие антител класса IgG чаще всего указывает на диссеминацию боррелий или на хронизацию процесса. Нужно признать, что в некоторых случаях антитела обоих классов (так называемые «следы» антител) могут определяться в течение длительного времени (более 10 лет), в том числе и после успешного лечения. С целью повышения диагностической эффективности обследования пациента рекомендуется проведение иммуноблоттинга и иммуночипа с флуоресцентной детекцией спектра антител разных классов. Полимеразная цепная реакция (ПЦР) позволяет выявить ДНК боррелий в различном биологическом материале: клещ, кожный биоптат, кровь, моча, цереброспинальная и суставная жидкости и др. Благодаря этому исследованию, удается идентифицировать возбудитель до геновида, осуществлять диагностику боррелиозных микст-инфекций, выявлять случаи повторных заражений, проводить контроль эффективности терапии.
Использование метода ПЦР осложняется тем, что ДНК B. burgdorferi s.l.в лейкоцитарной взвеси крови пациента определяется редко ввиду патогенетических особенностей этой стадии заболевания, когда возбудитель редко проникает в кровяное русло. Исследование капиллярной крови из участка МЭ, которое является более информативным по сравнению с исследованием биоптата кожи, позволяет выделить ДНК B. burgdorferi s.l. в 60 и более % случаев [16].
Лечение иксодовых клещевых боррелиозов
Лечение ИКБ носит комплексный характер. В качестве этиотропного лечения в настоящее время используют антибактериальные препараты нескольких фармакологических групп: тетрациклины, макролиды, пенициллины и цефалоспорины третьего поколения. Доксициклин назначают по 0,2 г 1 раз в день курсом 10-21 день, Амоксиклав 375 мг 3 раза в день курсом 10-21 день, Сумамед (азитромицин) – 1,0 г 1 раз в день, курсом 7-10 дней.
В случае состоявшейся генерализации инфекционного процесса назначение тетрациклинов является нецелесообразным. Пенициллин назначается по 0,5 -1,0 млн Ед 8 раз в сут, в/м, при тяжелых формах заболевания суточная доза может достигать 16-24 млн Ед в сут, разделенная на 6-8 приемов, в/м. Цефтриаксон — по 2 г 1 раз в сутки в/м или в/в курсом 21-28 дней.
Несмотря на мощную и длительную антибактериальную терапию хронизация инфекции наступает у 3,5%-10,6% больных.
Прогноз ИКБ благоприятный, однако возможны тяжелые резидуальные проявления в виде неврологических и суставных поражений.
Диспансеризация иксодовых клещевых боррелиозов
Диспансерное наблюдение за переболевшими ИКБ обычно проводится в течение 2 лет (через 1 месяц после окончания лечения, затем через 3, 6, 12, 24 месяца. Проведение экстренной антибиотикопрофилактики показано в случае выявления ДНК боррелий в клеще. Начинать антибиотикопрофилактику необходимо не позднее 5 сут после присасывания клеща. Используются такие же препараты, как для лечения болезни Лайма, в течение 5 дней. При проведении экстренной антибиотикопрофилактики рекомендовано наблюдение за пациентом в течение 1 месяца с последующим серологическим исследованием крови методом ИФА и иммуночип через 3 месяца.
Меры иммунопрофилактики на сегодня не разработаны. Неспецифическая профилактика заключается в предотвращении самого контакта с переносчиком, присасывания клеща. Для прогулок в лесу рекомендуется использовать одежду, которая максимально закрывает поверхность тела. Применяются специальные химические средства для обработки одежды-репелленты. После посещений леса и лесопарковых зон обязательно проводятся само- и взаимоосмотры одежды и тела.
В современных условиях диагностика состояний, возникающих после присасывания клеща, лечение пациентов, страдающих ИКБ, диспансерное наблюдение проводятся в амбулаторных условиях. Госпитализируются пациенты со средним и тяжелым течением болезни; пожилого и детского возраста; при наличии или подозрении на микст-инфекцию с вирусом клещевого энцефалита; для проведения дифференциальной диагностики при отсутствии эритемы. В связи с новыми условиями, сложившимися в системе здравоохранения, возрастает роль врачей поликлиниклинических учреждений. Нужно признать, что основная часть специфических обследований в амбулаторных лечебных учреждениях проводится в условиях ограниченных ресурсов, на коммерческой основе. Основные требования к ведению пациентов включают проведение регистрации пациентов в установленном порядке (форма № 060/у, № 025/у, 058/у 030/у-04) пациентов, обратившихся по поводу присасывания клеща или с проявлением болезни Лайма, а также ведение журнала по приему лиц, обратившихся за медицинской помощью по поводу присасывания клеща. В журнал вносится информация о пациенте, дата обращения за медицинской помощью, дата присасывания клеща, оказанная медицинская помощь, локализация укуса и название медицинского учреждения, куда направляется пациент для возможного проведения вакцинопрофилактики клещевого вирусного энцефалита (КВЭ) согласно перечню административных территорий субъектов РФ по КВЭ. С 2008 года в перечень эндемичных территорий по КВЭ включены Дмитровский и Талдомский районы Московской области.
Клинический пример
Пациент А., 56 лет, обратился в поликлинику в ноябре 2014 года по поводу появления красного пятна в области нижней трети задней поверхности левого бедра. Со слов пациента, пятно появилось около месяца назад, размером до 2х5 см. Самостоятельно применял на область покраснения различные мази (синафлан, тридерм) без эффекта. Обратил внимание на постепенное увеличение пятна. Каких-либо изменений в общем состоянии не отмечал. При опросе было выяснено, что 2 месяца назад пациент был на охоте в лесах Смоленской области. Факт присасывания клеща отрицал, однако обратил внимание, что на бедре на месте эритемы появилась небольшая безболезненная долго незаживавшая язвочка. При осмотре общее состояние удовлетворительное. Температура тела в норме. В области нижней трети левого бедра отмечается участок гиперемии с четкими краями диаметром 20 см. Паховые лимфоузлы слева увеличены до 1,5 см, безболезненные, не спаянные с окружающими тканями. Другой патологии не выявлено. Таким образом, жалобы больного, клинические проявления, данные эпидемиологического анамнеза позволили заподозрить болезнь Лайма. Обследование проведено по стандартам ОМС, дополнительно рекомендовалось серологическое исследование крови – определение антител класса IgM и IgG к боррелиям в парных сыворотках и иммуночип. Лечение назначено по клиническим показаниям и проводилось доксициклином по 0,1 г 2 раза в сутки в течение 21 дня, десенсибилизирующими препаратами, пробиотиками. Результаты серологического обследования показали отсутствие диагностических титров антител обоих классов к боррелиям. Исследование крови методом иммуночипа выявило наличие антител класса IgM к двум антигенам OspC и p17 В.garinii , а при повторном исследовании — антител класса IgG к В.garinii. Диагноз «болезнь Лайма, эритемная форма, острое течение легкой степени тяжести», установленный клинически, был также подтвержден лабораторными исследованиями. Лечение антибиотиком было продолжено до 28 дней. Осмотр пациента проводился каждую неделю в течение первого месяца. Эритема постепенно исчезла, паховые лимфоузлы уменьшились до нормальных величин. Через 1 месяц по окончании лечения в крови определялись антитела класса IgG, через 3 месяца отмечался низкий титр антител этого класса. Дальнейшее наблюдение пациента и исследования крови определены по плану диспансерного учета через 6, 12 и 24 месяца.
Заключение
Диагностика ИКБ проводится на основе эпидемиологических, клинических и лабораторных данных. Учитывается пребывание людей (посещение леса, парковых зон) в эндемичных районах по КБ с учетом времени года; факт присасывания клещей; развитие заболевания с признаками инфекционного процесса после присасывания клеща; клинические признаки ИКБ такие как МЭ, ХААД, синдром Баннварта.
Демонстрация клинического случая и анализ литературных данных показывают, что применение исключительно серологических методов (РНИФ и ИФА) лабораторной диагностики ИКБ не позволяет быстро и эффективно диагностировать и дифференцировать эти инфекции, поскольку антигены, включенные в состав используемых современных тест-систем, присущи обеим группам патогенов и, по всей видимости, стимулируют выработку перекрестно реагирующих антител. Ведущую роль в диагностике ИКБ должны играть молекулярно-генетические методы исследования и серология формата иммуночип [2, 7, 22, 23].
Источник

