- Узловатая эритема как избавиться
- Острая узловатая эритема
- Хроническая узловатая эритема
- Мигрирующая узловатая эритема (болезнь Вилановы)
- Лепрозная узловатая эритема
- Узловатая эритема
- Узловатая эритема: что это, как проявляется
- Причины и механизм развития узловатой эритемы
- Течение и основные симптомы болезни
- Диагностика и лечение узловатой эритемы
Узловатая эритема как избавиться
Узловатая эритема поражает лиц всех рас и обоего пола, генетически не наследуется. Считается идиопатическим заболеванием. Предположение о том, что заболевание — кожное проявление иммунного ответа, все еще требует уточнений. Узловатую эритему можно рассматривать как реакцию, возникшую в результате ряда причин. Считается, что эту реакцию опосредуют иммунные механизмы, а развивается она в ответ на различные антигенные стимулы: вирусные, бактериальные (стрептококки), микобактериальные, глубокие грибковые инфекции (кокцидиоидоз и бластомикоз), саркоидоз, лимфомы, воспалительные заболевания кишечника и лекарства (особенно оральные контрацептивы и, возможно, галогены).
Часто основным заболеванием при этом является иерсиниозная инфекция. Типичный патогенетический механизм в этом случае представляет собой иммунный ответ организма-хозяина на циркулирующие иммунные тела. При этом могут возникать иммунные комплексы, которые способствуют развитию болезни. При воспалительных заболеваниях кишечника узловатая эритема является результатом повышенной проницаемости кишечника для эндо- и экзогенных антигенов.
Заболевание может быть и результатом нарушенной функции клеточного иммунитета. Недавние исследования показали разницу в использовании p-цепи вариабельного домена молекул Т-клеточного рецептора при узловатой эритеме, ассоциированной с воспалительным заболеванием кишечника, что предполагает потенциальную роль суперантигенов.
Узловатая эритема может также вызываться лучевой терапией. Продукты распада раковых клеток, разрушенных облучением, могут активировать циркулирующие антитела и комплемент, что способствует образованию иммунных комплексов и, следовательно, запуску соответствующей реакции.Лучевая терапия, как известно, активизирует еще некоторые реактивные дерматозы.
Заболевание представляет собой септальный гранулематозный панникулит.
Острая узловатая эритема
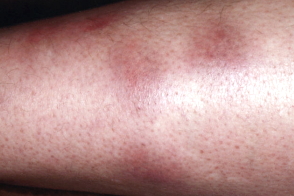
Острая узловатая эритема — классический, хотя и не самый частый вариант заболевания. Она проявляется быстрым высыпанием на голенях (редко на других участках конечностей) ярко-красных отечных болезненных узлов величиной с детскую ладонь на фоне общей отечности голеней и стоп. Характерны повышение температуры тела до 38–39 °C, общая слабость, головная боль, артралгии. Ангина, диарея, периодические боли в животе, гепатит или туберкулез в анамнезе могут указывать на причину заболевания. Узлы исчезают бесследно в течение 2–3 недель, последовательно изменяя свою окраску на синюшную, зеленоватую, желтую («цветение синяка»). Изъязвления узлов не бывает. Рецидивов не наблюдают.
Хроническая узловатая эритема
Хроническая узловатая эритема отличается упорным рецидивирующим течением, возникает обычно у женщин зрелого возраста. Обострения чаще возникают весной и осенью, характеризуются появлением небольшого числа синюшно-розовых плотных, подкожных, малоболезненных узлов величиной с лесной или грецкий орех, сливающихся в бляшки с разрешением в центре и персистирующих в течение нескольких месяцев В начале своего развития узлы могут не изменять окраску кожи, не возвышаться над ней, а определяться только при пальпации. Почти исключительная локализация узлов — голени (обычно их передняя и боковая поверхности). Отмечают умеренную отечность голеней и стоп. Общие явления непостоянны и слабо выражены. Рецидивы длятся несколько месяцев, в течение которых одни узлы могут рассасываться, а на смену им появляются другие.
Мигрирующая узловатая эритема (болезнь Вилановы)
Описан хронический вариант заболевания, который назван «подострым узловатым мигрирующим панникулитом» (болезнь Вилановы). В этом случае появляется один или несколько узлов, обычно односторонние. Консистенция узлов менее плотная, чем при хронической узловатой эритеме, и они склонны к более длительному существованию. Эти узлы медленно разрастаются по периферии и, разрешаясь в центре, приобретают кольцевидную форму. Кожа в периферической зоне узла имеет ярко-красную окраску, в центре — синюшно-коричневую. Диаметр кольцевидных элементов может достигать 10 см и более.
Выделяют также поверхностно-инфильтративную форму мигрирующей узловатой эритемы, характеризующуюся плоскими поверхностными склеродермоподобными инфильтратами, склонными к периферическому увеличению.
Лепрозная узловатая эритема
(Реактивные состояния II типа). Возникает у половины больных лепроматозной проказой, как правило, в первые 2 года после начала лечения. На коже появляются множественные воспаленные подкожные узлы.
Для постановки диагноза, как правило, достаточно клинических данных. Биопсия кожи показывает септальный панникулит и помогает исключить лобулярный панникулит, узловатый васкулит и узелковый периартериит. Биоптат берут из центрального участка очага и достаточно глубоко, чтобы захватить подкожную жировую ткань.
- Индуративная эритема (болезнь Базена) отличается от узловатой клинически и характеризуется наличием рецидивирующих групп фиолетовых узелков на задней поверхности нижних конечностей, часто имеются чувствительность к туберкулину и реакция на противотуберкулезные препараты.
- Поверхностный мигрирующий тромбофлебит можно ошибочно принять за узловатую эритему.
- При заболевании с тяжелым поражением сосудов в гистологической картине следует исключить возможность кожного узелкового периартериита.
- Синдром Свита (острый лихорадочный нейтрофильный дерматоз) также проявляется высыпаниями типа узловатой эритемы, высокой температурой, нейтрофильным лейкоцитозом, артралгиями. Преимущественная локализация узлов и высыпаний полиморфного характера (везикул, пузырей, эритемы, бляшек) — лицо и шея, а также конечности.
Общие терапевтические рекомендации
- Рекомендуется постельный режим, что может привести к спонтанному разрешению заболевания в течение сравнительно короткого периода времени. Поскольку заболевание разрешается самостоятельно, самым важным является идентификация и лечение провоцирующей заболевание причины.
- В целом узловатая эритема является сравнительно распространенным состоянием и чаще всего доброкачественным. Как правило, диагноз ставят клинически. Лечение носит главным образом симптоматический характер и состоит в соблюдении постельного режима и приеме нестероидных противовоспалительных препаратов и йодида калия. Поскольку заболевание разрешается самостоятельно, основной проблемой является идентификация и лечение причины этого состояния.
Лечение острой формы
Йодид калия (препарат, состоящий из 76% йода и 23% калия) является лечением выбора.После попадания внутрь йодид калия быстро всасывается в пищеварительном тракте и распределяется по межклеточному пространству. Йод концентрируется в щитовидной железе, а также в других тканях, таких как слюнные железы, слизистая оболочка желудка и молочная железа.Йодид калия может оказывать свое действие достаточно быстро, так что бывает легко оценить эффективность лечения. Препарат назначают внутрь по 300 мг 3 раза в день. Полная ремиссия очагов происходит за 10-14 дней после назначения лекарства, особенно если препарат начинают принимать сразу после начала заболевания. Самый лучший ответ наблюдают у пациентов с ЭУ, которая ассоциируется с системными симптомами, такими как лихорадка, боли в суставах и присутствие С-реактивного белка. Иногда бывают тошнота и рвота, но обычно при этом нет необходимости прекращать лечение. Нежелательные кожные реакции могут включать эритематозные, пурпуроподобные, уртикарные, акнеформные, узловатые, пустулезные и вегетативные очаги. Кроме этих довольно незначительных побочных эффектов, могут быть более существенные побочные реакции у беременных женщин и у пациентов с заболеваниями почек и щитовидной железы в анамнезе. Сообщалось о развитии выраженного гипотиреоидизма вторично к экзогенному приему йодида. Блокировка органического его связывания в щитовидной железе при избытке йодида, результатом которой является прекращение синтеза тиреоидных гормонов, известна как эффект Вольфа-Чайкоффа (Wolf- Chaikoff).
Механизм, посредством которого йодид калия оказывает свое действие не выяснен. Одна из гипотез предполагает, что йодид калия может вызывать высвобождение гепарина из тучных клеток, а гепарин, в свою очередь, подавляет клеточный иммунитет. Лекарство может также модулировать функцию нейтрофилов, подавляя производство перекиси водорода и гидроксильных радикалов. Эти промежуточные продукты кислорода являются до такой степени реактивными, что могут повреждать ткань. Йодид калия, препятствуя производству промежуточных продуктов кислорода, осуществляет защиту ткани от повреждения вследствие самоокисления.
- При острой форме независимо от ее этиологии рекомендуются постельный режим и йодид калия.
- В случае острой формы с лихорадкой и артралгиями проводится лечение колхицином в дозе 1 мг/день в течение 1 мес.
- Узловатая эритема может предполагать наличие саркоидоза. У 80% пациентов саркоидоз разрешается спонтанно, и терапия бывает показана редко. Лечение при этом проводится такое же, как при острой несимптоматической форме, как описано выше.
- Узловатую эритему как симптом инфекций ЖКТ лечат эритромицином в дозе 250 мг 4 раза в день в течение 4-6 нед.
- При заболевании, вызванном грибковой инфекцией, особенно керионом волосистой части головы, заболевание реагирует на гризеофульвин, который назначают на период 6 нед.
- Узловатая эритема, косвенно вызванная оральными контрацептивами, часто регрессирует при прекращении их приема.
- Острые формы гепатитов В и С иногда ассоциируются с узловатой эритемой. Узлы обычно медленно разрешаются после острой фазы заболевания. Сообщалось о тесной связи между вакцинацией от гепатита В и возникновением заболевания, причем очаги исчезали спонтанно.
Лечение хронической формы
Узловатая эритема является изнурительным хроническим заболеванием, для которого было предложено много вариантов лечения, но ни один из них не является универсально эффективным. Хотя пациенты быстро реагируют на кортикостероиды, риск их хронического применения вынуждает к поискам альтернативного подхода.
В хронических случаях часто не реагирует на большие дозы аспирина, но может драматически отвечать на противовоспалительное действие индометацина в дозах 100-150 мг/день. Подавление процесса индометацином связано с блокировкой активности синтеза простагландина в подкожной жировой ткани, что влияет как на клеточный, так и на гуморальный иммунный ответ.
Хроническую форму можно также успешно лечить напроксеном. Однако индометацин превосходит системные кортикостероиды и, возможно, имеет также преимущества над другими, менее мощными нестероидными противовоспалительными препаратами.
Гидроксихлорохин является эффективной и безопасной альтернативной терапией для некоторых пациентов в дозе 200 мг 2 раза в день, которую затем снижают до 200 мг 1 раз в день в течение 4 мес.
Лечение лепрозной узловатой эритемы
Талидомид рекомендуется в настоящее время как терапия первой линии для лечения лепрозной ЭУ. Sheskin проанализировал данные о 4522 случаях лепрозной узловатой эритемы и обнаружил эффективность препарата в 99%, хотя талидомид не оказывает прямого действия на Mycobacterium leprae. Разрешение происходит через 24-48 ч после начала терапии талидомидом. Также сообщалось о благоприятном воздействии препарата на реактивный полиневрит .Лепрозная узловатая эритема ассоциируется с повышенными уровнями ФНО-а и интерферона-у. После терапии талидомидом уровень ФНО-а в сыворотке пациентов снижался, уменьшалось и количество хелперных Т-клеток. Талидомид известен своим ингибирующим действием на ФНО-а. Оптимальной дозой для получения быстрого эффекта является 400 мг/день при последующей поддерживающей терапии в дозе 100 мг/день. Продолжительность лечения колеблется от нескольких недель до нескольких лет.Сообщалось также об эффективности замещения плазмы и отсутствии рецидивов. Этот метод применяли, когда традиционные способы лечения не давали эффекта.
Источник
Узловатая эритема

Согласно данным МКБ 11 (Международной классификации болезней от 2021 года), болезни присвоен код L52.
Узловатая эритема: что это, как проявляется
Эритема узловатого типа представляет собой воспалительное заболевание, локально затрагивающее подкожные и кожные кровеносные сосуды. Толчком для его развития является аллергическая реакция, а сама эритема – это разновидность аллергического васкулита. На пораженном участке появляются характерные шарообразные или полушаровидные узлы различных размеров. Чаще всего эти узлы появляются на симметричных участках нижних конечностей, хотя иногда поражают лицо и руки.
Болезнь может развиться у человека любого пола и возраста, но, в основном, диагностируется у женщин в возрасте 20-30 лет. На 4-6 заболевших женщин приходится только один мужчина с такой патологией. Считается, что зимой и весной заболеваемость несколько возрастает. Эритема узловатая отмечается у примерно 30-40% человечества, поэтому её можно называть распространённой болезнью.
Впервые название патологии было предложено в начале 19 столетия британским медиком-дерматологом Робертом Вилланом. Её аллергический характер обнаружили много позже, а до этого считалось, что узловатая эритема – самостоятельная специфическая нозологическая единица.
В отличие от системных васкулитов, эритема имеет локальное и ограниченное расположение, и не распространяется по всему телу.
Внешний вид пораженного участка становится бугристым, что обусловлено несколько рыхлой неровной с бугорками поверхностью кожи.
Причины и механизм развития узловатой эритемы

Этиология первичного типа болезни, на сегодняшний день, изучена не полностью. По мнению большинства ученых, возникновение эритемы такого типа следует связывать с генетической предрасположенностью. Чаще всего недуг проявляется как неспецифический иммуновоспалительный синдром.
Его могут провоцировать два типа причин:
Так, инфекционные факторы риска развития узловатой эритемы:
- стрептококковые и стафилококковые инфекции, в том числе, ангины, скарлатина, рожа, ревматоидный артрит, цистит;
- туберкулёз;
- хламидиоз;
- гистоплазмоз;
- некоторые вирусы герпеса: Эпштейна-Барр, цитомегаловирус;
- пситтакоз;
- иерсиниоз;
- трихофитоз;
- сифилис и гонорея;
- токсоплазмоз, и некоторые другие.
Неинфекционные причины появления недуга:
- саркоидоз (наиболее часто встречается у больных с эритемой неинфекционного типа);
- лейкоз;
- синдром Бехчета;
- вакцинации против некоторых инфекционных заболеваний;
- воспалительные процессы в кишечнике, например, неспецифический язвенный колит и болезнь Крона;
- опухоли и новообразования различного характера;
- лимфогранулематоз;
- приём некоторых лекарств, например, сульфаниламидов, йодидов, салицилатов, ряда антибиотиков, гормональных пероральных контрацептивов.

Как происходит формирование патологии? Заболевание является реактивным процессом, с вовлечением в него органов и систем – об этом свидетельствует большое разнообразие антигенных стимулов, вызывающих развитие эритемы. Как и этиология, патогенез узловатой эритемы до конца не изучен, но медики предполагают, что в основе лежат иммунокомплексные реакции гиперчувствительности, связанные с формированием иммунных комплексов. Эти комплексы откладываются вокруг венул перегородок соединительной ткани в подкожном жировом слое клетчатки. Также имеет место реакция замедленного типа. Иммунный ответ, характерный для вторичного типа болезни, развивается из-за патологии органа или органов, развившейся в рамках первичного заболевания. Например, при саркоидозе у больного происходит иммунный ответ Th-1 типа 9, при этом накапливаются Т-лимфоциты CD4+. Кроме того, поражение саркоидозом сопровождается высоким уровнем активности лимфоцитов и макрофагов в месте развития патологии. Эти клетки, по неустановленным причинам, накапливаются в определенном органе, провоцируя повышение количества интерлейкинов нескольких типов, а также фактора некроза опухоли альфа. Именно ФНО-альфа относят к основным цитокинам, участвующим в оформлении саркоидозной гранулемы.
Самый распространённый патогенный элемент, провоцирующий появление узловатой эритемы – возбудитель Chlamydophila pneumoniae. У микроорганизма присутствует высокий тропизм к сосудистому эндотелию. После того, как хламидия попадает в кровоток, она в течение долгого времени размножается и накапливается в клетках сосудов, в макрофагах, моноцитах и изменённых тканях.
Обычно проявления узловатой эритемии встречается на нижних конечностях, на голенях, внутренней стороне бёдер, однако может обнаруживаться на лице, ягодицах, предплечьях, животе. Почему болезнь преимущественно располагается в зоне голеней, медикам пока неизвестно. Есть мнение, что эта часть ноги обладает относительно слабым уровнем артериального кровоснабжения в сочетании с ослабленным венозным оттоком из-за выраженного гравитационного эффекта, а также недостаточности мышечной помпы.
Течение и основные симптомы болезни
Если рассматривать патологию по характеру её протекания, и по степени давности воспалительного процесса, существует несколько форм её течения:
- острая;
- подострая, или мигрирующая;
- хроническая.

При мигрирующем течении клинические проявления аналогичны острой форме, но при этом у человека менее выражена воспалительная составляющая. Дополнительно к общей картине могут появиться мелкие узелки единичного характера, часто асимметричного расположения. Присутствует периферическое увеличение и рост узлов, их разрешение в зоне центра. Если болезнь в течение 2-3 месяцев не проходит, вероятно, она протекает именно в мигрирующей форме.
Рецидивирующее течение обычно наблюдается у женщин в среднем и пожилом возрасте, особенно если у больной присутствуют аллергические реакции, сосудистые патологии, воспалительные и инфекционные процессы, опухолевые болезни. Обострения приходятся на весенний и осенние месяцы. Узлы проявляются на передне-задних частях голени, достигают размеров грецкого ореха, они болезненны при пальпации и сопровождаются отечностью голеней и стоп. Рецидив может длиться до нескольких месяцев, а на фоне рассасывания более старых узлов в это время формируются новые.
Развитию первоначальных, вполне характерных симптомов узловой эритемы может предшествовать продромальный период – он длится от 1 до 3 недель, протекает в виде лихорадочного состояния, при котором наблюдаются артралгии и повышенная утомляемость.
Сначала появляется сыпь – резко и внезапно. Острое появление сопровождается подъёмом температуры до 39 градусов, кашлем, чувством тошноты с последующей рвотой, головной болью и болями в животе, послаблением стула. Локализация сыпи – на голенях, в зоне лодыжек и коленных суставов. Если высыпания появились на бедрах, на лице, шее, на руках, значит, эритема имеет общее распространение.
Сыпь представляет собой мягкие и теплые на ощупь узлы, которые могут достигать до 5 сантиметров в диаметре при тяжелой форме течения. Сначала они имеют яркий красный окрас, немного возвышаются над кожей, из-за чего она приобретает бугристый вид, как будто на ней формируются фурункулы. Через несколько дней бугры становятся плоскими, их расцветка меняется до пурпурно-красного или багрово-красного оттенка. Далее место узла становится похожим на глубокий синяк с желтоватым или зеленоватым окрасом. Именно такое изменение цвета пораженного места позволяет провести дифференциальную диагностику на поздних стадиях развития болезни.

Каждый из узлов существует около недели, иногда до двух недель, после чего начинает медленно исчезать. При этом ткани не подвергаются развитию атрофии, в них не формируются рубцы. Появление язв для мест заживления узлов также не характерно.
Если речь идёт о подостром или рецидивирующем типе заболевания, новые узлы формируются в течение 3-6 недель, иногда дольше. Некоторые узлы могут “жить” по несколько месяцев, и наблюдаться вместе с более свежими высыпаниями.
- субфебрильная температура;
- общая слабость и недомогание;
- нарушения аппетита;
- миалгии.
В 50% случаев присутствуют артралгии и артриты, при этом поражаются чаще всего крупные суставы – голеностопный, лучезапястный и коленный. Развитие деформаций не наблюдается.
У детей заболевание протекает быстрее, лихорадка наблюдается менее чем у половины маленьких пациентов.
Диагностика и лечение узловатой эритемы
Процесс диагностики, в первую очередь, включает в себя опрос пациента и его внешний осмотр. Доктору необходимо уточнить наличие хронических, сопутствующих заболеваний, на фоне которых могла развиться эритема, так как лечение состояния может быть эффективным только при условии воздействия на первопричину его появления.
Кроме сдачи различных анализов, например, общего крови и мочи, ПЦР-анализов на различные вирусы, анализа на определение титра антистрептолизина-О, больному могут назначить рентгенографию или КТ грудной клетки для определения наличия увеличенных лимфоузлов, симптомов туберкулёза или синдрома Лефгрена. При тяжелой форме заболевания и неэффективности терапии, больного могут направить на биопсию пораженных тканей с последующим проведением гистологического анализа.

Анализ мазка из носоглотки на бакпосев часто показывает присутствие стрептококковой инфекции. Для подтверждения наличия иерсиниоза проводится бакпосев кала. Больных с выраженным суставным синдромом направляют на исследование крови на ревматоидный фактор.
Для постановки диагноза и выявления этиологии проблемы пациент иногда должен посетить не одного врача – пульмонолога, инфекциониста, сосудистого хирурга, отоларинголога, а также пройти различные специфические обследования (фарингоскопию, риноскопию, реовазографию нижних конечностей, УЗДГ вен конечностей).
Сложность может возникнуть на этапе дифференцирования эритемы узловатой при индуративной форме, при кожном туберкулезе, мигрирующем тромбофлебите, сифилитических гуммах, узелковом васкулите.
Выраженная картина клиники болезни требует соблюдения постельного режима на 7-10 дней – такая мера позволяет снизить нагрузку на нижние конечности, несколько уменьшить отёчность и болевые ощущения. Ноги укладывают немного выше головы, подкладывают под них подушки. Для тяжёлых случаев допускается использование эластичных бинтов и специальных компрессионных чулок.
Рекомендации по медикаментозному лечению включают в себя применение нестероидных противовоспалительных лекарств – Ибупрофена, Индометацина, Парацетамола, Ортофена, Нимесила. Такие препараты актуальны при легких и умеренно выраженных формах течения. Курс приема составляет 3-4 недели.
В случае бактериального или вирусного поражения больному назначают антибактериальные препараты, антибиотики, вирусостатические лекарства. Беременным женщинам, особенно в период первого триместра, предписывают прием антибиотиков пенициллиновой группы, цефалоспоринов, макролидов, так как они являются наиболее безопасными для будущего ребёнка – это может быть Оксациллин, Цефтриаксон, Цефокситин, Азитромицин. Хотя, по возможности, лучше не принимать их до второго триместра.
Противовоспалительные препараты с противомикробным, анальгетическим и антиагрегантным свойством, типа Делагила или Плаквенила, также нежелательно назначать беременным, зато остальным группам пациентов можно определять в качестве основной медикаментозной терапии.
Для улучшения микроциркуляции, снижения тромбообразования и отёчности больным предписывают йодсодержащие средства, а также заменители йода, подавляющие реакции гиперчувствительности.
Пациентам с аллергическими реакциями назначаются антигистаминные препараты (Лоратадин, Фексофенадин). Витамины группы В, витамин А и Е применяются в виде инъекции для общего укрепления организма. Если у больного отсутствует аллергия, целесообразно также назначать курс витамина С.
При тяжёлом течении болезни лечение у взрослых может предусматривать применение Гепарина или Фраксипарина. Ангиопротекторы способствуют повышению сосудистого тонуса, снижению отёчности и проницаемости сосудистых стенок, улучшающие реологические характеристики крови, поэтому больным выписывают Курантил, Вазонит, Пентоксифиллин.
Узловатая эритема с продолжительным течением, когда присутствует интенсивный воспалительный процесс, а назначенное ранее лечение не даёт результатов, требует назначения глюкокортикостероидных лекарств – Метипреда, Дексаметазона. В небольшой концентрации их предписывают даже беременным.
Для больных с наиболее сложным и упорным течением болезни необходимо проведение процедур гемосорбции и плазмафереза.
Местное лечение заключается в применении аппликаций и компрессов с раствором Димексида, Ихтиола. Можно использовать гели Димексида в смеси с Гепарином, а также крем с индовазином, мази и крема с кортикостероидами – Белодерм, Белогент, Белосалик.
Физиотерапевтические процедуры типа аппликаций озокерита, фонофореза с жидким линиментом дибунола, с гепарином, с лидазой и гидрокортизоном, могут применяться только после того, как острые воспалительные проявления будут купированы. Среди других эффективных процедур при узловатой эритеме – магнитотерапия, индуктотермия, применение лазера.
Прием антибиотиков, как основное направление лечения, следует назначать осторожно, так как их усиленное применение может способствовать переходу острой стадии болезни в хроническую.
В целом, схема лечения обычно основывается на снижении степени локального воспаления, и не имеет генерализированного направления.
Узловатая эритема – болезнь, связанная с воспалением тканей подкожной жировой клетчатки. Изначально она формируется на фоне аллергических процессов, а факторами, способствующими развитию, являются бактериальные и инфекционные болезни, беременность, лейкоз и саркоидоз, опухолевые процессы в организме.
Прогноз при адекватно составленной схеме лечения благоприятный – обычно уже через 3-4 недели человек чувствует себя здоровым, и может вернуться к привычному образу жизни.
Однако в редких случаях заболевание приобретает тяжёлую форму, переходит в хроническое воспаление, с длительным тяжелым течением. Такие больные, кроме традиционной и квалифицированной медикаментозной терапии, применяют различные народные средства лечения, например, ихтиоловую мазь, настой листьев конского каштана, чеснок с мёдом, смесь из листьев алоэ, мёда и сока лимона.
Чтобы снизить вероятность появления патологии, медики рекомендуют употреблять смородину, зелёный чай, цитрусовые, куриное мясо, растительное масло, яйца, печень, молока, побольше капусты, тыквы, баклажанов, помидоров, чеснока и лука, жирной рыбы, черешни, укропа, так как эти продукты привносят в рацион значительное количество витаминов С, РР, Е, а некоторые способствуют разжижению крови. Особенно важно укрепление иммунитета в сложное осеннее и зимнее время.
- Общероссийская общественная организация Ассоциация ревматологов России – Федеральные клинические рекомендации по ведению больных узловатой эритемой
- Группа компаний “Инвитро”. – Узловатая эритема.
- СПРАВОЧНИК MSD Профессиональная версия. – Узловатая эритема.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Специальность: Онкология .
Источник