- Воспаления кишечника как избавиться
- Заболевания желудочно-кишечного тракта
- Причины заболеваний желудочно-кишечного тракта
- Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
- Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
- Симптомы заболеваний желудочно-кишечного тракта
- Диагностика заболеваний желудочно-кишечного тракта
- Диагностика болезней ЖКТ может включать 2 :
- Лечение заболеваний желудочно-кишечного тракта
- Профилактика заболеваний желудочно-кишечного тракта
- Препарат Креон® при заболеваниях желудочно-кишечного тракта
Воспаления кишечника как избавиться
Воспалительные заболевания кишечника
Воспалительные заболевания кишечника – Язвенный колит и болезнь Крона – серьезные органические заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. Поражают в первую очередь лиц молодого возраста, резко ухудшают качество жизни.
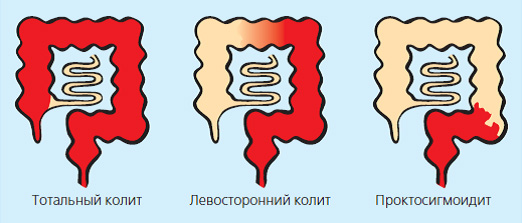
Воспалительные заболевания кишечника (ВЗК) – язвенный колит и болезнь Крона – заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона— любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
Поражение ЖКТ при болезни Крона
Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20–40-летнем возрасте. Второй возрастной пик начала болезни – после 60 лет.
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания – преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу – до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела — внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема — появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
3. Эндоскопическое исследование:
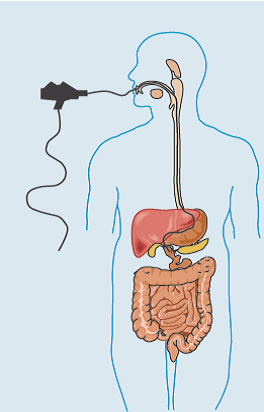
— эзофагогастродуоденоскопия – аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
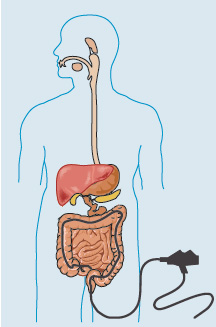
— колоноскопия – «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
ВЗК – это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию – для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота – направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.
Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы — таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) – системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические — будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
4. Биологические препараты – вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина – Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие – регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие – создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности – 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник
Заболевания желудочно-кишечного тракта
Современный образ жизни с его спешкой и обилием нездоровой пищи зачастую является одной из главных причин наших болезней. Согласно данным Минздрава, заболеваниями органов пищеварения страдают около 50-60% взрослого населения 1 .
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
- бактериальное инфицирование;
- паразитарные инфекции;
- вирусные и грибковые поражения.
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
- неправильный режим питания;
- малоподвижный образ жизни, что нарушает физиологическую перистальтику тонкого и толстого кишечника;
- заболевания эндокринной системы;
- неблагоприятное воздействие внешних экологических и производственных условий жизнедеятельности;
- хронические стрессовые ситуации и депрессии, которые резко снижают уровень защитных свойств организма;
- генетическая предрасположенность и врожденные аномалии развития органов ЖКТ.
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
- тяжесть после еды или дискомфорт в животе могут быть связаны с нехваткой пищеварительных ферментов в кишечнике;
- боль в верхней трети живота может быть связана с воспалением стенок желудка, кишечника и нижнего отдела пищевода или появляться при язвенном поражении желудка и двенадцатиперстной кишки. Дополнительным симптомом этих заболеваний являются тошнота и рвота;
- боль в правом подреберье нередко сигнализирует о воспалении желчного пузыря — холецистите;
- боль в левом подреберье может быть признаком гастрита и других воспалительных болезней ЖКТ. Если боль сильная и носит опоясывающий характер, то при обследовании врач обращает особое внимание на состояние поджелудочной железы;
- болевой синдром в нижней части живота может быть признаком аппендицита и кишечных инфекций.
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
- Диарея. В хронической форме может указывать на гепатит, холецистит, панкреатит и колит;
- Запор. Запором гастроэнтерологи называют стул реже чем 3 раза в неделю. Этот симптом часто сопровождает дисбактериоз, синдром раздраженного кишечника;
- Метеоризм. Чрезмерное скопление газов в кишечнике и желудке может быть связано с колитом, панкреатитом и дисбактериозом;
- Тошнота и рвота;
- Частые приступы изжоги, которые вызваны гастроэзофагеальным рефлюксом или гастритом с повышенной кислотностью.
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
- Общий осмотр у врача. Прощупывание, прослушивание внутренних органов, визуальная оценка состояния кожи и слизистых позволят врачу получить основную информацию о состоянии органов, их размере и местоположении;
- Лабораторный анализ крови, мочи и кала;
- Для определения уровня активности поджелудочной железы (которая отвечает за производство пищеварительных ферментов) проводят анализ на эластазу-1;
- Гастроскопия и колоноскопия. Визуальный осмотр внутренней стенки пищевода, желудка и кишечника позволяет тщательно исследовать состояние слизистой оболочки ЖКТ;
- УЗИ (ультразвуковое исследование) – один из наиболее распространенных способов диагностики заболеваний, во время которого специалист на экране монитора в режиме реального времени обследует строение органов ЖКТ;
- Рентгенография. С помощью специального контрастного вещества врач может выявить на рентгенологическом снимке все изменения или нарушения структуры желудка и кишечника;
- Компьютерная томография и магнитно-резонансная томография – послойное сканирование, которое формирует 3D изображение исследуемого органа. Это очень эффективный инструмент диагностики, но иногда общих анализов и осмотра бывает достаточно для того, чтобы установить диагноз;
- Биопсия. Гистологический анализ небольшого участка патологической ткани осуществляется при возникновении подозрения на злокачественное новообразование.
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
- антибактериальные средства, рекомендуемые, например, при язве желудка, гастрите, кишечной инфекции;
- препараты, стимулирующие восстановление поврежденной слизистой оболочки ЖКТ;
- противодиарейные препараты;
- ферментные препараты для восполнения нехватки собственных пищеварительных ферментов;
- антациды или ингибиторы протонной помпы, которые уменьшают кислотность желудка;
- адсорбентные препараты;
- слабительные препараты.
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
- каши на воде;
- супы на нежирных рыбных и мясных бульонах;
- омлеты;
- кисломолочные продукты;
- нежирное мясо, приготовленное на пару, отварное или запечённое.
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
- позаботьтесь о правильном и сбалансированном питании;
- предпочтите свежие овощи и фрукты консервам, фастфуду и высококалорийной пище;
- откажитесь от курения и злоупотребления крепкими алкогольными напитками;
- регулярно занимайтесь физкультурой и придерживайтесь активного образа жизни;
- проходите периодические профилактические осмотры;
- при обнаружении первых симптомов нарушений пищеварительной системы сразу обращайтесь к врачу.
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Некоторые поражения ЖКТ сопровождается расстройством пищеварения и дефицитом ферментов, который приводит к неприятным симптомам – дискомфорт, тяжести в животе, метеоризму, диарее. При заболеваниях желудочно-кишечного тракта препарат Креон ® восстанавливает дефицит ферментов поджелудочной железы. Активное вещество препарата – натуральный панкреатин, заключенный в множестве минимикросфер, которые помещены в желатиновую капсулу. Капсула быстро растворяется в желудке, а минимикросферы перемешиваются с пищей, облегчая процесс пищеварения и способствуя усвоению питательных веществ 3 .
Маленький размер частиц помогает препарату обработать большее количество съеденного в отличие, например, от таблетированных средств 4 . Кроме того, научно доказано, что размер частиц определяет эффективность ферментного препарата 5 . В соответствии с современными мировыми и российскими научными работами размер частиц препарата не должен превышать 2-х мм 5,6 .
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Креон ® подходит не только для лечения диагностированных заболеваний. Креон ® 10000 также имеет показание для применения при погрешностях в питании, при употреблении жирной пищи, если возникают такие симптомы как тяжесть после еды, дискомфорт в животе, вздутие или бурление 3 . Как правило, для снятия симптомов достаточно 1 капсулы на прием. При этом важно отметить, что организм не перестает сам переваривать пищу 7 , поскольку Креон ® лишь дополняет собственную работу организма. В связи с этим препарат можно применять каждый раз при появлении симптомов. Более того в инструкции по медицинскому применению также отмечено, что препарат важно принимать во время каждого приема пищи или сразу после 3 . Это объясняется исключительно физиологией: в организме ферменты вырабатываются каждый раз во время еды.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
Источник